Случай врожденного вульгарного ихтиоза у ребенка на фоне первичного иммунодефицита
Автор: Каплунов К.О.
Журнал: Волгоградский научно-медицинский журнал @bulletin-volgmed
Рубрика: Случай из практики
Статья в выпуске: 2 (54), 2017 года.
Бесплатный доступ
В статье рассматривается клинический случай ихтиоза у ребенка, страдающего иммунодефицитным состоянием. При присоединении респираторной инфекции, осложненной бронхообструкцией, клиническая картина ихтиоза имела негативную динамику. Случай заслуживает внимания тем, что ихтиоз у данного ребенка манифестировал спустя месяц после рождения.
Ихтиоз, иммунодефицит, бронхообструктивный синдром, детские инфекции
Короткий адрес: https://sciup.org/142149227
IDR: 142149227 | УДК: 616.5-003.871
A case report of congenital vulgar ichthyosis accompanied by primary immunodeficiency
The article describes a case report of fish skin disease in an immunocompromised child. The disease was aggravated by a respiratory viral infection and bronchial obstruction. The case requires assessment because the first symptoms of vulgar ichthyosis emerged in the child within a month after birth.
Текст научной статьи Случай врожденного вульгарного ихтиоза у ребенка на фоне первичного иммунодефицита
Ихтиоз (ichthyosis; греч. Ichthys – рыба; син.: диффузная кератома, сауриаз) – наследственный дерматоз, характеризующийся диффузным нарушением ороговения по типу гиперкератоза, проявляется образованием на коже чешуек, напоминающих рыбьи [4]. В основе патологического процесса в коже лежат нарушения ороговения, проявляющиеся избыточной продукцией кератина, обычно с изменением его структуры или замедлением процесса отторжения ороговевших клеток с поверхности кожи из-за цементирующего воздействия накоплений гликозаминогликанов в эпидермисе [1]. Ихтиоз отличается выраженной генетической гетерогенностью. У больных отмечаются нарушения белкового обмена, в частности аминокислотного, проявляющиеся избыточным накоплением в крови и моче ряда аминокислот (тирозина, фенилаланина, триптофана и др.), нарушения жирового обмена с гиперхолестеринемией, снижение уровня основного обмена, а также расстройства терморегуляции и кожно- го дыхания с увеличением активности окислительных ферментов. Определенную роль в развитии дерматоза отводят нарушению метаболизма витамина А. Кроме того, обнаружено снижение функциональной активности щитовидной железы, надпочечников и половых желез, недостаточность гуморального и клеточного иммунитета [2].
Диагноз устанавливают на основании клинической картины. В сомнительных случаях проводят гистологическое исследование пораженной кожи. Затруднения в диагностике нередко вызывает врожденный ихтиоз в периоде новорожден-ности, когда его необходимо дифференцировать с десквамативной эритродермией Лейнера-Муссу и эксфолиативным дерматитом Риттера. В последние годы для установления формы заболевания и определения медико-генетического прогноза используются молекулярно-генетические методы выявления генного дефекта.
Данная патология, как и ранее описанные нами случаи [3, 5, 6], относится к весьма редкой, частота встречаемости 1:300 000–1:500 000 новорожденных. Однако учитывая частое ее развитие на фоне иммунодефицитного состояния, ихтиоз может представлять интерес не только дерматологам, но и врачам других специальностей. Особенности течения врожденного ихтиоза в нашем случае обусловлены отсроченной манифестацией болезни, а также негативной ее динамикой на фоне инфекционного заболевания.
Клинический случай. Ребенок Б., 3 месяца, поступил в детский инфекционный стационар 24.02.2017 с жалобами на повышение температуры тела, влажный кашель, затрудненное дыхание.
Из анамнеза заболевания известно, что избыточное шелушение эпидермиса мать заметила в месячном возрасте ребенка, других жалоб на тот момент не было. Заболел 30.01.2017 г., когда появилась симптоматика респираторной инфекции. Обратились в соматическую педиатрическую клинику, где был впервые выставлен клинический диагноз: Врожденный ихтиоз. Сопутствующий диагноз: Острый фарингит. Кандидоз слизистой оболочки полости рта. Анемия легкой степени неуточненная. На фоне проводимой антибактериальной (цефотаксим с заменой на цефтриаксон), гормональной (преднизолон), антигистаминной (хлоропирамин с заменой на цетиризин), энтеросорбционной (энте-росгель), антифунгицидной (флуконазол) терапии наблюдалась умеренная положительная динамика: интоксикационный синдром купирован, катаральные и атопические кожные явления были выражены незначительно. 16.02.2017 г. ребенок был выписан с улучшением на амбулаторное долечивание.
Однако спустя 5 суток мать заметила ухудшение состояния ребенка: вновь нарастали явления интоксикации, появилась экспираторная одышка. Наряду с данной симптоматикой наблюдалось усугубление кожной атопии. Ребенок 21.02.2017 г. был госпитализирован в ЦРБ по месту жительства с клиническим диагнозом: Обструктивный бронхит, дыхательная недостаточность 2-й степени. Сопутствующий диагноз: Врожденный ихтиоз. Первичный иммунодефицит. На фоне проводимой антибактериальной (цефотаксим), противовирусной (виферон), пробиотической (линекс), ингаляционной (пульмикорт, беродуал), гормональной (преднизолон), ферментативной (креон), дезинток-сикационной (инфузии глюкозо-солевых растворов) и симптоматической терапии значимой динамики добиться не удавалось. По договоренности 24.02.2017 г. ребенок был переведен в профильный инфекционный стационар областного уровня.
Из анамнеза жизни известно, что ребенок родился у 25-летней соматически здоровой женщины, от четвертой беременности, протекавшей на фоне раннего токсикоза. Роды четвертые, физиологические, в срок, пособия не применялись. Осложнений в родах не было. Масса тела при рождении 4370 г, длина 57 см. Оценка по шкале Апгар на 1–5-й минуте жизни – 8–9 баллов. Психомоторное и физическое развитие без особенностей, на диспансерном учете не состоял. Из перенесенных заболеваний отмечались нечастые респираторные инфекции. Гемотрансфузии, оперативные вмешательства, туберкулез, венерические заболевания мать отрицает. Аллергологический анамнез отягощен: у тети ребенка отмечались эпизоды крапивницы и отека Квинке, у дяди ребенка диагностирован первичный неуточненный иммунодефицит. Лекарственной непереносимости не выявлено. Из эпидемиологического анамнеза известно, что контакт с больными детьми мама отрицает. Питается молочной смесью. Контакт с животными отрицает. Также известно, что старший ребенок в семье умер в возрасте трех месяцев, причина неизвестна.
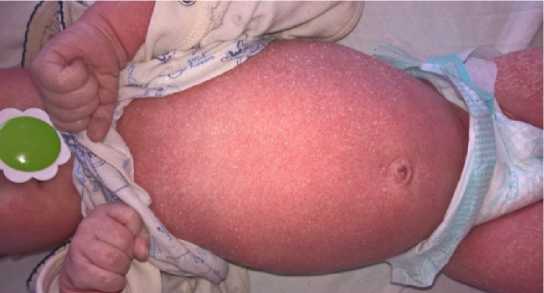
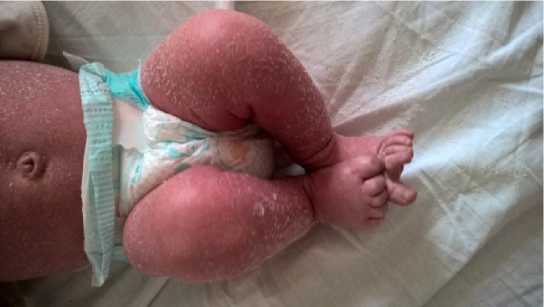
При первичном объективном исследовании состояние расценивалось как среднетяжелое, обусловленное явлениями умеренной интоксикации и дыхательной недостаточности, а также сопутствующей соматической патологией. По органам и системам без значимых изменений, за исключением выраженного шелушения кожных покровов по всей площади и явлений бронхообструкции (экспираторная одышка).
На основании жалоб, анамнестических данных, объективного обследования был выставлен предварительный клинический диагноз: Обструктивный бронхит, дыхательная недостаточность 2-й степени. Сопутствующий диагноз: Врожденный вульгарный ихтиоз. Первичный не-уточненный иммунодефицит. В дальнейшем диагноз не изменялся.
Было назначено обследование в объеме: общий анализ крови (ОАК), общий анализ мочи (ОАМ), кал на яйца гельминтов, перианаль-ный соскоб, биохимия крови, кровь на ВИЧ, вирусные гепатиты В и С. Рентгенография органов грудной клетки (ОГК). Консультация дерматолога.
Результаты первичного обследования:
-
– ОАК – воспалительные изменения в виде нейтрофильного лейкоцитоза без сдвига лейкоцитарной формулы влево (лейкоцитов 13,8×109/л, палочкоядерных – 3 %, сегментоядерных – 60 %);
-
– ОАМ – без значимой патологии;
-
– перианальный соскоб – отрицательно;
-
– кал на яйца гельминтов – отрицательно;
-
– кровь на ВИЧ, вирусные гепатиты В и С – отрицательно;
-
– биохимия крови – без патологии;
-
– рентгенография ОГК – без патологии;
-
– заключение дерматолога – вульгарный ихтиоз.
Было принято решение кардинально не изменять ранее назначенную терапию: преднизолон заменен на дексаметазон, добавлен муколитик (амброгексал), антибиотик (цефотаксим) отменен. На фоне проводимой гормональной (дексаметазон), дезинтоксикаци-онной (инфузионная глюкозо-солевыми растворами), противовирусной (виферон), муколитической (амброгексал), ингаляционной (будесонид), симптоматической и местной терапии наметилась разновекторная динамика: явления интоксикации купированы, однако сохранялся бронхообструктивный синдром и некоторая отрицательная динамика в кожной атопии: кожные покровы диффузно гипереми-рованы, шелушение усилилось, появился зуд и единичные экскориации.
В настоящее время ведется динамическое наблюдение, прогноз заболевания неясен.
Анализируя данную клиническую ситуацию, при условии проспективного наблюдения за больным допустимо предположить, что имеющаяся бронхообструкция и негативная динамика гиперкератоза могут иметь единый этио-патогенез, связанный с первичным иммунодефицитом. На его фоне возможно возникновение аутоиммунного компонента, который и предопределяет обструкцию бронхиального дерева, с одной стороны, и усиление кожной атопии, с другой (см. рис.).
Вероятно, при стабилизации иммунного статуса и бронхообструктивный синдром, и местные кожные проявления будут иметь содружественное обратное развитие. В противном случае нельзя исключать трансформацию бронхообструкции в бронхиальную астму и утяжеление симптоматики ихтиоза.
Таким образом, больные с тяжелыми соматическими заболеваниями, протекающими на фоне иммунодефицита, находясь в группе риска, прежде всего по инфекционной патологии, должны наблюдаться иммунологами с целью профилактики инфекционно-аллергических осложнений.
Список литературы Случай врожденного вульгарного ихтиоза у ребенка на фоне первичного иммунодефицита
- Джонс, Р. Дерматология/Р. Джонс, К. Вулф, Д. Сюрмонд. -М.: Изд-во Практика, -2007. -С. 118-130.
- Зверькова Ф. А. Болезни кожи детей раннего возраста/Ф. А. Зверькова. -СПб.: Сотис, -1994. -235 с.
- Крамарь, Л. В. Клинический случай сочетанного течения острого вирусного гепатита А и гастроинтестинальной формы острого сальмонеллеза/Л. В. Крамарь, К. О. Каплунов, В. М. Секретева//Волгоградский научно-медицинский журнал. -2015. -№ 4 (48). -С. 50-52.
- Скрипкин, Ю. К. Кожные и венерические болезни: руководство для врачей/Ю. К. Скрипкин, В. М. Мордовцев. -М., -1999. -Т. 2. -С. 655-669.
- Случай завоза лихорадки денге в Волгоград/К. О. Каплунов //Волгоградский науч но-медицинский журнал. -2016. -№ 2 (50). -С. 59-61.
- Случай фульминантного течения острого микст-гепатита А+В/К. О. Каплунов //Волгоградский научно-медицинский журнал. -2015. -№ 4. -С. 56-59.


