Смена парадигм, определение «рак молочной железы, ассоциированный с беременностью» устарело
Автор: Ульрих Д.Г., Криворотько П.В., Жильцова Е.К., Бондарчук Я.И., Чекина Ю.А., Халтурин В.Ю., Калинина Е.А., Кудайбергенова А.Г., Семиглазова Т.Ю., Ульрих Е.А., Семиглазов В.Ф.
Журнал: Сибирский онкологический журнал @siboncoj
Рубрика: Клинические исследования
Статья в выпуске: 5 т.24, 2025 года.
Бесплатный доступ
Введение. Рак молочной железы, ассоциированный с беременностью (РМЖаБ), диагностируется во время беременности или в течение 1-го года после родов и характеризуется более агрессивным течением и худшим прогнозом по сравнению с РМЖ у небеременных пациенток. Это может быть связано с поздней диагностикой, биологическими особенностями опухоли (например, HER2-позитивность или трижды негативный статус), а также различиями в микроокружении опухоли во время беременности и лактации. Цель исследования – определить прогноз РМЖ в зависимости от периода установления диагноза («на фоне беременности» или «в раннем послеродовом периоде»). Материал и методы. В исследование включены 56 пациенток с диагнозом РМЖаБ, получавших лечение на базе ФГБУ «НМИЦ онкологии им. Н.Н. Петрова» и ФГБУ «НМИЦ им. В.А. Алмазова» Минздрава России в период с января 2016 г. по август 2024 г. В 35 случаях РМЖ диагностирован во время беременности (БРМЖ), 21 пациентке диагноз установлен в послеродовом периоде (ППРМЖ). Пациентки были сопоставимы с 2 группами контроля, в которые было включено 70 и 42 больных в соответствии с возрастом на момент постановки диагноза (±3 года), годом постановки диагноза (±2 года), клинической стадией и подтипом ИГХ. Результаты. Средний возраст пациенток составил 34,9 года (от 27 до 45 лет). Большинство беременных женщин обращались за медицинской помощью при II–III стадиях РМЖ (28/35, 80 %), с поражением регионарных лимфатических узлов (ЛУ) (20/35, 57,1 %). На фоне лактации – на II–III стадиях 71,4 % (15/21), с поражением ЛУ – 71,4 % (15/21). 14 пациенток в группе ППРМЖ были с гормон-позитивными опухолями – 66,7 % (14/21). Большинство больных в группе БРМЖ (21/35, 60 %) были ERи PR-отрицательными, у половины больных был тройной негативный подтип РМЖ (16/35, 45,7 %). Медиана наблюдения составила 50 мес (от 6 мес до 8 лет). Прогрессирование РМЖ на фоне беременности установлено в 22,9 % (8/35) случаев. Прогрессирование при РМЖ на фоне лактации составило 38,1 % (8/21). Трехлетние показатели БРВ в группе БРМЖ составили 73,1 % против 85,3 % в контрольной группе (p=0,014) и 51,1 % в послеродовом периоде против 81,9 % в контрольной группе (p=0,032). Заключение. Время установки диагноза РМЖ во время беременности или в раннем послеродовом периоде может являться независимым фактором неблагоприятного прогноза заболевания. Проведенное исследование продемонстрировало значимое снижение БРВ в группах БРМЖ (на 13,8 %) и ППРМЖ (на 30,8 %) по сравнению с сопоставимыми контрольными группами (p<0,05). Только разделение понятия рака молочной железы, ассоциированного с беременностью, на БРМЖ и ППРМЖ может улучшить наше понимание особенностей биологии опухоли во время беременности, на фоне лактации и инволюции молочных желез.
Рак молочной железы, беременность, лактация, ранний послеродовый период, прогноз, злокачественные новообразования
Короткий адрес: https://sciup.org/140312759
IDR: 140312759 | УДК: 618.19-006.6+618.2 | DOI: 10.21294/1814-4861-2025-24-5-5-16
The paradigm shift, the defi nition of pregnancy-associated breast cancer is outdated
Background. Pregnancy-associated breast cancer (PABC) is diagnosed during pregnancy or within one year postpartum and is characterized by a more aggressive clinical course and poorer prognosis compared to breast cancer in non-pregnant patients. This is attributed to delayed diagnosis, distinct tumor biological features (such as HER2-positivity or triple-negative status), as well as differences in the tumor microenvironment during pregnancy and lactation. Objective: to determine the prognosis of breast cancer depending on the time to diagnosis (during pregnancy or in the early postpartum period). Material and Methods. The study included 56 patients diagnosed with pregnancy-associated breast cancer (PABC) who received treatment at N.N. Petrov National Medical Research Center of Oncology and V.A. Almazov National Medical Research Center (Russian Ministry of Health) between January 2016 and August 2024. Among them, 35 cases of breast cancer were diagnosed during pregnancy (PrBC), 21 patients were diagnosed in the postpartum period (PPBC). These patients were matched with two control groups, comprising 70 and 42 patients, respectively, based on age at diagnosis (±3 years), year of diagnosis (±2 years), clinical stage, and immunohistochemical (IHC) subtype. Results. The mean patient age was 34.9 years (range: 27–45 years). Most pregnant women sought medical attention at breast cancer stages II–III (28/35, 80 %), with regional lymph node (LN) involvement (20/35, 57.1 %). Among lactating patients, 71.4 % (15/21) presented at stages II–III, with LN metastasis observed in 71.4 % (15/21). In the PPBC group, 66.7 % (14/21) of patients had hormone receptor-positive tumors. The majority of PrBC cases (21/35, 60 %) were ERand PR-negative, with half of the patients exhibiting triple-negative breast cancer subtype (16/35, 45.7 %). The median follow-up duration was 50 months (range: 6 months to 8 years). Disease progression occurred in 22.9 % (8/35) of pregnancy-associated cases and 38.1 % (8/21) of lactationassociated cases. Three-year disease-free survival (DFS) rates were 73.1 % in the PrBC group versus 85.3 % in controls (p=0.014), and 51.1 % in the PPBC group versus 81.9 % in controls (p=0.032). Conclusion. The timing of breast cancer diagnosis (during pregnancy or in the early postpartum period) may serve as an independent prognostic factor for adverse outcomes. Our study demonstrated a statistically significant reduction in DFS rates in both PrBC (13.8 % decrease) and PPBC (30.8 % decrease) groups compared to the matched controls (p<0.05). Only separating pregnancy-associated breast cancer into PrBC and PPBC can improve our understanding of the tumor’s biological behavior during pregnancy, lactation, and involution.
Текст научной статьи Смена парадигм, определение «рак молочной железы, ассоциированный с беременностью» устарело
Традиционное определение рака молочной железы, ассоциированного с беременностью (РМЖаБ) – злокачественное новообразование (ЗНО) молочной железы, диагностированное во
время беременности либо в течение 1-го года после родов [1]. На основании этого определения большинство исследований объединяют эти два периода и показывают, что РМЖаБ составляет от 0,2 до 3,8 % всех случаев злокачественных ново-
образований молочной железы [2]. Этот показатель увеличивается до 7 % у женщин моложе 45 лет, преимущественно в возрасте 25–29 лет [3, 4].
Ряд исследований демонстрируют худший прогноз РМЖаБ по сравнению с небеременной когортой по показателям общей и безрецидивной выживаемости [5–11]. Существует несколько причин, объясняющих плохой прогноз РМЖаБ [12–14]: отсроченная диагностика, связанная с физиологическими изменениями организма женщины во время беременности; молодые женщины в возрасте до 45 лет редко проходят скрининг и обращаются за медицинской помощью на более поздних стадиях заболевания; повышенная экспрессия HER2 или наличие трижды негативных опухолей у пациенток в пременопаузе.
Однако вышеперечисленные факторы не могут объяснить противоречивые заключения исследований, сравнивающих когорты пациенток, которым диагноз был установлен на фоне беременности или на фоне лактации [5–11]. Несмотря на тесную связь между беременностью и послеродовым периодом, новые данные свидетельствуют о том, что эти понятия следует рассматривать по отдельности при постановке диагноза рак молочной железы [15, 16]. Это обусловлено различиями в морфогенезе и биологических процессах, которые претерпевает молочная железа во время этих двух событий,что может повлиять на течение заболевания и ответ на проводимую терапию. Исследования, описывающие микроокружение опухолей, связанных с беременностью, показали повышенный ангиогенез [17] и пролиферацию стволовых клеток молочной железы [18], что способствует более агрессивному росту ЗНО. После родов и лактации в молочных
железах идет процесс инволюции, это явление характеризуется апоптозом дифференцированных клеток, обширным ремоделированием тканей, инфильтрацией макрофагов и высокой активностью матриксных металлопротеиназ [19–21], эти механизмы связывают с повышенным риском метастазирования и распространения опухолевых клеток [22, 23].
Цель исследования – определить прогноз РМЖ в зависимости от периода установления диагноза («на фоне беременности» или «в раннем послеродовом периода»).
Материал и методы
В данное ретроспективное исследование включены пациентки с диагнозом рак молочной железы (РМЖ) I–IV стадии в возрасте старше 18 лет, получившие лечение на базе ФГБУ «НМИЦ онкологии им. Н.Н. Петрова» и ФГБУ «НМИЦ им. В.А. Алмазова» Минздрава России в период с января 2016 г. по август 2024 г. РМЖ, ассоциированный с беременностью (РМЖаБ), определялся как рак молочной железы, диагностированный во время беременности или в течение 12 мес после родов. Случаи были подразделены на 2 группы (рис. 1):
– 35 случаев РМЖ, диагностированного во время беременности (БРМЖ), данные этих пациенток в зависимости от срока гестации (триместра) представлены в ранее опубликованном исследовании [24];
– 21 случай РМЖ, установленного в послеродовом периоде (ППРМЖ), на фоне лактации.
Каждая пациенка с диагнозом РМЖ, ассоциированным с беременностью, была сопоставлена в соотношении 1:2 с контрольной группой небере-
Рак молочной железы,
during pregnancy
ППРМЖ
PPBC n=21
в послеродовом периоде/на фоне лактации in the postpartum period/during lactation (1st year after childbirth)
Рис. 1. Разделение понятия рак молочной железы, ассоциированный с беременностью. Примечания: РМЖаБ – рак молочной железы, ассоциированный с беременностью; БРМЖ – рак молочной железы на фоне беременности; ППРМЖ – рак молочной железы в послеродовом периоде/на фоне лактации (1-й год после родов); рисунок выполнен авторами
Fig. 1. Classification of the definition of pregnancy-associated breast cancer
Notes: PABC – pregnancy-associated breast cancer; PrBC – breast cancer during pregnancy; PPBC – breast cancer in the postpartum period/during lactation (1st year after childbirth); created by the authors менных пациенток в соответствии с возрастом на момент постановки диагноза (±3 года), годом постановки диагноза (±2 года), клинической стадией и подтипом ИГХ (Люминальный тип A; Люминальный тип B, Her2/neu негативный; Люминальный тип B, Her2/neu позитивный; Нелюминальный, Her2/neu позитивный тип; Тройной негативный тип). Женщины с неполными медицинскими записями или с последующим наблюдением ≤6 мес были исключены из исследования. Стадирование рака молочной железы осуществлялось согласно классификации злокачественных опухолей TNM (8-е издание, 2017).
Статистический анализ выполнен с использованием программы StatTech v. 4.8.5 (разработчик – ООО «Статтех», Россия) и IBM SPSS Statistics 27. Категориальные данные описывались с указанием абсолютных значений и процентных долей. Оценка связи между факторами риска и прогрессированием заболевания проводилась с использованием коэффициента ранговой корреляции Спирмена. Сравнение процентных долей при анализе четырехпольных таблиц сопряженности выполнялось с помощью точного критерия Фишера (при значениях минимального ожидаемого явления менее 10). В качестве количественной меры эффекта при сравнении относительных показателей рассчитывалось отношение шансов с 95 % доверительным интервалом (ОШ; 95 % ДИ). Оценка функции выживаемости пациентов проводилась по методу Каплана–Мейера. График оценки функции выживаемости представляет собой убывающую ступенчатую линию, значения функции выживаемости между точками наблюдений считаются константными. Различия считались статистически значимыми при p<0,05.
Результаты
В исследование включено 56 пациенток с диагнозом рак молочной железы, ассоциированный с беременностью, из них 35 – диагноз РМЖ был установлен на фоне беременности и 21 – в послеродовом периоде (рис. 1), они были сопоставимы с 2 группами контроля, в которые были включены 70 и 42 пациентки соответственно (табл. 1). Средний возраст составил 34,9 года (от 25 до 45 лет). В возрасте 30–39 лет были 82,1 % (46/56) пациенток, и только 17,9 % (10/56) женщин были <30 и ≥40 лет (рис. 2).
Большинство беременных женщин обращались за медицинской помощью при II–III стадиях РМЖ (28/35, 80 %), с поражением регионарных лимфатических узлов (ЛУ) (20/35, 57,1 %). На фоне лактации – на II–III стадиях 71,5 % (15/21), с поражением ЛУ – в 71,4 % (15/21) случаев. Отдаленное метастазирование у 5 (14,3 %, 5/35) беременных пациенток было локализовано в костях в комбинации с поражением головного мозга, плевры и печени. При ППРМЖ отдаленное метастазирование было диагностировано в 19,0 % случаев (4/21), в кости (3/4) и печень (1/4).
Большинство пациенток в группе БРМЖ были ER- и PR-отрицательными (21/35, 60 %), у половины больных был тройной негативный подтип РМЖ (16/35, 45,7 %). 14 женщин в группе ППРМЖ были с гормон-позитивными опухолями – 66,7 % (14/21). Генетические мутации в генах BRCA в группе БРМЖ выявлены в 30,3 %, после родов – в 38,5 % случаев.
Медиана наблюдения составила 50,0 мес (от 6 мес до 8 лет) в группе пациенток с диагнозом рак молочной железы, ассоциированный с беременностью, и 50,3 мес (от 6 мес до 8 лет) в группе контроля. Прогрессирование РМЖ на фоне беременности установлено в 22,9 % (8/35)
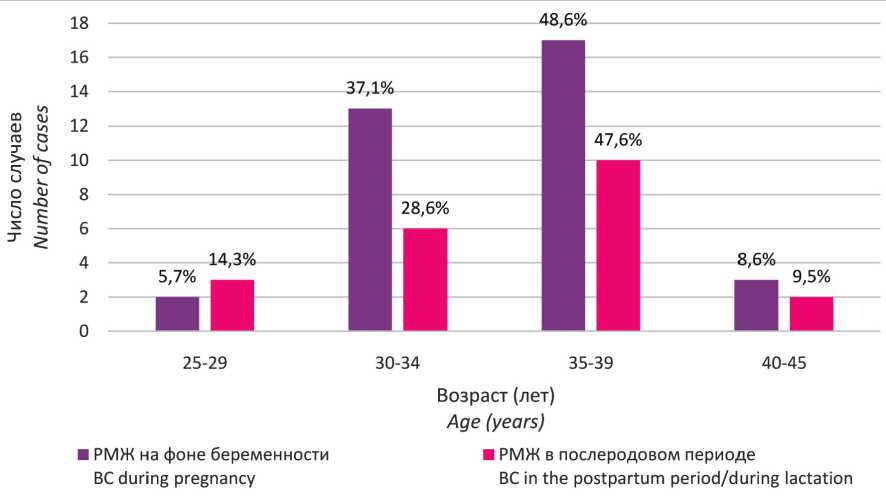
Рис. 2. Возраст 56 пациенток, включенных в исследование, с диагнозом рак молочной железы, ассоциированный с беременностью. Примечание: рисунок выполнен авторами
Fig. 2. Age of 56 patients included in the study with pregnancy-associated breast cancer. Note: created by the authors
Таблица 1/table 1
Клинико-демографические характеристики пациенток с диагнозом рак молочной железы, ассоциированный с беременностью, и в контрольных группах
Clinical and demographic characteristics of patients with pregnancy-associated breast cancer and in control groups
|
Характеристика/ Characteristic |
Рак молочной железы/Breast cancer |
|||
|
Не ассоциированный с беременностью/ Not associated with pregnancy (n=70) |
На фоне беременности/ During pregnancy (n=35) |
Не ассоциированный с беременностью/ Not associated with pregnancy (n=42) |
В послеродовом периоде/ In the postpartum period (n=21) |
|
|
Возраст, лет (Me*)/Age, years (Me*) |
34,9 |
34,9 |
34,9 |
34,8 |
|
Стадия/Stage |
||||
|
0 |
2 (2,9 %) |
1 (2,9 %) |
– |
– |
|
I |
2 (2,9 %) |
1 (2,9 %) |
4 (9,5 %) |
2 (9,5 %) |
|
II |
32 (45,7 %) |
16 (45,7 %) |
18 (42,9 %) |
9 (42,9 %) |
|
III |
24 (34,3 %) |
12 (34,3 %) |
12 (28,6 %) |
6 (28,6 %) |
|
IV |
10 (14,2 %) |
5 (14,2 %) |
8 (19,0 %) |
4 (19,0 %) |
|
Степень дифференцировки (G)/Tumor grade (G) |
||||
|
1 |
1 (1,4 %) |
1 (2,9 %) |
2 (4,8 %) |
– |
|
2 |
31 (44,3 %) |
12 (34,3 %) |
19 (45,2 %) |
9 (42,9 %) |
|
3 |
38 (54,3 %) |
22 (62,8 %) |
21 (50,0 %) |
12 (57,1 %) |
|
Молекулярно-гистологический подтип/Molecular–histological subtype |
||||
|
Люминальный А/В, Her2/neu негативный/ Luminal A/B, Her2/neu–negative |
26 (37,1 %) |
13 (37,1 %) |
20 (47,6 %) |
10 (47,6 %) |
|
Люминальный В, Her2/neu позитивный/ Luminal B, Her2-positive |
12 (17,1 %) |
6 (17,1 %) |
18 (42,9 %) |
9 (42,9 %) |
|
Тройной негативный/Triple-negative |
32 (45,8 %) |
16 (45,8 %) |
4 (9,5 %) |
2 (9,5 %) |
|
Наличие мутации**/Presence of a mutation** |
||||
|
BRCA 1 |
23 (35,4 %) |
9 (26,5 %) |
5 (12,5 %) |
3 (16,7 %) |
|
BRCA 2 Мутации не обнаружены/No mutations detected |
5 (7,7 %) 37 (56,9 %) |
1 (2,9 %) 24 (70,6 %) |
1 (2,5 %) 34 (85,0 %) |
2 (11,1 %) 13 (72,2 %) |


