Снижение смертности детей в перинатальный период: актуальность задачи и территориальная специфика ситуации в России
Автор: Нацун Лейла Натиговна
Журнал: Проблемы развития территории @pdt-vscc-ac
Рубрика: Качество жизни и человеческий потенциал территорий
Статья в выпуске: 3 (95), 2018 года.
Бесплатный доступ
Снижение смертности детей в перинатальный период напрямую зависит от комплекса условий: здоровья родителей, условий и образа их жизни, а также качества медицинской помощи. Региональная специфика смертности в перинатальный период рассматривается в работах И.Н. Носковой, В.Г. Лопушанского, И.Г. Нежданова, С.А. Ульяновской. Цель настоящего исследования - поиск направлений минимизации потерь от смертности детей в перинатальный период. Информационную базу работы составили данные международных организаций, государственной службы статистики, ее территориального подразделения в Вологодской области, данные Департамента здравоохранения Вологодской области, а также работы отечественных и зарубежных исследователей. С использованием метода сравнительного анализа перинатальной смертности в России и развитых европейских странах подтверждена актуальность совершенствования системы медицинского сопровождения беременности и родов в Российской Федерации. Установлено, что сельские территории характеризуются худшими параметрами выживаемости детей. На основе анализа статистических данных выявлена тенденция роста мертворождаемости в сельских территориях с 2014 года на фоне снижения значений этого показателя в городских территориях. Отмечено, что значения коэффициентов мертворождаемости и в городской, и в сельской местности заметно превышают значения коэффициентов ранней неонатальной смертности. Это позволяет утверждать, что мертворождаемость по сравнению с ранней неонатальной смертностью сложнее поддается регулированию, что делает ее снижение важнейшей задачей в сфере снижения демографических потерь от смертности новорожденных. Показано, что система статистического учета случаев перинатальной смертности в региональном и муниципальном разрезе нуждается в совершенствовании. В заключительной части статьи обоснована необходимость повышения качества и доступности медицинской помощи беременным и роженицам, сформулированы соответствующие рекомендации. Результаты исследования могут представлять интерес для специалистов в сфере социального управления.
Перинатальная смертность, ранняя неонатальная смертность, мертворождаемость, здоровье населения, трехуровневая система медицинской помощи беременным женщинам
Короткий адрес: https://sciup.org/147111561
IDR: 147111561 | УДК: 314.422.26 | DOI: 10.15838/ptd.2018.3.95.5
Reducing child mortality in the perinatal period: the relevance of the problem and territorial specifics of the situation in Russia
Decline in child mortality in the perinatal period depends directly on the following set of conditions: health of parents, conditions and way of their life and the quality of medical care. Regional specific features of mortality in the perinatal period are considered in the works of I.N. Noskova, V.G. Lopushansky, I.G. Nezhdanov, S.A. Ulyanovskaya. The goal of the present study is to find ways to minimize the losses due to child mortality in the perinatal period. The information base of the work consists of the data of international organizations, the state statistics service, its territorial unit in the Vologda Oblast, the data of the Department of Healthcare of the Vologda Oblast, as well as the works of domestic and foreign researchers. Using comparative analysis of perinatal mortality in Russia and developed European countries, we substantiate the urgency of improving the system of medical support of pregnancy and childbirth in the Russian Federation. It is established that rural areas are characterized by the worst parameters of survival of children. Based on the analysis of statistical data, we revealed the growing trend of stillbirths in rural areas since 2014 against the background of a decrease in the values of this indicator in urban areas. It is noted that the values of the rates of stillbirths in both urban and rural areas are significantly higher than the values of the early neonatal mortality rates. This suggests that stillbirth rates compared to the early neonatal mortality are more difficult to regulate, making its reduction a crucial task in reducing population losses from mortality of newborns. It is shown that the system of statistical accounting of perinatal mortality in the regional and municipal context needs to be improved. In the final part of the article the necessity of improving the quality and accessibility of medical care for pregnant women and women in childbirth is substantiated, and the relevant recommendations are formulated. The results of the study may be of interest to specialists in the field of social management.
Текст научной статьи Снижение смертности детей в перинатальный период: актуальность задачи и территориальная специфика ситуации в России
тах таких специалистов, как И.Н. Носкова [6], В.Г. Лопушанский [7], И.Г. Нежданов [8], С.А. Ульяновская [9].
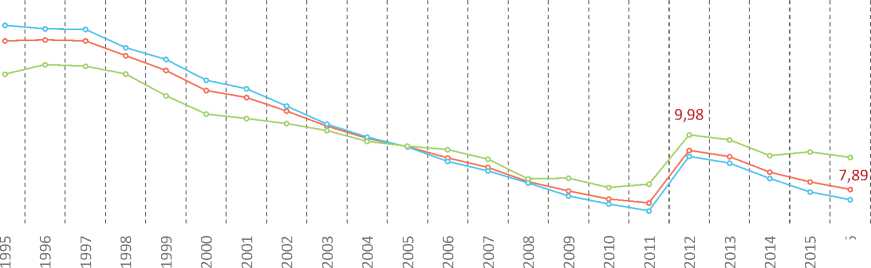
По состоянию на 2016 год значение коэффициента перинатальной смертности в городской местности составляло 7,34, в сельской – 9,6. В сельской местности с 2006 года фиксируется более высокое значение коэффициента перинатальной смертности, чем в городской. До этого «переломного» года наблюдалась обратная ситуация: в городской местности регистрировались более высокие значения коэффициента перинатальной смертности (рис. 4) .
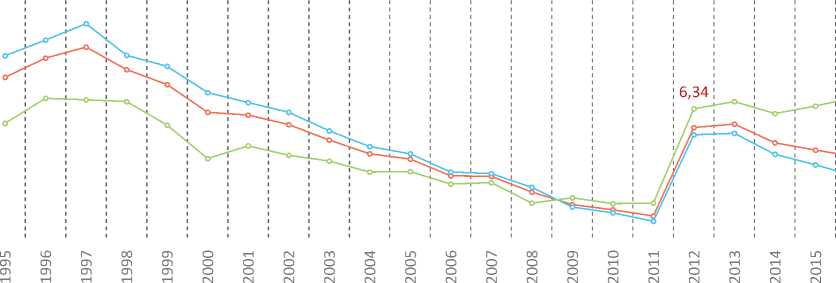
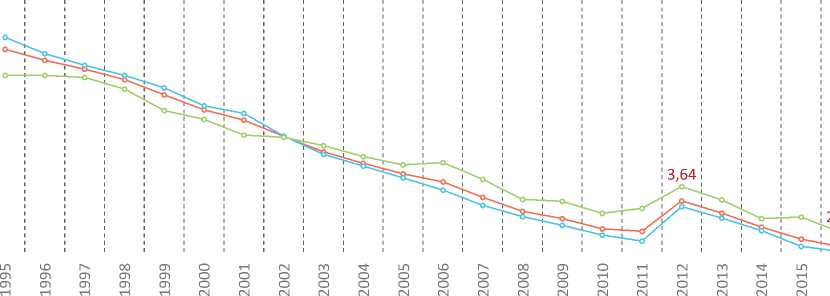
Сходное наблюдение касается показателей отдельных компонентов, характеризующих перинатальную смертность, – коэффициентов мертворождаемости и ранней неонатальной смертности, рассчитанных по отношению к общему числу рождений. Для первого показателя кардинальное изменение ситуации произошло в 2009 году, для второго – в 2003. Кроме того, с 2014 года для сельских территорий наблюдается рост мертворождае-мости, тогда как для городских территорий фиксируется стабильное снижение показателя. Это первое явное и устойчивое расхождение трендов для двух типов территорий за период наблюдения с 2009 года (рис. 5, 6). Вероятным объяснением подобной ситуа- ции может служить уже отмечавшаяся выше худшая обеспеченность населения сельских территорий качественной медицинской помощью, ставшая особенно заметной после внедрения системы трехуровневого оказания медицинской помощи. В целом, значение коэффициентов мертворождаемости и в городской, и в сельской местности заметно превышает значения коэффициентов ранней неонатальной смертности для этих территорий. То есть вне зависимости от типа территории мертворождаемость по сравнению с ранней неонатальной смертностью сложнее поддается регулированию.
Для сравнения, подобных изменений территориальной специфики не наблюдалось в отношении показателя младенческой смертности. В сельской местности значения ее показателя значительно превышают значения, регистрируемые в городской местности еще с советского периода развития страны (рис. 7) .
С учетом того, что значение коэффициента мертворождаемости в России значительно превышает значение коэффициента смертности в ранний неонатальный период, важнейшая задача в сфере снижения демографических потерь от смертности новорожденных связана именно со снижением мертворож-даемости. Поскольку Росстат не ведет учет мертворождаемости в региональном разрезе,
18,0
16,0
14,0
12,0
10,0
8,0
6,0
Все население
Городское население
Сельское население
Рис. 4. Коэффициент перинатальной смертности, городское и сельское население, на 1000 родившихся живыми и мертвыми Источник: Перинатальная смертность. Демографический ежегодник России. 2017. URL: http://www.gks.ru/bgd/regl/B17_16/IssWWW.exe/Stg/5.7.xls (Дата обращения 16.01.2018).
9,0
8,0
7,0
6,0
5,0
4,0
--о-- Все население
--о-- Городское население
--о-- Сельское население
Рис. 5. Коэффициент мертворождаемости, городское и сельское население, на 1000 родившихся живыми и мертвыми Источник: Перинатальная смертность. Демографический ежегодник России. 2017. URL: http://www.gks.ru/bgd/regl/B17_16/IssWWW.exe/Stg/5.7.xls (дата обращения 16.01.2018).
10,0
9,0
8,0
7,0
6,0
5,0
4,0
3,0
2,0
--о-- Все население
--о-- Городское население
--о-- Сельское население
Рис. 6. Коэффициент ранней неонатальной смертности, городское и сельское население, на 1000 родившихся живыми и мертвыми
Источник: Перинатальная смертность. Демографический ежегодник России. 2017.
2016 2016 2016
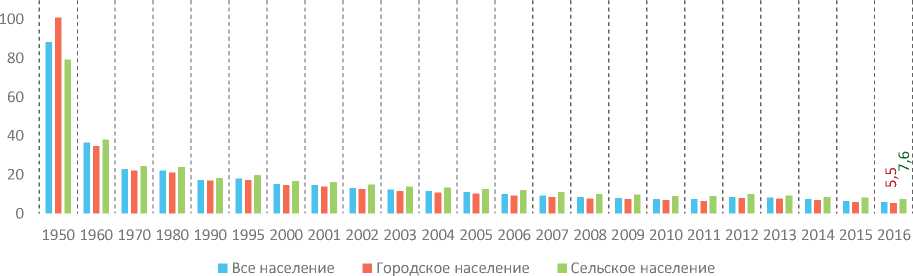
Рис. 7. Младенческая смертность в городской и сельской местности в России, на 1000 родившихся живыми
Источник: Младенческая смертность. Росстат. URL: http://www.gks.ru/free_doc/new_site/population/demo/demo22.xls
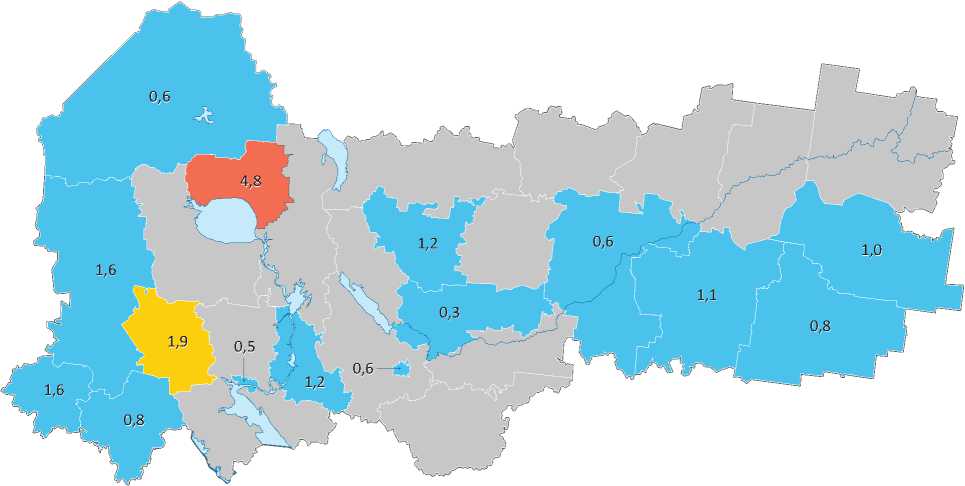
Рис. 8. Мертворождаемость в Вологодской области в 2016 году, % мертворожденных на 100 родившихся живыми
Обозначения: голубым цветом выделены территории, где значения показателя не превышали 1,6%, желтым – 3,2%, красным – превышали 3,2%; серым цветом обозначены районы, по которым нет данных.
Источник: Основные показатели деятельности учреждений здравоохранения Вологодской области: статистические сборники за 2008–2016 годы / Медицинский информационно-аналитический центр. Департамент здравоохранения Вологодской области.
обратимся к анализу ситуации по динамике мертворождаемости, опираясь на данные Департамента здравоохранения Вологодской области, рассматривая эту территорию как модельный регион Российской Федерации.
В Вологодской области наблюдается дифференциация уровня мертворождаемости в разрезе муниципальных образований. Согласно данным Департамента здравоохранения Вологодской области за 2008–2016 гг., к районам, где хотя бы однажды фиксировался наивысший по области коэффициент мертво- рождаемости, относятся Харовский (2,4% в 2013 году), Верховажский (2,3% в 2009 году), Вожегодский (3,8% в 2012 году), Междуречен-ский (2,7% в 2008 году) и Сямженский (2,7% в 2010 году). В 2015 и 2016 гг. среди муниципальных районов наивысший коэффициент мертворождаемости зафиксирован в Ваш-кинском районе (3,1 и 4,8% соответственно). В 2016 году высокое значение показателя отмечено также в Кадуйском районе (1,9%; рис. 8). В регионе в целом за указанный период уровень мертворождаемости практически не из- менился: в 2016, как и в 2008 году, значение показателя составляло 0,7%, максимальное значение было зафиксировано в 2012 году (0,9%), минимальное – в 2013 году (0,5%). Обращает на себя внимание отсутствие данных по показателю по значительной части муниципальных районов.
Интерпретация сложившейся ситуации в разрезе муниципальных образований осложняется несовершенством учета мертворождений. В медицинской статистике эти случаи учитываются по принципу места рождения ребенка и места оказания акушерской помощи, а не по месту постоянного проживания матери. Несовершенство применяемого порядка статистического учета хорошо прослеживается на примере Вологодского и Череповецкого муниципальных районов: за 2008–2016 гг. здесь не было выявлено ни одного случая мертворождений. Этот факт, на наш взгляд, скорее указывает на то, что беременные женщины, живущие вблизи крупных городов, рожают детей в областных ЛПУ, чем на высокое репродуктивное здоровье населения этих районов. То же предположение подтверждают данные за 2015 и 2016 годы: в областных ЛПУ показатель мертворождае-мости заметно выше (1,3%), чем по области в целом (0,7%) и ее районам (0,7%). Следовательно, нельзя сделать корректных выводов о том, влияют ли на конкретной территории на уровень мертворождаемости условия жизни населения и экологические факторы или он в большей степени обусловлен качеством медицинской помощи. Можно лишь предположить, что удаленные от крупных городов районы Вологодской области испытывают дефицит доступной и качественной специализированной акушерско-гинекологической помощи, что в целом затрудняет работу по профилактике перинатальной смертности. Сложившаяся ситуация может служить типичным примером неравенства в доступе к ресурсам, обеспечивающим сохранение здоровья, когда территории, отдаленные от административных центров, значительно хуже обеспечены медицинской помощью. Следует отметить, что эта проблема характерна не только для Вологодской области, но и для других субъектов России [10, с. 27].
Помимо медицинских факторов на вероятность нарушений здоровья во время беременности и родов оказывают влияние экологические факторы. Они воздействуют на здоровье женщин и перинатальную смертность [11, с. 195]. Более интенсивным воздействием неблагоприятных экологических факторов (загрязнение атмосферного воздуха, питьевой воды и почв, а также неблагоприятные условия труда) определяется специфика рисков проживания в городской местности. Следствием этого становится необходимость ведения специального мониторинга состояния здоровья городского населения с целью выявления его нарушений, связанных с состоянием окружающей среды. Опыт подобных наблюдений есть у стран Евросоюза. В 2008 году вышел доклад Европейского регионального отделения всемирной Организации здравоохранения «Здоровье и окружающая среда в Европе: оценка прогресса»3 о распространении нарушений здоровья населения, связанных с воздействием различных экологических факторов. Сходные методики наблюдения могли бы быть апробированы и внедрены в практику работы региональных и федеральных профильных ведомств в России.
В спектр факторов, негативно воздействующих на репродуктивное здоровье человека, входит антропогенное загрязнение окружающей среды различными химическими веществами. Исследователи отмечают, к примеру, особую опасность токсического воздействия на организм гормоноподобных соединений, способных вызывать нарушения функционирования репродуктивной системы мужчин и женщин на цитологическом уровне, а также, накапливаясь в организме матери, передаваться детям, вызывая в их организме еще до рождения необратимые патологические изменения, в том числе летальные. Специалистами из Кемеровской области доказана положительная корреляционная связь между загрязнением атмосферного воздуха бенз(а)пиреном и частотой рождения детей с пороками сердца [12]. Подробный обзор исследований характера влияния токсических веществ, поступающих в организм человека с пищей, косметикой, атмосферным воздухом и питьевой водой, а также «унаследованных от родителей» приводится в работе А.И. Никитина [13]. Автор, обсуждая проблему снижения репродуктивного здоровья населения, указывает на необходимость дополнительных научных исследований экологических факторов, а также дает практические рекомендации, касающиеся формирования системы охраны здоровья потенциальных родителей и будущего ребенка. Для этого предлагается проведение научно обоснованных мероприятий по профилактике пренатальной патологии еще до наступления беременности или в самом ее начале посредством организации специализированной консультативной помощи супружеским парам, планирующим беременность, особенно тем, которые подвергаются воздействию вредных производственных факторов и проживают на экологически неблагополучных территориях. Нам, в свою очередь, эти меры представляются обоснованными, а их предполагаемый демографический и экономический эффект – желательным для обеспечения устойчивого развития страны и отдельных ее регионов. С учетом слабой ориентированности расположенных в России предприятий на охрану здоровья населения к перечисленным мерам следовало бы также добавить внедрение на предприятиях систем охраны здоровья работников, совершенствование технических регламентов, регулирующих производство пищевой и косметической продукции, лекарственных препаратов, в том числе состав их упаковки, с целью обеспечения безопасности для потребителей. Важно предпринимать и дальнейшие шаги, направленные на широкое внедрение безопасных для здоровья человека и функционирования природных экосистем технологий.
Обсуждение
Снижение смертности в перинатальный период – задача, безусловно требующая построения эффективной системы медицин- ского сопровождения женщин на этапах подготовки к беременности, во время вынашивания ребенка, непосредственно во время и после его рождения.
Как и во многих развитых странах [14], в Российской Федерации принята трехуровневая система организации медицинской помощи. Согласно Приказу Минздрава РФ № 572н от 01.11.2012, все учреждения, оказывающие медицинскую помощь женщинам в период родов и в послеродовый период, в зависимости от оснащенности и кадрового обеспечения делятся на три группы:
-
1) акушерские стационары, в которых не обеспечено круглосуточное пребывание врача – акушера-гинеколога;
-
2) акушерские стационары (родильные дома (отделения), в том числе профилизи-рованные по видам патологии), имеющие в своей структуре палаты интенсивной терапии (отделение анестезиологии-реаниматологии) для женщин и палаты реанимации и интенсивной терапии для новорожденных, а также межрайонные перинатальные центры, имеющие в своем составе отделение анестезиологии-реаниматологии (палаты интенсивной терапии) для женщин и отделение реанимации и интенсивной терапии для новорожденных;
3а) акушерские стационары, имеющие в своем составе отделение анестезиологии-реаниматологии для женщин, отделение реанимации и интенсивной терапии для новорожденных, отделение патологии новорожденных и недоношенных детей (II этап выхаживания), акушерский дистанционный консультативный центр с выездными анестезиолого-реанимационными акушерскими бригадами для оказания экстренной и неотложной медицинской помощи;
-
3б) акушерские стационары федеральных медицинских организаций, оказывающих специализированную, в том числе высокотехнологичную, медицинскую помощь женщинам в период беременности, родов, послеродовой период и новорожденным, разрабатывающие и тиражирующие новые методы диагностики и лечения акушерской, ги-
- некологической и неонатальной патологии и осуществляющие мониторинг и организационно-методическое обеспечение деятельности акушерских стационаров субъектов Российской Федерации.
В более позднем документе Минздрава4 указано, что эффективная работа всей этой системы обеспечивается при условии развития транспортной инфраструктуры в регионах, включая медицинскую эвакуацию с возможностью проведения реанимационных мероприятий во время транспортировки, а также электронного мониторинга, дающего возможность дистанционного и индивидуального контроля над здоровьем беременных женщин и их своевременной маршрутизации в медицинские организации, в которых им будет оказана оптимальная помощь.
В то же время, по данным исследователей [15], по всей России за период с 2000 по 2013 год произошло сокращение числа коек для беременных, рожениц и родильниц на 30% (рис. 9) , что не способствует решению приоритетной задачи обеспечения охвата всех женщин качественной и доступной медицинской помощью акушерско-гинекологического профиля.
В 2015 году в Вологодской области количество коек для беременных и рожениц составляло 547 (19,7 на 10000 чел.), в 2016 году оно снизилось до 530 (19,7 на 10000 чел.).
Как следует из данных о мертворождае-мости в Вологодской области, приведенных выше по тексту, население муниципальных районов пострадало от сокращения специализированного коечного фонда в первую очередь. Это ставит под вопрос возможность организации качественного медицинского сопровождения беременности и родов на территориях, удаленных от крупных городов, вынуждает женщин совершать рискованные дальние переезды во время беременности для получения специализированной медицинской помощи. О недостаточной эффективности системы оказания медицинской помощи беременным и роженицам свидетельствует и тот факт, что в районах с самыми высокими показателями мертворождаемости в 2015 и 2016 гг., по данным Департамента здравоохранения региона, наблюдались низкие показатели доли беременных женщин, своевременно (до 12-й недели беременности) поставленных на учет в женской консультации: в Вашкинском районе – 56,5 и 88,4% соответственно, в Кадуйском районе – 75,5 и 76,2% соответственно. Для сравнения, среднеобластное значение показателя составляло 92,4% в оба года.
В целом, эти выводы согласуются с результатами, полученными ранее в рамках исследований других специалистов. Так, по данным В.И. Стародубова, Л.П. Сухановой и
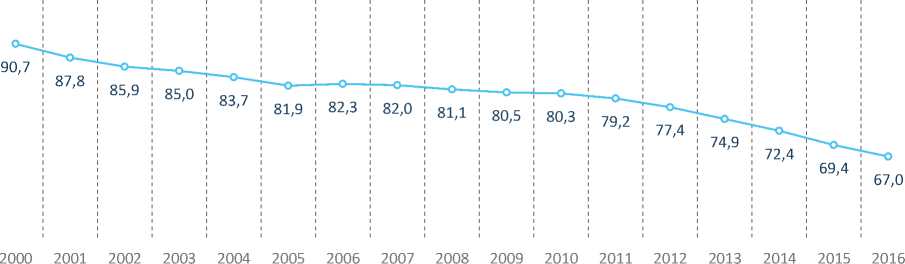
Рис. 9. Число коек для беременных женщин, рожениц и родильниц, тыс.
Источники: Медицинская помощь женщинам и детям. Федеральная служба государственной статистики.
Ю.Г. Сыченкова [16], в постсоветский период снижение перинатальной смертности происходило в основном благодаря снижению ранней неонатальной смертности, тогда как мертворождаемость снижалась не столь существенно. Причем негативной особенностью перинатальной смертности в России стало увеличение мертворождаемости и ранней неонатальной смертности среди доношенных детей на фоне снижения этих показателей среди недоношенных. Этот факт, по мнению экспертов, свидетельствует «о диспропорции качества акушерской помощи в стационарах разного уровня»: на фоне «концентрации ресурсов здравоохранения в перинатальных центрах и стационарах 3-го уровня» наблюдается низкое качество оказания медицинской помощи в ЛПУ 1–2 уровня. Поэтому основной резерв снижения потерь от перинатальной смертности эксперты видят в «улучшении качества базовой акушерской и перинатальной помощи при доношенной беременности в широкой сети учреждений родовспоможения 1–2 уровня».
Снижение неонатальной смертности, таким образом, является задачей системы здравоохранения, которая достигается путем концентрации ресурсов (высокотехнологичного оборудования, квалифицированного персонала) в учреждениях родовспоможения третьего уровня. Поскольку такие учреждения, как правило, располагаются в крупных городах, удаленные от них территории оказываются «в проигрыше». Например, в работе В.В. Ветрова (с соавт.) показано, что более высокие показатели перинатальной смертности наблюдаются в учреждениях более низкого уровня родовспоможения [17], что указывает на необходимость дальнейших усилий по повышению эффективности работы системы оказания помощи беременным и роженицам.
В Вологодской области в некоторой степени нехватку специализированных коек в районах компенсирует работа областных лечебно-профилактических учреждений, к числу которых относится функционирующий с 2007 года Перинатальный центр5. Он является структурным подразделением БУЗ ВО «Вологодская областная клиническая больница». В 2015 году были проведены работы по совершенствованию материально-технической базы учреждения: установлено оборудование для реанимации новорожденных. По данным за 2014–2016 годы, в учреждении показатели младенческой смертности были ниже среднеобластных (табл.) .
Благодаря расширению материальнотехнической базы Перинатального центра возросла способность системы здравоохранения региона оказывать эффективную по-
Таблица. Показатели материнской и младенческой смертности: в Перинатальном центре БУЗ ВО ВОКБ и в Вологодской области в целом
|
Показатель |
По учреждению |
По региону в целом |
|||||
|
2014 год |
2015 год |
2016 год |
2007 год |
2014 год |
2015 год |
2016 год |
|
|
Младенческая смертность на 1000 родившихся живыми |
5,3* |
2,6* |
4,6* |
н/д |
7,6 |
5,8 |
6,6 |
|
Перинатальная смертность на 1000 |
18,5 |
17,5 |
17,1 |
н/д |
н/д |
н/д |
н/д |
|
Мертворождаемость на 1000 родов |
13 |
15,1 |
12,5 |
н/д |
13 |
7,0 |
7,0 |
|
Материнская смертность, число случаев** |
0 |
2 |
0 |
н/д |
24,7 |
24,5 |
25,4 |
|
* Ранняя неонатальная смертность на 1000 (в первые 168 часов жизни). ** Материнская смертность по региону приведена в расчете на … родившихся живыми. Источники: Публичный отчет главного врача БУЗ ВО ВОКБ Д.В. Ванькова. 2016. URL: http://hospital35.ru/publichnyj-otchet-glavnogo-vracha (дата обращения 16.01.2018); Статистические сборники «Основные показатели деятельности учреждений здравоохранения Вологодской области …» за 2014, 2015 и 2016 годы // Медицинский информационно-аналитический центр. Департамент здравоохранения Вологодской области; Смертность женщин от осложнений беременности и родов. Семья, материнство и детство / Росстат. URL: http://www.gks.ru/free_doc/new_site/population/family/3-17.xls ; Младенческая смертность. Семья, материнство и детство / Росстат. URL: http://www.gks.ru/free_doc/new_site/population/family/3-18.xls |
|||||||
5 По второму кругу // Премьер. 2014. 21 января. № 2 (848). URL: http://premier.region35.ru/node/8173 (дата обращения 16.01.2017).
мощь детям, рождающимся с нарушениями здоровья и развития, экстремально низкой массой тела. По данным за 2016 год, через отделение реанимации и интенсивной терапии новорожденных прошли 226 детей, имевших нарушения здоровья, потенциально угрожавшие их выживанию и полноценной здоровой жизни. Среди них 191 – родившиеся недоношенными, 45 – родившиеся с экстремально низкой массой тела.
Не отрицая значимость развития специализированной высокотехнологичной медицины в сфере охраны здоровья беременных женщин и новорожденных, отметим, что для достижения значимых результатов в преодолении перинатальной и неонатальной смертности следует уделять особое внимание расширению охвата населения услугами женских консультаций и роддомов. Особое внимание следует обратить на обеспечение доступа сельского населения к этим услугам. Следует принять дополнительные меры по развитию транспортной инфраструктуры региона, а также повышению доли беременных женщин, поставленных на учет в женских консультациях на ранних сроках беременности. Данная мера необходима для раннего выявления нарушений течения беременности у женщин, наличия врожденных патологий у детей. Это позволит сохранить потенциал воспроизводства сельского населения, что приобретает особую актуальность на фоне обострения проблемы обезлюдения сельских территорий [18; 19], актуальной и для Вологодской области.
Важным направлением работы, на наш взгляд, является профилактическая работа с беременными женщинами, направленная на снижение распространенности среди них поведенческих факторов риска нарушений здоровья детей (таких как курение, употребление алкоголя), а также формирование положительного, ответственного отношения к родительству. В практике работы медицинских учреждений регионов России уже накоплен положительный опыт такой работы. Например, в Хабаровске «Школа родительства» функционирует на базе Перинатального центра [20].
Резюме
Приведенные в работе факты указывают на необходимость совершенствования работы по сопровождению беременности в женских консультациях и роддомах, повышения грамотности женщин и мужчин в вопросах сохранения репродуктивного здоровья и планирования семьи. Учет территориальной специфики – условие, выполнение которого необходимо для достижения целей развития, связанных с сохранением человеческого потенциала и повышением качества населения территорий.
В целом, опираясь на результаты проведенного исследования можно сформулировать следующие рекомендации, направленные на снижение потерь от перинатальной смертности:
-
1) совершенствование системы маршрутизации беременных женщин для оказания им своевременной и качественной медицинской помощи;
-
2) обеспечение необходимым диагностическим и лабораторным оборудованием учреждений здравоохранения, расположенных в муниципальных образованиях, удаленных от крупных городов региона;
-
3) развитие системы экстренной транспортировки беременных женщин в акушерские стационары;
-
4) формирование выездных бригад медицинских работников для обслуживания беременных женщин, проживающих в сельских территориях;
-
5) внедрение в регионах программ подготовки супружеских пар к зачатию, включающих диагностические мероприятия, а также работу по формированию у будущих родителей ответственного отношения к своему здоровью и здоровью своих детей.
Таким образом, проведенное исследование позволило получить ряд результатов, обладающих научной новизной. Показано, что в составе компонентов перинатальной смертности именно мертворождаемость обусловливает наибольшие демографические потери. Подтверждена актуальность проблемы совершенствования системы оказания ме- дицинской помощи беременным женщинам. Сформулированы рекомендации, направленные на снижение потерь от перинатальной смертности в России. Выводы и рекомендации настоящей работы могут представлять интерес для специалистов в сфере социального управления. В перспективе предполагается дополнить полученные результаты данными о поведенческих факторах, влияющих на перинатальную смертность.
Список литературы Снижение смертности детей в перинатальный период: актуальность задачи и территориальная специфика ситуации в России
- Шабунова А.А., Барсуков В.Н. Тенденции демографического старения населения Российской Федерации и пути их преодоления//Проблемы развития территории. 2015. № 1 (75). С. 76-87.
- Dallolio L., Di Gregori V., Lenzi J., Franchino G., Calugi S., Domenighetti G., Pia Fantini M. Socio-economic factors associated with infant mortality in Italy: an ecological study. International Journal for Equity in Health, 2012. Available at: https://equityhealthj.biomedcentral.com/track/pdf/10.1186/1475-9276-11-45?site=equityhealthj.biomedcentral.com
- Данишевский К.Д. Репродуктивное здоровье: глобальные цели развития и экономический потенциал России//Медицина. 2013. № 2 (2). С. 13-28.
- Кваша Е.А. Смертность детей до 1 года в России: что изменилось после перехода на новые определения живорождения и мертворождения//Демографическое обозрение. 2014. Т. 1. № 2. С. 38-56.
- Байбарина Е.Н., Сорокина З.Х., Рябинкина И.Н. Анализ причин региональной дифференциации патологических состояний, определяющих показатели перинатальных потерь в Российской Федерации//Российский педиатрический журнал. 2012. № 5. С. 4-9.
- Носкова И.Н., Тришкин А.Г., Артымук Н.В. Анализ перинатальных потерь в Кемеровской области//Журнал акушерства и женских болезней. 2011. Т. LX. № 2. С. 103-108.
- Лопушанский В.Г., Кравченко Е.Н. Резервы снижения перинатальных потерь в Омском регионе//Омский научный вестник. 2010. № 1 (94). С. 77-79.
- Нежданов И.Г., Нередько Е.Г., Телегина И.В. Анализ динамики и структуры причин перинатальной смертности в Ставропольском крае//Медицинский вестник Северного Кавказа. 2010. Т. 19. № 3. С. 40-41.
- Структура перинатальной смертности в Архангельской области/С.А. Ульяновская //Современные проблемы науки и образования. 2014. № 2. C. 6.
- Грицинская В.Л. Резервы снижения младенческой смертности в Республике Тыва//Проблемы социальной гигиены, здравоохранения и истории медицины. 2013. № 1. С. 26-28.
- Кислицына О.А. Неравенство в распределении доходов и здоровья в современной России. М.: РИЦ ИСЭПН, 2005. 376 с.
- Сравнительная характеристика встречаемости различных врожденных пороков развития плода с позиции оценки экологической опасности в крупном промышленном центре/А.В. Шабалдин //Мать и дитя в Кузбассе. 2014. № 4 (59). С. 19-24.
- Никитин A.И. Гормоноподобные загрязнители биосферы и их влияние на репродуктивную функцию человека//Биосфера. 2009. Т. 1. № 2. С. 218-229.
- Levels of maternal care. Obstetric Care Consensus. No. 2. American College of Obstetricians and Gynecologists. Obstet Gynecol, 2015. Available at: https://www.acog.org/-/media/Obstetric-Care-Consensus-Series/oc002.pdf?dmc=1&ts=20180204T0929530574
- Дуганов М.Д., Шабунова А.А., Калашников К.Н. Опыт постиндустриальных стран в реструктуризации медицинской помощи и уроки для России//Проблемы развития территории. 2016. № 2 (82). С. 65-81.
- Стародубов В.И., Суханова Л.П., Сыченков Ю.Г. Репродуктивные потери как медико-социальная проблема демографического развития России//Социальные аспекты здоровья. 2011. Т. 22. № 6. 26 с.
- Ветров В.В., Иванов Д.О. Влияние маршрутизации беременных на показатели перинатальной смертности в Н-ской области//Проблемы женского здоровья. 2014. № 1. Т. 9. С. 19-22.
- Короленко А.В. Демографический потенциал как компонент устойчивого развития сельских территорий Северо-Запада России: тенденции и перспективы//Север и рынок: формирование экономического порядка. 2017. № 1 (52). С. 80-92.
- Чекмарева Е.А., Устинова К.А., Лихачева Т.Н. Теоретико-методологические подходы к исследованию человеческого потенциала сельских территорий//Проблемы развития территории. 2017. № 4 (90). С. 96-111.
- Ступак В.С. Роль социально-биологических факторов в развитии перинатальной патологии и их профилактика//Проблемы стандартизации в здравоохранении. 2013. № 7-8. С. 8-12.


