Современная динамика представлений об оперативном лечении переломов группы с у больных с политравмой
Автор: Верховод Алексей Юрьевич, Баракат Моэз Фаузи, Мельцер Рудольф Ионтелевич, Лозовик Илья Петрович
Журнал: Ученые записки Петрозаводского государственного университета @uchzap-petrsu
Рубрика: Медицинские науки
Статья в выпуске: 6 (127), 2012 года.
Бесплатный доступ
Проанализированы результаты лечения группы из 28 пострадавших с переломами группы С по классификации AO/ASIF, входивших в клинический комплекс множественных и сочетанных повреждений, для уточнения адекватности современных изменений взглядов на характер, сроки, объем и возможную этапность оперативных вмешательств.
Политравма, переломы группы с, переломы голени
Короткий адрес: https://sciup.org/14750208
IDR: 14750208 | УДК: 616-001
Modern aspects of group c fractures’ operational treatment in patients with polytrauma
Results of the 28 patients’ treatment with group C fractures, according to AO / ASIF classification, were part of the clinical complex of polytrauma injuries. The purpose of the study is to clarify the adequacy of today’s changing views on the character, terms, volume, and possible staging of surgical treatment in cases of C fractures.
Текст научной статьи Современная динамика представлений об оперативном лечении переломов группы с у больных с политравмой
Очевидной особенностью начала третьего тысячелетия является заметное ускорение темпа жизни. Меняющая облик мира урбанизация с нарастающей этажностью застройки и соответствующим увеличением скорости свободных полетов при кататравме, а также современный технопарк с его стремительным движением решительно меняют механогенез травм опорнодвигательного аппарата. Это сопровождается увеличением числа множественных и сочетанных повреждений, а также изменением характера типичных травм с тяготением к наиболее тяжелым и сложным для лечения переломам группы С по классификации AO/ASIF. Подобная динамика требует адекватной корректировки бытующих представлений о характере, оптимальных сроках и допустимых объемах вмешательств при оперативном лечении сегментарных и многооскольчатых переломов длинных трубчатых костей (ПДТК), составляющих основное ядро группы С.
Анализ хронологической и смысловой последовательности этапов развития взглядов на лечение сложных ПДТК, а также их оценка должны и могут производиться, во - первых, только в неразрывной связи со всем научным контекстом и потенциалом соответствующего периода времени, во - вторых, в зависимости от вли-
яния тех или иных предложений на последующее развитие решений данной проблемы. Это позволяет проследить закономерности развития от основополагающих до современных научнопрактических разработок и сделать попытку прогнозирования хотя бы ближайших перспектив в лечении переломов ДТК группы С.
С методологической точки зрения необходимо более четкое определение классификационных границ самого понятия сложных форм переломов и включение в их состав сегментарных и многооскольчатых переломов ДТК. Это же диктует и необходимость конкретного ответа на запросы клинической практики, касающиеся выбора оптимальных решений, вопросов времени, объема и варианта операций, правильный выбор которых совершенно необходим для достижения положительного результата при тяжелой травме конечностей. Одним из сложных и спорных вопросов, которые, вероятно, еще будут оставаться предметом постоянных дискуссий и в обозримом будущем, является определение стратегии и тактики лечения пострадавших со сложными формами переломов, когда они входят в состав комплекса множественных и сочетанных повреждений. Сюда относится, в частности, принятие решения о том, следует ли дожидаться в условиях подобной политравмы окончательной
П., 2012
стабилизации состояния больного для выполнения сложных восстановительных операций на органах опоры и движения или надо как-то иначе подходить к определению наиболее благоприятного для этого срока, рационально увязывая его с адекватными обстоятельствам колебаниями объема оперативного вмешательства. А проблема такой флюктуации должна быть неразрывно связана с пересмотром взгляда на оперативное вмешательство как на окончательный и завершенный акт. Подобные вопросы, учитывая их неоднозначность, по всей видимости, следует отнести к философии остеосинтеза, к разряду фундаментальных, так как их решение требует очень внимательного и строгого отношения к критериям [1].
Существуют многочисленные оценочные шкалы для определения тяжести состояния больных с политравмой, претерпевшие за последние десятилетия немало модификаций. Наиболее современными из них считаются:
-
1. Шкала оценки тяжести повреждения (Abbreviated Injury Scale – AIS), многократно измененная, а в 1990 году получившая название AIS-90.
-
2. Шкала тяжести повреждений (Injury Severity Score – ISS).
-
3. Шкала Glasgow Coma Scale (GCS) для определения глубины комы у пациентов с черепномозговой травмой.
Данные шкалы используются в едином комплексе при оценке тяжести общих реакций исследуемых больных на полученную травму.
Необходимость и возможность уточнения некоторых тактических постулатов была подсказана практикой лечения множественных и сочетанных травм, которая показала, что подход к формированию алгоритма лечения в группе С даже в условиях такого жизнеугрожающего осложнения, как шок, может и должен быть дифференцированным. Указанные моменты приобретают особое значение, учитывая тот факт, что отсрочка необходимого при таких переломах оперативного пособия всегда увеличивает угрозу развития последующих ишемических и инфекционных осложнений, а в некоторых случаях она просто невозможна, так как это угрожает жизни больного.
Вопрос о рациональной корректировке сроков оперативного вмешательства при переломах группы С не может рассматриваться без учета необходимости синхронного определения допустимого объема пособия в конкретных обстоятельствах.
Достаточно характерные общие и местные изменения в состоянии пациентов при сложных повреждениях ДТК, входящих в комплекс политравмы, заставили задуматься о том, всегда ли надо стремиться к одноэтапному, исчерпывающему варианту операции или следует в определенных случаях вынужденно выполнять в усло- виях еще недостаточной стабильности общего состояния только те оперативные действия, которые диктуются требованиями остановки кровотечения, восстановления магистрального кровотока, хотя бы по временной схеме и временной жесткой стабилизации сегмента в положении, предупреждающем возможные вторичные повреждения мягкотканного футляра отломками и осколками костей или их компрессионное воздействие на сосудистые и нервные магистрали. Введению I этапа оперативного вмешательства – хирургической иммобилизации перелома аппаратом внешней фиксации (АВФ), которая сначала выполнялась в порядке исключения, а в последние годы становится правилом, во многом способствовали стремительно меняющиеся возможности службы ИТАР и совершенствование метода внеочагового остеосинтеза.
Трудно не согласиться с теми авторами, которые утверждают, что в настоящее время еще не существует общепринятых объективных критериев для обоснованного выбора оптимальных времени и объема оперативного пособия при тяжелых травмах [2], [7], [8], [9], [10], [11]. До сих пор существуют сторонники и более сдержанного отношения к максимально ранней оперативной иммобилизации множественных переломов. Так, по данным Д. И. Фадеева [4], [5], [6], в «золотой период» (1-е сутки после травмы) им было произведено только 25,1 % операций по ранней стабилизации переломов, а по статистике, опубликованной в работе В. А. Соколова в 2006 году [3], больше 95 % операций при переломах нижних конечностей выполнялись практически в плановом порядке. Практикующим травматологам, по всей вероятности, эти разночтения, сомнения и опасения представляются вполне понятными и достаточно оправданными, так как каждому из них, вероятно, доводилось видеть, как с трудом достигнутая стабилизация гемодинамики утрачивалась во время или сразу после преждевременного остеосинтеза, объем которого не индивидуализировался [12], [13], [14]. В подобных случаях, когда избирался весьма травматичный вариант оперативного пособия и объем его недостаточно учитывал изменения общего состояния пациента, подобная динамика могла носить даже необратимый характер.
В качестве модели для уточнения адекватности современных изменений взглядов на характер, сроки, объем и возможную этапность оперативных вмешательств в статье предлагаются данные, полученные при лечении группы из 28 пострадавших с переломами группы С, входившими в клинический комплекс множественных и сочетанных повреждений, лечившихся методом стабильного остеосинтеза, у подавляющего большинства которых сопутствующей была черепно-мозговая травма (71,43 %). Нами было проанализировано взаимоотношение сочетаний полостных и костных повреждений. Так, в тех случаях, когда переломы носили закрытый характер, повреждения головы отмечались в 9 случаях, груди и живота – в 6 случаях, что составило 53,5 % от всех пострадавших. Открытые повреждения опорно-двигательного аппарата сочетались с повреждением головы в 11 случаях, а в сочетании с повреждением груди и живота – в 2 случаях, что составило 46,4 % всех пострадавших.
Выбор времени остеосинтеза и его объема при сочетании скелетных повреждений и черепномозговой травмы в значительной степени зависел от общего состояния пострадавшего, которое в первую очередь определялось тяжестью повреждений головного мозга.
Для определения тяжести состояния и оптимального времени оперативного лечения всех пострадавших (28 человек) разделили в соответствии со схемой Pape и Krettek [11]. 15 пострадавших были госпитализированы в стабильном состоянии, в пограничном – 7, в нестабильном – 4 и в критическом – 2.
Исходя из накопленного клинического опыта, в обычном алгоритме остеосинтез выполнялся только при стабильном состоянии пострадавших. У больных с пограничным состоянием считали возможным выполнение оперативной фиксации переломов группы С на протяжении первых двух суток.
При нестабильном общем состоянии оперативное пособие считалось допустимым осуществлять только в два этапа, с хирургической «иммобилизацией» упрощенными модулями аппарата наружной фиксации (АНФ) на первом из них и окончательной репозицией (и фиксацией) – на втором. Если тяжесть состояния расценивалась как критическая, то оперативное лечение проводилось только после достижения достаточного эффекта от проводимой интенсивной противошоковой терапии.
У троих больных с тяжелой ЧМТ выявлены внутричерепные гематомы со сдавлением головного мозга. Операции на конечностях в этих случаях выполнялись параллельно и в пределах того времени, которое требовалось для выполнения основного вмешательства, направленного на декомпрессию головного мозга. У 3 других пациентов этой группы диагностированы ушибы головного мозга, причем у 2 из них легкой степени, что позволило оперировать данных пациентов по поводу открытого сегментарного перелома голени в срочном порядке: была выполнена ПХО ран с одноэтапным остеосинтезом переломов. Пациенту с ушибом головного мозга тяжелой степени остеосинтез закрытого сегментарного перелома выполнен через 12 суток, когда уже наступила полная стабилизация общего состояния и нейрохирурги пришли к выводу, что это не скажется отрицательно на течении ЧМТ. До этого момента вполне достаточной для ухода и изменения положения тела больного в постели была иммобилизация гипсовой повязкой.
В качестве примера приводим следующее клиническое наблюдение: больная 36 лет, была доставлена в больницу через 2 часа после травмы. При поступлении состояние больной тяжелое, сознание отсутствует (10 баллов по шкале GCS), А/Д 80/50 мм рт. ст., пульс 45 в 1′, ритмичный, ЧД 36 в 1′.
При обследовании с помощью эхоэнцефалоскопа было выявлено смещение срединных структур мозга. Компьютерная томография подтвердила наличие внутричерепной гематомы.
Диагноз – тяжелая ЧМТ. Внутричерепная гематома. Закрытый многооскольчатый сегментарный перелом левой голени (С1) в с/3 со смещением.
В связи с развернутой клиникой компрессии головного мозга и фиксированным разворотом осколков в области проксимального очага травматической деструкции кости, угрожавшим перфорацией покровных тканей, больная после короткой подготовки в палате ИТАР была оперирована двумя бригадами (нейрохирургами и травматологами). Были выполнены трепанация черепа с удалением внутричерепной гематомы и остеосинтез левой голени аппаратом Илизарова. После операции в условиях палаты ИТАР продолжена противошоковая терапия. Внутривенно вводился цефозалин (1 г 4 раза в сутки). Через 3 суток пациентка в стабильном состоянии была переведена в общую палату.
В качестве другого варианта политравмы, потребовавшего аналогичной активизации тактики, рассмотрим сочетание тяжелых повреждений органов брюшной полости с многооскольчатым переломом голени, встретившееся у одного из наблюдавшихся пациентов: 41 год, доставлен в больницу через 45 минут после автодорожной травмы. При поступлении осмотрен травматологом и хирургом, были выполнены рентгенография грудной клетки, УЗИ органов брюшной полости и малого таза. Установлен диагноз подкапсульного разрыва селезенки, закрытого многооскольчатого перелома правой голени (С2) со значительным смещением. Шок Ι степени.
При поступлении состояние больного средней тяжести, в сознании, адекватен, АД 110/60 мм рт. ст., ЧСС 90 в 1′, пульс ритмичный, ЧД 20 в 1′. Больной помещен в ИТАР, где организована активная противошоковая терапия и принято решение о необходимости операции на органах брюшной полости с целью опережения завершения разрыва селезенки, сопровождающегося, как известно, значительной кровопотерей. Больная оперирована одновременно хирургами и травматологами.
Бригада хирургов выполнила спленэктомию и перевязку сосудов селезенки. Параллельно травматологами произведен Ι этап (иммобили- зационный) остеосинтеза правой голени аппаратом Илизарова из 4 колец, что не удлинило общий срок вмешательства.
На 14-е сутки, после полной стабилизации состояния, выполнен ΙΙ этап операции: в систему кость – АНФ введены дополнительные спицы, начата репозиция промежуточного отломка, которая была завершена через 2 недели. После этого больному было разрешено ходить с дозированной нагрузкой на ногу, еще через 1 месяц – с полной нагрузкой на травмированную конечность.
В качестве примера лечебной тактики у больного, поступающего в критическом состоянии, может быть приведена история болезни пациентки 24 лет, доставленной в больницу через 1 час после автодорожной травмы. Состояние при поступлении тяжелое, без сознания, гипотония (АД 80/40 мм рт. ст.), пульс 110 в 1′, ритмичный, ЧД 32 в 1′.
Диагноз – политравма: тяжелая ЧМТ, ушиб головного мозга, субарахноидальное кровоизлияние. Открытый оскольчатый сегментарный перелом в/3 левой голени типа С3 с повреждением передней большеберцовой артерии (ПБА), закрытый оскольчатый перелом левого бедра. Оскольчатый перелом Н/3 правой голени, перелом левого локтевого отростка, перелом нижней челюсти. Травматический шок ΙΙ–III степени (рис. 1).
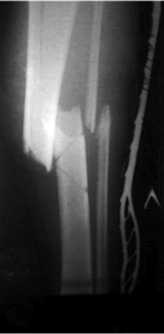
Рис. 1. Первичные рентгенограммы
Местно: в области в/3 левой голени имеется умеренно кровоточащая рана с неровными краями, размером 5 х 3 см, дном раны являются костные отломки.
Больной госпитализирован в палату ИТАР, где проводилась активная противошоковая терапия и предоперационное обследование: рентгенография поврежденных сегментов конечностей, ангиография, выявившая повреждение ПБА. Через 1 час от момента поступления, после существенного восполнения дефицита объема циркулирующей крови по так называемым «вынужденным показаниям» произведена ПХО раны с пластикой магистрального сосуда, наложен модуль аппарата Илизарова (рис. 2).
На левую бедренную кость наложен иммоби-лизационый аппарат Илизарова из двух колец. Гипсовые лангеты – на правую голень и левую руку. В дальнейшем больной 14 суток находился в палате ИТАР, получал соответствующую терапию, в том числе цефалоспорины 3-го поколения. После стабилизации состояния пациент вновь был взят в операционную, где на втором этапе лечения выполнен интрамедуллярный остеосинтез левого бедра титановым стержнем с дополнительной фиксацией двумя проволочными серкляжами. В модульную систему аппарата Илизарова, наложенного на левую голень в порядке Ι этапа операции, введены дополнительные спицы, после чего проведена репозиция отломков (рис. 3). АНФ из двух полуколец наложен на левый локтевой отросток. Второй бригадой (челюстно-лицевых хирургов) параллельно выполнено шинирование нижней челюсти. Два дня больной находился в палате ИТАР, далее продолжил лечение в травматологическом отделении. В ходе обследования больной осмотрен нейрохирургом, неврологом, выполнялась компьютерная томография головного мозга.
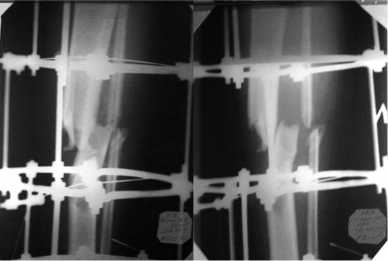
Рис. 2. Этап хирургической иммобилизации в аппарате
После операции больной был активен в пределах кровати, садился, занимался ЛФК под руководством инструктора. Через 10 суток после последней операции режим был расширен: больной начал садиться, а еще через 14 дней уже встал на костыли.
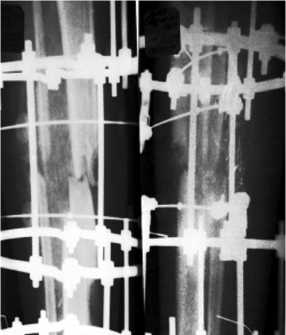
Рис. 3. Рентгенограммы на этапе репозиции в аппарате Илизарова
Через 6 недель после последней операции пациент в удовлетворительном состоянии выписан на амбулаторное лечение. В последующем пациент неоднократно госпитализировался для курсов восстановительного лечения (рис. 4).
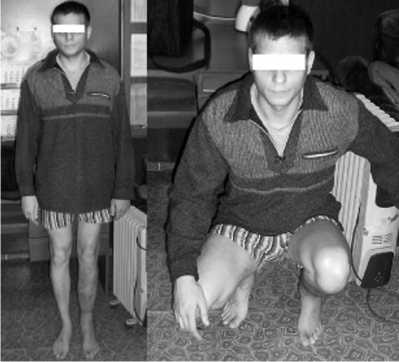
Рис. 4. Вид пациента после сращения и снятия аппарата
Таким образом, клиническая практика позволяет делать вывод, что при наличии сопутствующих повреждений, требующих срочного оперативного вмешательства, возможно параллельное выполнение остеосинтеза АНФ или хотя бы его первого этапа – хирургической иммобилизации, что не только позволяет предупредить развитие ишемических местных осложнений со стороны мягких тканей, но и входит в состав противошокового комплекса. Кроме того, подобная тактика коренным образом изменяет характер послеоперационного периода, позволяя раньше активизировать больного и тем самым предупреждая развитие традиционных гиподинамических осложнений, которые могут свести на нет все достигнутое в операционной.
Современные шкалы оценки состояния больного, а также схема Pape и Krettek в большинстве случаев позволяют уточнить оптимальное время для выполнения оперативного пособия. При этом у пострадавших, пребывающих в достаточно стабильном состоянии, остеосинтез может быть выполнен в срочном порядке. Подтверждением этого положения может быть тот факт, что ни у одного из 22 больных (79,6 % всего состава данной группы) оперативные вмешательства, выполненные в сроки от 1 часа до 2 дней с момента поступления, не привели к клинически ощутимому ухудшению состояния.
Таким образом, в условиях многопрофильного стационара, обладающего мощной анестезиологической службой и имеющего в своем составе квалифицированное инструментально обеспеченное травматологическое отделение, может быть избрана лучше отвечающая современным требованиям активная тактика ведения подобных больных.
* Работа выполнена при поддержке Программы стратегического развития (ПСР) ПетрГУ в рамках реализации комплекса мероприятий по развитию научно-исследовательской деятельности на 2012–2016 гг.
Список литературы Современная динамика представлений об оперативном лечении переломов группы с у больных с политравмой
- Литвина Е. А., Скороглядов А. В., Гордиенко Д. И. Одноэтапные операции при множественной и сочетанной травме//Вестник травматологии и ортопедии. 2003. № 3. С. 10-15.
- Николаев А. П., Разенков Н. Н.//Материалы конгресса травматологов и ортопедов России с международным участием. Ярославль, 1999. С. 479.
- Соколов В. А. Множественные и сочетанные травмы. М.: ГЭОТАР Медиа, 2006. 512 с.
- Фадеев Д. И. Ранний металлоостеосинтез закрытых и открытых множественных и сочетанных переломов длинных трубчатых костей. Смоленск, 1997. С. 39-90.
- Фадеев Д. И. Ранний чрескостный остеосинтез переломов длинных костей при политравме//Седьмой Российский национальный конгресс «Человек и его здоровье». СПб., 2002. С. 128.
- Фадеев Д. И., Чекин Е. Г., Быстряков А. В., Кинос Н. А., Лединников И. М. Чрескостный остеосинтез переломов длинных костей и их неблагоприятных последствий в Смоленской клинической больнице скорой медицинской помощи//Седьмой Российский национальный конгресс «Человек и его здоровье». СПб., 2002. С. 127-128.
- Фадеев Д. И., Чукин Е. Г., Быстряков А. В., Кинос Н. А., Лединников И. М., Ковынников В. В. Осложнения при лечении переломов длинных трубчатых костей и их последствий методом чрескостного остеосинтеза//Материалы междунар. медицинского форума «Человек и травма». Н. Новгород, 2001. С. 102-103.
- Черкес-Заде Д. И. Современные технологии в травматологии и ортопедии. М., 1999. С. 95-96.
- Krettek C., Muller M., Miclau T. Evolution of minimally invasive plate osteosynthesis (MIPO) in the femur. Injury//Injury. 2001. Vol. 32. Suppl. 3. P. 14-23.
- Krettek C., Simon R. G., Tscherne H. Management priorities in patients with polytrauma//Langenbecks Arch. Surg. 1998. № 2-4. Р. 220-227.
- Pape H. C., Krettek C. Management of fractures in the severely injured-influence of the principle of “damage control orthopaedic surgery”//Unfallchirurg. 2003. Bd. 106. № 2. Р. 87-96.
- Pape H. C., Remmers D., Regel G., Tscherne H. Pulmonary complications following intramedullary stabilization of long bones. Effect of surgical procedure, time and injury pattern//Orthopade. 1995. Bd. 24. № 2. Р. 164-172.
- Pape H. C., van Griensven M., Rice J. et al. Major secondary surgery in blunt trauma patients and perioperative cytokine liberation: determination of the clinical relevance of biochemical markers//J. Trauma. 2001. Vol. 50. Р. 989-1000.
- Perl M., Gebhard F., Knoferl M. W.et al. The pattern of preformed cytokines in tissues frequently affected by blunt trauma//Shock. 2003. Vol. 19. P. 299-304.


