Современные хирургические методы лечения ректоцеле – лазерная методика
Автор: Черепенин М.Ю., Лутков И.В., Горский В.А., Башкуров О.Е.
Журнал: Московский хирургический журнал @mossj
Рубрика: Абдоминальная хирургия
Статья в выпуске: 1 (95), 2026 года.
Бесплатный доступ
Введение. Хирургическое лечение нижнего ректоцеле традиционными методами (пластика мышц и резекция растянутой слизистой) характеризуется риском осложнений в виде кровотечения, нагноения, расхождения швов (17–30 %), частотой возникновения рецидивов (5–35 %), неудовлетворительными результатами лечения (5–85 %). Отличается технической сложностью и продолжительностью выполнения операций, низким качеством жизни в ближайшем послеоперационном периоде, длительной реабилитацией. Эти факты обуславливают необходимость поиска новых решений в хирургической тактике заболевания с повышением эффективности и безопасности лечения. Цель исследования. Изучить эффективность и безопасность нового метода хирургического лечения ректоцеле – комбинированной лазерной коррекции ректоцеле. Материалы и методы. Исследуемая группа: 72 пациентки с нижним передним ректоцеле 1–2 степени. Все пациентки женщины в возрасте от 28 до 72 лет. Критерии исключения – выраженная сопутствующая патология, гнойные заболевания анального канала. У большинства пациенток был сопутствующий геморрой 1, 2, 3, 4 стадии. Хирургическое лечение выполнялось под внутривенным обезболиванием с добавлением местной анестезии. Применялось лазерное излучение диодного аппарата с длиной волны 1,56 мкм мощность – 10 Вт. Результаты. Низкий (до 5 баллов по ВАШ у 90 %) и не продолжительный (прием НПВС 1–2 раза в день не более 10 суток у 90 %) послеоперационный болевой синдром. Редкие осложнения (2 % кровотечений по причине не комплаентности, кожные бахромки). Удовлетворительные сроки реабилитации (30–40 суток у 90 %). Высокое качество жизни в ближайшем послеоперационном периоде. Низкий процент рецидива при наблюдении в течении 1 года (менее 5 %). Высокая удовлетворенность от лечения (более 95 %). Заключение. Метод имеет значительные перспективы для применения у пациенток с начальными степенями нижнего ректоцеле. Характеризуется высокой эффективностью и безопасностью. Может применяться в условиях амбулаторной хирургии. Не имеет существенных ограничений при соблюдении правил подбора пациентов для лечения. Прост и быстр в техническом исполнении.
Ректоцеле, лазер
Короткий адрес: https://sciup.org/142247240
IDR: 142247240 | УДК: 006.617-089 | DOI: 10.17238/2072-3180-2026-1-54-60
Modern surgical methods of rectocele treatment – laser method
Introduction. Surgical treatment of rectocele by traditional methods (muscle plastic surgery and resection of stretched mucosa) is characterized by the risk of complications in the form of bleeding, suppuration, suture divergence (17–30 %), the frequency of relapses (5–35 %), unsatisfactory treatment results (5–85 %). It is characterized by technical complexity and duration of operations, low quality of life in the immediate postoperative period, long-term rehabilitation. These facts determine the need to search for new solutions in surgical tactics of the disease with improved results and increased treatment efficiency. Purpose of the study. To study the efficiency and safety of a new method of surgical treatment of rectocele – combined laser correction of rectocele. Materials and methods. Study group: 72 patients with lower anterior rectocele of 1–2 degrees. All patients were women aged 28 to 72 years. Exclusion criteria: severe concomitant pathology, purulent diseases of the anal canal. Most patients had concomitant hemorrhoids of stages 1, 2, 3, 4. Surgical treatment was performed under intravenous anesthesia with the addition of local anesthesia. Laser radiation of a diode device with a wavelength of 1,56 mkm and a power of 10 W was used. Results. Low (up to 5 points on VAS in 90 %) and short-term (taking NSAIDs 1–2 times a day for no more than 10 days in 90 %) postoperative pain syndrome. Rare complications (2 % of bleeding due to non-compliance, skin fringes). Satisfactory rehabilitation periods (30–40 days in 90 %). High quality of life in the immediate postoperative period. Low percentage of relapse during observation for 1 year (less than 5 %). High satisfaction with treatment (more than 95 %). Conclusion. The method has significant prospects for use in patients with initial stages of lower rectocele. It is characterized by high efficiency and safety. It can be used in outpatient surgery. It has no significant limitations if the rules for selecting patients for treatment are followed. It is simple and fast in technical execution.
Текст научной статьи Современные хирургические методы лечения ректоцеле – лазерная методика
Ректоцеле является распространенным заболеванием и по данным различных источников от 30 до 80 % женщин во всем мире имеют признаки ректоцеле. Из них 20-50% предъявляют жалобы на нарушения акта дефекации – синдром обструктивной дефекации. Эти цифры имеют стабильный неуклонный рост с последние десятилетия [1, 2]. От 40 до 80% женщин с ректоцеле не имеют постоянных характерных жалоб [3]. Заболевание более характерно для женщин старшего возраста, однако последние два десятилетия отмечается повышение удельной доли молодых пациенток [4]. Таким образом растет общая заболеваемость и меняется структура за счет повышения более молодой части заболевших.
Ректоцеле является симптомом пролапса тазовых органов и не несет фатальных рисков для пациентов. Но имеет существенное значение в снижении качества жизни и повышении рисков развития осложнений со стороны толстой кишки, заднего прохода, мочеполовой системы и пр.
Предрасполагающими факторами для развития рек-тоцеле являются все ситуации, связанные с повышением уровня внутрибрюшного давления – запор, беременность, роды, упорный кашель, тяжелые физические нагрузки. Это может приводить к повреждению и дистрофии передней порции лобково-копчиковой порции леватора (m. Levator ani) – ее волокна надрываются и расходятся в стороны, формируя диастаз. Гиподинамия, ожирение, травмы мышц промежности и таза могут вызывать дополнительные риски за счет дистрофии мышечных и соединительно-тканных структур [6]. Важным этиологическим фактором является изменение гормонального фона с гипоэстрогенией, которая приводит к дистрофии межклеточного матрикса за счет изменения соотношения коллагенов I и III типов в сторону преобладания последнего. Чрезмерное повышение уровня коллагена III типа, излишняя активация матричных металлопротеиназ, мышечная дистрофия вызывают образования ректоцеле и формируют клиническую картину заболевания [7].
Дебют заболевания обычно обусловлен клинической картиной синдрома обструктивной дефекации [8]. Не эффективность консервативной терапии обуславливает необходимость хирургического лечения. Все виды хирургического лечения ректоцеле нацелены на укрепление ректовагинальной перегородки за счет послеоперационного фиброза и рубцевания, устранение излишней складчатости слизистой оболочки, утолщение ректовагинальной перегородки и уменьшение диастаза пучков леваторов [9]. Однако, не удовлетворительные результаты традиционных хирургических методик в виде высоких цифр послеоперационных осложнений 17–30 % [10], 5–35 % случаев рецидивов заболе- вания [11], и низкого уровня удовлетворенности пациенток после операции от 15 до 85 % [12] обусловливают актуальность поиска новых решений в хирургии ректоцеле.
Возможности лазерной хирургии и особенности заживления лазерных ран дают возможности для решения многих проблемных вопросов при операциях в малой проктологии. По данным различных исследований уже к 11 суткам в лазерной ране формируется фиброзно-рубцовая ткань с повышенным количеством фибробластов и полнокровных сосудов, она разрыхляется и это уменьшает плотность рубца, приближая его к структуре нормальной ткани [13]. Регенераторные процессы к 14 суткам идут с мало выраженной воспалительной инфильтрацией тканей, пролиферацией фибробластов с формированием грануляционной и фиброзной ткани. К 18-м суткам выравнивается соотношение уровней коллагенов I и III типов. На 28-й день наблюдается равномерное распределение соединительнотканных волокон в собственной пластинке и подслизистой основе. Доля коллагеновых волокон составляет 76 %. Наблюдается появление новых кровеносных сосудов. Даже при локальном физиотерапевтическом лечении лазером в виде микроаблятивного воздействия на заднюю стенку влагалища достигаются положительные результаты по укреплению ректовагинальной перегородки путем ремоделирования коллагеновой составляющей [14].
Эти эффекты вкупе с возможностями полного визуального контроля и точечного локального воздействия без повреждения соседних тканей при лазерном воздействии на ткани позволили нам создать новый способ хирургического лечения нижнего переднего ректоцеле 1–2 степени и получить надежные положительны результат лечения у наших пациенток.
Материалы и методы
В исследование были включены 72 пациентки с нижним передним ректоцеле 1–2 степени, прооперированные за период 2022–2024 гг. Критериями исключения были тяжелое соматическое состояние пациентов, недавно перенесенное ОНМК или ОИМ (менее 3 месяцев назад), декомпенсированная форма сахарного диабета, почечная или печеночная недостаточность, пациентки с гнойно-воспалительными заболеваниями прямой кишки или ВЗК.
Все пациентки были женщины в возрасте от 28 до 72 лет. Преобладали пациентки среднего и старшего возраста (более 75 %).
Изолированное ректоцеле было диагностировано у 11 пациенток (15,2 %). В большинстве случаев ректоцеле сопровождалось различными стадиями геморроидальной болезни: 1 стадия была выявлена у 9 (12.5 %), 2 стадия, у 28 (38,9 %), 3 стадия у 21 (29,1 %) и 4 стадия у 3 пациенток (4,2 %). В выборке пациенток преобладали 2 и 3 стадии геморроидальной болезни – 49 (68%).
Во всех случаях лазерное воздействие проводилось торцевым световодом диодного лазерного аппарата с длиной волны 1560 мкм с мощностью излучения 10 Вт, в импульсном режиме - 0,5 сек импульс, 0,5 сек пауза. Торцевым световодом перфорировалась анодерма по передней полуокружности с проведением световода подслизисто по всей длине анального канала от перианальной кожи промежности до аноректального перехода, с визуальным контролем пилотной световой метки и визуальным контролем окрашивания слизистой оболочки в месте воздействия до белесого цвета. Введение лазерного световода осуществлялось в режиме подачи энергии до аноректального перехода, после чего он извлекался в том же режиме через сформированный канал в подслизистом слое. Аналогичные перфорации выполнялись последовательно в перианальной коже по условной линии окружности пе-рианальной области в проекции выпячивания ректовагинальной перегородки до его боковых границ, при этом расстояние между точками ввода световода составляло 2–3 мм. На 1–2 см выше зубчатой линии в области аноректального перехода 2 Z-образными швами на 1–2 и 10-11 часах условного циферблата прошивалась слизистая оболочка с захватом мышечного слоя. Для прошивания применяли полимерный плетеный полигликолид с толщиной нити 2-0, длиной 25 мм и кривизной 5/8. При наличии избыточной геморроидальной ткани в месте прошивания слизистой производили дополнительно мукопексию той же нитью, с наложением от 1 до 4 стежков. Данные действия позволили ликвидировать излишнюю складчатость слизистой оболочки в проекции диастаза, сблизить пучки леваторов, в процессе заживления утолщить ректовагинальную перегородку, повысить ее прочность и эластичность.
Всем пациенткам выполнялось трансперинеальное и трансректальное ультразвуковое исследования перед операцией и через 3 месяца после операции.
В большинстве случаев пребывание пациентов в условиях стационара составляло от 4 до 6 часов. Более длительное пребывание было обусловлено желанием пациенток остаться под наблюдением медицинского персонала в условиях стационара.
Контрольные осмотры после операции проводили через 14 дней, 1, 3 и 12 месяцев.
Результаты
Результаты спустя 12 месяцев после проведенного лечения были прослежены на очном приеме у 51 человека (70,8 %). Остальные пациентки (21 человек иногородние) были опрошены дистанционно по телефону.
Отдаленные результаты через 1 год оценивались нами по наличию жалоб и оценке удовлетворенностью от проведенного лечения. Для этого пациентками заполнялась анкета SF-36. Одновременно заполнялся опросник Wexner для субъективной оценки удержания и опорожнения.
Оценка болевого синдрома в ближайшем послеоперационном периоде проводилась по шкале ВАШ.
Таблица 1
Болевой синдром по ВАШ
Pain syndrome to VAS
Table 1
|
Баллы ВАШ VAS points |
1 день 1 day |
3 день 3 day |
7 день 7 day |
14 день 14 day |
|
1–2 |
12(18 %) |
18 (23,6 %) |
56 (77,8 %) |
72 (100 %) |
|
3–5 |
51 (71 %) |
47 (66,7 %) |
16 (22,2 %) |
– |
|
> 5 |
9 (11 %) |
7 (9,7 %) |
– |
– |
У большинства пациенток, начиная с первых суток, болевой синдром был средней выраженности и через неделю после проведенной операции более чем у 77 % женщин жалобы на болевые ощущения были минимальными. Через 2 недели у всех пациенток сохранялись небольшие периодические дискомфортные ощущения.
Осложнения в ближайшем послеоперационном периоде встретились редко и представляли собой 2 кровотечения на 7 и 9 сутки по причине несоблюдения пациентками рекомендаций по ограничению половой жизни и по регуляции стула. При ревизии анального канала выявлялись разрывы слизистой в области наложения швов. Остановка кровотечений выполнялась прошиванием.
Таблица 2
Многофакторный анализ предикторов развития PSSC
Table 2
Multivariate analysis of predictors of PSSC development
|
Нагноение / Suppuration |
Кровотечение / Bleeding |
Стриктура / Stricture |
Недостаточность/ Insufficiency |
Перианаль-ные бахромки/ Perianal fimbriae |
|
– |
2(2,8 %) |
– |
– |
17(23,6 %) |
Кожные бахромки удалены у 12 пациенток на приеме под местной анестезией. У 5 пациенток не возникло желания их удалять.
При выполнении УЗИ мы ориентировались на работы М.А. Чечневой с соавт. [5], в которых было установлено, что для неизмененных структур тазового дна характерна высота сухожильного центра промежности не менее 10 мм, ширина мышечных пучков «ножек леваторов» не менее 15 мм, отсутствие диастаза мышц в области сухожильного центра. При УЗИ у больных с задним тазовым пролапсом отмечалась неоднородность мышц-леваторов, неровность их контуров, наличие изоэхогенных включений. Толщина леваторных мышц снижалась сверху вниз, наиболее значительно на уровне сфинктера и в 10 мм от верхнего края анального канала, где формировалось ректоцеле. Сравнительный анализ показал, что у больных с задним тазовым пролапсом наблюдалось истончение сухожильного центра промежности, снижение толщины мышц-леваторов, увеличение толщины ректовагинальной перегородки за счет ее складчатости, а также расхождение мышц в области тазовой диафрагмы.
По результатам проведенных контрольных УЗ исследований нами было установлено, что при трансректальном исследовании толщина ректовагинальной перегородки увеличилась в среднем с 1,1+/–0,2 см до 1,5+/–0,2 см. Перегородка со стороны прямой кишки обрела четкие контуры за счет уменьшения ее складчатости. Произошло уменьшение диастаза бульбокавернозных мышц с 0,9+/–0,2 см до 0,3+/–0,1 см. При трансперинеальном УЗИ уменьшилась толщина перегородки за счет снижения ее складчатости и регрессировал пролапс перегородки в сторону влагалища при натуживании пациенток (рис. 1).
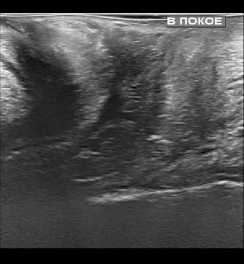
До операции
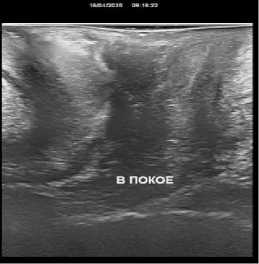
После операции
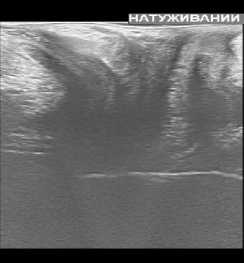
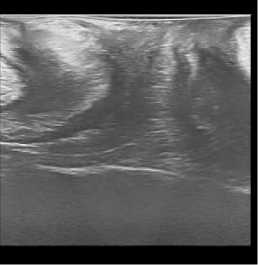
До операции После операции
Рис. 1. УЗИ картина до и после операции
Fig. 1. Ultrasound picture before and after surgery
По результатам анкетирования (форма SF-36) нами были получены следующие результаты.
Таблица 3
Результаты анкетирования SF-36
Results of the SF-36 questionnaire
Table 3
|
Группы |
ФФ |
РФФ |
Б |
ОЗ |
ЖА |
СФ |
РЭФ |
ПЗ |
|
До |
42,3 |
47,1 |
38,4 |
57,2+/ |
41,4 |
45,2 |
37,5 |
47,4 |
|
Before |
+/-7,4 |
+/-9,1 |
+/-5,5 |
-12,4 |
+/-5,2 |
+/-6,7 |
+/-5,3 |
+/-7,8 |
|
После |
59,9 |
59,4 |
52,7 |
63,8+/ |
57,8+/ |
59,4 |
55,4 |
53,3+/ |
|
After |
+/-6,8 |
+/9,4 |
+/-9,8 |
-13,3 |
-10,6 |
+/-9,8 |
+/-9,6 |
-10,2 |
Опросник стандартно включал в себя 36 вопросов, результаты которых объединялись в 8 итоговых шкал. По всем итоговым шкалам нами были зафиксированы достоверные улучшения субъективной оценки состояния у всех прослеженных пациенток. Наибольший прирост мы зафиксировали в разделе физического функционирования (ФФ) – на 41,6%, и ролевого функционирования (РЭФ) – на 47,7 %. Все остальные улучшения имели примерно схожую выраженность по каждой шкале и прямо коррелировали с оценкой удовлетворенности от проведенной операции.
Оценка функции удержания проводилась нами в соответствии с оценочной шкалой Wexner.
Таблица 4
Оценка функции удержания по шкале Wexner
Wexner's scale for retention function
Table 4
|
До операции Before surgery |
Через 1 месяц After 1 month |
Через 3 месяца After 3 months |
Через 12 месяцев After 12 months |
|
3,7+/-1,8 |
2,8+/-1,3 |
2,5+/-0,8 |
2,4+/-0,7 |
Достоверных нарушений со стороны запирательного аппарата, по субъективной оценке, выявлено не было ни в одном случае через 1 год после операции. Наоборот, мы увидели в отдаленном послеоперационном периоде умеренные тенденции к улучшению функции удержания. Однако эти цифры не имели высокой статистической достоверности и по этой причине не были учтены нами в результатах исследования. Мы имеем вероятность сочетанного воздействия результатов хирургического лечения и изменения образа жизни после операции (выполнение пациентками регулярных занятий гимнастикой Кегеля, прибавление общей физической активности, оптимизация рациона и режима питания и приема жидкости).
Некоторые пациентки предъявляли жалобы на эпизодические явления нарушения удержания газов и редко неоформленного кала в раннем послеоперационном периоде до 3 недель. После 3-х недель после операции ни в одном случае мы подобных жалоб не отмечали. Связываем данные эпизоды с прошиванием пучков леваторов рассасывающимся шовным материалом, который обычно отторгается к концу 3-й недели после операции.
Всем пациенткам в послеоперационном периоде после полного заживления ран было рекомендовано к обязательному длительному выполнению гимнастики Кегеля не менее 2 раз в день по 50 повторений, общеукрепляющей мышечной гимнастики любой степени интенсивности не реже 2 раз в неделю и размягчение стула путем диетических мероприятий или прием препаратов семян подорожника. Также давали рекомендации по нормализации веса и ограничению чрезмерных физических нагрузок. На наш взгляд, соблюдение пациентками рекомендаций может иметь решающее значение в поддержании стойкого и длительного положительного результата лечения.
Заключение
Распространенность ректоцеле в популяции, необходимость хирургического лечения при нарастании клинической симптоматики, частые неудовлетворительные результаты традиционных хирургических методик, а также их техническая сложность и низкое качество жизни пациенток после операции обуславливают необходимость поиска новых решений в этом вопросе.
Этиология и патогенез процесса формирования нижнего переднего ректоцеле у женщин имеют в своей основе процессы дистрофии и дегенерации мышечной и соединительной ткани ректовагинальной перегородки и мышцы, поднимающей задний проход. Локальное хирургическое воздействие путем уменьшения диастаза пучков леваторов, ликвидации излишней складчатости слизистой и создания фиброзных изменений в перегородке позволяет эффективно и безопасно корректировать начальные стадии заболевания. Применение лазерного излучения позволяет минимизировать риски осложнений и обеспечивает высокое качество жизни пациенток в послеоперационном периоде. Мы отмечаем высокую удовлетворенность результатами лечения и стойкий положительный результат при наблюдении пациенток через 1 год после лечения, что на наш взгляд обусловлено регенеративными эффектами ремоделирования уровней коллагена и формирования фиброзной ткани с высокими уровнями прочности, эластичности и васкуляризации. Именно это позволяет ректовагинальной перегородке и всей системе ректовагинального взаимодействия возвращать и сохранять свои функции и состояние.
Обязательно на наш взгляд сочетание хирургического метода лечения с профилактическими мероприятиями по сохранению эффекта после операции. Это заключается в укреплении общей и локальной мышечных систем, исключении резких и выраженных повышений внутрибрюшного давления, в том числе запоров и слишком плотной консистенции стула при опорожнении.
Методика рекомендована для хирургического лечения нижнего переднего ректоцеле 1–2 степени. Проста в техническом исполнении – короткое время операции (20–30 минут), выполняется под седацией в условиях дневного пребывания в стационаре, не требует специального технического оснащения за исключением хирургического диодного лазерного аппарата с длиной волны около 1500 мкм. Характеризуется низким процентом рецидивов и осложнений, удовлетворительными сроками реабилитации. Пациентки сохраняют активный образ жизни сразу после операции с небольшими ограничениями по нагрузкам и половой жизни. Удовлетворенность от проведенного лечения приближается к 100 % при соблюдении правила подбора пациенток для операции. Метод может применяться в условиях амбулаторной хирургии. Не имеет существенных ограничений при соблюдении правил подбора пациентов для лечения


