Современные малоинвазивные подходы в лечении послеоперационных интраабдоминальных осложнений: анализ эффективности и тактических решений
Автор: Чапыев М.Б.
Журнал: Бюллетень науки и практики @bulletennauki
Рубрика: Медицинские науки
Статья в выпуске: 8 т.11, 2025 года.
Бесплатный доступ
Современные малоинвазивные методы лечения послеоперационных интраабдоминальных осложнений (ИАО) представляют собой перспективное направление в абдоминальной хирургии. Анализируется эффективность лапароскопии, эндоскопического вмешательства и чрескожных дренирующих методик. Особое внимание уделяется тактическим решениям. Материалы и методы исследования включают анализ 225 малоинвазивных вмешательств у пациентов с ИАО, такими как несостоятельность анастомозов, внутрибрюшные абсцессы, желчеистечение и перитонит. Основной методологической платформой являлась лапароскопия, дополненная техникой лапаролифтинга. Диагностическая лапароскопия через два троакара была достаточной для первичной ревизии в 73% случаев. Применение малоинвазивных методов позволило снизить частоту интраоперационных осложнений, особенно при рассечении адгезий, где отказ от электрокоагуляции в пользу прецизионных методов диссекции уменьшил риск перфорации кишечника. В 20,5% случаев потребовался переход к открытой лапаротомии из-за невозможности точной верификации источника желчеистечения на фоне выраженного воспаления. Исследование подчеркивает важность индивидуального подхода к выбору метода вмешательства, необходимость совершенствования диагностических методик и дальнейшего изучения долгосрочных результатов применения малоинвазивных технологий. Полученные данные могут быть полезны для разработки клинических алгоритмов, направленных на оптимизацию хирургической помощи пациентам с послеоперационными ИАО.
Малоинвазивная хирургия, интраабдоминальные осложнения, лапароскопия, послеоперационный период, желчеистечение, адгезиолиз
Короткий адрес: https://sciup.org/14133514
IDR: 14133514 | УДК: 616.3-089 | DOI: 10.33619/2414-2948/117/28
Modern minimally invasive approaches in the management of postoperative intra-abdominal complications: efficacy analysis and tactical decision-making
Modern minimally invasive techniques for the treatment of postoperative intra-abdominal complications (IACs) represent a promising direction in abdominal surgery, aimed at reducing the invasiveness of interventions and improving clinical outcomes. The study analyzes the efficacy of methods such as laparoscopy, endoscopic interventions, and percutaneous drainage techniques compared to traditional relaparotomies. Special attention is paid to tactical decisions, including access selection, insufflation control, and the use of laparo-lifting to minimize the risk of intraoperative complications. The materials and methods of the study include an analysis of 225 minimally invasive interventions in patients with IACs, such as anastomotic leaks, intra-abdominal abscesses, bile leakage, and peritonitis. The primary methodological platform was laparoscopy, supplemented by laparo-lifting techniques. Key aspects involved the safe insertion of trocars, maintaining optimal intra-abdominal pressure, and the use of alternative access points in patients who had undergone biliary tract surgery. The results showed that diagnostic laparoscopy using two trocars was sufficient for initial revision in 73% of cases. The use of minimally invasive methods reduced the frequency of intraoperative complications, particularly during adhesiolysis, where replacing electrocautery with precision dissection techniques decreased the risk of intestinal perforation. However, in 20.5% of cases, conversion to open laparotomy was required due to the inability to accurately identify the source of bile leakage amid severe inflammation. The study highlights the importance of an individualized approach to selecting intervention methods, the need to improve diagnostic techniques, and further research into the long-term outcomes of minimally invasive technologies. The findings may contribute to the development of clinical algorithms aimed at optimizing surgical care for patients with postoperative IACs.
Текст научной статьи Современные малоинвазивные подходы в лечении послеоперационных интраабдоминальных осложнений: анализ эффективности и тактических решений
Бюллетень науки и практики / Bulletin of Science and Practice Т. 11. №8 2025
УДК 616.3-089 + 616-089.8
Современная хирургия находится в постоянном поиске методов снижения травматичности оперативных вмешательств, что особенно важно в лечении послеоперационных интраабдоминальных осложнений (ИАО). Малоинвазивные технологии, такие как лапароскопия, эндоскопические вмешательства и чрескожные дренирующие методики, становятся предпочтительной альтернативой традиционным релапаротомиям, позволяя минимизировать хирургическую агрессию, сократить сроки госпитализации и улучшить качество жизни пациентов [1, 2].
Однако их применение при ИАО требует тщательного анализа множества факторов, включая анатомические особенности зоны вмешательства, сроки развития осложнения, характер патологического процесса и общее состояние пациента [3].
Послеоперационные интраабдоминальные осложнения, такие как несостоятельность анастомозов, внутрибрюшные абсцессы, желчеистечение, кишечные свищи и перитонит, остаются серьёзной проблемой абдоминальной хирургии, значительно увеличивающей летальность, частоту повторных операций и экономические затраты на лечение [4, 5].
Например, послеоперационное желчеистечение встречается в 0,3–2% случаев после холецистэктомии и может приводить к формированию билом, абсцессов и даже сепсиса, требуя своевременного и адекватного вмешательства [6, 7]. Традиционно такие осложнения устранялись с помощью открытой релапаротомии, однако в последние годы всё большее распространение получают малоинвазивные методы, включая эндоскопическое стентирование желчных протоков, лапароскопическую санацию и дренирование, а также интервенционную радиологию под ультразвуковым или КТ-контролем [8, 9].
Актуальность исследования обусловлена необходимостью систематизации современных малоинвазивных подходов к лечению ИАО, определением чётких показаний и противопоказаний к их применению, а также разработкой оптимальных тактических алгоритмов. Несмотря на растущее количество публикаций, посвящённых малоинвазивным методам, остаются дискуссионными вопросы выбора между лапароскопическим и эндоскопическим доступом, оптимальных сроков вмешательства, эффективности комбинированных методик и долгосрочных результатов их применения [10, 11]. Кроме того, важное значение имеет оценка экономической эффективности малоинвазивных технологий в сравнении с традиционными хирургическими подходами [12, 13].
Бюллетень науки и практики / Bulletin of Science and Practice Т. 11. №8 2025
Таким образом, анализ современных малоинвазивных методов лечения послеоперационных интраабдоминальных осложнений, их эффективности и тактических решений представляет собой важную научно-практическую задачу, решение которой может способствовать оптимизации хирургической помощи и улучшению исходов у данной категории пациентов.
Цель исследования. Провести комплексный анализ эффективности современных малоинвазивных методов в лечении послеоперационных интраабдоминальных осложнений, оценить их преимущества и ограничения в сравнении с традиционными хирургическими подходами, а также разработать алгоритм тактических решений, направленный на снижение частоты повторных вмешательств, сокращение сроков реабилитации и улучшение клинических исходов.
Материал и методы исследования
Проведено проспективное когортное исследование с анализом 225 малоинвазивных вмешательств у пациентов с послеоперационными интраабдоминальными осложнениями (ИАО). Исследование выполнено в отделении хирургии желчных путей и поджелудочной железы Национального хирургического центра им. М.М. Мамакеева (г. Бишкек, Кыргызская Республика) в период с января 2022 г по декабрь 2024 г.
Критерии включения и исключения. Включение: пациенты старше 18 лет; наличие послеоперационных ИАО (несостоятельность анастомозов, внутрибрюшные абсцессы, желчеистечение, перитонит); показания к малоинвазивному вмешательству (лапароскопия, эндоскопия, чрескожное дренирование). Исключение: тяжелое состояние пациента (шок, полиорганная недостаточность); противопоказания к лапароскопии (выраженный спаечный процесс, неконтролируемая коагулопатия); отказ пациента от участия в исследовании.
Хирургические методики: лапароскопия с лапаролифтингом. Методика лапаролифтинга — передняя брюшная стенка приподнималась посредством двух цапок, фиксированных в параумбиликальной зоне, что обеспечивало безопасное введение иглы Вереша под строго перпендикулярным углом к париетальной брюшине. Контроль инсуффляции — поддержание внутрибрюшного давления на уровне 10 мм рт. ст. до завершения троакарной установки, что снижало вероятность ятрогенных повреждений. Альтернативные доступы — у пациентов после операций на желчных путях (паракостальный доступ) первичный троакар размещался в точке Калька (левая параумбиликальная область) с последующей установкой дополнительных портов под визуальным контролем.
Эндоскопические вмешательства : применялись для стентирования желчных протоков и устранения анастомотических несостоятельностей; использовались дуоденоскопы с боковой оптикой (Olympus TJF-180); чрескожное дренирование под УЗ/КТ-контролем; проводилось при локальных абсцессах (диаметр >3 см); использовались дренажные системы 8–12 Fr.
Оценка эффективности. Первичные исходы: успешность малоинвазивного вмешательства (отсутствие необходимости конверсии в лапаротомию); частота интраоперационных осложнений (перфорация кишечника, кровотечение).
Вторичные исходы : длительность госпитализации; частота рецидивов в течение 30 дней.
Статистический анализ . Данные обрабатывались в SPSS 26.0. Количественные переменные представлены как М±SD, категориальные — в процентах. Для сравнения групп использовались критерий Стьюдента (t-test) и χ². Уровень значимости — p<0,05.
Этическая экспертиза . Исследование одобрено локальным этическим комитетом Национального хирургического центра (протокол №5 от 12.01.2022). Все пациенты подписали информированное согласие.
Результаты и обсуждения
В 73% случаев (n=176) диагностическая лапароскопия выполнялась через два троакара, что подтверждает достаточность минимального количества портов для первичной ревизии. У 29,7% (n=67) пациентов потребовалась установка дополнительного порта: 5 мм — 19,5% (n=44) и 10 мм — 8% (n=18). В 50% наблюдений инсуффляция осуществлялась через дренажную систему брюшной полости, что минимизировало риск адгезивных повреждений. Применение лифтинговых технологий позволило снизить частоту интраоперационных осложнений, связанных с «слепым» введением троакаров в условиях спаечного процесса.
Проведенный анализ клинических случаев позволил установить, что наибольшие технические сложности возникают при рассечении плоскостных адгезий тонкой кишки, сочетающихся с послеоперационными рубцовыми изменениями. Особую проблему представляют спайки, локализованные в параумбиликальной области, где, как правило, формируются наиболее плотные и васкуляризированные сращения. Традиционные методы диссекции нередко приводят к нежелательным последствиям, включая интраоперационную перфорацию кишечной стенки. Применение стандартной электрокоагуляции при рассечении адгезий сопровождалось перфорацией тонкой кишки в 2,8% случаев (n=2). Этот показатель, хотя и находится в пределах статистически ожидаемых значений для подобных вмешательств, свидетельствует о необходимости пересмотра хирургической тактики.
В целях снижения риска термического повреждения тканей автор настоящего исследования рекомендует по возможности отказываться от диатермокоагуляции в пользу альтернативных методов диссекции, таких как: острый прецизионный гидро- или механический диссекция с использованием микрохирургических инструментов; применение ультразвукового скальпеля, обеспечивающего селективное воздействие на ткани; резекция участка париетальной брюшины вместе с фиксированной петлей кишки, что позволяет избежать прямой травматизации стенки органа. Отдельного внимания заслуживает анализ частоты выполнения диагностической лапароскопии в рамках коррекции послеоперационного желчеистечения. Согласно полученным данным, данное вмешательство было проведено 49,7% пациентов (n=112), что подчеркивает его значимость в алгоритме ведения осложненных состояний после холецистэктомии. Таким образом, проведенное исследование демонстрирует, что риск интраоперационных осложнений при адгезиолизе может быть существенно снижен за счет: отказа от электрокоагуляции в пользу менее травматичных методов диссекции; применения прецизионных хирургических техник, минимизирующих механическое и термическое воздействие на ткани; своевременного использования диагностической лапароскопии при подозрении на послеоперационные осложнения.
В ходе проведенного исследования этиологический фактор послеоперационного желчеистечения был верифицирован в 79,5% случаев (n=79). Среди установленных причин несостоятельность лапароскопической холецистостомы (ЛХС) выступила ведущим патогенетическим звеном у 31 пациента (39,2% от верифицированных случаев), данные отражены на Рисунке. Повторное лапароскопическое вмешательство с коррекцией ЛХС продемонстрировало высокую клиническую эффективность, обеспечив купирование патологического процесса у 87,1% (n=27) пациентов данной категории. У 32 больных (40,5%) в ходе релапароскопии потребовалось выполнение клипирования аномальных или поврежденных желчных структур.
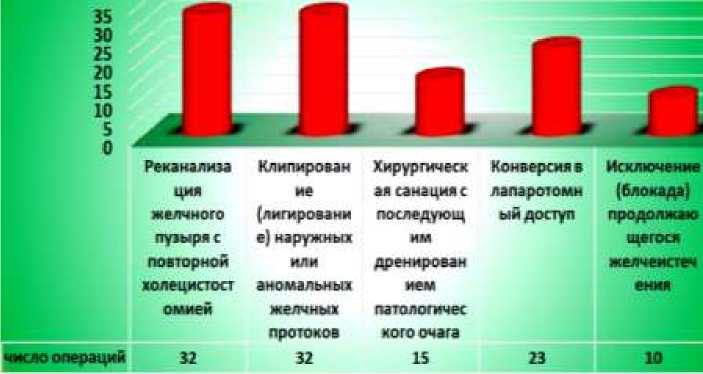
Рисунок. Структурно-типологическая характеристика повторных малоинвазивных вмешательств, выполняемых по поводу желчеистечения
При проведении детального анализа интраоперационных находок было установлено, что в структуре выявленных анатомо-функциональных изменений преобладали следующие патологические состояния: а). ходы Люшка, обнаруженные в 34,4% случаев (n=11), что свидетельствует о высокой частоте атипичных желчевыводящих структур в исследуемой выборке; б). дополнительный проток квадратной доли печени, выявленный у 9 пациентов (28,1%), подтверждающий вариабельность билиарной анатомии и необходимость тщательной преоперационной визуализации; в). несостоятельная культя пузырного протока, диагностированная в 31,2% наблюдений (n=10), что указывает на технические сложности, возникающие при выполнении холецистэктомии; г). краевые дефекты внепеченочных желчных протоков, зафиксированные в 6,3% случаев (n=2), которые могли быть обусловлены как ятрогенными повреждениями, так и воспалительно-деструктивными изменениями. При ревизии брюшной полости объем свободной желчи варьировал в пределах 70–200 мл, что, с учетом клинико-морфологических корреляций, соответствовало локальному перитонеальному реактивному процессу. Наличие данного объема экстравазированной желчи, сочетающееся с признаками асептического воспаления, подтверждало факт интраоперационной диагностики послеоперационной желчеистечения. В единственном клиническом наблюдении (3,1% от общего числа случаев) был верифицирован разлитой желчный перитонит, потребовавший выполнения расширенного хирургического вмешательства, включающего санацию и дренирование брюшной полости, а также реконструктивные манипуляции на билиарном тракте. Данное осложнение, развившееся вследствие массивной желчной экстравазации, подчеркивает значимость своевременной интраоперационной диагностики и адекватного устранения дефектов желчевыводящих путей. При ревизии ложа желчного пузыря особое внимание уделялось идентификации ходов Люшка, которые манифестировали в виде точечных дефектов (до 3 мм в диаметре) с активным капельным желчеистечением. В подобных случаях выполнялось клипирование аберрантного протока с применением 1–2 титановых клипс с последующей тщательной санацией и установкой аспирационного дренажа в проекции ложа. В 14,7% наблюдений (n=15) источник желчеистечения остался неидентифицированным, что потребовало ограничения объема вмешательства санационно-дренирующими мероприятиями. В отсутствие макроскопически определяемого желчеистечения и при адекватной визуализации операционного поля отказ от конверсии в лапаротомию представляется клинически оправданным.
Бюллетень науки и практики / Bulletin of Science and Practice Т. 11. №8 2025
В ходе проведения монотехнологичных лапароскопических вмешательств возникла необходимость в дополнительном применении минилапаротомных методик, что было обусловлено потребностью в герметизации холецистостомической трубки на фоне несостоятельности лигатурного шва холедоха — подобная клиническая ситуация наблюдалась в 4 случаях. При анализе послеоперационных осложнений в виде желчеистечения (n=23, 20,5% от общего числа наблюдений) было установлено, что малоинвазивные подходы не обеспечили должной эффективности, что потребовало перехода к открытой лапаротомии. Основной причиной неудачи эндоскопических методов явилась невозможность точной верификации источника билиарной экстравазации вследствие выраженного воспалительно-инфильтративного процесса в подпеченочной области. Обращает на себя внимание тот факт, что у 10 пациентов, демонстрировавших типичные клинико-инструментальные признаки билиарной дисфункции, визуализировать прямое истечение желчи в брюшную полость не представилось возможным. Это свидетельствует о наличии существенных диагностических сложностей, возникающих при ведении подобных клинических случаев, что требует дальнейшего совершенствования методов визуализации и дифференциальной диагностики.


