Современные подходы к лучевому лечению опухолей полости рта
Автор: Титова Вера Алексеевна, Снигирева Галина Петровна, Петровский Владимир Юрьевич, Телышева Е.Н.
Журнал: Сибирский онкологический журнал @siboncoj
Рубрика: Опыт работы онкологических учреждений
Статья в выпуске: 5 т.15, 2016 года.
Бесплатный доступ
Рост частоты плоскоклеточного рака орофарингеальной области (ОФО) и преобладание местнораспространенных форм опухоли у 60 % с ранним инфильтративным ростом и метастазированием в региональные лимфатические узлы до 40 % снижают результаты лечения. Сочетание в едином курсе лечения операции, лучевой терапии и химиотерапии не исключает риск локорегиональных рецидивов у 30-60 %, а изолированных метастазов у 18 % больных. У больных в возрасте 50 лет с опухолями ОФО 5-летнее излечение не превышает 40 %. При этом включение в программы лучевого и комбинированного лечения полихимиотерапии (ПХТ) повышает результативность традиционных методов до 69 %. Внедряются новые технологии конформной дистанционной лучевой терапии (КЛТ); высокомощностной (HDR) брахитерапии с радиомодифицирующими агентами и ПХТ, в том числе таргетными препаратами. Однако КЛТ 66-70 Гр обеспечивает локальный контроль при 5-10-летнем наблюдении у 57 %; локорегиональный - у 50 %, с общей выживаемостью - 47 % и 35 % соответственно. Имеются данные о выявлении мутаций в гене EGFR при злокачественных заболеваниях полости рта и глотки. Направленное применение таргетных препаратов - блокаторов EGFR, например цетуксимаба (эрбитукса), в первой линии терапии плоскоклеточного рака головы и шеи увеличивает показатели выживаемости. С другой стороны, повышенная экспрессия гена EGFR может коррелировать с прогрессированием заболевания и плохим прогнозом. Цель исследования - представить новые технологии конформной дистанционной ЛТ с брахитерапией источником 192Ir и химиотерапией у 30 больных раком ОФО с оценкой присутствия ретроспективно исследованной мутации в гене EGFR. Результаты конформной дистанционной лучевой терапии и HDR брахитерапии зависели от локализации опухоли в полости рта, стадии и распространенности процесса, прогностических факторов и схем лечения. КЛТ улучшила результаты мультимодального лечения и качество жизни пациентов: общая выживаемость у больных раком губы составила 100 %; у больных раком языка - 66,7 %, у больных раком слизистой дна рта - 75 %. Мутации гена EGFRv.III не были выявлены ни в одном из исследованных образцов опухоли. Положительный эффект от таргетной терапии эрбитуксом не был зарегистрирован ни у одного из двух пролеченных больных с отсутствием мутаций гена EGFR.
Плоскоклеточный рак полости рта, органосохраняющее комплексное сочетанное лучевое лечение, таргетная терапия эрбитуксом, hdr брахитерапия, ген egfr
Короткий адрес: https://sciup.org/140254070
IDR: 140254070 | УДК: 616.31-006.6:615.849 | DOI: 10.21294/1814-4861-2016-15-5-47-54
Modern trends of radiotherapy cancer oral cavity
Growth of frequency of squamous cell cancer of oropharynx and dominance of locally-spread forms of a tumor at 60 % with the early infiltrative growth and metastasis in regional lymph nodes reduce results of treatment to 40 %. The combination in a uniform course of treatment of operation, radiation therapy and chemotherapy doesn't exclude risk the lokoregional of a recurrence at 30-60 % and at 18 % - isolated metastases. At patients at the age of 50 years with cancer of oropharynx 5 years treatment doesn't exceed 40 %. At the same time switching on in programs of radiation and combined treatment with chemotherapy (CT) increases effectiveness of traditional methods to 69 %. New technologies of conformal radiation therapy (CRT); HDR brachytherapy with the radio modifying agents and PHT, including target drag - are implemented everywhere in case cancer of oropharynx. However CRT 66-70 Gr provides local control in case of 5-10 years' observation only at 57 %; lokoregion - 50 % with the overall (OS) survival - 47 % and 35 %, respectively. There are data on detection of mutations in EGFR gene in case of malignant diseases of an oral cavity and throat. Directional application the target drag - EGFR blockers, for example a cetuximab (erbitux) in the first line of therapy of planocellular cancer of the head and neck increases survival indices. On the other hand, the raised expression of a gene of EGFR can correlate with progressing of a disease and the poor results. The aim: to provide new technologies of CRT with brachytherapy 192Ir and chemotherapy of 30 patients with cancer of cancer of oropharynx with assessment of presence of retrospectively probed mutation at EGFR gene. Results of CRT and HDR brachytherapy depended on tumor localization in oral cavity, a stage and prevalence of process, prognostic factors and treatment. CRT improved results of multimodal treatment and quality life of patients: the OS is reached at 100 % of patients with cancer of a lip; 66,7 % of patients with cancer of tongue and 75 % of cancer mouth bottom. EGFRvIII weren't revealed in one of analysed samples of tumor. The positive effect from target therapy erbitux wasn't registered at one of two treated patients without mutations of EGFR.
Текст научной статьи Современные подходы к лучевому лечению опухолей полости рта
Несмотря на совершенствование диагностических и терапевтических методов, отмечается рост частоты плоскоклеточного рака орофарингеальной области (ОФО) – язык, дно полости рта, слизистая щеки и красная кайма губ, – который, не являясь социально значимым, остается неблагоприятным с позиции преобладания местнораспространенных форм опухоли III–IV стадии у 60 % из впервые обратившихся больных. Опухоли характеризуются ранним инфильтративным ростом и частым метастазированием в региональные лимфатические узлы – до 40 %; у 20 % больных диагностируют их двухстороннее поражение [1–3]. Метастазы в лим- фатических узлах существенно влияют на эффект лечения, и, несмотря на сочетание хирургического лечения, лучевой терапии и химиотерапии, у 30– 60 % больных сохраняется риск прогрессирования заболевания в виде локорегиональных рецидивов/ метастазов, у 18 % – изолированных метастазов [2]. Особую проблему представляют пациенты в возрасте до 50 лет, у которых опухоли ОФО характеризуются агрессивным течением, а 5-летнее излечение не превышает 35–40 %. Улучшение результатов обеспечивается включением в программы лучевого и комбинированного лечения полихимиотерапии (ПХТ) с общей выживаемостью до 69 % [4–6].
Достижения в области лечения опухолей ОФО обусловлены развитием хирургических методов, особенно малоинвазивных технологий с роботизированными комплексами, что расширяет показания для органосохраняющего лечения; расширением возможностей реконструктивно-пластической хирургии с эндопротезированием и биоинженерной пластикой даже при местнораспространенном раке ОФО; адекватным использованием в различных комбинациях физических методов: лазерной абляции, криогенного воздействия, ультразвуковой деструкции и фотодинамической терапии [7–11]. Значительная роль в повышении эффективности лечения рака ОФО принадлежит новым технологиям конформной лучевой терапии (КЛТ) в сочетании с высокомощностной контактной лучевой терапией (ЛТ) в условиях радиомодифицирующих средств [3, 12–18], а также эволюционному развитию системной терапии, в том числе с использованием таргетных препаратов [5, 6, 13, 19–21].
Сочетанное использование дистанционной КЛТ с суммарной очаговой дозой 50 Гр и контактной гамма-терапии – 192Ir, HDR СОД 17 Гр фракциями ¾ Гр на первичную опухоль обеспечивает локальный контроль при 5–10-летнем наблюдении у 57 % больных; локорегиональный – у 50 %, с общей выживаемостью – 47 и 35 % соответственно [16, 18]. Частота лучевых осложнений (ЛО) – язвенных мукозитов III степени – достигает 12 %; остеомиелитов – 1–3 % [22]. Совершенствование аппаратурного оснащения и медицинских технологий ЛТ рака полости рта (например, интенсивно модулируемая лучевая терапия) гарантирует снижение частоты ЛО III степени до 8 % [13, 14].
Прогностическими факторами являются стадия заболевания с учетом метастатического поражения регионарных лимфатических узлов и размеры первичной опухоли, особенно у больных, подвергавшихся ЛТ без лимфаденэктомии. Включение ПХТ в программы радикальной лучевой терапии рака ОФО сопровождается усилением токсического воздействия на окружающие нормальные органы и ткани. В этой ситуации оправданным является применение различных радиомодификаторов.
Злокачественные новообразования характеризуются генетическими и эпигенетическими нарушениями, которые определяют фенотип опухоли. Молекулярно-генетический анализ опухолей позволяет расширять список генов, которые могут быть вовлечены в канцерогенез, что, в свою очередь, имеет большое значение для выбора эффективной противоопухолевой терапии на основе поиска «предикторных маркеров» (ПМ). Одним из них является ген EGFR, кодирущий белок, который относится к группе трансмембранных рецепторных тирозинкиназ и в норме отвечает за передачу пролиферативного сигнала внутрь клетки. Связывание факторов роста со специфическими мембранными рецепторами, обладающими тирозинкиназной активностью, вызывает активацию Ras/Raf/Mek/ Mapk и PI3K/Akt/mTOR сигнальных путей, что приводит к активному клеточному росту, пролиферации опухолевых клеток, инвазии, метастазированию и стимуляции опухолевого ангиогенеза. В ряде злокачественных опухолей (до 20 % опухолей, исследованных в рамках проекта COSMIK) часто выявляются активирующие соматические мутации в гене EGFR (точечные замены, делеции, амплификация), которые влияют на экспрессию или активность рецептора эпидермального фактора роста (EGFR). При многих опухолях наблюдается повышенная экспрессия гена EGFR, которая коррелирует с прогрессированием заболевания и плохим прогнозом. Наличие определенного типа соматических мутаций в гене EGFR связано с высокой чувствительностью опухоли к ингибиторам тирозинкиназ (гефитиниб, эрлотиниб). Одна из наиболее изученных и часто встречающихся мутаций в этом гене – EGFRvIII, представляющая собой делецию фрагмента кодирующей части гена со второй буквы 30-го по первую букву 297 кодона [c.89_889del1801]. Прогностическая значимость этого мутантного гена пока до конца не изучена, хотя и имеются данные об использовании его в качестве маркера не инвазивного мониторинга опухолевого роста. Кроме того, мутация EGFRvIII может быть использована как важный ПМ – ее наличие ассоциировано с устойчивостью к моноклональным антителам против EGFR и потенциальной чувствительностью к гефитинибу и эрлотинибу. Имеются немногочисленные данные о выявлении мутаций в гене EGFR при злокачественных заболеваниях полости рта и глотки [23–25]. Среди них именно для опухолей ОФО привлекает внимание использование таргетных препаратов с их способностью избирательно связываться непосредственно с клетками опухоли [5, 19, 23]. При этом плоскоклеточный рак ОФО может характеризоваться гиперэкспрессией рецепторов к эпидермальному фактору роста (EGFR), а моноклональные антитела способны избирательно блокировать эти рецепторы. Поэтому обоснованным следует считать применение таргетных препаратов – блокаторов EGFR [13, 21]. Это касается моноклональных антител, среди которых эффективным рассматривается цетуксимаб (эрбитукс) для лечения плоскоклеточного рака головы и шеи [12]. Эрбитукс и ХТ в первой линии терапии плоскоклеточного рака головы и шеи увеличивают показатели выживаемости. Медиана выживаемости без прогрессирования увеличивается до 5–5,6 мес против 3,3 мес после ХТ. Медиана общей выживаемости увеличивается при приеме таргетных препаратов с ХТ до 9,8–10,1 мес против 7,4 мес.
Актуальность анализа делеции EGFRvIII для ответа на ингибиторы тирозинкиназ (гефитиниб, эрлотиниб) до сих пор остается под вопросом. У пациентов с рецидивом глиомы, которые получали эрлотиниб или гефитиниб, экспрессия EGFRvIII в сочетании с экспрессией гена PTEN была описана как положительный ПМ [6, 21]. В противоположность этому никакой связи между коэкспрессией генов EGFRvIII и PTEN и ответом на лечение эрлотинибом (анализ рецидивов) не было выявлено в большом рандомизированном исследовании [23]. Имеются данные, что мутации в гене EGFR при раке головы и шеи коррелируют с повышением клинического ответа на проводимую лекарственную терапию [26].
Высокая экономическая составляющая современных методов лечения злокачественных опухолей ОФО требует, наряду с традиционными клинико-диагностическими концепциями лечения, анализа ряда качественных характеристик опухолевого процесса, которые могут оказать независимое влияние на результаты лечения и прогноз исхода заболевания. Поэтому роль ПМ признается достаточно высокой с позиции индивидуализации лечения и прогнозирования эффекта, в том числе ЛТ [5, 23]. Однако проведение исследований, уточняющих наличие или отсутствие ПМ, сегодня сопряжено с экономическим обременением самих пациентов, так как административные органы, обслуживающие онкологических больных, не включают в алгоритм обязательного исследования целый ряд ПМ, влияющих на персонифицированный выбор метода лечения.
Настоящая работа направлена на усовершенствование методов комплексного лечения опухолей ОФО и попытку определения клинической значимости некоторых ПМ рака с позиции имеющегося международного опыта их применения, в частности делеционной мутации EGFR vIII [18, 27].
Целью исследования являлось изучение эффекта современной КЛТ с ретроспективной оценкой статуса гена EGFR опухолей ОФО у пациентов, получивших КЛТ.
Материал и методы
В ФГБУ РНЦРР МЗ РФ с 1989 г. разрабатываются технологии комплексного и комбинированного лечения (радикальная сочетанная и послеоперационная ЛТ, фотодинамическая терапия) опухолей ОФО [11, 28] и изучаются способы мониторирования радиационного эффекта с широким привлечением современных методов визуализации, рекомендуемых для диагностики опухолей ОФО [29]. За 2013–2014 гг. в Центре под наблюдением находилось 30 больных раком ОФО, у которых ретроспективно был проведен анализ мутационного статуса гена EGFR (определение делеции EGFR vIII) в опухоли у 30 больных: рак языка – 15 больных; рак дна полости рта – 9; рак нижней губы – 6 больных. Среди них женщин было 6; мужчин – 24. Возраст больных варьировал от 32 до 85 лет, средний возраст 58 лет (при раке языка – 50,9 года; раке дна рта – 45,6 года; раке губы – 70,6 года). У
29 больных морфологически был диагностирован плоскоклеточный ороговевающий рак (97 %) и у 1 больного – низко дифференцированный. Опухоли ОФО I стадии были диагностированы у 4 больных (13 %); II стадии – у 21 (70 %); III стадии – у 2 (7 %) и I стадии – у 3 больных (10 %). Метастазы в лимфатических узлах шеи клинически и морфологически были подтверждены у 5 больных (16,7 %) и отдаленные метастазы – у 1 больного (3 %). У всех пациентов исходным промоутером заболевания явилось протезирование зубов с последующей травмой языка или слизистой щеки; у всех пациентов был выявлен вирус папилломы человека 6 типа, что согласуется с данными литературы [26, 29, 30].
Органосохраняющая сочетанная КЛТ рака ОФО проведена при соматических противопоказаниях к хирургическому лечению у 27 больных; 3 пациентов были оперированы в специализированных стационарах и поступили для проведения послеоперационной КЛТ. Системная полихимиотерапия проведена 18 (60 %) больным: препаратами платины и 5-фторурацила – 5; препаратами платины и таксанами – 8; препаратами платины в монорежиме с целью радиомодификации – 5 пациентам. В курсах радикальной сочетанной ЛТ конформная ДЛТ на ЛУЭ-6 МэВ с мультилифколлимацией была реализована на 1 этапе лечения в условиях индивидуальных фиксаторов положения – масок; РОД 2–3 Гр на первичную опухоль и зоны регионарного метастазирования СОДэкв 46 Гр (рис. 1).
Внутритканевая / аппликационная (ВТ/А) ЛТ проводилась после элиминации мукозита на 2-м этапе сочетанной КЛТ. В рамках совместного исследования с кафедрой общей стоматологии РУДН при опухолях ОФО нами была разработана методика изготовления индивидуальных аппликационных систем – моулдов для контактной ЛТ [29] (рис. 2).
Внутритканевая или аппликационная ЛТ с программируемым перемещением малогабаритного источника ионизирующего излучения 192Ir с высокой мощностью дозы на брахитерапевтических аппаратах была реализована 21 (70 %) больному и предусматривала интенсивное радиационное воздействие на остаточную первичную опухоль, которая включалась в объем облучения (CTV) (рис. 3). Условия облучения: режим фракционирования – РОД 2–3 Гр дважды в день через 4 ч; облучение проводилось 5 раз в неделю, СОД экв 30 Гр. У 3 больных в связи с отсутствием условий СОД от конформной дистанционной ЛТ на визуально и УЗИ / МРТ-определяемую остаточную опухоль были увеличены до 70–80 Гр. Предлуче-вая подготовка включала КТ / МРТ-планирование дистанционного и внутритканевого компонентов с введением КТ / МРТ-совместимых эндостатиче-ских устройств. Дозиметрическое сопровождение осуществляли с использованием оптимизирован-
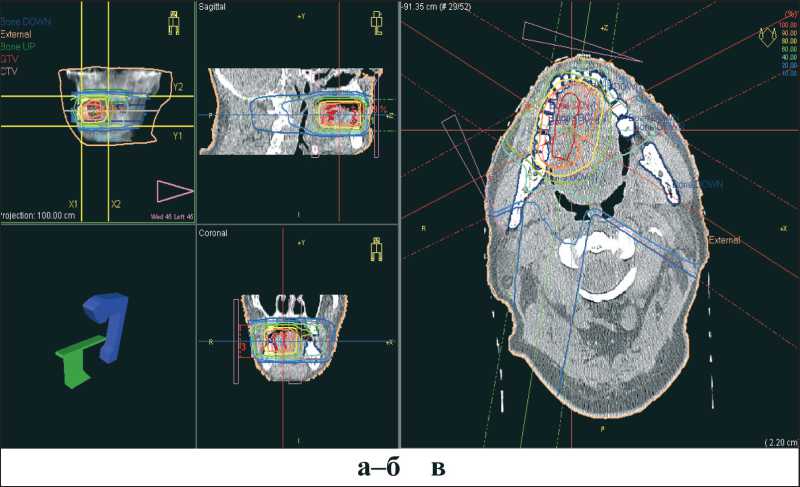
Рис. 1. Суммарное многоплоскостное изодозное распределение для ДЛТ рака дна рта на ЛУЭ 6 Мэв с коллимацией пучков в сагиттальной (а), фронтальной (б) и поперечной (в) плоскостях
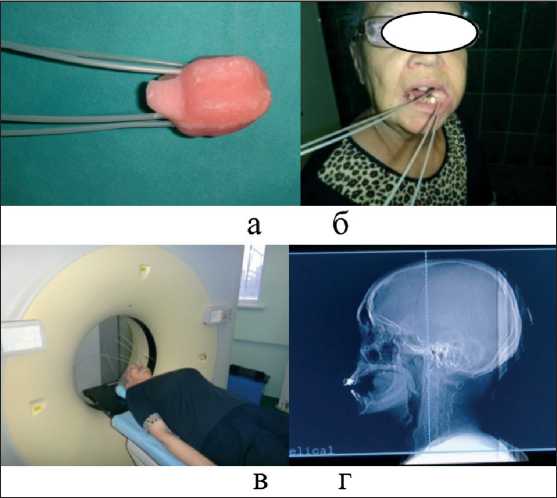
Рис. 2. Аппликационная высокомощностная ЛТ: индивидуально изготовленный из мягких стоматологических масс «моулд» с размещенными интрастатами (а); «моулд» в положении лечения (б); РКТ-топометрия для контроля положения аппликатора (в); и рентгенограмма в сагиттальной плоскости с позицией «моулда» в полости рта (г)
ных программ 3D планирования для обеспечения адекватного терапевтического распределения в опухоли с приоритетной защитой нормальных органов и тканей. Терапевтический мониторинг ЛТ проводили после СОД 30, 40, 70 Гр по визуальному контролю, определению линейных размеров и объема опухоли и визуализируемых лимфатических узлов по результатам УЗИ. Всем 30 больным раком ОФО было ретроспективно проведено исследование мутационного статуса гена EGFR для оценки возможности использования полученных данных в последующем в качестве ПМ при определении чувствительности (устойчивости) опухолевых клеток к лучевой и таргетной терапии. Исследования проводились на материале, полученном из парафиновых блоков, которые прошли морфологический контроль и были признаны соответствующими критериям для достоверного анализа ДНК опухолевых клеток. ДНК определяли с помощью набора реагентов «FFPE ExtractDNA» (ЗАО «Евроген», Москва) и оценивали ее концентрацию и качество с помощью набора реагентов «aXY-Detect» (ООО «Синтол», Москва). Концентрацию ДНК оцени-
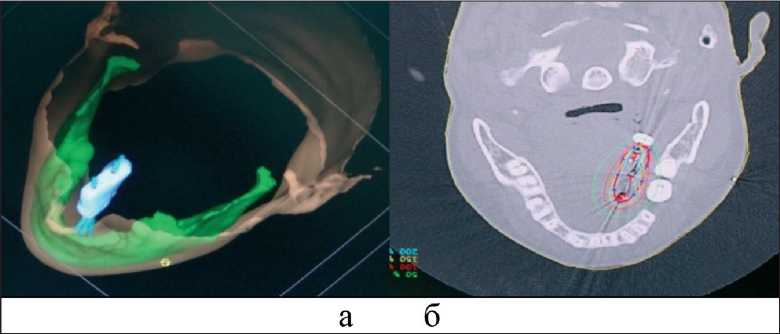
Рис. 3. Схема визуализации интрастатов в области опухоли, расположенной на слизистой дна рта (а), и проекция терапевтического изодозного распределения в области опухоли от ВТЛТ: пунктирная линия – мишень облучения; сплошная линия – терапевтический изодозный контур, соответствующий РОД (б)
вали с помощью флуориметра Qubit и набора реагентов «Quant-IT HS DNA Kit» (Life Technologies, США). Анализ делеционной мутации EGFRvIII в гене EGFR проводился методом ПЦР в режиме реального времени.
Результаты и обсуждение
Непосредственно после окончания ЛТ полная регрессия при плоскоклеточном раке была достигнута у 20 (67 %), частичная регрессия – у 6 (20 %), стабилизация опухолевого процесса – у 4 (13 %) больных. У всех 18 пациентов, получавших системную ПХТ с ЛТ, была отмечена гематологическая токсичность I–II степени. Мукозиты II–III степени и дерматиты I–II степени по классификации RTOG после окончания ЛТ развились у 9 (30 %) пациентов, ранее получавших неоадъювантную ПХТ. Из 30 подвергнутых анализу образцов опухоли делеции EGFRvIII не было выявлено ни в одном случае.
Период наблюдения за лечеными больными раком ОФО с отсутствием мутаций в гене EGFR варьировал от 9 до 27 мес, в среднем – 15,6 мес. Высокая степень риска неизлеченности при ЛТ и неэффективность дальнейшей операции и таргет-ной терапии эрбитуксом была подтверждена у 2 из 30 обследованных пациентов (более 6 %). Однако прогрессирование опухоли через 2 года после химиолучевой терапии с летальным исходом констатировано у 4 (13 %) больных с опухолями ОФО III–IV стадии. Трое (10 %) больных после хирургического лечения на первом этапе и комплексной терапии живы без признаков опухоли 2 года. Трое (10 %) больных оперированы по поводу остаточной опухоли, из них – одна больная раком нижней губы II стадии (СЛТ без химиотерапии); двое больных раком языка II стадии (КЛТ с еженедельной радиомодификацией препаратами платины). В целом, по данным Центра, использование современных технологий лучевой терапии, неоадъювантной ПХТ в сочетании с радиомодификацией обеспечило общую выживаемость у 100 % больных раком красной каймы губ; 66,7 % больных раком языка и 75 % больных раком слизистой оболочки дна рта.
Клиническое наблюдение
Больная К., 32 года. Клинический диагноз – рак слизистой языка III стадии (Т2N1М0). Противоопухолевое органосохраняющее лечение в 2012 г. – 2 курса НАПХТ, радикальная сочетанная СЛТ и лимфаденэктомия. Морфологический диагноз – низкодифференцированный плоскоклеточный рак. Делеционной мутации EGFRvIII в гене EGFR не было обнаружено.
Анамнез заболевания: после прикуса языка слева в ноябре 2011 г. больная обнаружила появление опухоли в области средней трети языка, лечилась консервативно. С января 2012 г. очаг уплотнения на языке трансформировался в язвенный дефект. Клинически установлен рак языка Т2N0М0. В связи с отказом от хирургического лечения больной после НАПХТ с 17.02.2012 по 11.03.2012 была проведена КЛТ на первичный очаг и регионарные лимфатические коллекторы РОД 3 Гр по 90 % изодозе PTV до СОД экв. 41 Гр на фоне симультанной монохимиотерапии (карбоплатин 50 мг/м2 1 раз в нед). По данным УЗИ в средней трети шеи слева был визуализирован метастатический узел с нечеткими контурами неоднородной структуры, размерами 11 × 5 мм. Цитология: плоскоклеточный неороговевающий рак. Онкомаркер SCC – 0,5 нг/мл (норма – до 1,5 нг/мл). Больной выполнена шейная лимфаденэктомия и проведено 4 курса АПХТ с использованием препаратов платины и таксанов. В течение 1-го года наблюдения – ремиссия. В связи с местным рецидивом через 14 мес после комплексного лечения была произведена половинная резекция языка. Морфологически плоскоклеточный рак с периневральным и интраневральным характером роста без лечебного патоморфоза. Терапия эрбитуксом у данной больной оказалась неэффективной.
Заключение
Проведенная в условиях радиологической клиники работа с двумя независимыми этапами исследований позволяет констатировать, что современная КЛТ гарантирует достаточно высокий непосредственный эффект лечения в сочетании с химиотерапией. Однако у 25–30 % больных ее результаты сомнительны. Ни у одного из 30 леченых больных, включенных в исследование, не были выявлены делеции в гене EGFR. Может ли отсутствие мутаций в гене EGFR рассматриваться фактором неблагоприятного прогноза для ЛТ рака ОФО и неэффективности использования ряда тар-гетных препаратов? Чтобы ответить на этот вопрос, необходимо на большем клиническом материале определить целесообразность проведения хирургического лечения на первом этапе у больных с отсутствием мутаций в гене EGFR или использования более агрессивной программы лучевой терапии. Следующий этап клинических исследований в Центре будет направлен на независимое определение наличия или отсутствия мутаций в гене EGFR и оценку эффективности послеоперационной КЛТ в группе больных раком ОФО.
Список литературы Современные подходы к лучевому лечению опухолей полости рта
- Корытова Л.И., Сокуренко В.П., Масленникова А.В. Современные тенденции в терапии местнораспространенного рака ротоглотки и полости рта. СПб.: Фолиант; 2011, 110 с.
- Романов И.С., Алиева С.Б. Эволюция применения химиотерапии при плоскоклеточном раке полости рта. Сибирский онкологический журнал. 2010; 3: 77-78.
- Чойнзонов Е.Л., Старцева Ж.А., Мухамедов М.Р., Спивакова И.О., Черемисина О.В., Грибова О.В., Кульбакин Д.Е., Суркова П.В. Локальная гипертермия в комбинированном лечении больных раком гортани и гортаноглотки. Сибирский онкологический журнал. 2014; 5: 5-9.
- Алиева С.Б., Ткачев С.И., Задеренко И.А., Романов И.С. Варианты проведения химиолучевой терапии у больных местнораспространенным плоскоклеточным раком глотки. Опухоли головы и шеи. 2011; № 1: 26-31.
- Статистика злокачественных новообразований в России и странах СНГ в 2012 г./Под ред. М.И. Давыдова, Е.М. Аксель. М.: Издательская группа РОНЦ; 2014, 226 с.


