Современные способы коррекции афакии ИОЛ отечественного производства
Автор: Кислицына Н.М., Ходжаев Н.С., Султанова Д.М., Новиков С.В.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Оригинальные статьи
Статья в выпуске: 4S1 т.18, 2023 года.
Бесплатный доступ
Обоснование: На сегодняшний день основной акцент развития офтальмохирургии направлен на развитие качественных отечественных моделей ИОЛ с возможностью имплантации через малый разрез, обеспечивающей четко контролируемое положение при шовной фиксации в цилиарной борозде, имеющие определенную форму и расположение отверстий в гаптических элементах, которые позволяют под визуальным контролем проводить иглу при миозе или деформации зрачка.
Интраокулярная линза, рсп-1, отечественная модель иол, игла-проводник, цилиарная борозда
Короткий адрес: https://sciup.org/140303509
IDR: 140303509 | DOI: 10.25881/20728255_2023_18_4_S1_59
Modern methods of aphakia correction with domestically produced IOLS
Rationale: To date, the main focus of ophthalmic surgery development is aimed at the development of high-quality domestic models of IOLs with the possibility of implantation through a small incision, providing a clearly controlled position during suture fixation in the ciliary sulcus, having a certain shape and location of holes in the haptic elements, which allow under visual control to guide the needle in case of miosis or pupil deformation.
Текст научной статьи Современные способы коррекции афакии ИОЛ отечественного производства
Обоснование
На настоящем этапе развития микрохирургии осложненной катаракты, несмотря на высокий уровень развития технологии факоэмульсификации в ряде случаев не удается сохранить капсульный мешок ввиду повреждения связочно-капсулярного аппарата глаза различного генеза.
Псевдоэксфолиативный синдром в 8,4–85,2 проценте случаев приводит к частичному или полному лизису цинновой связки [1–5]. Травматическое повреждение

глазного яблока сопряжено не только с разрушением хрусталика и капсульного аппарата, но и повреждением и деформацией радужной оболочки. Сочетанное повреждение нескольких анатомических структур требует более тщательного, практически индивидуального подхода к выбору модели интраокулярной линзы (ИОЛ) и способу ее фиксации.
Основной акцент развития офтальмохирургии в настоящее время направлен на развитие качественных отечественных расходных материалов и моделей ИОЛ. На сегодняшний день существует две модели отечественных ИОЛ для коррекции афакии, которые производятся ООО НЭП «Микрохирургия глаза». В случаях сохранного зрачкового края радужной оболочки, ригидного зрачка положительно зарекомендовала себя модель ИОЛ РСП-3 (Гриб) что отражено в многочисленных работах [6–11]. Однако в случаях сочетанного повреждения хрусталика и радужной оболочки, необходимости витреоретинального вмешательства применение данной модели ИОЛ ограничено ввиду сложности или невозможности фиксации в области зрачка или необходимости медикаментозного расширения зрачка для выполнения полноценного осмотра глазного дна как в ходе витреоретинального вмешательства, так и в послеоперационном периоде.
В таких случаях неоспоримым преимуществом обладают ИОЛ с возможностью фиксации в цилиарной борозде с последующим ее подшиванием. Однако анализ существующих моделей ИОЛ и техник подшивания выявил следующие недостатки и сложности репозиции ИОЛ: при использовании двухточечной фиксации в послеоперационном периоде может наблюдаться смещение ИОЛ относительно оси зон фиксации при подшивании и возникновении в послеоперационном периоде осложнений таких как возникновения аберраций в легких случаях, неравномерность передней камеры и блокирование УПК, нарушение гидродинамики в более сложных.
Модели и техники их подшивания, разработанные специально с возможностью фиксации в четырех точках и обеспечивающие таким образом более стабильное положение ИОЛ хорошо себя зарекомендовали и широко применяются [12] однако также имеют ряд недостатков. У большинства линз в ходе хирургического вмешательства визуализация гаптических отверстий затруднена, что создает значительные сложности при проведении игл для шовной фиксации. Также в случаях узкого зрачка или деформированного зрачкового края отверстия в гаптической зоне могут вообще не визуализироваться, что требует значительного хирургического опыта и ограничивает количество специалистов, выполняющих такие операции.
Наиболее контролируемой техникой фиксации ИОЛ на наш взгляд является транссклеральная фиксация ab externo с использованием игл-проводников и двух прямых игл соединённых между собой нитью. Основоположником данной техники является Lewis JS. Он в 1991 г. предложил использование иглы с полым отверстием 28G на инсулиновом шприце в качестве проводника и прямые иглы с нитью пролен 10-0, которые привязывались к гаптическим элементам ИОЛ [13].
В настоящее время наибольший интерес представляет методика фиксации ИОЛ предложенная Canabrava S. и соавт.. Авторы представили метод 4- фланцевой ин-трасклеральной фиксации ИОЛ с использованием нити полипропилен 6-0. Данная методика не требует создания склерального лоскута, шовных узлов или клея. Четыре точки фиксации формируются c помощью термокоагулятора, фланцы фиксируются над склерой. Данный метод фиксации обеспечивает исключительную стабильность и центрирование фиксированной ИОЛ без использования шовных узлов [12]. Однако этот способ фиксации применим только для определённых моделей ИОЛ, являющихся импортными, а широкая форма их гаптических отверстий может привести к смещению нити относительно запланированной точки фиксации.
Таким образом существует необходимость поиска модели ИОЛ с возможностью имплантации через малый разрез, обеспечивающей четко контролируемое положение при шовной фиксации в цилиарной борозде, имеющей форму и расположение отверстий в гаптиче-ских элементах позволяющие под визуальным контролем легко проводить иглу даже в случаях узкого или деформированного зрачка.
Цель
Mодернизация конструкции отечественной модели ИОЛ РСП-1 в рамках действующих технических условий.
Материалы и методы
Совместно с ООО НЭП «Микрохирургия глаза» были внесены изменения в конструкцию гаптических элементов ИОЛ, позволяющие использовать ее для интраокулярной коррекции афакии с фиксацией гаптической части искусственного хрусталика глаза в цилиарную борозду.
Данная модель может быть использована у больных с дефектами или отсутствием капсулы хрусталика, с травматическими повреждениями хрусталика, инволюционной дистрофией волокон цинновой связки, при интраоперационном разрыве задней капсулы в ходе экстракции катаракты.
Модернизированная модель РСП-1 производства ООО НЭП «Микрохирургия глаза» представляет собой монолитную ИОЛ с плоскостной гаптикой (plate gaptic) c отверстиями, форма и расположение которых соответствуем заданным требованиям – возможность проведения иглы проводника при любом диаметре зрачка, возможность точно контролируемой фиксации в четырех точках (по типу пришивания пуговицы) (Рис. 1).
Подшивание предложенной модернизированной модели ИОЛ произведено у 8 пациентов для интраокулярной коррекции афакии. Из них 5 (62,5%) пациентов женщины, 3 (37,5%) мужчины. Возраст пациентов – 61–84 года

Рис. 1. Модернизированная модель РСП-1 производства ООО НЭП «Микрохирургия глаза».
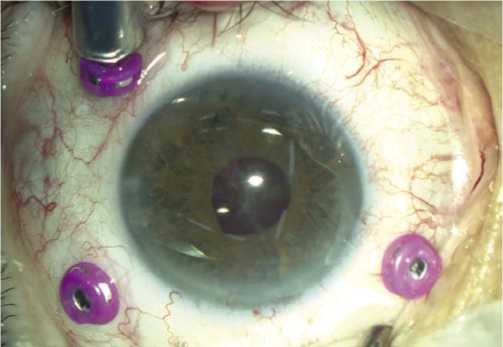
Рис. 2. Этапы фиксации интраокулярной линзы РСП-1: Имплантация ИОЛ РСП -1 на радужку. Медицинский мидриаз 4 мм.
(средний возраст 72,5 лет). Причиной афакии являлась закрытая травма глаза тип А III [14].
Острота зрения до операции составляла от 0,01 до 0,7 с афакической коррекцией. Внутриглазное давление от 15 до 20 мм рт. ст. У 5 пациентов сопутствующий диагноз вторичная глаукома, у 1 – выполнена микроинвазивная непроникающая глубокая склерэктомия (МНГСЭ), у 2- микроимпульсная транссклеральная циклофотокоагуляция, у 2- медикаментозная компенсация. Целевой уровень ВГД достигнут во всех 5 случаях.
Из других сопутствующих заболеваний у 4 пациентов вывих хрусталика в витреальную полость; у 2 – миопия средней степени, у 1 – частичная атрофия зрительного нерва, у 4 – грыжа стекловидного тела; 2 – гемофтальм; у 2 – локальная отслойка сетчатки;у 2 – травматический мидриаз. В 4 случаях была выполнена ленсвитрэктомия, у оставшихся 4 пациентов – витрэктомия с последующей имплантацией и фиксацией ИОЛ.
Способ имплантации данной модели ИОЛ производится следующим образом: первым этапом проводится формирование основного разреза на 12 ч. В наружном сегменте (на 3 часах) ( зона выполнения параценезов может варьироваться, однако они должны быть строго перпендикулярны друг другу) копьевидным ножом выполняется парацентез. Передняя камера заполняется вискоэластиком. При помощи картриджа и инжектора производится имплантация ИОЛ. В случаях отсутствия паралитического мидриаза или аниридия ИОЛ можно расположить на поверхности радужной оболочки, в таком случае процесс подшивания данной ИОЛ становится полностью визуализируемым и управляемым с минимальной интраоперационной хирургической травмой (Рис. 1). Также находясь на поверхности радужной оболочки полностью визуализируются отверстия гаптической части ИОЛ, что делает возможным полностью разметить зоны вкола игл-проводников, делая таким образом четко контролируемую стабильную фиксацию линзы.
Подшивание осуществлялось с помощью двух прямых игл, соединенных между собой нитью. Во внутреннем сегменте (на 9 часах) в 2 мм от лимба в проекции цилиарной борозды производился прокол иглой -проводник 30G.
При этом сама форма отверстий является своеобразным разметчиком с возможностью производить прокол иглой проводник четко в проекции отверстий.
Одна из прямых игл вводилась в переднюю камеру через ранее сформированный парацентез на 3 ч., проводилась под гаптической частью ИОЛ в наружном ее сегменте, вставлялась в одну из V-образно расположенных отверстий и выводилась из глаза на 9 часах в 2 мм от лимба в проекции цилиарной борозды, используя инсулиновую иглу 30G в качестве проводника.
При этом удлинённая форма отверстий позволяет проводить иглы фактически в области зрачка, а не на периферии радужной оболочки. Также отверстия четко соответствуют максимально удобному ходу игл при подшивании. Вторая прямая игла вновь вводилась через парацентез на 3 часах проводилась под гаптической частью ИОЛ вставлялась в другое отверстие, затем вводилась в просвет инсулиновой иглы 30G, с помощью которой выводилась из передней камеры, отступя 2,0 мм от места вкола первой иглы.
При этом образующаяся петля нити захватывала гаптическую часть ИОЛ на периферии гаптической части ИОЛ. Аналогичным образом фиксировалась гап-тическая часть во внутреннем ее сегменте через вторые V-образно расположенные отверстия. Потянув за концы выведенных из глаза нитей, произвели репозицию ИОЛ позади радужной оболочки в анатомически правильное положение в область зрачка, при этом петля фиксировала гаптическую часть в наружном и внутреннем сегментах глаза в области цилиарной борозды (Рис. 3).
Гаптические элементы захвачены петлей нити и фиксированы в проекции цилиарной борозды. ИОЛ центрирована.
Выведенные концы нитей могут быть фиксированы в склере Z – образным швом, используя фланцы, узловой шов в зависимости от предпочтения хирурга.

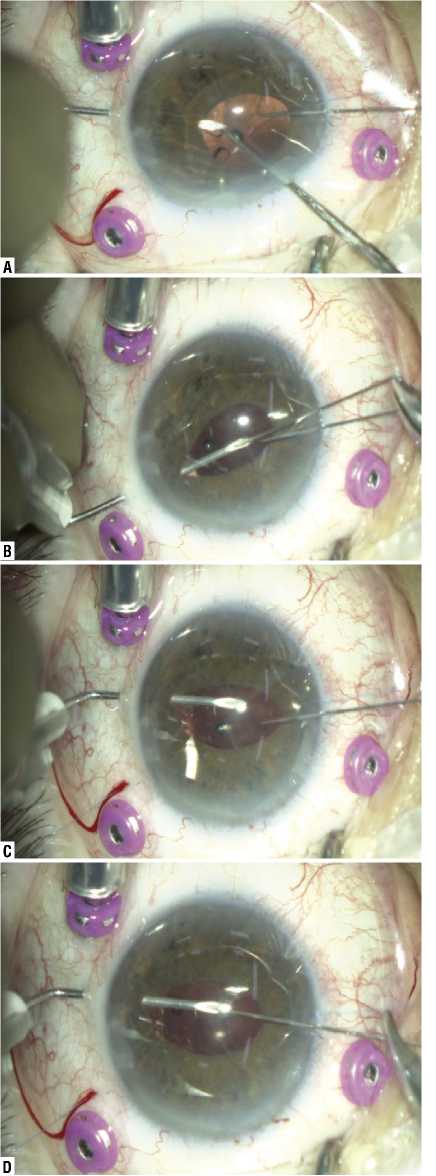
Рис. 3. Этапы фиксации интраокулярной линзы РСП-1: A — игла-проводник 30G проходит под гаптическим элементом ИОЛ в одну из V-образных отверстий, для свободного прохождения иглы -проводник через гаптическое отверстие используется крючек для ротации ИОЛ. B — прямая игла с нитью фиксирована в отверстии инсулиновой иглы 30G; С — вторая прямая игла с нитью проведена через парацентез, в противоположном сегменте на встречу ее вводится игла – проводник 30G, которая проводится через парное гаптическое отверстие; D — игла с нитью фиксирована в отверстии инсулиновой иглы 30G и проводится под гаптическим элементом ИОЛ.
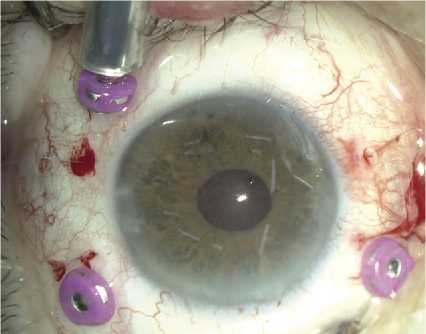
Рис. 4. Этапы фиксации интраокулярной линзы РСП-1.
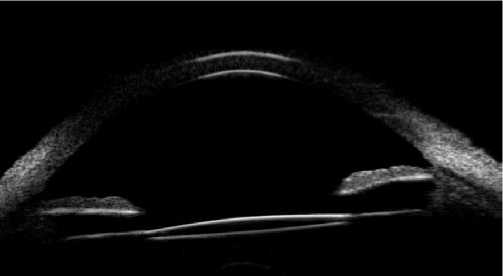
Рис. 5. УБМ изображение. ИОЛ фиксирована в проекции цилирной борозды.
Результаты
В послеоперационном периоде во всех случаях зафиксировано стабильное положение ИОЛ, ИОЛ центрирована. Острота зрения от 0,2 до 0,9 с коррекцией. ВГД от 11 до 17 мм рт. ст. Картина, полученная при ультразвуковой биомикроскопии, свидетельствует о центральном положении ИОЛ. Отсутствии воздействия на зону цилиарных отростков.
Преимущества имплантации отечественной модернизированной модели ИОЛ с шовной фиксацией в проекцию цилиарной борозды по разработанной технике подтверждаются представленными клиническими случаями.
Пример 1. Пациент Б. 67 лет, поступил в ФГБУ «МНТК «Микрохирургия глаза» им. акад. С.Н. Федорова» с диагнозом: OD Афакия. Вывих нативного хрусталика в витреальную полость. Вторичная компенсированная глаукома, оперированная лазером. Из анамнеза: В марте 2023 г. OD Закрытая травма глаза тип А III. При поступлении: Visus OD – 0,02 sph+11,5 суl -0,75 ах 160 = 0,15; ВГД 20 мм рт. ст. При биомикроскопии OD Афакия.
Проведено хирургическое лечение: OD Витрэктомия + ПФОС (удален)+ ленсэктомия + имплантация ИОЛ с подшиванием в цилиарную борозду (Рис. 4, 5).
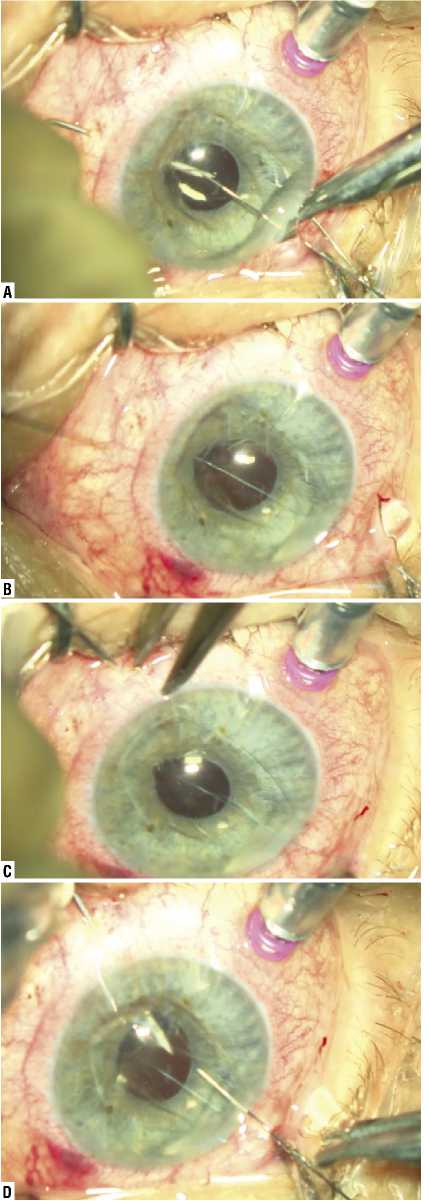
Рис. 6. Пациент Б. Этапы фиксации интраокулярной линзы РСП-1 (фиксация в нижнем сегменте ): A — прямая игла с нитью проведена через парацентез в одно из V – образно расположенных отверстий и фиксирована в просвете иглы -проводник 30G; B — игла с нитью выведена на 7 часах в проекции зоны цилиарной борозды; С — в 2 мм от лимба выполнен второй прокол инсулиновой иглой 30G; D — прямая игла с нитью через парацентез проведена в другое V- образно расположенное отверстие и фиксирована в просвете инсулиновой иглы 30 G гаптический элемент захвачен петлей нити.
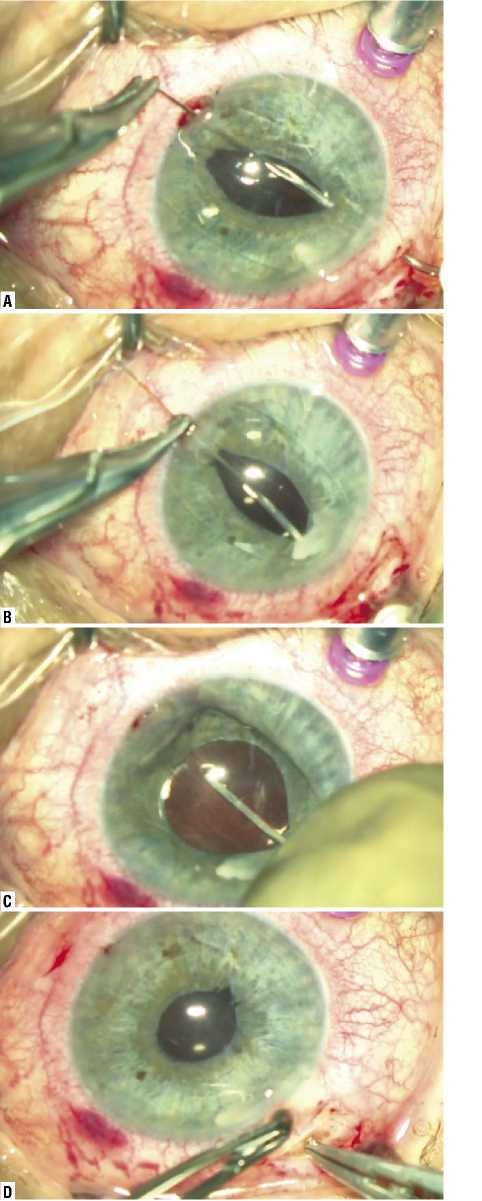
Рис. 7. Пациент Б. Этапы фиксации интраокулярной линзы РСП-1 (фиксация в верхнем сегменте): A — прямая игла c нитью проведена через парацентез в одну из V – образно расположенных отверстий в проекции зоны цилиарной борозды; B — вторая прямая игла с нитью через парацентез проведена в другое V- образно расположенное отверстие и фиксирована в просвете инсулиновой иглы 30 G, гаптический элемент захвачен петлей нити. С — ИОЛ погружена в заднюю камеру глаза с помощью шпателя; D — ИОЛ центрирована, фиксирована в проекции цириарной борозды фланцами.
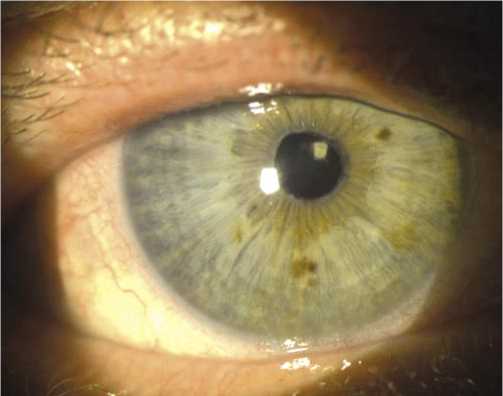
Рис. 8. Пациент Б. 7-е сутки после хирургического лечения. OD ИОЛ в правильном положении, центрирована, фиксирована в проекции цилиарной борозды на 13 и 7 ч.
В послеоперационном периоде (1 сутки) Visus OD- 0,4; ВГД 12 мм рт. ст.; Срок наблюдения 7 дней. Острота зрения 0,7 не корригирует (н/к), ВГД 11 мм рт. ст. St. ocul.: OD Роговица прозрачная, передняя камера средней глубины, влага чистая. Зрачок округлый, фотореакция ослаблена. ИОЛ фиксирована в правильном положении с шовной фиксацией в цилиарную борозду на 13 и 7 ч (Рис. 6). Рефлекс с глазного дна розовый. Оболочки прилежат.
Обсуждение
В настоящее вопрос выбора оптимальной модели ИОЛ для интраокулярной коррекции афакии остается открытым.
Существующие модели ИОЛ, которые хирурги используют для подшивания, имеют ряд недостатков: сложности манипуляции с ИОЛ в ходе подшивания периферически расположенные отверстия гаптических элементов не позволяют визуализировать их при недостаточном мидриазе, не существует специальной модели ИОЛ и техники ее подшивания. Также на сегодняшний день применяется достаточно много различных техник подшивания ИОЛ, обладающих рядом сложных моментов при выполнении. Фиксация ИОЛ к радужке часто сопровождается деформацией формы и нарушением функции зрачка, пигментной дисперсией, атрофией радужки, пигментной глаукомой, кистозным макулярным отеком. Кроме того, существует высокий риск воспалительной реакции в послеоперационном периоде вследствие постоянной травматизации ткани радужки нитями и гап-тическими элементами [15]. Зрачковая фиксация ИОЛ с захватом пигментного листка и стромы радужки ведет к ее атрофии , пигментной дисперсии, офтальмогипертензии и воспалительным реакциям [16]. Фиксация ИОЛ в передней камере приводит к возникновению эпителиально-эндотелиальной дистрофии в результате потери эндотелиальных клеток, формированию гониосинехий, фиброзных изменений в трабекулярной зоне, офтальмогипертензии, а также контакт ИОЛ с пигментным слоем радужке провоцирует возникновение вторичной пигментной глаукомы и воспалительных процессов [17; 18]. Широкое распространение получила методика бесшовной транссклеральной фиксации ИОЛ. Тем не менее, несмотря на такие преимущества, как максимально физиологическое положение ИОЛ и отсутствие контакта с цилиарным телом, техника имеет ряд недостатков: сложна в освоении, при ее применении высокий риск повреждение гаптических элементов, наклона линзы, протрузии твердых гаптических элементов и, как следствие, риск эндофтальмита, методика применима для трехчастной модели ИОЛ [15: 19; 20].
Наиболее атравматичной и контролируемой, на наш взгляд, представляется техника склеральной фиксации с использованием прямых или изогнутых игл и игл проводников [22; 23]. Данная техника используется как для подшивания дислоцированных ИОЛ [21], так и для фиксации ИОЛ при имплантации в афакичный глаз.
Также необходимо сделать акцент на необходимости разработки моделей отечественного производителя, отвечающим многочисленным требованиям, предъявляемым к техническим параметрам ИОЛ в данном случае. При имплантации ИОЛ с целью дальнейшей ее шовной фиксацией в цилиарную борозду и высоким уровнем требований к послеоперационному оптическому результату со стороны пациента уровень требований к модели ИОЛ еще сильнее возрастает. При разработке параметров модернизации предложенной модели ИОЛ мы руководствовались следующими требованиями: фиксация ИОЛ в четырех точках с целью стабильного положения ИОЛ в послеоперационном периоде. Расположение и форма отверстий в гаптических элементах для максимально удобной возможности манипуляций независимо от диаметра зрачка. Даже в ситуации узкого (3–4 мм) зрачка возможно визуализировать отверстие и под визуальным контролем провести иглу проводник.
Заключение
На сегодняшний день продолжаются поиски универсальной модели отечественной ИОЛ, обладающей неоспоримыми преимуществами перед существующими импортными ИОЛ, а также позволяющей достичь высоких высоких анатомо-фукнциональную результатов.
Предложенная модификация ИОЛ РСП-1 с четырьмя гаптическими отверстиями обладает рядом преимуществ: импортозамещение,инжекторная имплантация ИОЛ через малый разрез. Форма и расположение отверстий позволяют выполнить атраматичное и четко контролируемое подшивание ИОЛ вне зависимости от диаметра зрачка. Четырехточечная фиксация ИОЛ в проекции цилиарной борозды обеспечивает надёжное, стабильное и анатомофукциональное положение ИОЛ. Моноблочная конструкция в случае сочетанной витре-

оретинальной хирургии выполняет роль барьернооптической мембраны и не препятствует визуализации глазного дна. Так же ИОЛ подходит для капсульной и внекапсульной фиксации.
Дополнительная информация
Участие авторов: Кислицына Н.М. – разработка концепции и дизайна исследования, выполнение хирургических манипуляций, анализ полученных данных. Ходжаев Н.С. – разработка концепции и дизайна исследования, интерпретация данных; Султанова Д.М. – ассистирование при проведении хирургических манипуляций, регистрация результатов исследования, редактирование данных. Новиков С.В. – разработка концепции и дизайна исследования, разработка материалов исследования.
Авторы заявляют об отсутствии конфликта интересов (The authors declare no conflict of interest).
Список литературы Современные способы коррекции афакии ИОЛ отечественного производства
- Щуко А.Г., Мищенко О.П., Сенченко Н.Я., Юрьева Т.Н. Факторы риска и осложнения, возникающие при поздних спонтанных дислокациях комплекса «заднекамерная ИОЛ – капсульный мешок» в стекловидное тело // Офтальмохирургия. 2017; (1): 21-26. doi: 10.25276/ 0235-4160-2017-1-21-26 [Shchuko AG, Mishenko OP, Senchenko NY, Iureva TN. Risk factors and complications arising from late spontaneous dislocations of the complex “posterior chamber IOL – capsular bag” into the vitreous body. Fyodorov Journal of Ophthalmic Surgery. 2017; (1): 21-26. (In Russ.)]
- Потёмкин В.В., Агеева Е.В. Нестабильность связочного аппарата хрусталика у пациентов с псевдоэксфолиативным синдромом: анализ 1000 последовательных факоэмульсификаций // Офтальмологические ведомости. – 2018. – Т. 11. – № 1. – С. 41–46. [Potyomkin VV, Ageeva EV. Zonular instability in patients with pseudoexfoliative syndrome: the analysis of 1000 consecutive phacoemulsifications. Ophthalmology journal. 2018;11(1):41-46. (In Russ.)].
- Küchle M, Viestenz A, Martus P, et al. Anterior chamber depth and complications during cataract surgery in eyes with pseudoexfoliation syndrome. Am J Ophthalmol. 2000;129(3):281-285. https:// doi.org/10.1016/s0002-9394(99)00365-7.
- Schlötzer-Schrehardt U, Naumann GO. A histopathologic study of zonular instability in pseudoexfoliation syndrome. Am J Ophthalmol. 1994;118(6):730-743. https://doi.org/10.1016/s0002- 9394(14)72552-8
- Shingleton BJ. Outcome of phacoemulsification and intraocular lens implantion in eyes with pseudoexfoliation and weak zonules. Acta. Ophthalmologica. – 2016. – Vol. 95, №2. – P. 182–187.
- Белоноженко Я.В., Сорокин Е.Л. Отдаленные исходы факоэмульсификации при подвывихе хрусталика с имплантацией иридовитреальной ИОЛ РСП-3 // Х Съезд офтальмологов России: Научные материалы. – М., 2015. – С. 232 [Belonozhenko YV, Sorokin EL. Long-term outcomes of phacoemulsification for lens subluxation with implantation of iridovitreal IOL RSP-3. X Congress of Ophthalmologists of Russia: Scientific Materials. – М., 2015. – С. 232 (In Russ.) ]
- Иошин И.Э. Внекапсульная фиксация ИОЛ при патологии хрусталика в осложненных ситуациях: Дис. … д-ра мед. наук. — М., 1998. — 298 с. [Ioshin IE. Extracapsular fixation of IOL at pathology of the crystalline lens in complicated situations: Cand. Dr. of Medical Sciences. – М., 1998. – 298 с. (In Russ.) ]
- Омиадзе М.Р. Коррекция афакии интраокулярными линзами из сополимера коллагена (клинико-экспериментальные исследования): Автореф. дис. канд. мед. наук. — М., 1992. — 22 с. [Omiadze MR. Correction of aphakia with intraocular lenses from collagen copolymer (clinical and experimental studies): Avtoref. dis. kand. med. sciences. – М., 1992. – 22 с. (In Russ.) ]
- Федоров С.Н., Аксенов А.О., Омиадзе М.Р. и др. Коррекция афакии методом имплантации ИОЛ из нового биосовместимого материала — сополимера коллагена (первый опыт применения) // Офтальмохирургия. — 1992. — № 2. — С. 24-29. [ Fedorov SN, Aksenov AO, Omiadze MR. et al. Correction of aphakia by implantation of IOLs from a new biocompatible material – collagen copolymer (first experience of application). Ophthalmosurgery. – 1992. – № 2. – С. 24-29 (In Russ.) ]
- Федоров С.Н., Тимошкина Н.Т., Анисимова С. Ю. Результаты имплантации эластичных интраокулярных линз из сополимера коллагена на поверхность стекловидного тела при экстракции травматических катаракт // Офтальмохирургия. — 1994. — № 4. — С. 3-7. [Fedorov SN, Timoshkina NT, Anisimova SY. Results of implantation of elastic intraocular lenses made of collagen copolymer on the surface of the vitreous body during extraction of traumatic cataracts/ Ophthalmosurgery. – 1994. – № 4. – С. 3-7. (In Russ.) ]
- Егорова А.В., Васильев А.В., Смолякова Г.П. Результаты хирургического лечения дислокации интраокулярных линз // Офтальмохирургия. 2017;1:6-9. [Egorova AV, Vasiliev AV, Smolyakova GP. Results of surgical treatment of IOL dislocation. Oftal’mohirurgija. 2017;1:6-9. (In Russ.)].
- Canabrava S, Andrade N Jr, Henriques PR. Scleral fixation of a 4-eyelet foldable intraocular lens in patients with aphakia using a 4-flanged technique. J Cataract Refract Surg. 2021;47(2):265-269. doi: 10.1097/ j.jcrs.0000000000000310.
- Lewis JS. Ab externo sulcus fixation. Ophthalmic Surg. 1991;22(11):692-5. PMID: 1792035.
- Клинические рекомендации Травма глаза закрытая, 2020г [Clinical Guidelines Closed Eye Trauma, 2020. (In Russ.) ]
- McAllister AS, Hirst LW. Visual outcomes and complications of scleral-fixated posterior chamber intraocular lenses. J Cataract Refract Surg. 2011 Jul;37(7):1263-9. doi: 10.1016/j.jcrs.2011.02.023
- Tong N, Liu F, Zhang T, Wang L, Zhou Z, Gong H, Yuan F. Pigment dispersion syndrome and pigmentary glaucoma after secondary sulcus transscleral fixation of single-piece foldable posterior chamber intraocular lenses in Chinese aphakic patients. J Cataract Refract Surg. 2017;43(5):639-642. doi: 10.1016/j.jcrs.2017.02.026.
- Kumar S, Singh S, Singh G, Rajwade NS, Bhalerao SA, Singh V. Visual outcome and complications of various techniques of secondary intraocular lens. Oman J Ophthalmol. 2017 ;10(3):198-204. doi: 10.4103/ojo.OJO_134_2016.
- Drolsum L. Long-term follow-up of secondary flexible, open-loop, anterior chamber intraocular lenses. J Cataract Refract Surg. 2003 Mar;29(3):498-503. doi: 10.1016/s0886-3350(02)01614-0.
- Kawaji T, Sato T, Tanihara H. Sutureless intrascleral intraocular lens fixation with lamellar dissection of scleral tunnel. Clin Ophthalmol. 2016;10: 227-31. doi: 10.2147/OPTH.S101515.
- Agarwal A, Jacob S, Kumar DA, Agarwal A, Narasimhan S, Agarwal A. Handshake technique for glued intrascleral haptic fixation of a posterior chamber intraocular lens. J Cataract Refract Surg. 2013;39(3):317-22. doi: 10.1016/j.jcrs.2013.01.019.
- Кислицына Н.М., Султанова Д.М., Дибирова С.М., Куракина Е.С. Способ репозиции интраокулярной линзы с шовной фиксацией в цилиарную борозду (клинический случай) // Саратовский научно-медицинский журнал. 2020. №2. [Kislitsyna NM, Sultanova DM, Dibirova SM, Kurakina ES. Method of intraocular lens repositioning with suture fixation in the ciliary sulcus (clinical case). Saratov Scientific Medical Journal. 2020. №2 (In Russ.) ]
- Кожухов А.А., Коновалов М.Е., Зенина М.Л., ГоренскийА.А., ГорбунковаМ.В. Склерокорнеальная фиксация заднекамерных интраокулярных линз в осложненых случаях хирургии катаракты. Современные технологии катарактальной и рефракционной хирургии. 2011; 1: С 21–29 [Kozhukhov AA, Konovalov ME, Zenina ML, Gorensky AA, Gorbunkova MV. Sclerocorneal fixation of posterior chamber intraocular lenses in complicated cases of cataract surgery. Modern technologies of cataract and refractive surgery. 2011; 1: С 21-29 (In Russ.)]
- Файзрахманов Р. Р., Шишкин М. М., Коновалова К. И., Карпов Г. О. Транссклеральная фиксация ИОЛ. От сложного к простому. – Уфа: Башк. энцикл., 2020. – 104 с [Faizrakhmanov RR, Shishkin MM, Konovalova KI, Karpov GO. Transscleral IOL fixation. From complex to simple. – Ufa: Bashkir Encyclopedia, 2020. – 104 с (In Russ.)]


