Современные возможности микроинвазивной витреоретинальной хирургии в реабилитации пациентов с постравматической субатрофией глазного яблока
Автор: Шамрей Д.В., Куликов А.Н., Бойко Э.В., Чурашов С.В., Кольбин А.А.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Пироговский офтальмологический форум
Статья в выпуске: 1 т.16, 2021 года.
Бесплатный доступ
Посттравматическая субатрофия глазного яблока (ПСГЯ) является тяжелым осложнением механической травмы глаза. С развитием технологии микрохирургии глаза и микроинвазивной витреоретинальной хирургии (ВРХ) появилась возможность сохранить анатомическую целостность поврежденного глаза в тех случаях, когда раньше выполняли энуклеацию или эвисцерацию травмированного глазного яблока. Цель исследования - оценить возможности хирургической реабилитации пациентов с ПСГЯ с использованием микроинвазивной ВРХ. Методы: обследовали 49 пациентов (49 глаз; 42 мужчины и 7 женщин; в возрасте от 18 до 59 лет; средний возраст - 36,9±14,8 лет) с ПСГЯ разной степени выраженности. Всем пациентам выполняли комбинированную органосохранную микроинвазивную ВРХ. Результаты. В 95,9% случаев в ходе микроинвазивной ВРХ удалось сохранить анатомическую целостность цилиарного тела, сосудистой оболочки, роговицы и структур передней камеры поврежденного глазного яблока. В ходе ВРХ у 14 пациентов (28,6%) после выполнения круговой ретинотомии удалось расправить и фиксировать сетчатку при помощи эндолазеркоагуляции. После выполнения микроинвазивной ВРХ отметили повышение зрительных функций, которые у 14,3% пациентов составили 20/1000. По результатам проведенного лечения в 57,2% случаев отмечали остановку прогрессирования субатрофии, в 42,8% случаев удалось получить некоторое увеличение показателей ПЗО по сравнению с исходными значениями, которые в среднем составили 19,7±1,9 мм. В раннем послеоперационном периоде в 12,2% случаев отмечали нормализацию офтальмотонуса, в остальных - незначительное увеличение ВГД при сохраняющейся гипотонии. В 6,1% случаев, когда после силиконовой тампонады уровень ВГД был недостаточным, выполняли повторное введение силиконового масла через несколько дней после витреоретинального оперативного вмешательства. В дальнейшем уровень ВГД в послеоперационном периоде находился в пределах от 16 до 22 мм рт. ст., в среднем составил 19,4±2,7 мм рт. ст., и оставался стабильным в течение всего периода наблюдения (p≤0,05). При исследовании неповрежденных глаз у обследованных пациентов, случаев симпатической офтальмии зафиксировано не было (максимальные сроки наблюдения достигали 10 лет после травмы). Вывод. Микроинвазивная ВРХ с применением ретинотомии и долговременной тампонады стекловидной камеры глаза силиконовым маслом позволяет в 95,9% случаев не только сохранить глаз, но и в 36,8% случаев остаточные зрительные функции, а также предотвращает развитие и прогрессирование посттравматической субатрофии.
Витрэктомия, ретинотомия, силиконовая тампонада стекловидной камеры глаза, субатрофия глазного яблока
Короткий адрес: https://sciup.org/140260071
IDR: 140260071 | DOI: 10.25881/BPNMSC.2021.18.96.022
Possibilities of microinvasive vitreoretinal surgery in the rehabilitation of patients with post-traumatic phthisis bulbi
Post-traumatic phthisis bulbi (PB) is a severe complication of the eyeball mechanical trauma. With the development of the technology of eye microsurgery and microinvasive vitreoretinal surgery (VRS), it became possible to preserve the anatomical integrity of the injured eye, in cases where enucleation or evisceration of the injured eyeball was previously performed. Purpose - to assess the possibilities of surgical rehabilitation of patients with PB using microinvasive VRS. Materials and methods: examined 49 patiens (49 eyes; 42 male и 7 female; average age - 36.9±14.8 years) with post-traumatic phthisis bulbi. All patients underwent combined organ preservation microinvasive vitreoretinal surgery. Results. In 95.9% of cases, microinvasive VRS managed to preserve the anatomical integrity of the ciliary body, choroid, cornea and anterior chamber structures of the damaged eyeball. During VRS in 14 patients (28.6%), after performing a circular retinotomy, it was possible to straighten and fix the retina using endolaser coagulation. After performing microinvasive VRS, an increase in visual functions was noted, which in 14.3% of patients was 20/1000. According to the results of the treatment, in 57.2% of cases, the progression of subatrophy stopped, in 42.8% of cases it was possible to obtain a slight increase in APS indices compared to the initial values, which averaged 19.7±1.9 mm. In the early postoperative period, normalization of ophthalmotonus was noted in 12.2% of cases, in the rest - a slight increase in IOP with persisting hypotension. In 6.1% of cases, when the IOP level was insufficient after silicone tamponade, repeated administration of silicone oil was performed a few days after vitreoretinal surgery. Subsequently, the IOP level in the postoperative period was in the range from 16 to 22 mm Hg, averaged 19.4±2.7 mm Hg, and remained stable throughout the observation period (p≤0.05). When examining intact eyes in these patients, no cases of sympathetic ophthalmia were recorded (the maximum observation period reached 10 years after injury). Conclusion. Microinvasive VRS with the use of retinotomy and long-term tamponade of the vitreous chamber of the eye with silicone oil allows in 95.9% of cases not only to save the eye, but also in 36.8% of cases, residual visual functions, and also prevents the development and progression of post-traumatic phthisis bulbi.
Текст научной статьи Современные возможности микроинвазивной витреоретинальной хирургии в реабилитации пациентов с постравматической субатрофией глазного яблока
Обоснование
Посттравматическая субатрофия глазного яблока (ПСГЯ) является тяжелым осложнением механической травмы глаза и характеризуется уменьшением передне-заднего размера глаза, значительной «дезорганизацией» интраокулярных структур, отслойкой сетчатки с развитием тяжелой пролиферативной витреоретинопатии (ПВР), утолщением сосудистой оболочки, гипотонией и деформацией глазного яблока [1–3].
Общеизвестна роль посттравматической ПВР в развитии и прогрессировании ПСГЯ. Цель хирургии — остановить ее и/или уменьшить последствия ее развития в травмированном глазу [4–7].
Шамрей Д.В., Куликов А.Н, Бойко Э.В. и др.
СОВРЕМЕННЫЕ ВОЗМОЖНОСТИ МИКРОИНВАЗИВНОЙ ВИТРЕОРЕТИНАЛЬНОЙ ХИРУРГИИ В РЕАБИЛИТАЦИИ ПАЦИЕНТОВ С ПОСТРАВМАТИЧЕСКОЙ СУБАТРОФИЕЙ ГЛАЗНОГО ЯБЛОКА
В настоящее время, в интересах косметической реабилитации пациентов с ПСГЯ выполняются следующие виды оперативного лечения: энуклеация с формированием опорно-двигательной культи (ОДК), эвисцерация с формированием ОДК, подшивание различных биоматериалов к фиброзной капсуле глаза с целью создания опорного каркаса, протезирование с использованием склеральных крышек (scleral cover shell) [2; 6] и др. Однако выполнение энуклеации даже при отсутствии светоощу-щения на поврежденном глазу неизбежно сказывается на качестве жизни пациентов и необходимости социальной адаптации, особенно у лиц молодого трудоспособного возраста [2; 7].
С развитием технологии микрохирургии глаза и микроинвазивной витреоретинальной хирургии (ВРХ) появилась возможность даже при крайне тяжелых повреждениях глазного яблока, сопровождающихся потерей зрения, сохранить анатомическую целостность поврежденного глаза, в тех случаях, когда раньше выполняли энуклеацию [1; 2; 4–7; 12; 16–22].
Цель исследования : оценить возможности хирургической реабилитации пациентов с ПСГЯ с использованием микроинвазивной органосохранной ВРХ.
Материал и методы
Это одноцентровое, не рандомизированное, ретроспективное, обсервационное исследование. В исследование вошли 49 пациентов (49 глаз; 42 мужчины и 7 женщин; в возрасте от 18 до 59 лет; средний возраст — 36,9±14,8 лет) с ПСГЯ разной степени выраженности. Исследование проводили в клинике офтальмологии им. В.В. Волкова ВМедА им. С.М. Кирова.
На момент выполнения ВРХ после получения травмы прошло от 13 до 120 суток (в среднем 36,7±7,1 суток).
При анализе характера полученной травмы глазного яблока в соответствии с международной классификацией механической травмы глаза ISOT у большинства пациентов (91,8%) была открытая травма глазного яблока (ОТГ), у 8,2% пострадавших была закрытая травма глаза (табл. 1) [8]. Локализация входной раны у пациентов с ОТГ в 35,6% случаев определялась в корнеосклеральной области (II зона), в 31,1% — захватывала роговицу и корнеосклеральную область (I–II зоны), в 22,2% — от корнеосклеральной области распространялась далее на склеру (II–III зоны), в 11,1% — захватывала все отделы фиброзной капсулы глаза (I–III зоны).
Во всех случаях выявляли тотальные или субтотальные отслойки сетчатки; в 42,8% случаях определялась геморрагическая отслойка хориоидеи; в 81,6% случаях
Табл. 1. Характер травматических повреждений у обследуемых пациентов (%)
|
Открытая травма глаза |
Закрытая травма глаза |
|
|
Разрыв (rupture) |
Разрыв с ВГИТ (laceration with IOFB) |
Контузия (contusion) |
|
81,6 |
10,2 |
8,2 |
Табл. 2. Распределение пациентов с субатрофией глазного яблока (%)
Стадии посттравматической субатрофии
В большинстве случаев (83,6%) у обследованных пациентов выявляли ПСГЯ I-II стадий (табл. 2) в соответствии с клинической классификацией субатрофии (Yanoff and Fine, 1975) [9].
При проведении визометрии перед выполнением микроинвазивной ВРХ зрительные функции в большинстве случаев (69,3%) составляли неправильную проекцию света или отсутствие светоощущения, что было связано с тяжестью полученной травмы. Электрофизиологические показатели у всех пациентов свидетельствовали об угнетении III нейрона сетчатки, средние показатели электрической чувствительности составляли 531,4±307,9 мкВ.
Показатели передне-заднего размера (ПЗО) глазного яблока находились в пределах от 12 до 20 мм. При выполнении В-сканирования, у большинства пациентов в полости глаза выявляли эхоплотные малоподвижные мембраны из труднодифференцированных оболочек, либо тотальную, ригидную, укороченную отслоенную сетчатку, а также утолщенную сосудистую оболочку в среднем 2–3 мм.
По данным тонометрии на предоперационном этапе уровень ВГД в большинстве случаев (73,5%) инструментально не определялся, что было связано с выраженной гипотонией, деформацией роговицы, наличием грубых послеоперационных рубцов в оптической зоне роговицы (Рис. 3А). Пальпаторное измерение внутриглазного давления свидетельствовало о наличии выраженной гипотонии (показатели находились в пределах Tn–2 — Tn–3). При возможности инструментального измерения ВГД (26,5%) средние показатели составили 11,4±1,6 мм рт. ст.
У всех пациентов имело место наличие посттравматического увеита в виде инъекции глазного яблока, цилиарной болезненности разной степени выраженности.
После получения травмы всем пациентам выполняли первичную хирургическую обработку (ПХО) ранения, в 10,2% с удалением ВГИТ, в 25% с ленсвитрэктомией. На момент выполнения ПХО ранения в ходе ревизии фиброзной капсулы поврежденного глаза в 81,6% определяли раны длиной более 4 мм, уходящие за места прикрепления прямых мышц кзади с повреждением внутриглазных структур: выпадением внутренних оболочек (сетчатка, сосудистая оболочка, цилиарное тело, хрусталик, стекловидное тело).
Объем оперативного вмешательства включал ми-кроинвазивную витрэктомию 25 G с пилингом мембран, круговую ретинотомию, факоэмульсификацию травма-
Табл. 3. Характер оперативного лечения у обследуемых пациентов
Предоперационное обследование включало визо-метрию, электрофизиологические методы исследования (определение электрической чувствительности и лабильности зрительного анализатора), ультразвуковое А и В-сканирование, тонометрию, биомикроскопию.
Послеоперационное обследование включало визоме-трию, измерение ПЗО глазного яблока на ИОЛ мастере (Karl Zeiss), тонометрию, офтальмоскопию, исключение симпатической офтальмии на интактном глазу (выполняли регистрацию максимальной электроретинограммы на приборе Tomey EP — 1000 multifocal).
Критерии включения: наличие тяжелой травмы глазного яблока у больного в анамнезе; наличие посттравматической субатрофии на момент исследования; угроза прогрессирования субатрофии (характеризуется не стихающими явлениями посттравматического увеита в виде инъекции глазного яблока и цилиарной болезненности, быстрым уменьшением ПЗО за 1–3 мес. на 6–8 мм); низкий функциональный прогноз по восстановлению предметного зрения, что характерно для пациентов с ПСГЯ; отсутствие общих противопоказаний к выполнению микроинвазивного оперативного вмешательства; возраст обследуемых в пределах от 18 до 60 лет.
Критерии исключения: острота зрения поврежденного глаза на момент выполнения микроинвазивной ВРХ «счет пальцев у лица» и выше; наличие сопутствующей соматической и психической патологии; наличие выраженного косметического дефекта челюстнолицевой области; наличие другой офтальмологической патологии, не связанной с травмой (офтальмоонкология, глаукома и др.); отказ пациентов от участия в исследовании.
Перед включением в исследование от всех пациентов было получено информированное письменное согласие. Срок наблюдения за пациентами находился в пределах от 0,5 до 10 лет.
Результаты
В 95,9% случаев в ходе микроинвазивной ВРХ удалось сохранить анатомическую целостность цилиарного тела, сосудистой оболочки, роговицы и структур передней камеры поврежденного глазного яблока. В ходе ВРХ у 14 пациентов (28,6%) после выполнения круговой ретинотомии удалось расправить и фиксировать сетчатку при помощи эндолазеркоагуляции (Рис. 4А). В остальных случаях сетчатку освободить от пролиферативной ткани и расправить не удалось, и она собиралась в виде «клубочка» у диска зрительного нерва (Рис. 4Б).
После выполнения микроинвазивной ВРХ отметили повышение зрительных функций, которые у 14,3% пациентов составили 20/1000 (Рис. 1). Также в послеоперационном периоде отмечалось уменьшение количества пациентов с отсутствием светоощущения (в среднем на 6,1%) по сравнению с исходными показателями зрительных функций поврежденного глаза.
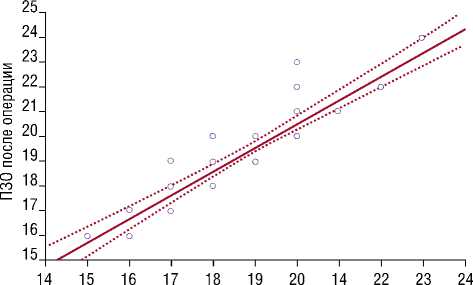
По результатам проведенного лечения в 57,2% случаев отмечали остановку прогрессирования субатрофии, в 42,8% случаев удалось получить некоторое увеличение показателей ПЗО по сравнению с исходными значениями, которые в среднем составили 19,7±1,9 мм. Анализ показателей ПЗО сохраненного глазного яблока у обследованных пациентов до и после хирургического лечения показал, что среднее увеличение показателей ПЗО составило 0,6 мм (Рис. 2).
В раннем послеоперационном периоде в 12,2% случаев отмечали нормализацию офтальмотонуса, в остальных — незначительное увеличение ВГД при сохраняющейся гипотонии. В 6,1% случаев, когда после силиконовой тампонады уровень ВГД был недостаточным, выполняли повторное введения силиконового масла через несколько дней после витреоретинального оперативного вмешательства. В дальнейшем уровень ВГД в послеоперационном периоде находился в пределах от 16 до 22 мм рт. ст., в среднем составил 19,4±2,7 мм рт. ст., и оставался стабильным в течение всего периода наблюдения (p≤0,05).
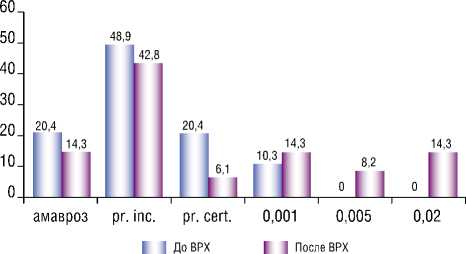
Рис. 1. Динамика остроты зрения после микроинвазивной ВРХ выполненной по поводу ПСГЯ.
Шамрей Д.В., Куликов А.Н, Бойко Э.В. и др.
СОВРЕМЕННЫЕ ВОЗМОЖНОСТИ МИКРОИНВАЗИВНОЙ ВИТРЕОРЕТИНАЛЬНОЙ ХИРУРГИИ В РЕАБИЛИТАЦИИ ПАЦИЕНТОВ С ПОСТРАВМАТИЧЕСКОЙ СУБАТРОФИЕЙ ГЛАЗНОГО ЯБЛОКА
ИЗО до операции
Рис. 2. Соотношение показателей ПЗО глазного яблока до и после оперативного лечения (мм).
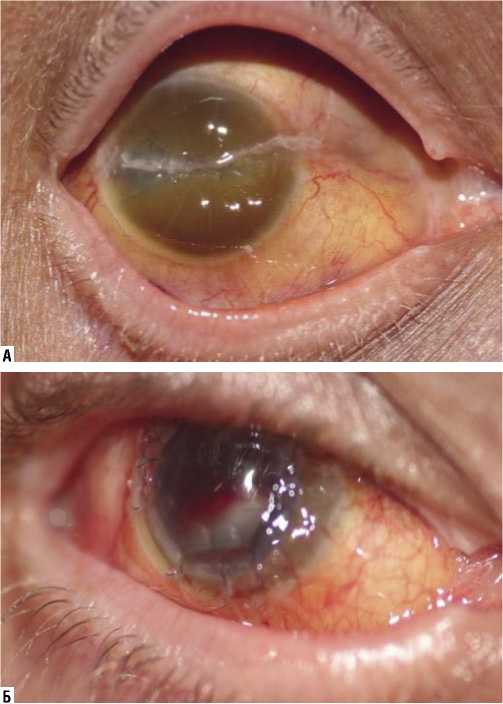
Рис. 3. Передний сегмент глаза до (А) и через 2 года (Б) после микро-инвазивной ВРХ выполненной по поводу ПСГЯ.
По данным биомикроскопии переднего сегмента глазного яблока в отдаленном послеоперационном периоде в 12,2% случаев выявляли лентовидную силиконовую кератопатию, в 8,2% рецидивирующую эрозию роговицы, в 4,1% случаев перфорацию роговицы, в 4,1% случаев через 9 месяцев пребывания силикона в стекловидной камере глаза произошла его эмульгация с развитием вторичной офтальмогипертензии. В 8,2% случаев выявили
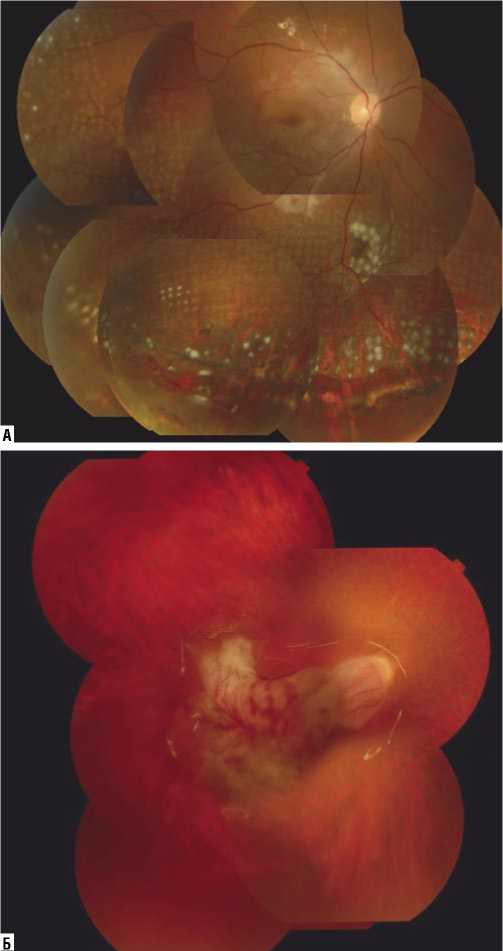
Рис. 4. Глазное дно пациентов после микроинвазивной ВРХ выполненной по поводу ПСГЯ.
рецидив пролиферативной витреоретинопатии, что потребовало повторного витреоретинального оперативного вмешательства, которое заключалось в выведении силиконового масла, выполнении витршвартэктомии, удалении эпи- и субретинальных мембран, тампонады стекловидной камеры перфторорганической жидкостью, с последующим повторным введением силиконового масла. В большинстве случаев явлений посттравматического увеита после микроинвазивной ВРХ не наблюдалось. В 10,2% выявили обострение посттравматического увеита в виде инъекции глазного яблока, незначительной цилиарной болезненности, который был купирован перибульбарным введением триамцинолона ацетонида (Triamcinolone, «Kenalog», «Bristol-Myers Squibb», Italy). В
8,2% случаев мы выполняли повторное введение триамцинолона ацетонида с интервалом в 2–3 мес. Большинство выявленных послеоперационных осложнений удалось купировать, и только в 4,1% случаев была выполнена эвисцерация глазного яблока.
При исследовании у этих больных неповрежденных глаз случаев симпатической офтальмии зафиксировано не было (максимальные сроки наблюдения достигали 10 лет после травмы). По данным электроретинографии амплитуда волны В максимальной ЭРГ на неповрежденных глазах в среднем составила 170±24 мкВ (норма 160±40 мкВ).
Обсуждение
ПСГЯ является тяжелым осложнением механической травмы глаза с крайне плохим функциональным прогнозом. При прогрессировании ПСГЯ приводит к функциональной и анатомической гибели органа зрения, с последующим выполнением энуклеации или эвисце-рации поврежденного амавротичного, косметически неполноценного глазного яблока [1; 2].
Применение круговой ретинотомии обеспечивает освобождение цилиарного тела от нарастающего тракционного воздействия со стороны фиксированных к нему, вследствие посттравматической ПВР, внутриглазных структур, способствует нормализации ВГД, что позволяет добиться регресса и остановки прогрессирования ПСГЯ [10–12].
Увеличение показателей передне-заднего размера глазного яблока в послеоперационном периоде, по нашему мнению, было связано с нормализацией уровня ВГД поврежденного глазного яблока, растяжением фиброзной капсулы глаза за счет устранения тракций, действующих на цилиарное тело, после выполнения круговой ретинотомии и удаления круговой циклити-ческой мембраны.
В тяжелых случаях, при выполнении круговой рети-нотомии происходит отсечение «стебля» воронкообразной, укороченной, фиброзно измененной, отслоенной сетчатки, тем самым устраняются передне-задние и круговые тракции, ведущие к тракционной отслойке цилиарного тела, которая способствует развитию гипотонии, субатрофии и деформации глазного яблока.
Долговременная силиконовая тампонада позволяет поддерживать необходимый уровень офтальмотонуса в отдаленном периоде.
По данным ряда авторов, путем ежедневных довве-дений силикона можно добиться увеличения показателей передне-заднего размера глазного яблока (в среднем на 1,34 мм), а также нормализации уровня ВГД [13]. Также были получены данные экспериментальных исследований об эффективности выполнения фотокоагуляции пигментного эпителия сетчатки после ленсвитрэктомии с ретинэктомией и силиконовой тампонадой глаза, что позволило предотвратить снижение уровня ВГД в отдаленном периоде [14].
В ходе нашего исследования, несмотря на исходно низкие зрительные функции и электрофизиологические показатели у всех обследованных пациентов, при применении микроинвазивной ВРХ в 6,3% случаев у пациентов с отсутствием светоощущения до ВРХ, в послеоперационном периоде, отмечено появление зрительных функций на уровне светоощущения и даже «движения руки у лица». По нашему мнению, появление зрительных функций было связано с восстановлением анатомического соотношения структур поврежденного глаза, значительным улучшением прозрачности оптических сред и восстановлением уровня ВГД.
В тяжелых случаях у пациентов с отсутствием све-тоощущения при невозможности расправить сетчатку даже после выполнения круговой ретинотомии, она укладывалась дупликатурой под действием сокращающих ее мембран на глазном дне.
Нами отмечено, что в большинстве случаев после выполнения микроинвазивной ВРХ были купированы явления посттравматического увеита на глазах с ПСГЯ. Это можно объяснить не только удалением патологического субстрата из полости глаза, но и устранением патологических сращений на периферии глазного дна, прекращением нарастающего тракционного воздействия на цилиарное тело.
Наряду с этим, силиконовая тампонада уменьшает объем жидкости в стекловидной камере глаза, снижая концентрацию во внутриглазной жидкости провос-палительных цитокинов, что способствует снижению увеального воспаления на травмированном глазу и риска симпатизации интактного глазного яблока. При сохранении признаков увеита в послеоперационном периоде оправдано перибульбарное введение кортикостероидов пролонгированного действия, при необходимости — повторно с интервалом в 2–3 мес.
У всех пациентов, которым в ходе микроинвазив-ной ВРХ была выполнена имплантация ИОЛ в остатки капсульного мешка, осложнений, связанных с долговременной силиконовой тампонадой, не возникало. В то же время у пациентов с единой камерой глазного яблока в 14,2% отмечали возникновение осложнений, связанных с длительным контактом силиконового масла с эндотелием роговицы.
В литературе описаны лишь единичные случаи развития симпатической офтальмии после ВРХ [2; 15]. Выполнение профилактической энуклеации не исключает возможности возникновения симпатической офтальмии даже после ее выполнения [15]. При гистологическом исследовании энуклеированных глаз только из-за угрозы развития симпатической офтальмии, ни одного случая симпатической офтальмии не подтвердилось [15].
Современные способы профилактики симпатической офтальмии (иммуносупрессивная, кортикостероидная терапия) в большинстве случаев позволяют своевременно купировать воспалительный процесс и значительно снизить риск ее возникновения.
Шамрей Д.В., Куликов А.Н, Бойко Э.В. и др.
СОВРЕМЕННЫЕ ВОЗМОЖНОСТИ МИКРОИНВАЗИВНОЙ ВИТРЕОРЕТИНАЛЬНОЙ ХИРУРГИИ В РЕАБИЛИТАЦИИ ПАЦИЕНТОВ С ПОСТРАВМАТИЧЕСКОЙ СУБАТРОФИЕЙ ГЛАЗНОГО ЯБЛОКА
Таким образом, соотношение положительного эффекта от оперативного лечения и возможных осложнений складывается в пользу микроинвазивной ВРХ, несмотря на сложность, продолжительность оперативного вмешательства, требующего высокой квалификации офтальмохирурга, высокую стоимость самой операции и, казалось бы, низкий функциональный прогноз.
Вывод
Микроинвазивная ВРХ с применением ретинотомии и долговременной тампонады стекловидной камеры глаза силиконовым маслом позволяет в 95,9% случаев не только сохранить глаз, но и в 36,8% случаев остаточные зрительные функции, а также предотвращает развитие и прогрессирование посттравматической субатрофии.
Авторы заявляют об отсутствии конфликта интересов (The authors declare no conflict of interest).
Список литературы Современные возможности микроинвазивной витреоретинальной хирургии в реабилитации пациентов с постравматической субатрофией глазного яблока
- Гундорова Р.А., Нероев В.В., Кашников В.В. Травмы глаза. — М.: ГЭОТАР-Медиа, 2009. [Gundorova RA, Neroev VV, Kashnikov VV. Travmy glaza. Moscow: GJeOTAR-Media, 2009. (In Russ).]
- Шамрей Д.В. Сравнительная оценка вариантов офтальмохирургиче-ской реабилитации пациентов, перенесших тяжелую травму глазного яблока: Автореф. дис. ... канд. мед. наук. — Спб; 2012. [Shamrei DV. Sravnitel'naja ocenka variantov oftal'mohirurgicheskoj reabilitacii pacient-ov, perenesshih tjazheluju travmu glaznogo jabloka. [aft. dissertation] St. Petersburg; 2012. (In Russ).]
- Lampе Zs, Kolozsvаri L. Ultrasonography in cases of phthisis bulbi. Ophthalmic Echography 13. Documenta Ophthalmologica Proceedings Series. 1993; 55: 381-384.
- Бойко Э.В., Сосновский С.В., Куликов А.Н., и др. Современные возможности органосохранной витреоретинальной хирургии в исходе тяжелой травмы глаза // Здоровье. Медицинская экология. Наука. — 2012. — №1002. — С. 68. [Boiko EV, Sosnovskiy SV, Kulikov AN, et al. Sovremennye vozmozhnosti organosohrannoj vitreoretinal'noj hirurgii v ishode tjazheloj travmy glaza // Zdorov'e. Medicinskaja jekologija. Nauka. 2012; 1-2: 68. (In Russ).]
- Бойко Э.В., Сосновский С.В., Куликов А.Н., Шамрей Д.В. Органо-сохранная комплексная витреоретинальная хирургия при тяжелых повреждениях глаз / Сборник тезисов X науч.-практ. конференции «Современные технологии лечения витреоретинальной патологии — 2012»; Москва, 22-23 марта 2012 г. — М., 2012. — С. 40-42. [Boiko EV, Sosnovskiy SV, Kulikov AN, Shamrei DV. Organosohrannaja kompleksnaja vitreoretinal'naja hirurgija pri tjazhelyh povrezhdenijah glaz. In: Proceedings of the X Russian ophthalmology congress «Modern technologies for the treatment of vitreoretinal pathology — 2012»; Moscow, 22-23 March 2012. Moscow: 2012. pp. 40-42. (In Russ).]. Доступно по: https://eyepre-ss.ru/article.aspx?10379. Ссылка активна на 10.01.2021.
- Бойко Э.В., Шамрей Д.В. Органосохранная хирургия при тяжелой травме глаза // Вестник Национального медико-хирургического Центра им. Н.И. Пирогова. — 2011. — Т.6, №3. — С. 105-110. [Boyko EV, Shamrey DV. Organ surgery for severe eye injury. Vestnik Nacional'nogo mediko-hirurgicheskogo Centra im. N I Pirogova. 2011; 6(3): 105-110. (In Russ).]
- Шишкин М.М. Передняя пролиферативная витреоретинопатия (патогенез, лечение, профилактика): Дис. ... д-ра мед. наук. — СПб., 2000. [Shishkin MM. Perednjaja proliferativnaja vitreoretinopatija (patogenez, lechenie, profilaktika). [dissertation] St. Petersburg; 2000. (In Russ).]
- Kuhn F, Morris R, Witherspoon CD. Birmingham Eye Trauma Terminology (BETT): terminology and classification of mechanical eye injuries. Ophthal-mol Clin North Am. 2002; 15(2): 139-143.
- Yanoff M, Fine BS. Ocular pathology. Harper and Row; 1975.
- Greve MD, Peyman GA, Millsap CM. Relaxing retinotomy under perfluoroc-arbon liquid. Ophthalmic Surg Lasers. 1996; 2(2): 154-155.
- Faude F, Lambert A, Wiedemann P. 360 degrees retinectomy in severe anterior PVR and PDR. Int Ophthalmol. 1998; 22(2): 119-123.
- Machemer R, McCuen BW, De Juan E. Relaxing retinotomies and retinecto-mies. Am J Ophthalmol. 1986; 102(1): 7-12.
- Yang X, Du S, Ren H. Vitrectomy combined with continuous intraocular injection of silicone oil in the treatment of early atrophy of eyeball. Proceedings of the Congress of the International Society of Ocular Trauma; 2014 May 22-25; Dubrovnik, Croatia; 2014. p. 49.
- Yang X, Ren H, Du S, et al. The effect of photocoagulation of retinal pigment epithelium on the intraocular pressure of hypotonic rabbit eyes due to retinal defect. Proceedings of the Congress of the International Society of Ocular Trauma; 2014 May 22-25; Dubrovnik, Croatia; 2014. p. 10.
- Архипова Л.Т. Симпатическая офтальмия (патогенез, патоморфо-логия, клиника, диагностика, лечение, профилактика). — Тверь: Триада, 2006. [Arhipova LT. Simpaticheskaja oftal'mija (patogenez, patomorfologija, klinika, diagnostika, lechenie, profilaktika). Tver': Triada; 2006. (In Russ).]
- Morphis G, Irigoyen C, Eleuteri A, et al. Retrospective review of 50 eyes with long-term silicone oil tamponade for more than 12 months. Graefes Arch Clin Exp Ophthalmol. 2012; 250(5): 645-652.
- Patil BA, Mankani NH, Chowdhary R, Nagaraj E. Rehabilitation of Phthisis Bulbi. Journal of Clinical and Diagnostic Research. 2011; 5(8): 1679-1681.
- Бойко Э.В., Шамрей Д.В., Сосновский С.В., Куликов А.Н. Сравнительная оценка реабилитационных возможностей после органосохранных операций, выполненных по поводу тяжелых повреждений глаз // Военно-медицинский журнал. — 2012. — №3. — С. 13-19. [Boiko EV, Shamrey DV, Sosnovsky SV, Kulikov AN. Comparative estimation of rehabilitative potentialities after organ preserving operations made on occasion of severe eye damage. Voenno-medicinskij zhurnal. 2012; 333(3): 13-19. (In Russ).]
- Aggarwal H, Jurel SK, Kumar P, et al. Rehabilitation of phthisis bulbi: a case report. J Pak Dent Assoc. 2012; 1(2): 116-120.
- Chan CK, Chhablani J, Freeman WR. Prognostic indicators for no light perception after open-globe injury: eye injury vitrectomy study. Am J Ophthalmol. 2012; 153(4): 654-662.
- Dohlman CH, D'Amico DJ. Can an eye in phthisis be rehabilitated? A case of improved vision with 1 year follow-up. Arch Ophthalmol. 1999; 117: 123-124.
- Froiman PC, Villas Boas Junior CE, Sibinelli MA, et al. Visual rehabilitation in pre phthisis bulbi's patient: case report. Arq Bras Oftalmol. 2009; 72(4): 540-542.


