Современный клинический портрет больной раком яичников в Новосибирской области
Автор: Тархов А.В., Гончаров М.А., Терещенко А.В., Звездина Н.Ю., Бюксель Н.А., Уколова Д.К., Коновалова Л.Ю., Никитина Д.К., Морозов Д.В., Селякова М.С.
Журнал: Сибирский онкологический журнал @siboncoj
Рубрика: Эпидемиологические исследования
Статья в выпуске: 1 т.24, 2025 года.
Бесплатный доступ
Введение. Рак яичников (РЯ) - одно из наиболее распространенных злокачественных новообразований женской половой сферы. В последние десятилетия отмечаются изменение возрастного состава больных РЯ, характера сопутствующих заболеваний, нарастание количества первично-множественных злокачественных новообразований. В связи с этим необходима современная оценка клинико-эпидемиологических характеристик больных РЯ, сопоставление их с данными литературы для своевременной диагностики заболевания и повышения эффективности лечения. Цель исследования - определить современные клинические характеристики больных РЯ в Новосибирской области (НСО). Материал и методы. Проведен ретроспективный анализ историй болезни 370 больных с впервые выявленным РЯ, проходивших лечение в 2020-23 гг. в отделении онкогинекологии ГБУЗ НСО «Городская клиническая больница № 1», являющейся одним из крупнейших ЛПУ Новосибирской области, ежегодно оказывающей специализированную помощь 35-40 % онкологических пациенток региона. В исследовании оценивались следующие параметры: возраст, гинекологический анамнез, индекс массы тела, сопутствующие заболевания, наследственный онкологический анамнез, наличие у больной первично-множественных злокачественных новообразований, жалобы, длительность заболевания от первых клинических проявлений до морфологической верификации, оценка уровня онкомаркеров СА-125 и НЕ-4, гистологический тип опухоли, стадия заболевания.
Рак яичников, первично-множественные злокачественные новообразования, циторедуктивные операции, brca-мутация
Короткий адрес: https://sciup.org/140309647
IDR: 140309647 | УДК: 618.11-006.6(571.14) | DOI: 10.21294/1814-4861-2025-24-1-5-14
Modern Clinical Portrait of Ovarian Cancer Patient in the Novosibirsk Region
Background. Ovarian cancer is one of the most common malignant neoplasms of the female genital area. In recent decades, there has been a change in the age composition of patients with ovarian cancer, a change in the nature of concomitant diseases, and an increase in the number of primary multiple malignant neoplasms. In this regard, it is necessary to assess clinical and epidemiological characteristics of patients with ovarian cancer and to compare them with literature data for timely diagnosis of the disease and increasing the effectiveness of treatment. Purpose of the study: to determine the current clinical characteristics of patients with ovarian cancer in the Novosibirsk region. Material and Methods. A retrospective analysis of the medical records of 370 patients with newly diagnosed ovarian cancer, who were treated from 2020 to 2023 in the gynecological oncology department of the City Clinical Hospital No. 1, was conducted. The study assessed the following parameters: age, gynecological history, body mass index, concomitant diseases, hereditary cancer history, presence of multiple primary malignant neoplasms, complaints, duration of the disease from the first clinical manifestations to morphological verification, assessment of the level of tumor markers CA-125 and HE-4, histological type of tumor, and stage of disease.
Текст научной статьи Современный клинический портрет больной раком яичников в Новосибирской области
Рак яичников (РЯ) – актуальная проблема современной онкологии. По данным GLOBOCAN, в 2022 г. в мире было выявлено 324 398 новых случаев РЯ, а 206 839 больных умерло [1]. Рак яичников занимает лидирующие позиции среди злокачественных новообразований женской половой сферы и отличается наиболее высокими показателями летальности [2]. В экономически развитых странах РЯ занимает 2-е место среди опухолей женской половой сферы, уступая только раку тела матки [3, 4]. В Российской Федерации в 2022 г. было впервые выявлено 12 189 новых случаев РЯ [5]. Отмечается неуклонный рост распространенности злокачественных новообразований яичников в России – с 57,8 на 100 тыс. населения в 2011 г. до 65,2 на 100 тыс. населения в 2022 г. [6]. Наряду с ростом заболеваемости РЯ в последние 20–30 лет отмечается изменение структуры заболевших: увеличилось число более молодых пациенток, изменился характер сопутствующих заболеваний с преобладанием метаболического синдрома, воз- росла доля больных с первично-множественными злокачественными новообразованиями [7]. В связи с этим актуальной является современная оценка клинико-эпидемиологических характеристик больных РЯ в сравнении с имеющимися литературными данными для более эффективного выявления факторов риска, улучшения диагностики и лечения.
Цель исследования – определить современные клинические характеристики больных РЯ в Новосибирской области.
Материал и методы
Проведен ретроспективный анализ историй болезни 370 больных с впервые выявленным РЯ, проходивших лечение в отделении онкогинекологии ГБУЗ НСО «Городская клиническая больница № 1» в 2020–23 гг. Из 370 больных хирургическое лечение проведено у 357 пациенток, 13 пациенток были признаны нетолерантными к операции. Из 357 оперированных больных у 295 выполнена первичная циторедуктивная операция, у 58 – интервальная циторедуктивная операция после 3 курсов неоадъювантной полихимиотерапии (НАХТ), у 4 больных хирургическое лечение носило органосохраняющий характер.
В исследовании оценивались следующие параметры: возраст, гинекологический анамнез (возраст менархе, характеристики менструального цикла, число беременностей, родов, абортов, возраст наступления менопаузы, гинекологические заболевания), рост, масса тела, индекс массы тела (ИМТ – масса/рост2 (кг/м2), сопутствующие заболевания, наследственный онкологический анамнез, наличие у больной других ЗНО, жалобы, длительность заболевания от первых клинических проявлений до морфологической верификации, оценка уровня онкомаркеров СА-125 и НЕ-4, гистологический тип опухоли, стадия заболевания. Стадия РЯ определялась после хирургического лечения по системе TNM (8-е издание, 2016 г.) и FIGO (2009). Гистологический тип опухоли определялся по Классификации ВОЗ, (5-е издание, 2020 г.). Объем циторедуктивной операции определялся согласно Клиническим рекомендациям Минздрава РФ по лечению РЯ (2024): полная циторедукция – после выполнения операции нет макроскопически определяемых остаточных опухолевых масс; оптимальная циторедукция – имеются видимые проявления опухолевого процесса с макроскопически определяемыми остаточными опухолевыми узлами, каждый из которых имеет диаметр не более 10 мм; неоптимальная циторедукция – имеются проявления опухолевого процесса с макроскопически определяемыми остаточными узлами, из которых хотя бы один более 10 мм в диаметре [8]. Статистические показатели представлены в виде среднего арифметического и ошибки среднего (M ± m). Статистическая обработка полученного материала проводилась с помощью программы Microsoft® Excel® 2016.
Результаты
По данным Е.В. Бахидзе [9], средний возраст больных РЯ в 2012 г. составлял 59 лет. В 2018 г. в исследовании А.С. Тюляндиной с соавт. [10], включавшем 552 больных, данный показатель составил 54 года (17–84 года). Средний возраст больных РЯ в нашем наблюдении составил 58,0 ± 0,7 года (от 24 до 86 лет). Распределение по возрасту у пролеченных нами больных представлено в табл. 1.
Клинические наблюдения указывают на неблагоприятную связь раннего менархе и поздней менопаузы, бесплодия, малого количества родов и большого количества абортов и риска развития РЯ [11, 12]. В нашем наблюдении возраст менархе варьировал от 8 до 19 лет, в среднем он составил 13,1 ± 0,1 года. Длительность менструального цикла колебалась от 21 дня до 50 дней, в среднем – 27,9 ± 0,1 дней. У 33 (8,9 %) больных в течение жизни не было ни одной беременности. У 56 (15,1 %) больных имелась только 1 беременность. Максимальное количество беременностей в течение всей жизни у наблюдаемых нами больных – 22. В среднем число беременностей составило 3,5 ± 0,2. У 51 (13,8 %) больной не было родов, у 157 (42,4 %) – были одни роды, у 141 (38,1 %) – двое родов, у 16 (4,3 %) больных – трое родов. Более 3 родов в анамнезе имели 4 (1,1 %) пациентки. При этом у 68,2 % больных в анамнезе были аборты: у 77 (20,8 %) – 1 аборт, у 62 (16,7 %) – 2 аборта, у 47 (12,7 %) – 3 аборта, у 29 (7,8 %) – 4 аборта. Пять и более абортов имели 38 (10,2 %) больных РЯ. У 86 (23,2 %) больных на момент выявления РЯ менструальный цикл был сохранен, 284 (76,8 %) пациентки находились в состоянии менопаузы. У 179 (63,0 %) больных РЯ менопауза наступила в возрасте 45–55 лет, ранняя менопауза (до 45 лет) отмечалась у 21 (7,4 %) пациентки, 11 (3,9 %) больных отмечали позднее наступление менопаузы – в возрасте старше 55 лет. Среди гинекологических заболеваний в анамнезе наблюдаемых нами больных преобладали воспалительные процессы, псевдоэрозия шейки матки, хронический сальпинго-оофорит отмечались у 42,7 % больных, 6,9 % больных указывали на наличие внематочных беременностей, нераз-вивающихся беременностей и самопроизвольных выкидышей. Миома тела матки и генитальный эндометриоз имелась у 28,1 % больных. У 18,6 % больных РЯ выявлялись доброкачественные гиперпластические процессы эндометрия.
Несмотря на частые жалобы больных раком РЯ на боли и дискомфорт в животе, дисфагию, только у 3,2 % наблюдаемых нами пациенток отмечены недостаточная масса тела и ее выраженный дефицит. Ряд зарубежных и отечественных авторов указывают на роль ожирения и нарушений углеводного обмена в развитии РЯ [13, 14]. По данным О.В. Новиковой [15], при серозном и эндометрио-
Возраст больных раком яичников age of patients with ovarian cancer
Таблица 1/table 1
|
Возраст/ |
20–30 лет/ |
31–40 лет/ |
41–50 лет/ |
51–60 лет/ |
61–70 лет/ |
71–80 лет/ |
81 и более лет/ |
|
Age of patients |
20–30 years |
31–40 years |
41–50 years |
51–60 years |
61–70 years |
71–80 years |
81 years and older |
Число больных/ Number of patients
11 (3,0 %) 20 (5,4 %) 83 (22,4 %) 89 (24,1 %) 100 (27,0 %) 55 (14,9 %)
12 (3,2 %)
Примечание: таблица составлена авторами.
Note: created by the authors.
идном РЯ High grade не выявлено связи между увеличением ИМТ и частотой заболеваемости. Однако отмечено значимое увеличение риска серозного и эндометриоидного РЯ Low grade (на 13 %) и в меньшей степени риска муцинозного рака и светлоклеточного рака яичников. В нашем наблюдении 123 (33,3 %) больных имели нормальную массу тела, у 131 (35,4 %) отмечена избыточная масса тела, а 104 (28,1 %) пациентки страдали ожирением. Средний рост больных составил 1,6 ± 0,1 м, минимальный – 1,45 м, максимальный – 1,78 м. Средняя масса тела – 72,1 ± 0,8 кг, минимальная – 41 кг, максимальная – 135 кг. Средний ИМТ – 27,5 ± 0,3, минимальный – 14,7, максимальный – 52,7.
Наиболее распространенными сопутствующими заболеваниями у наблюдаемых нами больных были артериальная гипертензия (52,6 %), ожирение (28,1 %), хронический гастрит, дуоденит (20,1 %), хронический холецистит (17,5 %), хроническая анемия (17,5 %) (табл. 2). Это соответствует литературным данным о частоте метаболического синдрома у больных РЯ [16]. Только у 12,8 % больных на момент установления диагноза РЯ не было сопутствующих заболеваний (табл. 2).
В настоящее время около 23 % случаев РЯ составляют наследственные формы заболевания [17]. Описано не менее 6 наследственных синдромов, проявляющихся семейной предрасположенностью к возникновению гинекологического рака, среди которых наиболее изученными являются синдром рака молочной железы и яичников и синдром Линча [18]. В нашем наблюдении наличие зло-
Таблица 2/table 2
Примечание: таблица составлена авторами.
Note: created by the authors.
Сопутствующие заболевания у больных раком яичников concomitant pathology in ovarian cancer patients
Определение мутаций в генах BRCA 1 и 2 у больных РЯ в настоящее время является одним из важнейших этапов диагностики, во многом определяющим дальнейшую тактику лечения. Частота мутаций генов BRCA 1 и 2 при РЯ составляет около 15 % [22]. В нашем исследовании у 263 (71,1 %) больных проводилось тестирование на наличие мутации генов BRCA 1 и 2 , которые выявлены у 36 (13,7 %) пациенток. Мутация BRCA 1 выявлена у 25 (69,4 %), мутация BRCA 2 – у 11 (30,6 %) больных. Наиболее часто (n=13, 36,1 %) регистрировалась мутация гена BRCA 1 c.5266dupC. В 3 (8,3 %) случаях выявлена мутация BRCA 1 c.4035delA. У двух больных обнаружена мутация гена BRCA 1 c.5095C>T.
Для больных РЯ в нашем наблюдении были характерны неспецифические жалобы, носящие постоянный или периодический характер, такие как хроническая боль в животе (57,0 %), в том числе нижних отделах, увеличение живота (35,9 %), слабость (23,5 %), снижение массы тела (13,5 %),
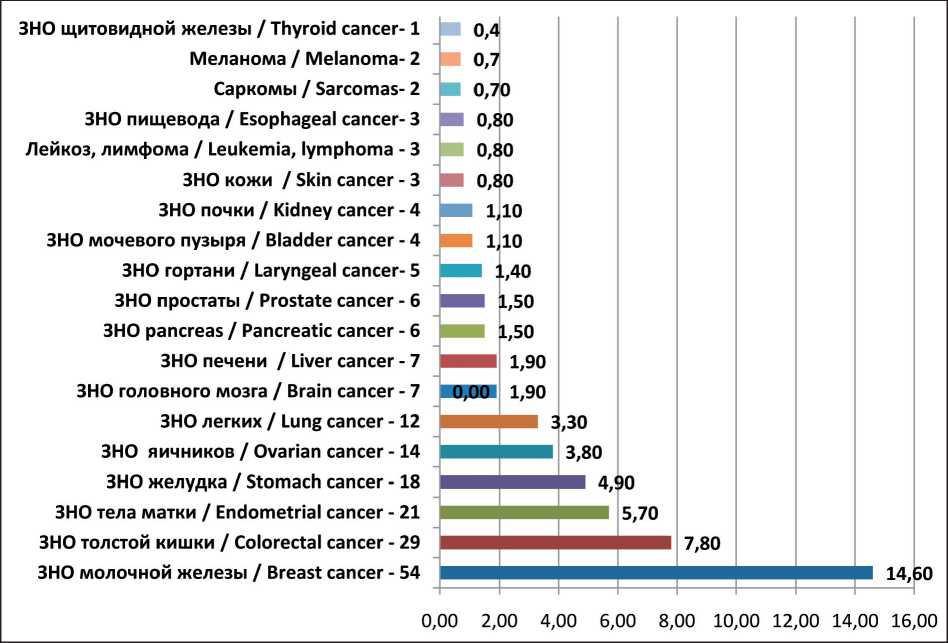
Рис. 1. Наследственный онкологический анамнез у больных РЯ (%). Примечание: рисунок выполнен авторами Fig. 1. Family history of cancer in ovarian cancer patients (%). Note: created by the authors
кровянистые выделения из половых путей (12,2 %), одышка (6.2 %), учащенное мочеиспускание или ложные позывы к мочеиспусканию (5,1 %), что соответствует данным литературы [23]. Только 7,7 % больных не имели жалоб. Длительность заболевания от появления первых симптомов до верификации диагноза в нашем наблюдении составила от 0 (отсутствие симптомов) до 24 мес (когда пациентка длительно отказывалась от обследования и лечения). Среднее время от первых симптомов до верификации диагноза – 5,4 мес.
Несмотря на то, что большинство исследователей указывает на неспецифичность опухолевых маркеров CA-125 и НЕ-4 и возможность повышения их уровня при доброкачественных опухолях (миома), неонкологических заболеваниях, таких как эндометриоз, цирроз печени, воспалительные заболевания [24], по современным представлениям, комбинированное определение уровня CA-125 и НЕ-4 является важным методом диагностики РЯ и оценки эффективности лечения [25]. Уровень СА-125 определялся на этапе амбулаторного обследования у всех 370 больных. Увеличение уровня СА-125 (более 35 ЕД/мл) отмечено у 86,8 % больных. Величина онкомаркера СА-125 в нашем наблюдении варьировала от 1,8 ЕД/мл до 33 983 ЕД/мл. Среднее значение составило 1 027,6 ± 255,1 ЕД/мл. Онкомаркер НЕ-4 был определен до операции у 268 (72,4 %) больных. Большинство из этих пациенток (74,8 %) находились в состоянии менопаузы. У 75,8 % больных наблюдали повышение уровня НЕ-4 выше допустимой до менопаузы верхней границы нормы (140 пмоль/л). Величина НЕ-4 колебалась от 20,7 пмоль/л до 4 409 пмоль/л. Среднее значение составило 754,4 ± 126,3 пмоль/л.
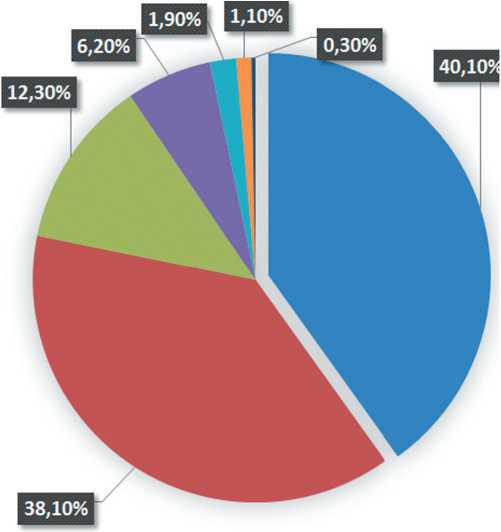
Современная гистологическая классификация [26] выделяет серозные карциномы высокой степени злокачественности (High-grade), которые составляют около 75 % от общего числа серозных злокачественных опухолей яичников, серозные карциномы низкой степени злокачественности (Low-grade), встречающиеся, по данным литературы, в 10–15 %, эндометриоидную карциному (около 10 % серозных опухолей яичников), муцинозную карциному (2–3 % серозных опухолей яичников), светлоклеточную карциному, а также злокачественную опухоль Бреннера, которые суммарно встречаются в 3–5 % случаев РЯ. В нашем наблюдении среди 357 оперированных больных мы также отметили преобладание High-grade серозных карцином яичников, однако в меньшей доле (40,1 %), чем по данным литературы, и более высокий уровень Low-grade серозных карцином яичников (38,1 %). Эндометриоидная карцинома яичников выявлена у 12,3 % больных. Другие гистотипы РЯ суммарно встречались в 9,5 % (рис. 2).
Рак яичников характеризуется длительным скрытым течением, отсутствием специфических симптомов, невозможностью проведения адекватного скрининга, что ведет к высокому уровню поздней диагностики данного заболевания. Так, в 2022 г. в России частота выявления ЗНО яичников на поздних (III–IV) стадиях составила 55,5 %, в Новосибирской области – 52,7 %. В нашем наблюдении мы отметили еще более серьезные результаты – у 66,8 % больных РЯ была диагностирована III и IV стадии заболевания (рис. 3).
В настоящее время ведущую роль в лечении больных РЯ имеет выполнение первичной циторедуктивной операции в полном или оптимальном объеме, что достоверно увеличивает медиану продолжительности жизни у больных с распространенными формами заболевания [27]. Неоадъювантная химиотерапия рекомендуется только при невозможности выполнения полной или оптимальной первичной циторедукции. В нашем наблюдении
-
■ High-Grade - серозная карцинома / High-Grade -serous carcinoma
-
■ Low-Grade - серозная карцинома / Low-Grade -serous carcinoma
-
■ Эндометриоидная карцинома / Endometrial carcinoma
-
■ Муцинозная карцинома / Mucinous carcinoma
-
■ Светлоклеточная карцинома / Clear cell carcinoma
-
■ Злокачественная опухоль Бреннера / Brenner's malignant tumor
Рис. 2. Гистологический тип опухоли. Примечание: рисунок выполнен авторами
Fig. 2. Histological tumor type. Note: created by the authors
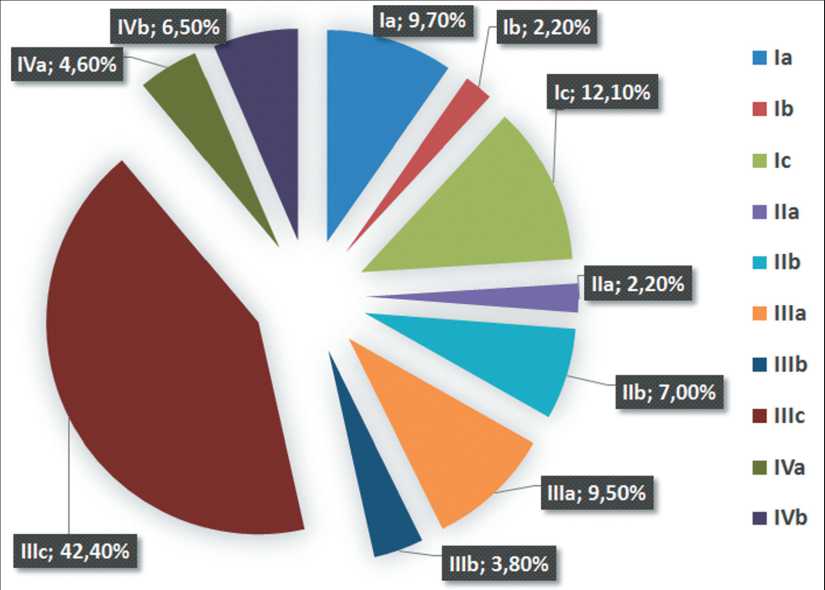
Рис. 3. Стадия заболевания (FIGO 2009 г.). Примечание: рисунок выполнен авторами Fig. 3. Disease stage (FIGO 2009).
Note: created by the authors
хирургическое лечение проведено у 357 пациенток из 370 (96,5 %), при этом у 299 (83,8 %) больных лечение начато с операции. В 295 случаях выполнена первичная циторедукция, у 4 пациенток – органосохраняющая операция при I стадии РЯ. У 58 (16,2 %) в связи с распространенностью процесса на первым этапе лечения проведено 3 курса НАХТ, с последующей интервальной циторедукцией. 13 больных после 1–3 курсов НАХТ оказались нетолерантными к хирургическому лечению и были направлены на симптоматическое лечение.
Обсуждение
Заключение
Таким образом, составляя современный клинический портрет больной РЯ в Новосибирской области, мы в 69,2 % наблюдали пациенток старше 50
лет, в 22,4 % – 41–50 лет, а в 8,4 % – моложе 40 лет. Гинекологический анамнез характеризуется малым количеством родов, большим количеством абортов, высоким уровнем бесплодия и гинекологической патологии, преобладанием метаболического синдрома среди сопутствующих заболеваний. Почти у половины больных отмечено наличие злокачественных новообразований у родственников. Заболевание характеризовалось скрытым течением


