Спайки брюшной и плевральной полостей - общее и различия
Автор: Калашников А.В., Дворецкая Ю.А.
Журнал: Волгоградский научно-медицинский журнал @bulletin-volgmed
Рубрика: Морфология
Статья в выпуске: 1 (49), 2016 года.
Бесплатный доступ
В статье проведено сравнение послеоперационных спаек брюшной и плевральной полостей. Выявлены общность строения спаек различной локализации и их разнонаправленность с клинической точки зрения.
Операционная травма, межплевральные сращения, внутрибрюшинные сращения, морфометрия
Короткий адрес: https://sciup.org/142149159
IDR: 142149159 | УДК: 615.03:617-089:616.381
Comparative morphological analysis of intraperitoneal and interpleural adhesions
The article compared the postoperative adhesions of the abdominal and pleural cavities. The common structure of the adhesions of various localization and their different vectors from a clinical point of view were identified.
Текст научной статьи Спайки брюшной и плевральной полостей - общее и различия
Послеоперационные спайки в брюшной полости остаются актуальной проблемой в хирургии и являются причиной возникновения таких осложнений, как: кишечная непроходимость, спаечная болезнь с выраженным болевым синдромом, внематочная беременность, женское бесплодие и др. [3, 4, 6–8, 11–13].
В то же время в отношении спаечного процесса в плевральной полости достичь единого мнения не удается. По-прежнему ряд авторов считают, что рассечение спаек может быть эффективным средством для лечения некоторых форм деструктивного туберкулеза легких [10, 15]. При этом имеются сведения, что спайкообразо-вание в плевральной полости может оказывать положительное влияние на исход заболевания, в частности, уменьшая риск рецидива пневмоторакса, снижая частоту внутриплеврального кровотечения [2, 14].
В связи с этим представляется актуальным проведение сравнительного анализа спаек брюшной и плевральной полостей.
ЦЕЛЬ РАБОТЫ
Провести сравнение и выявить общность и различие спаек брюшной и плевральной полости.
МЕТОДИКА ИССЛЕДОВАНИЯ
Исследование выполнено на 70 белых нелинейных половозрелых крысах самок массой 280–320 г. Содержание животных, выполнение эксперимента и выведение осуществлялось в соответствии с «Правилами проведения работ с использованием экспериментальных животных». Животных разделили на 3 группы: на крысах I группы (n = 30) моделировали внутрибрюшинные спайки; крысам II группы (n = 30) моделировали плевральные спайки, в III группу (n = 10) вошли интактные животные. Для воспроизведения послеоперационного спаечного процесса брюшной полости и изучения его закономерностей применялась методика нанесения стандартной операционной травмы, разработанная на кафедре оперативной хирургии и топографической анатомии ВолгГМУ (рис. 1 а).
Под общим обезболиванием посредством внутримышечного введения этаминала (40 мг/кг) и рометара (0,05 мл/кг) после обработки операционного поля выполнялась нижне-срединная лапаротомия. Идентифицировался илеоцекальный угол, который выводился в операционную рану. После выполнения основных этапов методики лапаротомная рана ушивалась наглухо «через все слои» пятью узловыми капроновыми швами [9].
Для моделирования межплевральных сращений под общим обезболиванием этаминалом (40 мг/кг) и рометаром (0,05 мл/кг) проводилась интубация трахеи для ИВЛ. После обработки операционного поля в положении животного на правом боку, выполнялось послойное рассечение кожи, мягких тканей линейным разрезом от лопатки до реберной дуги на 2 сантиметра левее позвоночника.
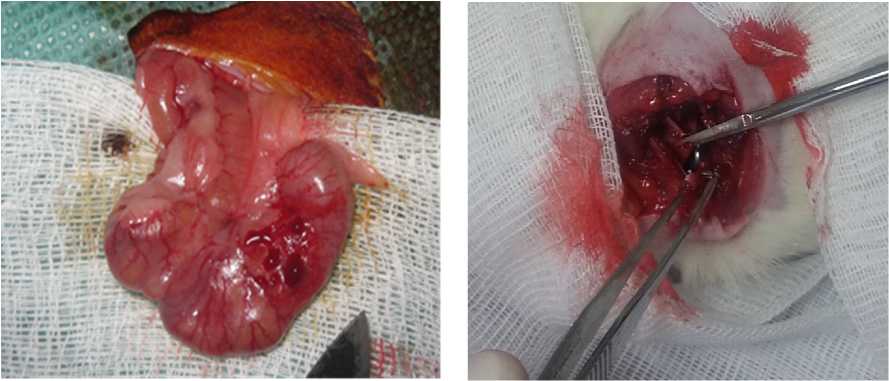
а б
Рис. 1. Моделирование спаек: а – экспериментальная операционная травма для моделирования спаек брюшной полости, травмированный участок слепой кишки; б – моделирование спек плевральной полости путем травмирования реберного каркаса, перекусывание выделенных фрагментов ребер при помощи ножниц
По достижении реберного каркаса проводили выделение с III по VI ребер при помощи оригинального двузубого распатора (оформлена заявка № 2015106650/14(010776) от 26.02.2015 на полезную модель: «Двузубый реберный распатор для экспериментального моделирования травмы грудной клетки») и осуществляли полное поперечное пересечение ребер путем перекусывания ножницами (рис. 1 б ).
После послойного ушивания раны наглухо при помощи шприца с тупой иглой производили откачивание газа из плевральной полости до получения вакуума. Выведение животных из эксперимента осуществлялось на 30-е сутки послеоперационного периода. Забор спаек проводили с максимальным сохранением точек прикрепления.
Все обнаруженные внутрибрюшинные спайки были описаны в соответствии с классификацией А. А. Воробьева [5] с указанием распространенности и топографии спаечного процесса, вариантов клинической формы и течения, а также описанием макроскопического морфологического типа внутрибрюшинных сращений. Аналогично были изучены спайки, выделенные из плевральной полости.
Для проведения морфологического исследования спайки фиксировали в 10%-м нейтральном формалине. Материал заливали в парафин по стандартной методике, срезы окрашивали гематоксилином и эозином, по Масону. Морфометрический анализ был проведен в соответствии со сложившимися принципами количественных морфологических исследований [1].
С помощью программы «Видеотест Морфо» определяли объемную долю (ОД) фибрина, коллагеновых, ретикулярных и эластических волокон, ОД сосудистого русла, а также ОД клеточных элементов: лейкоцитов, лимфоцитов, фибробластов. Микрофотографии сделаны с использованием микроскопа «Leiсa DM 100» с цифровой фотокамерой. Статистическая обработка проводилась непосредственно из общей матрицы данных «EXСEL 7.0» («Microsoft», США) с привлечением возможностей программы «STATGRAPH 5.1» («Microsoft», США).
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ И ИХ ОБСУЖДЕНИЕ
При оценке спаечного процесса у животных со стандартной операционной травмой выявлено, что послеоперационные спайки присутствовали у 26 животных (86,7 %), и только в четырех случаях спаек в брюшной полости обнаружено не было. Максимальные спаечные изменения наблюдались в зоне операции, локализация спаек в основном касалась мест нанесения стандартной операционной травмы (участок париетальной брюшины в области правого отдела передней боковой брюшной стенки и висцеральной брюшины купола слепой кишки, дистальной части подвздошной кишки). Наиболее частым участником спаечных сращений был большой сальник. Плоскостные спайки большого сальника с десерозированным участком париетальной брюшины в области правого отдела передней боковой брюшной стенки встречалась чаще других – в 25 случаях (83,3 %). В 18 экспериментах (60 %) большой сальник был припаян к десерозированному участку купола слепой кишки, дистальной части подвздошной кишки. В одном наблюдении большой сальник был одновременно припаян к лапаротомному рубцу и десерозированному участку париетальной брюшины (3,3 %). Большинство обнаруженных сращений у животных первой опытной группы были плоскостные и пленчатые. Спайки плотно фиксировали серозные поверхности, и разделить их тупым путем было практически невозможно. В десерозированных участках париетальной брюшины, тощей и слепой кишки определялись рубцы. Таким образом, в I группе животных после моделирования стандартной операционной травмы наблюдается образование спаек в местах нарушения целостности серозных покровов, в основном представленных грубыми плоскостными и пленчатыми сращениями, плотно фиксированных к серозным поверхностям.
При изучении сращений в плевральной полости в подавляющем большинстве случаев – 24 (80,0 %) спайки обнаруживались в месте нанесения операционной травмы, между висцеральной и париетальной плеврой, не припаянных к послеоперационному рубцу – 19 (63,3 %), междолевые спайки зарегистрированы в 17 (56,7 %) случаев, сращения между легким и диафрагмой найдены у 5 животных (16,7 %), в 10 % случаев (у 3 животных) были зарегистрированы множественные (локализованные в 2 и более областях) плевральные спайки.
Макроскопически развитие спаечного процесса характеризовалось формированием белесоватых полупрозрачных тяжей соединительной ткани между листками париетальной и висцеральной плевры, которые были представлены разнонаправленными волокнами с различным местом прикрепления к париетальной плевре. В доступной литературе отсутствует четкая клинико-морфологическая классификация плевральных сращений, однако по аналогии с внутрибрюшинными спайками в плевральной полости чаще всего обнаруживались пленчатые и плоскостные спайки.
В одном случае (3,3 %) наблюдалось тотальное спайкообразование, в результате которого сращение между париетальной и висцеральной плеврой было настолько интимно, что легкое выделялось экстраплеврально.
Микроскопическая картина спаек в брюшной и плевральной полости на 30-е сутки экспериментальной травмы характеризовалась утолщенным мезотелием, вследствие выраженных пролиферативных процессов за счет миграции фибробластов, отмечалась обильная васкуляризация, выраженная лимфо-макрофагальная инфильтрация. Выявлялись дезориентированные волокна соединительной ткани с преобладанием коллагеновых волокон.
Зрелая спайка в плевральной полости образована волокнистой тканью, представленной преимущественно коллагеновыми волокнами и незначительным количеством эластических и ретикулярных волокон. Сформированная спайка обильно васкуляризирована, при этом капилляры были более полнокровны, чем в зрелой перитонеальной спайке, что, по-видимому, связано с богатым кровоснабжением легочной ткани. Кроме этого, наблюдалась лимфоплазмоцитарная инфильтрация, единичные макрофаги и лейкоциты, что свидетельствовало о продолжающемся хроническом воспалении спайки.
Результаты, полученные при морфометрическом исследовании внутрибрюшинных и межплевральных сращений, представлены на рис. 2.
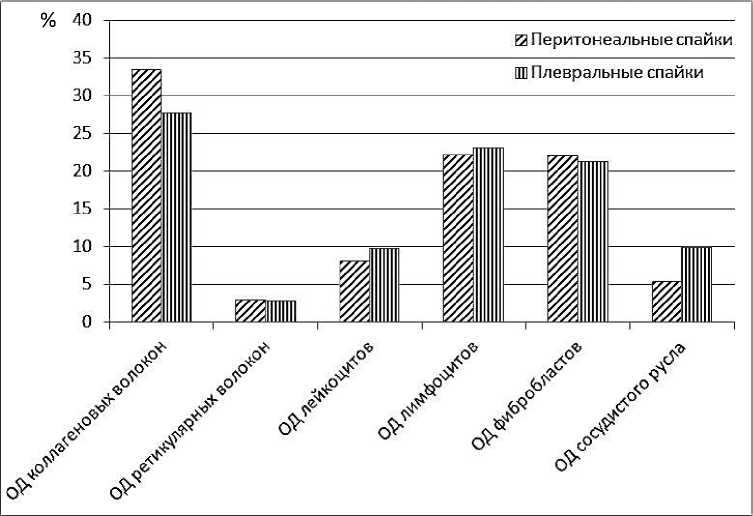
Рис. 2. Морфометрические параметры спаек брюшной и плевральной полости на 30-е сутки послеоперационного периода
На 30-е сутки эксперимента спайки были сформированы, практически повсеместно обнаруживалась зрелая соединительная ткань. Каркас спаек, как в брюшной, так и в плевральной полости, был представлен преимущественно коллагеновыми волокнами [(33,56 ± 2,29) % и (27,73 ± 1,37) % соответственно], в то время как объемная доля ретикулярных и эластических волокон была незначительной. В клеточном составе сращений преобладали лимфоциты [(22,30 ± 1,19) % и (23,12 ± 1,29) %] и фибробласты [(22,13 ± 0,38) % и (21,27 ± 0,93) % соответственно], что свидетельствовало о хроническом воспалительном процессе в брюшной и плевральной спайках. Таким образом, клеточный состав внутрибрюшных и внутриплевральных сращений не имели достоверных отличий (р > 0,05).
Обращало на себя внимание наличие достоверных различий в объемной доле сосудистого русла: (5,43 ± 0,97) % – в брюшной полости, (9,91 ± 0,19) % – в плевральной полости (р < 0,05), что, по-видимому, связано с чрезвычайной богатой васкуляризацией легочной ткани. Однако капиллярное русло было редуцировано как в перитонеальных, так и в плевральных спайках, имелось запустевание капилляров, по периферии отмечалась перикалибровка сосудов.
ЗАКЛЮЧЕНИЕ
Итак, в результате сравнения строения спаек брюшной и плевральной полости было установлено, что морфологическая структура зрелых внутрибрюшинных и межплевральных сращений характеризовалась преобладанием коллагеновых волокон над ретикулярными и эластическими, выраженной лимфомакрофагальной инфильтрацией, редуцированием капиллярного русла сформированных спаек, и не имела достоверных различий (р > 0,05).
Известно, что процесс спайкообразования является компенсаторным процессом, развивающимся в ответ на операционную (или иную) травму. Однако если спаечный процесс значительно снижает качество жизни пациентов, приводя к инвалидизации, а нередко является причиной развития серьезных осложнений, клиническое значение сформировавшихся спаек в плевральной полости принципиально иное. Плевральные сращения представляют собой защитный механизм, направленный на стабилизацию процесса при таких патологических состояниях, как: рецидивирующие спонтанные пневмотораксы, гидротораксы у онкологических больных с экссудативными плевритами и др., что делает контролируемое спайкообразование чрезвычайно перспективным методом торакальной хирургии и требует дальнейшего исследования в данном направлении.
Список литературы Спайки брюшной и плевральной полостей - общее и различия
- Автандилов Г. Г. Основы количественной патологической анатомии. -М.: Медицина, 2002. -240 с.
- Акопов А. Л., Жестков К. Г., Корымасов Е. А. Национальные клинические рекомендации по лечению спонтанного пневмоторакса: //Ассоциация Торакальных Хирургов России. -М., 2014. -Режим доступа: http://thoracic.ru/?page_id=36.
- Влияние операционного стресса на морфологическую организацию функционально различных отделов брюшины в динамике послеоперационного периода/А. А. Воробьев, С. В. Поройский, А. В. Поройская и др.//Вестник ВолГМУ. -2010. -№ 2. -С. 106-110.
- Воробьев А. А., Алифанов С. А. Характеристика спаечного процесса у больных пожилого возраста с послеоперационными грыжами переднебоковой стенки живота//Матер. 11 съезда хирургов Российской Федерации. -Волгоград, 2011. -С. 79.
- Воробьев А. А., Бебуришвили А. Г. Хирургическая анатомия оперированного живота и лапароскоспическая хирургия спаек: монография. -Волгоград: Государственное учреждение «Издатель», 2001. -230 с.
- Воробьев А. А., Поройский С. В. Влияние операционного стресса, потенцируемого операционной травмой различного объема на резорбционную функцию брюшины//Матер. 11 съезда хирургов Российской Федерации. -Волгоград, 2011. -С. 283.
- Дворецкая Ю. А. Особенности спайкообразования при послеоперационной гормональной недостаточности. (Экспериментальное исследование): автореф. дис.. канд. мед. наук. -Волгоград, 2009. -24 с.
- Морфологические и хирургические аспекты профилактики послеоперационного спайкообразования/А. А. Воробьев, С. В. Поройский, В. Б. Писарев и др. -Волгоград: Изд-во ВолГМУ, 2005. -136 с.
- Оперативная хирургия: учеб. пособ. по мануальным навыкам/Под ред. А. А. Воробьева, И. И. Кагана. -М.: ГЕОТАР-Медиа, 2015. -688 с.
- Отс И. О. Профилактика плевролегочных осложнений после резекций буллезно-эмфизематозного легкого: автореф. дис.. канд. мед. наук. -М., 2010. -24 с.
- Послеоперационный адгезиогенез в условиях хирургически обусловленной эстрогенной недостаточности/А. А. Воробьев, С. В. Поройский, Ю. А. Дворецкая и др.//Кубанский Научный Медицинский Вестник 2010. -№ 9 (123). -С. 52-54.
- Способ экспериментальной оценки резорбционной функции брюшины/А. А. Воробьев, С. В. Поройский, Ю. А. Дворецкая, И. А. Гречкина. -Патент на изобретение № 2400821 от 27.09.2010.
- Prevention of postoperative abdominal adhesions in gynecological surgery/V. Mais, R. Angioli, E. Coccia, et al.//Minerva Ginecol. -2011. -V. 63, № 1. -P. 47-70.
- Thomas R., Piccolo F., Miller D. Intrapleural fibrinolysis for the treatment of indwelling pleural catheter-related symptomatic loculations//J. Chest. -2015. -Vol. 148, № 3. -P. 746-751.
- Uniportal video-assisted thoracoscopic bronchoplastic and carinal sleeve procedures/D. Gonzalez-Rivas, Y. Yang, D. Sekhniaidze, et al.//J. Thorac. Dis. -2016. -Vol. 8, № 2. -P. 210-222.


