Способ хирургической коррекции дефектов передней брюшной стенки
Автор: Карапетян Г.Э., Черепанова Т.В.
Журнал: Московский хирургический журнал @mossj
Статья в выпуске: 2 (60), 2018 года.
Бесплатный доступ
Статья посвящена одной из актуальных проблем пластической хирургии: оперативному лечению первичных дефектов передней брюшной стенки в сочетании с абдоминопластикой. Важным шагом на пути развития явилось внедрение и использование современного сверх- эластичного, материала, обладающего памятью-формой, что позволило применить его в симультанных операциях при абдоминопластике у пациенток с диастазом прямых мышц живота и/или пупочной грыжи.
Оперативное лечение, никелид титановый имплантат, пупочная грыжа, диастаз
Короткий адрес: https://sciup.org/142216026
IDR: 142216026 | УДК: 617-089.844 | DOI: 10.17238/issn2072-3180.2018.2.47-51
Текст научной статьи Способ хирургической коррекции дефектов передней брюшной стенки
В настоящее время абдоминопластика направлена на устранение деформации кожи передней брюшной стенки, возникающая в результате ожирения, резкой снижении массы тела, после беременности, а в сочетание с реконструкцией дефектов мышечно-апоневротического комплекса носит восстановительный характер [4,5,8,13].
Актуальность проблемы обусловлена увеличением частоты обращаемости пациенток в медицинские учреждения с различными изменениями кожи и мягких тканей передней брюшной стенки [7,13,14].
Цель реконструктивной абдоминопластики восстановление нормальных соотношений анатомических структур передней брюшной стенки и получение эстетического результата.
Зарождение пластической хирургии передней брюшной стенки возникло в 1899 году, когда доктор Келли выполнил операцию по удалению избытка кожи и подкожной жировой клетчатки передней брюшной стенки массой 7450 г. [8,9].
С развитием абдоминопластики большое внимание стали уделять не только линии разреза, но и способе устранения перерастянутого мышечно-фасциального слоя, грыжевых дефектов с одновременной транспозицией пупка.
Важным этапом реконструктивной абдоминопластики является надежное укрепление ослабленного мышечно-апоневротического каркаса передней брюшной стенки собственными тканями (создание дупликатуры апоневроза и т.п.) и/ или синтетическими материалами («свободная от натяжения» пластика). От правильного выбора хирургической тактики на этом этапе зависит результат всей операции, направленной не только на ликвидацию имеющихся изменений, но и на предотвращение рецидива прежнего состояния и гры-жеобразования [7,8,9,10].
В литературе описаны способы устранения диастаза по типу пликации или путем создания дубликатуры апоневроза прямых мышц живота с предварительным рассечением переднего листка влагалища прямых мышц или без него [3,5, 6,8]. Наиболее часто используют метод ушивания краев диастаза с применением пластики апоневроза по Шампионеру и погружным швом по Кооntz-Кеllу-Бородину. Однако, устранение диастаза путем наложения многоэтажного погружного шва на апоневроз считаем не оправданным приемом.
Растягивающее действие внутрибрюшного давления не передается на многоэтажный погружной шов равномерно, а начинает проявляться с последнего ряда швов. При его разрушении растягивающая сила переходит на последующий погружной шов и далее, при этом с каждым последующим швом действие разрушающей силы усиливается. В результате неравномерного сужения белой линии образуется «мостик», выше и ниже которого белая линия живота остается перерастянутой и истонченной, что может привести к ее разрыву при повышении внутрибрюшного давления (физический труд, кашель, повторная беременность и др.) и рецидиву дефекта.
Для усиления паралигатурной фиксации используются имплантат, который устанавливается между поверхностями апоневроза сшиваемых краев диастаза. Следующим этапом, с целью исключения пролабирования швов по линии апоневроза через кожу накладывают второй ряд погружных швов проленовой нитью [3]. В настоящее время пластическими хирургами широко применяется полипропиленовый имплантат. Применение синтетических материалов в герниоло-гии позволило сократить количество рецидивов до 20% [5,4]. Обладая хорошими манипуляционными свойствами используемый материал имеет отрицательные характеристики: после прорастания полимерного имплантата соединительной тканью возникает ригидный участок имплантационной ткани, который нарушает биомеханику передней брюшной стенки и нарушает ее нормальную работу и ведет себя как «заплатка» [12,13].
Кроме того, синтетические материалы обладают тканевой гиперактивностью, что приводит к возникновению сером [5,11]. Чтобы предотвратить образование патологической жидкости, размещать имплантат необходимо в позиции sublay или inlay, учитывая способность брюшины всасывать накапливающуюся тканевую жидкость. Еще один отрицательный момент используемых синтетических материалов является неустойчивость к инфекции и как следствие отторжение материала [1,2].
С появлением и активным использованием имплантата на основе никелида титана, обладающего биохимической и биомеханической совместимостью, появилась возможность использовать его в реконструктивной хирургии передней брюшной стенки и помещать последний над апоневротическое пространство – в позицию onlay.
Способ реконструкции передней брюшной стенки без рассечения мышечно-апоневротических волокон прямых мышц живота подтвержден нами в ходе экспериментального исследования и внедрен в клиническую практику.
Материалы и методы
В Дорожной клинической больницы на ст. Красноярск ОАО «РЖД» выполняют реконструкцию передней брюшной стенки на протяжении последних 10 лет. Разработаны методы устранения пупочных грыж и/или диастаза прямых мышц живота у пациентов, страдающих дряблостью кожи передней брюшной стенки, отвисшим животом.
Непременным условием оперативного вмешательства являлось не только закрытие пупочного дефекта, но и устранение сопутствующих околопупочных верхних и нижних конусовидных диастазов прямых мышц путем укрепления мышечно-апоневротического каркаса материалом с памя-тью-формы. Следующим этапом проводилось удаление излишков кожи и подкожно-жировой клетчатки (абдоминопластика).
Цель работы – улучшить отдаленные результаты лечения пациентов с абдоминоптозом в сочетании с пупочными грыжами и/или диастазом прямых мышц живота.
Перед оперативным вмешательством на коже с учетом ее подвижности наносили разметку операционного поля: в вертикальном положении проводили среднюю линию от мечевидного отростка через пупок до лобкового симфиза, передние верхние подвздошные ости соединяли поперечной линией. Определяли линию доступа, которая располагалась на 1,5-2 см выше уровня лобка (в пределах зоны ношения нижнего белья). Отмечали зону диастаза прямых мышц живота, намечали место транспозиции пупочной ножки (рис. 1).
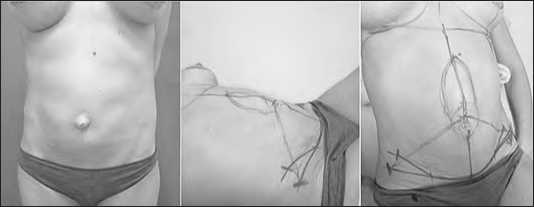
Рис. 1 Разметка операционного поля. А – внешний вид передней брюшной стенки до операции. Б – разметка операционного поля в горизонтальном положении. В – разметка операционного поля с обозначением транспозиции пупка
Техника операции
Операция выполнялась под эндотрахеальным наркозом. После обработки операционного поля проводили линейный поперечный кожно-подкожный разрез между передне-верхними остями подвздошных костей по границе гипогастральной и лобковой зоной. Выполняли отслойку кожно-подкожного лоскута тупым и острым путем до уровня мечевидного отростка и реберных дуг вверху, латерально до передней подмышечной линии справа и слева, особое внимание уделяли гемостазу.
Пупочное кольцо с участком кожи ромбовидным разрезом отсекали от кожи передней брюшной стенки. Далее вы- полняли коррекцию тонуса мышечно-аппоневротического каркаса путем устранения диастаза и укрепления передней брюшной стенки эндопротезом на основе никелида титана. С этой целью на среднюю линию апоневроза наносили маркировку, медиальный край апоневроза прямых мышц живота сшивали по типу дубликатуры нитью ПДС II – UPS2 от мечевидного отростка до нижней трети гипогастральной области.
С целью усиления эффекта паралигатурной фиксации и замещения грыжевого дефекта параубиликальной области использовали имплантант на основе никелида титана с металпамятью формы. Грыжевое выпячивание в проекции пупочного кольца погружали в брюшную полость, затем сетчатый эндопротез из никелид-титановой нити толщиной 60-90 мкм, изготовленный в соответствии с конфигурацией грыжевого дефекта и отверстием для пупочной ножки, фиксировали по периметру к апоневрозу П-образными швами, проводили фиксацию в зоне перехода пупочной ножки в апоневроз прямых мышц живота несколькими швами нике-лид-титановой нитью толщиной 90-100 мкм (приоритетная заявка № 2017119078/14 от 31.05.17) (рис. 2).
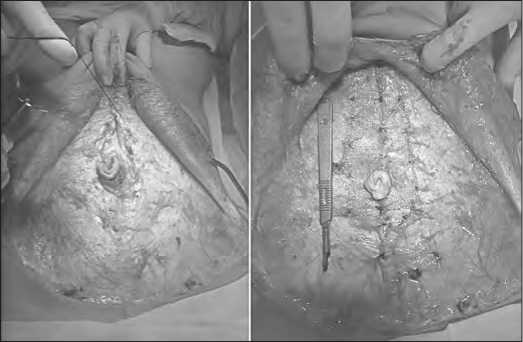
Рис. 2 – Коррекция диастаза нитью ПДС II – UPS2 по типу дубликатуры.
Б – пластика пупочной грыжи, никелид титановый имплантат установлен в позицию onlay
После определения на коже передней брюшной стенки проекцию предполагаемой пупочной ямки выполняли мобилизацию пупка, последний циркулярно иссекали и выделяли на ножки. После этого кожно-жировой лоскут рассекали до пупка и бережно отделяли до уровня мечевидного отростка и краев реберной дуги. Крупные перфорирующие сосуды перевязывали и пересекали. Кожу в реципиентной зоне трапе-цивидно рассекали, пупочный стебель за сагитальные нити проводили через вновь образованное отверстие, накладывали внутрикожные швы с захватом апоневроза, для формирования пупочной ямки.
Заключительным этапом проводили удаление избытка кожно-жирового лоскута, для этого выполняли его тракцию в дистально-медиальном направлении и накладывали цен- тральный фиксирующий шов, согласно намеченным линиям проводили дермалипэктомию избытка кожно-жирового лоскута, далее операционный стол сгибали до угла 25-30º, выполняли послойное ушивание тканей передней брюшной стенки. Аспирационное дренирование подкожно-жировой клетчатки осуществляли через наложенные контрапертурные разрезы в лобковой области (рис. 3).

Рис. 3 Вид после операции. А – формирования зоны имплантации пупочного стебля. Б. – окончательный вид после операции
Результаты и обсуждения
Ближайшие послеоперационные результаты лечения удовлетворительные. Летальных исходов не было.
Через месяц оперативного лечения пациентам выполнялась компьютерная томография – смещение, деформации имплантат не отмечается. Отсутствует перифокальное воспаление вокруг установленного протеза (рис. 4)
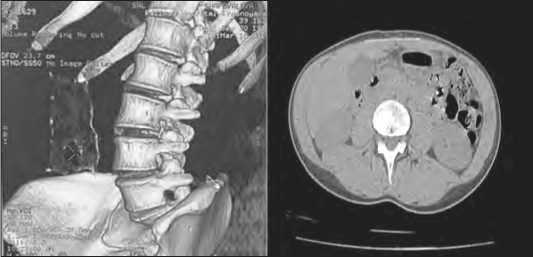
Рис. 4 месяц после операции. А – 3-D моделирование, реконструкция никелид титанового имплантата в тканях передней брюшной стенки. Б – снимок КТ: отсутствует перифокальное воспаление и транслокация имплантата
Таким образом, реконструктивная абдоминопластика в сочетании с мышечно-апоневротической слабостью передней брюшной стенки и грыжевым дефектом должна быть направлена на коррекцию диастаза прямых мышц живота в сочетании герниопластикой (рис. 5). Необходимость в этом обусловлена тем, что, во-первых, снижение мышечного тонуса может привести к нарушению внутрибрюшного давления и как следствие дисфункции внутренних органов; во-вторых несоответствие механической прочности брюшной стенки является причиной повторного образования грыж.
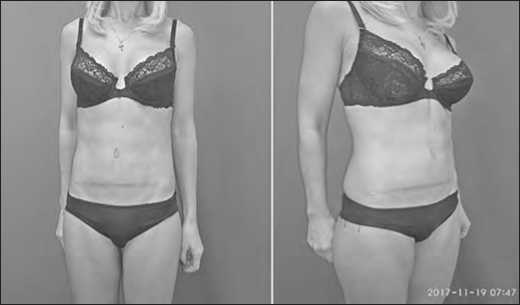
Рис. 5 Внешний вид пациентки через 1 месяц после операции. А – деформация передней брюшной стенки отсутствует.
Б – послеоперационный рубец малозаметен
Заключение
Применение биосовместимого материала на основе ни-келида титана в клинической практике даёт благоприятные ближайшие и отдаленные результаты. Особое значение имеет расположение имплантат – позиции onlay, что не применимо к синтетическим имплантатам, предлагаемая методика открывает перспективу успешного выполнения симультанных операций в хирургии.
Список литературы Способ хирургической коррекции дефектов передней брюшной стенки
- Зотов В.А, Веронский Г.И. Востриков В.А. Клинико-морфологическое обоснование выбора имплантатов в хирургии грыж передней брюшной стенки//Морфология и хирургия: Сб. науч. Трудов. Новосибирск, 2000. С. 88-91.
- Зотов В.А. Веронский Г.И., Востриков В.А. Применение имплантатов из никелида титана в хирургии грыж//Биосовместимые материалы с памятью формы и новые технологии в медицине: Сб. науч. трудов по ред. проф. В. Э Гюнтера. Томск: ИПФ; Изд-во НТЛ, 2004. С. 285-288.
- Леонов С.А. Частные хирургические аспекты абдоминопласти-ки: дис…. канд. мед. наук: 14.00.27/Леонов Сергей Авенирович. М., 2005. -15 с.
- Адамян А.А., Величенко Р.Э. Медико-социальные аспекты пластики передней брюшной стенки//Анналы пластической, реконструктивной и эстетической хирургии. 1999. № 2. С. 41-48.
- Гущин А.В. Планирование реконструктивно абдоминопласти-ки с учетом анатомо-функциональных особенностей тканей перед-ней брюшной стенки: автореф. дис…. канд. мед. наук: 14.00.27/Гущин Александр Владимирович. -М., 2005. -19 с.
- Колпаков А.А., Казанцев А.А. Сравнительный анализ результатов применения протезов «титановый шелк» и полипропилена у больных с послеоперационными вентральными грыжами//РМЖ Гастроэнтерология хирургия. 2015. № 13. С. 774-775.
- Курс пластической хирургии: рук. для врачей: 2 т./под ред. П. П. Пшениснова. Ярославль: Рыбинский дом печати, 2010. Т. 2. 665 с.
- Послеоперационные вентральные грыжи. Диастазы прямых мышц живота: Монография/под ред. В. П. Рехачев. Архангельск: Изд. Центр АРМА, 1999. 197 с.
- Федоров А.Е., Самарцев В. А., Адамов А.А. Моделирование абдоминопластики с использованием больших деформаций//Российский журнал биомеханники. 2007. Т. 11. № 3. С. 62-71.
- Оперативное лечение грыж передней брюшной стенки (вентральные и послеоперационные вентральные грыжи)/С.И. Пе-трушко, Ю.С. Винник и др. Красноярск: Знак, 2018. Т. 2. 267 с.
- Радкевич А.А., Кузьменко И.И., Гюнтер В. Э., Дамбаев Г.Ц., Гракова Т. В. Имплантаты с памятью формы в хирургии грыж перед-ней брюшной стенки. Методическое пособие. Томск: НПП МИЦ, 2005. 30 с.
- Elbaz JS., Flageul G., Olivier-Masveyraud F. "Classical" abdominoplasty. Annals plastiche and esthetic chirurgie. 1999. 44 (4): S. 443-461.
- El-Khatib H.A., Bener A. Abdominal dermolipectomy in an abdo-men with pre-existing scars: a different concept. Plastic and reconstructive surgery. 2004, 114 (4): S. 992-997.
- Wilkinson T.S. Abdominoplasty. Practical procedures in aesthetic plastic surgery. Tips and traps. 1994: S. 391-425


