Способ лечения кистозного поражения дистального эпиметафиза бедренной кости
Автор: Куфтырев Л.М., Болотов Д.Д.
Журнал: Гений ортопедии @geniy-ortopedii
Рубрика: Случай из практики
Статья в выпуске: 2, 2003 года.
Бесплатный доступ
Короткий адрес: https://sciup.org/142120605
IDR: 142120605
A technique for treatment of the cystic involvement of the distal femoral epimetaphysis
Текст статьи Способ лечения кистозного поражения дистального эпиметафиза бедренной кости
A technique for treatment of the cystic involvement of the distal femoral epimetaphysis
L.M. Kuftyrev, D.D. Bolotov
Государственное учреждение науки
Российский научный центр "Восстановительная травматология и ортопедия" им. академика Г. А. Илизарова, г. Курган (генеральный директор — заслуженный деятель науки РФ, член-корреспондент РАМН, д.м.н., профессор В.И. Шевцов)
Из многочисленных используемых в ортопедии способов замещения дефектов костей, образовавшихся вследствие резекций по поводу опухолей и опухолеподобных заболеваний, наименьший процент ближайших и отдаленных осложнений выявлен при применении незначительных по величине аутотрансплантатов [6]. Варианты пластики костного дефекта полимерами, корундовой керамикой, ксено- и аллотрансплантами, несмотря на довольно широкое распространение, сопровождаются частыми (до 50 %) осложнениями, а костно-пластические способы характеризуются длительными сроками сращения и перестройки, что требует продолжительной иммобилизации конечности [1, 3, 4, 9]. По мнению многих авторов [2, 5, 7, 8, 10], аутотрансплантаты, в связи с наиболее быстрой перестройкой и наибольшей остеогенетической активностью материнского ложа, являются лучшим пластическим материалом.
В РНЦ «ВТО» разработан способ костнопластического замещения костной пострезекционной полости аутотрансплантами в сочетании с фиксацией трансплантатов и конечности аппаратом Илизарова1.
После проведения спиц в метафизарных отделах костей и наложения базовых опор аппарата Илизарова (при околосуставном поражении кости дополнтельно устанавливают 1 - 2 опоры аппарата на смежном сегменте, что позволяет разгружать сустав в раннем послеоперационном периоде, а также проводить лечебную физкультуру) производят доступ к пораженному участку кости в проекции очага деструкции, формируют трепанационное окно, через которое выполняют внутрикостную резекцию образования в преде- лах здоровых тканей. Поднадкостнично взятый диафизарный кортикальный трансплантат из пораженного или смежного сегмента после фрагментации укладывают в область образовавшегося дефекта перекрестно по отношению друг к другу, вклинивая его части в стенки полости с фиксацией их спицами, закрепленными в опорах аппарата Илизарова.
Пример использования способа.
Больной Б., 17 лет (рис. 1, 2, 3), поступил в клинику с диагнозом: аневризмальная костная киста нижней трети левой бедренной кости. При поступлении предъявлял жалобы на выраженные боли в левом коленном суставе и нижней трети левого бедра, появившиеся около года назад, сопровождающиеся отеками. На рентгенограммах в области дистального отдела бедренной кости определялся очаг деструкции 7 x 2 x 4 сантиметра, включающий большую часть обоих мыщелков. Кортикальный слой по латеральной поверхности наружного мыщелка деформирован, контур изменен. Субхондральная пластинка сохранена.
В клинике Центра произвели внутрикостную резекцию образования с аутопластикой образовавшейся полости двумя трансплантатами по описанной выше методике.
Течение послеоперационного периода гладкое, швы сняты на 10-е сутки. Лечебную физкультуру коленного сустава начали через 1,5 месяца. Чрескостный аппарат на голени демонтирован через 98, а на бедре – через 102 дня. При контрольном обследовании через 4 месяца пациент жалоб не предъявляет, результат лечения сохраняется, признаков рецидива заболевания нет. Нагрузка на ногу полная, без средств опоры и фиксации. Движения в тазобедренном и голеностопном суставах в полном объеме, в коленном - 180 / 90 ° .
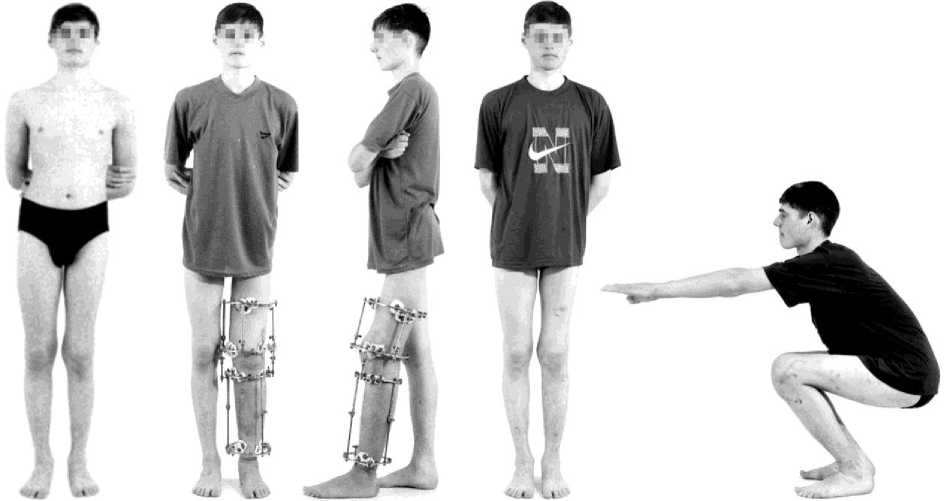
а) б) в) г) д)
Рис. 1. Больной Б.: а) - до лечения; б), в) – в процессе лечения; г), д) – через 6 месяцев после лечения.
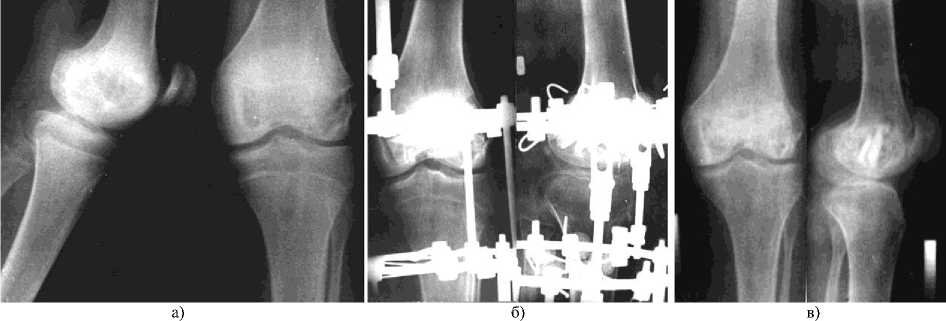
Рис. 2. Рентгенограммы больного Б., 17 лет: а) до лечения; б) в процессе остеосинтеза; в) после лечения.
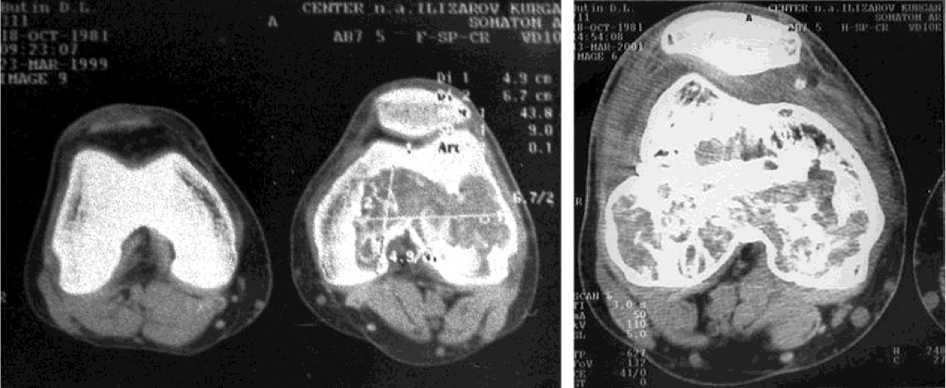
а)
б)
Рис. 3. Томограммы больного Б., 17 лет: а) до лечения; б) 6 месяцев после снятия аппарата.


