Сравнение эффективности лечения в остром периоде больных с тромбозом глубоких вен нижних конечностей, осложненным тромбоэмболией легочных артерий невысокого риска смерти апиксабаном в монотерапии и в сочетании с фраксапарином
Автор: Пронин Андрей Геннадьевич, Пожидаева Елена Александровна
Журнал: Вестник медицинского института "РЕАВИЗ": реабилитация, врач и здоровье @vestnik-reaviz
Рубрика: Клиническая медицина
Статья в выпуске: 3 (27), 2017 года.
Бесплатный доступ
Нами проведено сравнение эффективности применения апиксабана в монотерапии и в сочетании с фраксипарином для лечения больных с тромбозом глубоких вен нижних конечностей, осложненным тромбоэмболией легочных артерий невысокого риска смерти. Установлено, что реканализация вен нижних конечностей и сосудов малого круга кровообращения более выражена у пациентов, получавших терапию апиксабаном в сочетании с фраксипарином.
Тромбоэмболия легочной артерии, тромбоз глубоких вен нижних конечностей, апиксабан, фраксипарин
Короткий адрес: https://sciup.org/14344295
IDR: 14344295 | УДК: 616-08-039.73
Comparison of the efficacy of apixaban monotherapy and its combination with fraxiparin in patients with acute deep vein thrombosis of the lower limbs complicated by pulmonary embolism with low risk of death
We compared the efficacy of apixaban monotherapy and apixaban combined with fraxiparin in patients with deep vein thrombosis of the lower limbs complicated by pulmonary embolism with low risk of death. We found that recanalisation of the lower limb veins and the vessels of the pulmonary circuit is more pronounced in patients treated with apixaban in combination with fraxiparin.
Текст научной статьи Сравнение эффективности лечения в остром периоде больных с тромбозом глубоких вен нижних конечностей, осложненным тромбоэмболией легочных артерий невысокого риска смерти апиксабаном в монотерапии и в сочетании с фраксапарином
Постановка задачи. Тромбоз глубоких вен нижних конечностей (ТГВ) представляет собой проблему, которая сохраняет лидирующие позиции среди причин заболеваемости и смертности населения от его осложнения – тромбоэмболии легочных артерий (ТЭЛА) [3].
В общей популяции населения частота ТГВ нижних конечностей составляет 50–160 случаев на 100 тысяч человек ежегодно, а ТЭЛА – 25–40 на 100 тысяч населения [4, 6]. При этом смертность при ТЭЛА составляет 10–30 % и занимает третье место в мире по частоте причин летальных исходов среди сердечно-сосудистых заболеваний после ишемической болезни сердца и инсульта [7, 8].
Своевременная диагностика и проведение адекватной терапии ТГВ и ТЭЛА позволяют стабилизировать течение тромботического процесса и соответственно уменьшить смертность [3, 4].
В настоящее время для лечения ТГВ и ТЭЛА невысокого риска летального исхода (средне низкого и низкого риска) со стабильной гемодинамикой и немассивным объёмом поражения основой лечения является применение антикоагулянтных препаратов [9]. В последние годы большое внимание уделяется разработке пероральных антикогулянтов, отвечающих современным требованиям: возможность приема неопределенно долго, снижение риска вероятности развития кровотечений, кровоизлияний в головной мозг, уменьшение кратности приема, стандартизация дозировки препарата, отсутствие необходимости лабораторного контроля, низкие риски лекарственных и пищевых взаимодействий [5].
Одним из таких препаратов является апиксабан, который по своей эффективности несколько уступает при лечении больных с ТГВ и ТЭЛА в остром периоде другим видам антикоагулянтной терапии, но является наиболее безопасным в отношении риска развития геморрагических осложнений, что является самым значимым его преимуществом перед другими препаратами [2].
В исследованиях многих авторов указывается, что эффективность терапии пероральными антикоагулянтами может быть повышена при применении их в сочетании с нефракциона- 48
рованным или низкомолекулярными гепаринами [1, 3]. Однако в доступной нам литературе результатов подобных исследований для апиксабана не найдено.
Цель исследования: оценить эффективность лечения больных ТГВ и ТЭЛА невысокого риска смерти апиксабаном в монотерапии и в сочетании с фраксапарином.
Материалы и методы. Нами проведен анализ течения заболевания 69 пациентов, находившихся на стационарном лечении с 2015 по 2016 гг. с подтвержденным, при помощи КТ ангиография легочной артерии диагнозом ТЭЛА невысокого риска смерти с источником из глубоких вен нижних конечностей.
Поводом для госпитализации послужили жалобы пациентов на внезапно появившиеся боли и отеки одной или обеих нижних конечностей (55 %), одышку (35 %), длительный кашель (7 %), болевые ощущения в грудной клетке (2 %) и др. Давность начала заболевания у всех пациентов не превышала 14 суток.
Всем больным выполнялось только консервативное лечение. Выбор варианта терапии определялся лечащим врачом с учетом клинической ситуации и сопутствующей патологии.
Все пациенты на основании проводимой антикоагулянтной терапии были разделены на две группы. Пациентам первой группы проводилась монотерапия апиксабаном в дозе 10 мг 2 раза первые 7 суток, затем 5 мг 2 раза получали – 37 больных (21 мужчина, 16 женщин, в возрасте от 24 до 80 лет, средний возраст составил 49,8 ± 14,4года). Распределение по уровню проксимальной окклюзии было следующим: главные легочные артерии – 43,2 %, долевые – 35,2 %, сегментарные артерии – 21,6 %. Источником ТЭЛА у всех пациентов являлись вены нижних конечностей с уровнем поражения: голени 56,8 %, бедренно-подколенный сегмент – 35,1 %, илео-феморальный сегмент – 8,1 %. Окклюзивный тромбоз был у 67,6 % пациентов, неокклюзивный – у 32,4 %. Флотация тромба, не требовавшая хирургического лечения, была у 13,5 %.
Пациентам второй группы проводилась терапия фраксипарином в лечебной дозировке, в течение 4–5 дней в среднем 4,8 ± 0,1 дня, с последующим переходом на апиксабан в дозе 10 мг 2 раза первые 2–3 суток, затем 5 мг 2 раза (НМГ + апиксабан) – 32 пациента. Мужчин было 13, женщин – 19. Возраст больных колебался от 28 до 91 года, средний возраст – 56,8 ± 17,14 лет. Распределение пациентов по уровню проксимальной окклюзии: главные легочные артерии – 37,5 %, долевые – 37,5 %, сегментарные артерии – 25 %. Источником ТЭ-ЛА у всех пациентов являлись вены нижних конечностей с уровнем поражения: голени 56,3 %, бедренно-подколенный сегмент – 34,3 %, илео-феморальный сегмент – 9,4 %. Окклюзивный тромбоз был у 53,1 % больных, неокклюзивный – у 46,9 % больных. Флотация тромба, не требовавшая хирургического лечения, была установлена у 18,8 %.
Всем больным при поступлении и в динамике через 12–14 дней выполняли общеклинические и биохимические исследования крови, Д-димер, ЭхоКГ, УЗДГ вен нижних конечностей, КТ-ангиопульмонографию. Повреждение миокарда оценивалось по уровню Т-теста и мозгового натрийуретического пептида. Диагноз заболевания был установлен у всех пациентов в первые сутки пребывания в стационаре. Срок наблюдения за пациентами составил период наблюдения в стационаре.
На основании сравнения данных инструментальных исследований анализировали эффективность проводимой терапии.
Критериями эффективности проводимой терапии служили:
-
- оценка степени реканализации вен нижних конечностей по данным УЗДГ. Градация степеней реканализации осуществлялась следующим образом:
-
1) выраженная реканализация - уменьшение объема внутрисосудистых тромботических масс до 2/3 сечения просвета вены;
-
2) начало реканализации - появление в вене единичных разобщенных потоков крови пристеночно и в просвете сосуда до половины сечения просвета вены;
-
3) нет реканализации - отсутствие динамики по сравнению с изначальными данными.
-
- динамика ЭхоКГ критериев перегрузки правых отделов сердца: уменьшение размеров правого желудочка, правого предсердия, легочной гипертензии, степени трикуспидальной регургитации;
-
- уменьшение количества и объема тромботических масс в легочных артериях по данным КТ-ангиопульмонографии.
Для оценки объема поражения легочного русла применялась математическая модель, в которой, в зависимости от процента обтурации просвета и калибра артерии, присваивалось разное количество баллов (табл. 1).
Таблица 1
Математическая модель оценки степени обструкции легочных артерий
|
Калибр артерии |
Процент перекрытия просвета артерии тромботическими массами |
Баллы |
Количество пораженных артерий |
|
Ствол легочной артерии |
25 |
||
|
Главная легочная артерия |
> 50 % |
20 |
|
|
< 50 % |
10 |
||
|
Долевая легочная артерия |
> 50 % |
7 |
|
|
< 50 % |
4 |
||
|
Сегментарная легочная артерия |
> 50 % |
2 |
|
|
< 50 % |
1 |
||
|
Итого баллов: |
|||
Данная модель является условной, так как не отражает истинной тяжести поражения легочной артерии, но может использоваться для оценки массивности объема тромботических масс при поступлении больного в стационар и в динамике.
Результаты исследования. У всех пациентов при проведении УЗДГ вен нижних конечностей в динамике флотация тромбов отсутствовала. У пациентов второй группы статистически достоверно чаще, чем у больных первой группы наблюдались признаки выраженной раканализации (табл. 2).
Таблица 2
Степень реканализации тромбоза вен нижних конечностей у пациентов, получающих апиксабан в монотерапии и в сочетании с фраксипарином
|
Группа больных |
Выраженная рекалализация % |
Начало реканализации % |
Нет реканализации % |
|
Апиксабан n-37 |
24,4 |
37,8 |
37,8 |
|
НМГ + Апиксабан n-32 |
50 |
18,8 |
31,2 |
|
р |
0,03 |
0,09 |
0,54 |
При анализе динамики ЭхоКГ показателей перегрузки правых отделов сердца (уменьшение размеров правого желудочка, правого предсердия, легочной гипертензии, трикуспидальной регургитации) установлена малая положительная динамика во всех группах сравнения (табл. 3).
Таблица 3
ЭхоКГ критерии перегрузки правых отделов сердца до и после лечения апиксабаном в монотерапии и в сочетании с фраксипарином
|
Показатель |
Группа больных |
р |
|
|
Апиксабан n-37 |
НМГ + Апиксабан n-32 |
||
|
Размеры правого желудочка при поступлении |
2,9 ± 0,4 см |
2,8 ± 0,5 см |
0,36 |
|
Размеры правого желудочка в динамике |
2,8 ± 0,1 см |
2,7 ± 0,9 см |
0,5 |
|
Дилатация правого предсердия более 65 мл при поступлении |
24,3 % |
28,1 % |
0,71 |
|
Дилатация правого предсердия более 65 мл в динамике |
18,9 % |
21,9 % |
0,76 |
|
Среднее давление в легочной артерии при поступлении |
42,6 ± 12 мм рт.ст. |
45,1 ± 16,1 мм рт.ст. |
0,48 |
|
Среднее давление в легочной артерии в конце лечения |
39,9 ± 11,6 мм рт.ст. |
37,1 ± 14,8 мм рт.ст. |
0,38 |
|
Трикуспидальная регургитация ≥ 2ст. при поступлении |
32,4 % |
34,4 % |
0,86 |
|
Трикуспидальная регургитация ≥ 2ст. в конце лечения |
29,7 % |
31,3 % |
0,93 |
Оценивая клинико-рентгенологические и ЭхоКГ показатели, в процессе терапии в разных группах сравнения не установлено преимуществ какой-либо схемы лечения (р > 0,05).
При проведении корреляционного анализа установлена слабая зависимость динамики ЭхоКГ критериев перегрузки правых отделов сердца от сроков начала лечения у пациентов, получавших терапию апиксабаном в монотерапии и в сочетании с фраксипарином, r = 0,14 и r = 0,16 соответственно.
Проанализировав данные результатов КТ-ангиопульмонографии при поступлении и в динамике, установлено, что у пациентов второй группы реканализация легочных артерий наступала быстрее и была более выраженной (р < 0,01) (табл. 4). У пациентов этой группы сравнения достоверно чаще отмечалось полное восстановление кровотока по малому кругу кровообращения 31,2 %, чем в первой группе – 13,5 % (р = 0,05) (рис. 1).
Таблица 4
Балльная оценка объема поражения легочного русла до и после лечения апиксабаном в монотерапии и в сочетании с фраксипарином
|
Группа больных |
Объем поражения легочного русла |
р < 0,05 |
|
|
при поступлении |
при завершении госпитального этапа |
||
|
Апиксабан n-37 |
20,6 ± 20,3 |
14,1 ± 11,2 |
р = 0,04 |
|
НМГ + Апиксабан n-32 |
21,5 ± 19,8 |
12,1 ± 8,3 |
р < 0,01 |
Во всех группах сравнения установлена корреляционная зависимость (r = 0,81, r = 0,86) уменьшения объема поражения легочного русла от сроков начала антикоагулянтной терапии (рис. 2).
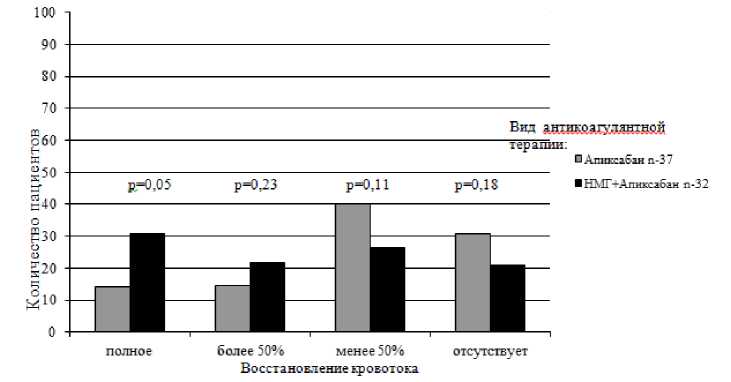
Рис. 1. Степень восстановления кровотока в малом круге кровообращения у пациентов, получавших апиксабан в монотерапии и в сочетании с фраксипарином
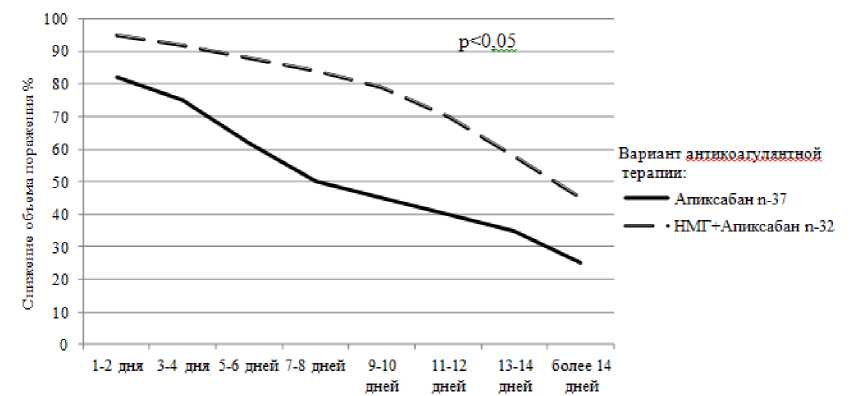
Сроки начала антикоагулянтной терапии
Рис. 2. Эффективность лечения апиксабаном в монотерапии и в сочетании с фраксипарином в зависимости от времени начала антикоагулянтной терапии от первых проявлений болезни
Основным осложнением антикоагулянтной терапии являются геморрагические осложнения. Они подразделяются на малые (носовые кровотечения, кровоточивость десен, гематурия) и большие (геморрагические инсульты, желудочные кровотечения, гематомы) кровотечения. Большие кровотечения не возникли ни в одной из групп, а малые – во всех группах сравнения практически с одинаковой частотой (табл. 5).
Геморрагические осложнения при лечении апиксабаном в монотерапии и в сочетании с фраксипарином
Таблица 5
|
Группа больных |
Геморрагические осложнения |
|
|
Малое кровотечение |
Большое кровотечение |
|
|
Апиксабан n-37 |
5,4 % |
0 |
|
НМГ + Апиксабан n-32 |
9,4 % |
0 |
|
р |
0,51 |
1 |
Выводы. 1. По динамике фиксации и лизиса флотирующего тромба применения фрак-сипарина и апиксабана более эффективно в сравнении с монотерапией апиксабаном в остром периоде заболевания (до 14 дней), что проявляется в более высоких показателях выраженной реканализации тромба (50 % и 24,4 % соответственно, р = 0,03).
-
2. Во всех группах сравнения установлена высокая корреляционная зависимость уменьшения объема тромботических масс в легочном русле от сроков начала антикоагулянтной терапии. Однако у больных, получавших терапию фраксипарином с последующим переходом на апиксабан, уменьшение объема тромботических масс в легочных артериях наступало выраженнее, чем у больных принимавших только апиксабан.
-
3. Независимо от варианта антикоагулянтной терапии установлена медленная регрессия признаков перегрузки правых отделов сердца, независимо от сроков развития заболевания. Это свидетельствует о возможности формирования хронической посттромбоэмболической легочной гипертензии, что требует динамического ЭхоКГ контроля и после выписки из стационара.
-
4. Большие кровотечения за период наблюдения не отмечались ни в одной из групп сравнения, малые – во всех группах, с одинаковой частотой – 5, 4 %, 9,4 % (р > 0,05).
Список литературы Сравнение эффективности лечения в остром периоде больных с тромбозом глубоких вен нижних конечностей, осложненным тромбоэмболией легочных артерий невысокого риска смерти апиксабаном в монотерапии и в сочетании с фраксапарином
- Агапов А.Б., Калинин Р.Е., Сучков И.А., Пшенников А.С. Оценка эффективности и безопасности различных вариантов антикоагулянтной терапии при венозных тромбозах//Новости хирургии. -2015. -Том 23, № 4. -С. 416-423.
- Воробьёва Н.М., Панченко Е.П. Апиксабан: новые возможности в лечении венозных тромбоэмболических осложнений//Атмосфера. Новости кардиологии. -2015. -№ 2. -С. 10-14.
- Моисеев С.В. Антикоагулянты в лечении ВТЭО//Флебология. -2012. -№ 1. -С. 32-36.
- Российские клинические рекомендации по диагностике, лечению и профилактике венозных тромбоэмболических осложнений//Флебология. -2015. -Том 9. Вып. 2, № 4. -С. 3-57.
- Agnelli G. Buller H.R., Cohen A. et al. Investigators Oral Apixaban for the Treatment of Acute Venous Thromboembolism//N Engl J Med. -2013. -Vol. 369. -Р. 799-808.
- Goldhaber S.Z. Venous thromboembolism: epidemiology and magnitude of the problem//Best Pract Res Clin haematol. -2012. -Vol. 25. -Р. 235-242.
- Gómez-Outes A. Direct oral anticoagulants in the treatment of venous thromboembolism, with a focus on patients with pulmonary embolism: an evidence-based review//Vasc. Health Risk Manag. -2014. -Vol. 10. -Р. 627-639.
- Raskob G., Angchaisuksiri P., Blanco A., Büller H. et. al. Thrombosis: a major contributor to the global disease burden//J Thromb Haemost. -2014. -Vol. 12. -Р. 1580-90.
- The Task Force Report. Guidelines on the diagnosis and management of acute pulmonary embolism//European Heart Journal. -2014. -Vol. 43, № 35. -Р. 3033-3073.


