Сравнение различных методик определения «костного возраста» по рентгенограммам кисти у пациентов с активными зонами роста с антеромедиальной нестабильностью коленного сустава
Автор: Иванов Я.А., Мининков Д.С., Гущина Д.А., Ельцин А.Г.
Журнал: Гений ортопедии @geniy-ortopedii
Рубрика: Оригинальные статьи
Статья в выпуске: 1 т.30, 2024 года.
Бесплатный доступ
Введение. При оперативном лечении у пациентов детского возраста с активными зонами роста с антеромедиальной нестабильностью одним из важных пунктов обследования является определение «костного возраста». Это позволяет специалисту выбрать оптимальную тактику лечения и минимизировать постоперационные осложнения. Однако многим не известны различные инструменты определения костного возраста, включающие как классические методики, так и возможности использования современных методов на основе машинного обучения.Цель работы - показать и сравнить различные способы расчета костного возраста для определения дальнейшей тактики оперативного лечения пациентов с антеромедиальной нестабильностью коленного сустава.Материалы и методы. Оперативное лечение в объеме пластики передней крестообразной связки (ПКС) по методике all-inside выполнено 20-ти пациентам. Всем пациентам выполнялась рентгенография кисти, по данным которой рассчитывался костный возраст пациента. Использовалась методика «сравнения» Таннера - Уайтхауса и метод оценки костного возраста по атласу Грейлиха - Пайля. Помимо использования стандартных схем определения костного возраста также проводилось определение при помощи программ на основе машинного обучения.Результаты. По результатам исследования в среднем в группе из 20 человек у пациентов с костным возрастом, обгоняющим паспортный, разница составила 21 месяц (80 %), а у пациентов с отстающим костным возрастом разница составила 18 месяцев (20 %).Обсуждение. Данные, полученные в результате исследования, показывают разницу между хронологическим и костным возрастом. Такие исследования достаточно часто можно встретить в научных статьях по эндокринологии и педиатрии. По специальности «травматология и ортопедия» научных исследований о применении этих методов нет.Заключение. При планировании оперативного лечения пациентов с открытыми зонами роста необходимо проводить оценку костного возраста, а также прогнозируемого и целевого роста.
Костный возраст, дети, all-inside, пластика пкс, активные зоны роста, искусственный интеллект
Короткий адрес: https://sciup.org/142240810
IDR: 142240810 | УДК: 616.728.3-089.844:616.717.7-073.768.8(053.2) | DOI: 10.18019/1028-4427-2024-30-1-67-75
Comparison of bone age assessment methods using a hand radiography in patients with active growth plate and anteromedial knee instability
Background Bone age is essential for pediatric patients with active growth zones and anteromedial instability to facilitate optimal treatment strategy and minimize postoperative complications. However, many people are unaware of various tools for determining bone age, including classical methods and modern machine learning techniques.The objective was to show and compare different methods for calculating bone age and determining surgical strategy for patients with anteromedial instability of the knee joint.Material and methods All-Inside anterior cruciate ligament reconstruction was performed for 20 patients. Wrist radiographs were performed for bone age assessment using the "point scoring system" of Tanner and Whitehouse and the "atlas matching" method of Greulich and Pyle. Machine learning programs were used in addition to standard bone age assessments.Results The findings showed an average difference of 21 months (80 %) in a group of 20 individuals with bone age ahead of the passport age and an average difference of 18 months (20 %) in patients with retarded bone age.Discussion The findings showed the difference between chronological and bone age and could be encountered in scientific articles on endocrinology and pediatrics. No scientific studies on the use of the methods could be found in the specialty “trauma and orthopaedics”.Conclusion Bone age assessment, prediction of children's target height are essential for surgical treatment of patients with open growth plates.
Текст научной статьи Сравнение различных методик определения «костного возраста» по рентгенограммам кисти у пациентов с активными зонами роста с антеромедиальной нестабильностью коленного сустава
Пластика передней крестообразной связки (ПКС) у детей с активными зонами роста вызывает дискуссии в научном сообществе [1]. Растет травматизация детей в связи с большим их вовлечением в спорт и доступностью активных видов отдыха [2, 3]. Проблемными вопросами при разрывах ПКС являются выбор в пользу оперативного или консервативного лечения [4]; риск повреждения в ходе операции ростковых зон [5] и, как следствие, поиск оптимальной оперативной методики. Данный материал выполнен на основе диссертационной работы Иванова Я.А. «Повреждение передней крестообразной связки у детей. Диагностика и лечение», 26.05.2022 ФГБУ НМИЦ ТО им. Н.Н. Приорова Минздрава РФ.
Цель работы – показать и сравнить различные способы расчета костного возраста для определения дальнейшей тактики оперативного лечения пациентов с антеромедиальной нестабильностью коленного сустава.
МАТЕРИАЛЫ И МЕТОДЫ
Все пациенты и добровольцы, участвовавшие в клиническом исследовании, дали на это письменное согласие. Исследование выполнено в соответствии с требованиями Хельсинской декларации Всемирной медицинской ассоциации (в ред. 2013 г.). Исследование одобрено этическим комитетом (протокол от 04.02.2021 г., № 1-2021).
Были выделены следующие критерии отбора пациентов для оперативного лечения по методике all-inside: возраст от 10 до 16 лет, впервые подтвержденный методами лучевой диагностики полный разрыв ПКС, выраженная антеромедиальная нестабильность. В исследование не вошли пациенты с дополнительными повреждениями задней крестообразной связки (ЗКС), боковых связок и переломом межмыщелкового возвышения.
В работе учитывали пол пациентов, однако явных корреляций и различий по данному показателю найдено не было. Количество пациентов женского пола – 6 человек (30 % от общего числа).
В нашем отделении проводится оперативное лечение пациентов с разрывами ПКС по методике all-inside all epiphyseal и all-inside partial transphyseal. Главным отличием этой методики является то, что каналы формируются до зоны роста в обеих костях (all-inside all epiphyseal) или же в бедренной кости до зоны роста, а в большеберцовой – через зону роста (all-inside partial transphyseal).
В настоящий момент прооперировано 20 человек с антеромедиальной нестабильностью.
Всем пациентам выполняли рентгенографию кисти с целью определения костного возраста [6].
Также проводили оценку функционального статуса при помощи опросников KOOS-Child (Knee injury and Osteoarthritis Outcome Score for Children) и Pedi-IKDC (Pediatric International Knee Documentation Committee).
Использовали методику “point scoring system” of Tanner and Whitehouse (TW2.1975) [7] и метод оценки костного возраста по атласу Грейлиха – Пайля “atlas matching” method of Greulich and Pyle (Greulich W.W. и Pyle S.I., 1959) [8] (рис. 1).
Помимо применения стандартных методов определения костного возраста также проводилось определение при помощи программ на основе машинного обучения [9, 10].
Существуют комбинированные алгоритмы определения костного возраста, базирующиеся на использовании различных моделей нейронных сетей, что помогает увеличить точность определения [10, 11]. Данные, полученные на основании проведенного нейросетями анализа, соответствовали данным, проведенным в программе BoneXpert© [12], Auxology© (Pfizer) и ручному расчету при помощи атласа Грейлиха – Пайля и метода Таннера – Уайтхауса. У нас также не возникло сложностей при использовании программы Auxology© (Pfizer).
Кроме того, мы оценивали половое развитие пациентов по шкале Таннера.
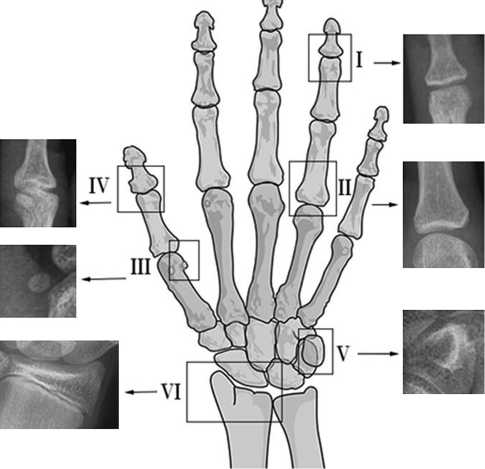
Рис. 1. Отмечены зоны роста с разным сроком закрытия у лиц мужского пола (можно использовать как условную методичку): I – 15,5 лет, II – 16 лет, III – 13 лет, IV –15 лет, V – 12,5 лет, VI – 14 лет (авторский рисунок)
РЕЗУЛЬТАТЫ
В результате анализа данных пациентов, проведенного с целью сравнения различных методов оценки костного возраста и ожидаемого роста, были выявлены основные различия, которые могут оказаться полезными для врачей-ортопедов при выборе методики оперативного лечения пациентов с открытыми зонами роста (табл. 1).
Данные определения костного возраста и ожидаемого роста пациентов при помощи программ машинного обучения
Таблица 1
|
Пациент |
Программа |
Пол |
Возраст |
Рост, см |
Рост матери, см |
Рост отца, см |
Костный возраст |
Ожидаемый рост |
|
1 |
TW2 |
м |
11 |
161 |
170 |
183 |
12 |
183 |
|
Auxology |
13,1 |
183 |
||||||
|
BoneXpert |
13,6 |
182,8 |
||||||
|
BAA |
13,9 |
180,8 |
||||||
|
2 |
TW2 |
м |
12,1 |
170 |
164 |
186 |
13 |
181,5 |
|
Auxology |
14,8 |
181,5 |
||||||
|
BoneXpert |
13,83 |
187,1 |
||||||
|
BAA |
13,11 |
184,5 |
||||||
|
3 |
TW2 |
ж |
13,3 |
150 |
154 |
178 |
14,5 |
159,5 |
|
Auxology |
13,9 |
159,5 |
||||||
|
BoneXpert |
15,36 |
152,3 |
||||||
|
BAA |
13,1 |
153,4 |
||||||
|
4 |
TW2 |
м |
13,5 |
170 |
162 |
168 |
14 |
171,5 |
|
Auxology |
15,3 |
171,5 |
||||||
|
BoneXpert |
14,25 |
180,9 |
||||||
|
BAA |
14,11 |
176,5 |
||||||
|
5 |
TW2 |
м |
14 |
181 |
173 |
175 |
16,5 |
180,5 |
|
Auxology |
15,8 |
180,5 |
||||||
|
BoneXpert |
16,35 |
184,6 |
||||||
|
BAA |
16,6 |
183,8 |
||||||
|
6 |
TW2 |
ж |
15,3 |
164 |
168 |
175 |
17,5 |
165 |
|
Auxology |
16 |
165 |
||||||
|
BoneXpert |
17,1 |
165,7 |
||||||
|
BAA |
15,6 |
165,4 |
||||||
|
7 |
TW2 |
м |
15 |
178 |
165 |
170 |
15,8 |
174 |
|
Auxology |
17 |
175 |
||||||
|
BoneXpert |
17,3 |
179,5 |
||||||
|
BAA |
17,6 |
|||||||
|
8 |
TW2 |
м |
16,7 |
175 |
168 |
180 |
17 |
180,5 |
|
Auxology |
16,20 |
180,5 |
||||||
|
BoneXpert |
17,44 |
176,5 |
||||||
|
BAA |
17 |
|||||||
|
9 |
TW2 |
м |
17 |
172 |
165 |
170 |
17 |
174 |
|
Auxology |
16,4 |
175 |
||||||
|
BoneXpert |
16,54 |
174,8 |
||||||
|
BAA |
16,5 |
177 |
||||||
|
10 |
TW2 |
ж |
14 |
164 |
175 |
170 |
16 |
166 |
|
Auxology |
14,1 |
166 |
||||||
|
BoneXpert |
17 |
164,9 |
||||||
|
BAA |
14 |
164 |
Примечание: в таблице 1 и на рисунке 2 представлены наиболее показательные данные 10 пациентов.
В перцентильной таблице (рис. 2) представлены данные 10 пациентов, включающие их номер, название метода оценки костного возраста и ожидаемого роста, рост пациента и родителей, пол и возраст. В таблице также приведены полученные результаты, которые позволяют провести анализ и сравнение методов оценки. Ожидаемо, это является самым сложным вопросом. Расчет по формуле роста имеет большую погрешность, равную 5 см, что, в свою очередь, имеет ключевое значение в вопросе выбора тактики оперативного лечения. Использование перцентильной таблицы роста может помочь, однако с возрастом и ростом ребенка ожидаемый рост также может изменяться в меньшую сторону.
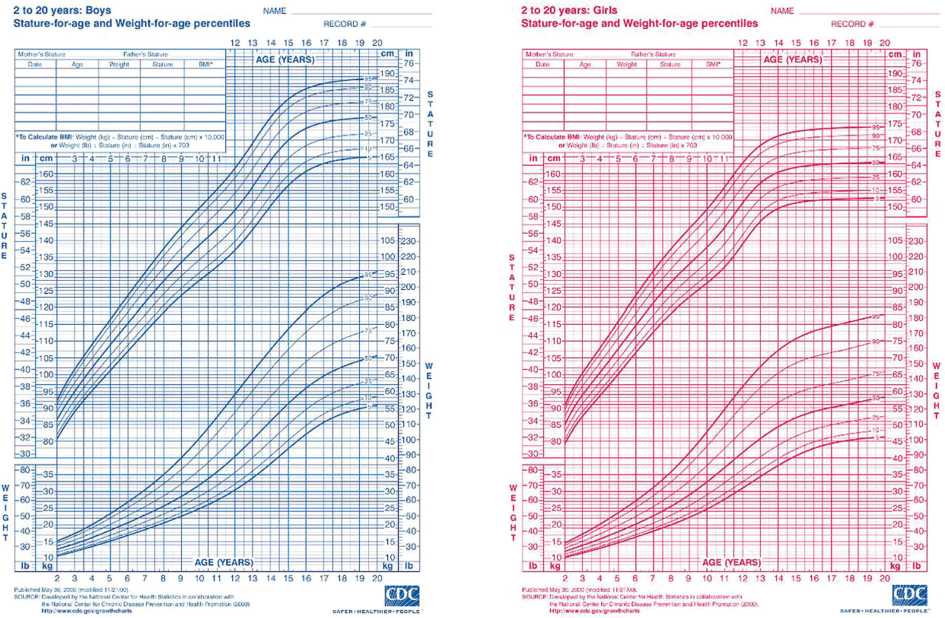
Рис. 2. Перцентильная таблица по росту и весу для детей мужского и женского пола от 2 до 20 лет
По результатам исследования в среднем в группе из 20 человек у пациентов с костным возрастом, обгоняющим паспортный, разница составила 21 месяц (80 %), а у пациентов с отстающим костным возрастом разница составила 18 месяцев (20 %).
Клинический пример
Хронологический возраст пациента на момент поступления составлял 13,5 лет, рост 168 см, баллы опросника KOOS-Child: Pain – 69; Symptom – 68; ADL (Function in daily living – ежедневная активность) – 65; Sport – 54 [13, 14]. Pedi-IKDC [15] – 68 баллов. Диагноз: разрыв передней крестообразной связки (рис. 3), антеромедиальная нестабильность коленного сустава. Впервые травма колена была получена в результате падения с велосипеда. Повторная травма – на тренировке по боксу, после чего стала беспокоить нестабильность. С целью минимизации рисков и выбора оптимальной оперативной методики пластики ПКС пациенту проводили оценку костного созревания по методам Грейлиха – Пайля и Таннера - Уайтхауса: «костный возраст» составил 14,5 лет, программа Auxology © (Pfizer) - 14,2 года, BoneXpert© – 14,3 года (рис. 4), Bone Age Analyzer – 14,9 года.
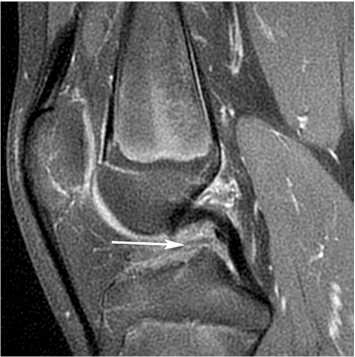
Рис. 3. МРТ-исследование коленного сустава в сагиттальной плоскости. Белой стрелкой показано место разрыва передней крестообразной связки
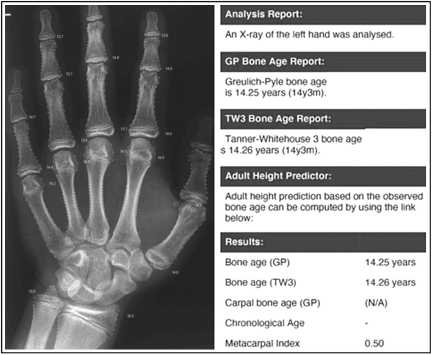
Рис. 4. Расчет костного возраста по рентгенограмме кисти пациента в программе BoneXpert
Прогнозируемый рост пациента на основании рентгенограммы кисти составил 175 см. Целевой рост пациента на основании данных роста родителей составил 170,5 см. Пик активного роста пациента приходился на 12,5 лет. На основании проведенных исследований было принято решение о проведении оперативного лечения в объеме артроскопической ревизии, санации с пластикой ПКС по методике all-inside partial transphyseal. В послеоперационном периоде осложнений отмечено не было. Во время контрольного осмотра спустя 6 месяцев с момента операции объем движений в коленном суставе составил 180-100 гр. Боли и отечность не беспокоили. Баллы опросника KOOS-Child: Pain – 78; Symptom – 93; ADL – 91; Sport – 82. Pedi-IKDC – 74 балла.
В приведенном клиническом случае проведена оценка костного возраста и прогнозируемого роста пациента. Костный возраст опережал хронологический (паспортный) на 1 год. Рост пациента составил 168 см (при целевом 175 см), а IV стадия по шкале Таннера говорила о завершении процесса полового развития.
Следующий контрольный осмотр был проведен через 12 месяцев после проведения оперативного вмешательства. Выполняли рентгенографическое и МРТ исследования коленного сустава. Проводили оценку положения костных каналов в большеберцовой и бедренной костях, повреждения зон роста, наличия/отсутствия угловых деформаций (рис. 5) и целостности трансплантата (рис. 6).
Повторно проводили расчет костного возраста и ожидаемого роста в программе BoneXpert (рис. 7). По результатам исследования разница с паспортным возрастом составила 1,5 года (паспортный 14 лет, костный – 15,5 лет). Рост составил 172 см, а ожидаемый рост снизился до 174 см, что свидетельствует о скором завершении роста пациента.
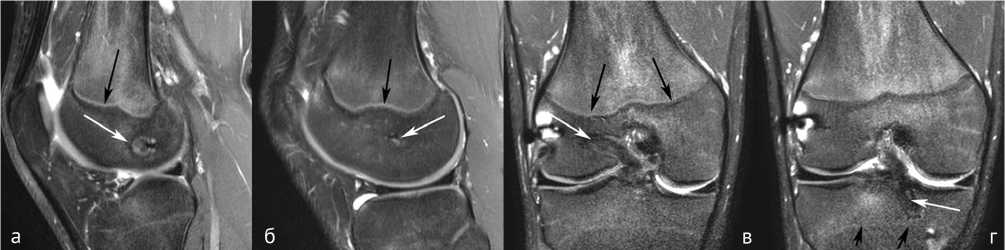
Рис. 5. МРТ коленного сустава в сагиттальной плоскости (а и б) спустя 12 месяцев после операции, показано расположение канала в наружном мыщелке бедренной кости (белые стрелки) относительно зоны роста (черные стрелки). В корональной плоскости (в и г) также показано расположение каналов в бедренной и большеберцовой костях (белые стрелки) относительно зон роста (черные стрелки)
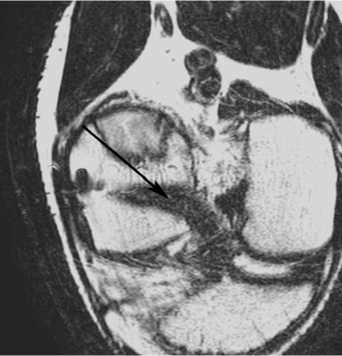
Рис. 6. МРТ коленного сустава через 12 месяцев после оперативного лечения. Черной стрелкой показана целостность трансплантата
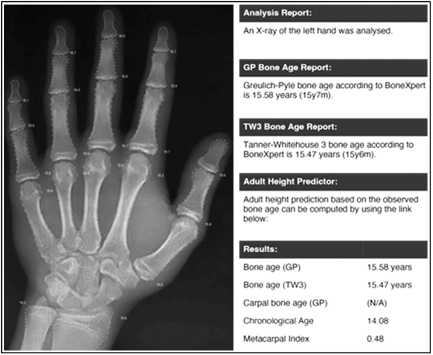
Рис. 7. Расчет костного возраста по рентгенограмме кисти пациента в программе BoneXpert спустя 12 месяцев с момента операции
ОБСУЖДЕНИЕ
Данные, полученные в результате исследования, показывают, что существует разница между хронологическим и костным возрастом. Эти исследования являются достаточно распространенными в научных статьях по эндокринологии и педиатрии, но по специальности «травматология и ортопедия» научных исследований о применении этих методов нет.
Появление и развитие центров оссификации скелета происходит у здоровых детей в строго определенной последовательности. Каждый возраст характеризуется специфической рентгенологической картиной, соответствующей конкретной стадии созревания. Считается, что скелетное созревание является более точным показателем созревания организма, чем хронологический возраст.
Используя костный возраст, можно с определенной долей надежности предсказать конечный рост [6]. В данной работе для определения костного возраста пациентов были использованы два способа: методика “point scoring system” of Tanner and Whitehouse (TW2.1975) [7] и метод оценки костного возраста по атласу Грейлиха-Пайля “atlas matching” method of Greulich and Pyle (Greulich W.W. и Pyle S.I., 1959) [8]. Метод TW2 основывается на точном измерении каждой кости и выражении его в числовом коэффициенте, сумма всех коэффициентов дает показатель костного созревания в целом для кисти и запястья. Суть второго метода заключается в сравнительной оценке рентгенограммы пациента с рентгенограммами здоровых детей соответствующего пола, которые приняты за эталон.
Кроме того, для определения костного возраста использовались программы на основе машинного обучения [9, 10], что является перспективным направлением в данной области. Программа Bone Age Analyzer, разработанная специалистами из Белоруссии [10, 11], является комбинированным алгоритмом определения костного возраста, который базируется на использовании различных моделей нейронных сетей и помогает увеличить точность определения. Данные, полученные на основании проведенного анализа нейросетями, соответствуют данным, полученным при помощи программ BoneXpert© [12], Auxology © (Pfizer) и ручного расчета при помощи атласа Грейлиха – Пайля и метода Таннера – Уайтхауса.
Важно отметить, что заключения радиолога, травматолога и детского эндокринолога могут различаться, так как указанные методы оценки имеют долю субъективности и подчас обусловлены спецификой работы каждого специалиста [16, 17]. Однако использование комбинированных алгоритмов определения костного возраста на основе нейронных сетей помогает уменьшить эту субъективность и увеличить точность определения. Также не возникло сложностей при использовании программы Auxology© (Pfizer) [18, 19].
Существует множество методов для определения костного возраста, однако прогрессивными методами являются те, которые основаны на использовании нейронных сетей и машинного обучения. Это позволяет значительно упростить процесс расчета данных и убрать человеческий фактор из уравнения. Однако в настоящее время доступность таких методов ограничена. Например, хорошо известная программа BoneXpert© [12] может быть недоступна для отечественных врачей вследствие ее высокой стоимости. Тем не менее, есть надежда, что разработки из союзных государств и отечественные разработки станут более доступными в будущем, что положительно повлияет на использование этих методов [20-30]. Таким образом, применение методов машинного обучения является перспективным направлением в определении костного возраста, и существует вероятность, что эти методы станут более широко распространенными и доступными в будущем.
Мы также проводили оценку полового развития пациентов по шкале Таннера, которая предоставляет информацию о стадиях полового созревания, а также оценку костного возраста для определения ростового потенциала ребенка. Для этого исследования мы использовали данные, не требующие специальных методов статистической обработки. Однако мы применяли и обязательные опросники, такие как KOOS-Child и Pedi-IKDC, которые широко распространены в мировой педиатрической травматолого-ортопедической практике. Эти опросники были культурно адаптированы к русскому языку и валидированы для использования у детей с различной патологией коленного сустава.
ЗАКЛЮЧЕНИЕ
При планировании оперативного лечения пациентов с открытыми зонами роста важно учитывать возрастные особенности и проводить оценку костного возраста, чтобы определить прогнозируемый и целевой рост. Изучение костного возраста помогает определить степень зрелости костей и ростовых зон, которые играют важную роль в формировании скелета и его функции.
В случае, описанном в клиническом примере, пациент еще не закончил свой рост, поэтому проведение каналов через зоны роста могло бы повлиять на их целостность и дальнейшую функцию. В связи с чем мы применили методику all inside partial transphyseal .
При больших показателях ожидаемого роста (> 5 см < 10 см) следует использовать технику all inside all epiphyseal , которая позволяет минимизировать риск повреждения ростовых зон. Кроме того, необходимо учитывать, что, если ожидаемый рост более 10 см фактического, то выполнение оперативного вмешательства следует отложить до более благоприятного времени. Это связано с тем, что введение имплантатов может привести к неравномерной нагрузке на кости и вызвать искривление костного скелета и функциональные нарушения.
Для того, чтобы определить возможность проведения операции, врачу необходимо провести оценку костного возраста и прогнозируемого роста пациента. Различные методы оценки костного созревания могут быть использованы для этой цели, и их применение поможет врачу аргументированно выбрать методику оперативного лечения или же отложить ее до более благоприятного времени. Одним из таких методов является оценка костного возраста по атласу Грейлиха – Пайля или по 20 костям кисти по методу Таннера – Уайтхауса, также возможно использование программы Auxology© и ее аналогов, которые позволяют автоматически провести расчеты на основании занесенных данных.
Таким образом, проведение оценки костного возраста и прогнозируемого роста позволяет выбрать наиболее эффективную методику оперативного лечения и избежать возможных осложнений, связанных с повреждением ростовых зон.
Список литературы Сравнение различных методик определения «костного возраста» по рентгенограммам кисти у пациентов с активными зонами роста с антеромедиальной нестабильностью коленного сустава
- Иванов Я.А., Ельцин АГ., Мининков Д.С. Повреждение передней крестообразной связки у детей и подростков. Современные тенденции и исследования. Вестник травматологии и ортопедии им. Н.Н. Приорова. 2021;28(1):89-107. doi: 10.17816/vto51034
- Тюрин К.А., Захарченко А.Е. Правила техники безопасности в процессе занятий физическими упражнениями. Профилактика травматизма и оказание доврачебной помощи. Тенденции развития науки и образования. 2020;(67-3):145-150. doi: 10.18411/lj-11-2020-123
- Колунин Е.Т., Прокопьев Н.Я. Баранхин, О.В. Профилактика детского травматизма на занятиях физической культурой и спортом. Современные проблемы физической культуры и спорта: материалы KXIV Всероссийской научно-практической конференции. Под ред. Е.А. Ветошкиной. Хабаровск: Дальневосточная государственная академия физической культуры; 2020:140-145.
- Milewski MD, Beck NA, Lawrence JT, Ganley TJ. Anterior cruciate ligament reconstruction in the young athlete: a treatment algorithm for the skeletally immature. Clin Sports Med. 2011;30(4):801-10. doi: 10.1016/j.csm.2011.08.001
- Yoo WJ, Kocher MS, Micheli LJ. Growth plate disturbance after transphyseal reconstruction of the anterior cruciate ligament in skeletally immature adolescent patients: an MR imaging study. J Pediatr Orthop. 2011;31(6):691-6. doi: 10.1097/BP0.0b013e3182210952
- Дедов И.И., Петеркова В.А., Семичева Т.В. и др. Детская эндокринология. Руководство по детской эндокринологии. М.: Универсум Паблишинг; 2006:600.
- Tanner JM, Whitehouse RH. A note on the bone age at which patients with true isolated growth hormone deficiency enter puberty. J Clin Endocrinol Metab. 1975;41(4):788-790. doi: 10.1210/jcem-41-4-788
- Iannaccone, G. (1959). W. W. Greulich and S. I. Pyle: Radiographic atlas of skeletal development of the hand and wrist. 2nd edition. I volume-atlante di 256 pagine. Stanford University Press, Stanford, California, 1959. Acta GeneticaeMedicae Et Gemellologiae: Twin Research. 8(4):513-513. doi: 10.1017/S1120962300018680
- Thodberg HH, Kreiborg S, Juul A, Pedersen KD. The BoneXpert method for automated determination of skeletal maturity. IEEE Trans Med Imaging. 2009;28(1):52-66. doi: 10.1109/TMI.2008.926067
- Косик И.И., Кабак С.Л., Карапетян Г.М. и др. Определение костного возраста с использованием искусственного интеллекта. БГМУ в авангарде медицинской науки и практики: рецензируемый ежегодный сборник научных трудов. Минск: Белорусский государственный медицинский университет; 2020:154-165.
- Косик И.И, Недзьведь А.М, Карапетян Г.М. Комбинированный алгоритм определения костного возраста на основе анализа рентгенограмм кисти. Журнал Белорусского государственного университета. Математика. Информатика. 2020;(2):105-114. doi: 10.33581/2520-6508-2020-2-105-114
- Thodberg HH. Automatic determination of skeletal maturity using appearance models Proc. ESPE/LWPES 7th Joint Meeting. Hormone Res. 2005;64(Suppl. 1). doi: 10.1159/000088318
- Иванов Я.А., Ельцин А.Г., Мининков Д.С. Валидация и культурная адаптация шкалы KOOS-Child. Вестник травматологии и ортопедии им. ННПриорова. 2021;28(1):53-64. doi: 10.17816/vto60489
- Ortqvist M, Roos EM, Brostrom EW, et al. Development of the Knee Injury and Osteoarthritis Outcome Score for children (KOOS-Child): comprehensibility and content validity. Acta Orthop. 2012;83(6):666-73. doi: 10.3109/17453674.2012.747921
- Kocher MS, Smith JT, Iversen MD, et al D. Reliability, validity, and responsiveness of a modified International Knee Documentation Committee Subjective Knee Form (Pedi-IKDC) in children with knee disorders. Am J Sports Med. 2011;39(5):933-9. doi: 10.1177/0363546510383002
- De Sanctis V, Soliman AT, Di Maio S, Bedair S. Are the new automated methods for bone age estimation advantageous over the manual approaches? Pediatr Endocrinol Rev. 2014;12(2):200-205.
- Manzoor Mughal A, Hassan N, Ahmed A. Bone age assessment methods: a critical review. Pak J Med Sci. 2014;30(1):211-215. doi: 10.12669/pjms.301.4295
- Kim JR, Shim WH, Yoon HM, et al. Computerized Bone Age Estimation Using Deep Learning Based Program: Evaluation of the Accuracy and Efficiency. AJR Am J Roentgenol. 2017;209(6):1374-1380. doi: 10.2214/AJR.17.18224
- Yildiz M, Guvenis A, Guven E, Talat D, Haktan M. Implementation and statistical evaluation of a web-based software for bone age assessment. J Med Syst. 2011;35(6):1485-9. doi: 10.1007/s10916-009-9425-z
- Halabi SS, Prevedello LM, Kalpathy-Cramer J, et al. The RSNA Pediatric Bone Age Machine Learning Challenge. Radiology. 2019;290(2):498-503. doi: 10.1148/radiol.2018180736
- Booz C, Yel I, Wichmann JL, Boettger S, et al. Artificial intelligence in bone age assessment: accuracy and efficiency of a novel fully automated algorithm compared to the Greulich-Pyle method. Eur Radiol Exp. 2020;4(1):6. doi: 10.1186/s41747-019-0139-9
- Lee H, Tajmir S, Lee J, et al. Fully Automated Deep Learning System for Bone Age Assessment. J Digit Imaging. 2017;30(4):427-441. doi: 10.1007/s10278-017-9955-8
- Nadeem MW, Goh HG, Ali A, et al. Bone Age Assessment Empowered with Deep Learning: A Survey, Open Research Challenges and Future Directions. Diagnostics (Basel). 2020;10(10):781. doi: 10.3390/diagnostics10100781
- Iglovikov VI, Rakhlin A, Kalinin AA, Shvets aA. Paediatric Bone Age Assessment Using Deep Convolutional Neural Networks. In: Deep Learning in Medical Image Analysis and Multimodal Learning for Clinical Decision Support. DLMIA ML-CDS 2018. Lecture Notes in Computer Science. Springer, Cham.; 2018;11045. doi: 10.1007/978-3-030-00889-5_34
- Nguyen OH, Nguyen BP, Nguyen MT, et al. Bone age assessment and sex determination using transfer learning. Expert Systems with Applications. 2022;200:116926. doi: 10.1016/j.eswa.2022.116926
- Lea WW, Hong SJ, Nam HK, et al. External validation of deep learning-based bone-age software: a preliminary study with real world data. SciRep. 2022;12(1):1232. doi: 10.1038/s41598-022-05282-z
- Wang X, Zhou B, Gong P, et al. Artificial Intelligence-Assisted Bone Age Assessment to Improve the Accuracy and Consistency of Physicians With Different Levels of Experience. Front Pediatr. 2022;10:818061. doi: 10.3389/fped.2022.818061
- Guo L, Wang J, Teng J, Chen Y. Bone age assessment based on deep convolutional features and fast extreme learning machine algorithm. Front Energy Res. 2022;9: 813650. doi: 10.3389/fenrg.2021.813650
- Son S.J., Song Y., Kim N., et al. TW3-based fully automated bone age assessment system using deep neural networks. IEEE Access. 2019;7:33346-33358. doi: 10.1109/ACCESS.2019.2903131
- Li Y, Huang Z, Dong X, et al. Forensic age estimation for pelvic X-ray images using deep learning. Eur Radiol. 2019;29(5):2322-2329. doi: 10.1007/s00330-018-5791-6


