Сравнительная оценка действия лимфотропной терапии при лечении и профилактике гнойно-воспалительных осложнений после операций на крупных суставах
Автор: Азизов Мирхаким Жавхарович, Шакиров X.X.
Журнал: Гений ортопедии @geniy-ortopedii
Рубрика: Оригинальные статьи
Статья в выпуске: 1, 2012 года.
Бесплатный доступ
Важным преимуществом лимфатической антибиотикотерапии по сравнению с другими методами является возможность создания высокой концентрации антибиотиков в лимфатической системе, большая экспозиция в силу замедленного тока лимфы, блокирование лимфогенного распространения инфекции.
Гнойно-воспалительные осложнения, крупные суставы, лимфотропная антибиотикотерапия
Короткий адрес: https://sciup.org/142121521
IDR: 142121521
Comparative evaluation of lymphotropic therapy in treatment and prevention of pyoinflammatory complications after large joint surgeries
The possibility of producing high concentration of antibiotics in the lymphatic system, long exposure due to slow lymph flowing, blocking infection lymphogenous spreading - this is an important advantage of the lymphatic antibiotic therapy in comparison with other methods.
Текст научной статьи Сравнительная оценка действия лимфотропной терапии при лечении и профилактике гнойно-воспалительных осложнений после операций на крупных суставах
Проблема гнойно-воспалительных осложнений до сих пор остается нерешенной в травматологии и хирургической практике. Одним из современных направлений в решении этой проблемы является прямая и непрямая эндолимфатическая антибиотикотерапия. Являясь важной составной частью сосудистой системы человека и животных, лимфатическая система осуществляет барьерно- фильтрационную, транспортно-дренажную, иммунологическую и гемопоэтическую функции [1, 4, 6].
В доступной литературе были опубликованы результаты отдельных исследований применения лимфотропной терапии при раке желчного пузыря, при колоректальном раке, в гинекологии, но в области травматологии и ортопедии этот метод лечения не применялся [1, 3, 5, 6].
МАТЕРИАЛ И МЕТОДЫ ИССЛЕДОВАНИЯ
Исследование основано на клинико-лабораторном обследовании 156 больных в состоянии после хирургического лечения патологии крупных суставов, которые были разделены на 2 группы по методу проведения профилактики инфицирования послеоперационной раны:
-
1 группа — 77 (49,4 %) больных, которым профилактику инфицирования послеоперационной раны проводили по традиционной схеме с внутривенным введением антибиотиков (Зинацеф), обезболиванием, введением противовоспалительных препаратов и общеукрепляющих средств;
-
2 группу составили 79 (50,6 %) больных, которым антибиотикотерапию проводили путем лимфотропного введения 0,75 г Зинацефа в разведении в 3,0 мл 0,25 % раствора новокаина. Предварительно в подкожную клетчатку, богатую лимфатическими сосудами, вводили лимфостимулятор (лидаза в дозе 32 УЕ). Лимфотропное введение препаратов осуществляли в первый межпальцевой промежуток стопы.
Бактериологическое исследование отделяемого из операционной раны было проведено путем выделения микрофлоры, определения ее чувствительности к антибактериальным препаратам. Посев производился на кровяной агар, среду «эндо» для энтеробактерий и среду желточно-солевого агара для стафилококков.
Определение показателей эндогенной интоксикации.
Проведено определение лейкоцитарного индекса интоксикации (ЛИИ) по методу Я. Я Кальф-Калифа (1941), модифицированному Е. С. Карашуровым, В. К. Островским (1988); концентрации токсинов молекул средней массы (МСМ); концентрации продуктов азотистого обмена (мочевина, креатинин). В качестве интегральных маркеров выбран пара-мецийный тест, так как он объективен, не требует больших затрат времени, доступен и вполне приемлем в широкой практике.
РЕЗУЛЬТАТЫ И ИХ ОБСУЖДЕНИЕ
Важным преимуществом лимфатической ан-тибиотикотерапии по сравнению с другими методами является возможность создания высокой концентрации антибиотиков в лимфатической системе, большая экспозиция в силу замедленного тока лимфы, блокирование лимфогенного распространения инфекции.
Процесс купирования гнойно-воспалительного осложнения мы разделили на 5 этапов (рис. 1):
-
1 этап — радикальная санация местного патологического очага путем удаления всех некротизированных тканей;
-
2 этап — налаживание адекватного дренирования послеоперационной раны с длительным ее промыванием растворами антисептиков;
-
3 этап — адекватная антибактериальная терапия. Начало проведения антибактериальной терапии за 2 часа до операции препаратом Зенацеф широкого спектра действия с последующей корректировкой дозы на 1–2 день после операции на основании данных посева операционного материала, полученных как в аэробных, так и анаэробных условиях, а затем — на основании данных посевов отделяемого из дренажей;
-
4 этап — коррекция гомеостаза, иммунокоррекция;
-
5 этап — профилактика рецидива.
Непосредственные результаты лечения в зависимости от метода лечения оценивались по объективным и субъективным критериям:
-
— по общему состоянию;
-
— клиническим проявлениям до и после лечения;
-
— динамике гематологических, биохимических показателей;
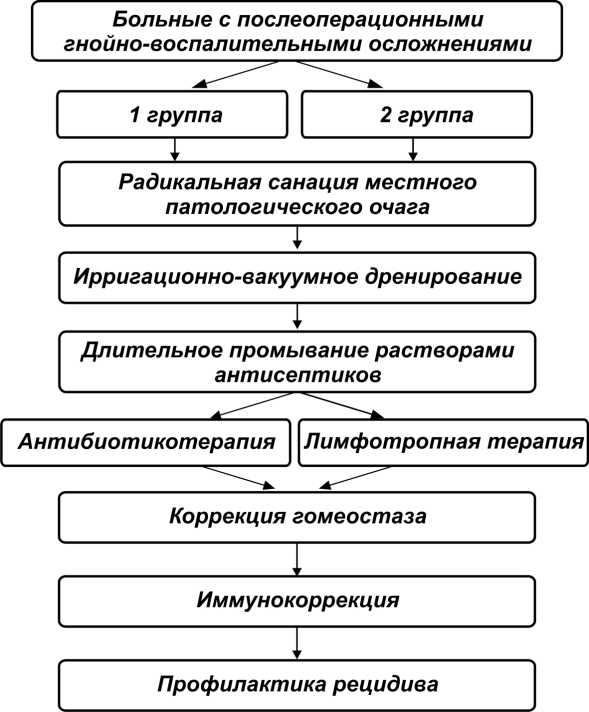
Рис. 1. Алгоритм лечебно-реабилитационных мероприятий, направленных на купирование и профилактику гнойно-воспалительного осложнения после операций на крупных суставах
-
— длительности лечения;
-
— исходам заболевания.
Общее состояние у всех больных, получавших лимфотропную терапию, было уже на 3–4 сутки удовлетворительным. На 10 сутки больные 2 группы, получавшие препарат Зенацеф лимфотропно на фоне традиционной терапии, жалоб не предъявляли.
У 14 (18,2 %) получавших препарат Зенацеф обычным способом на фоне традиционной терапии наблюдались длительные послеоперационные отеки конечностей, у 13 (16,9 %) — послеоперационный синовит, проявляющийся на протяжении 5–8 суток. К 10 суткам синовит отмечался у 6 (7,8 %) больных. Субфебрильная температура сохранялась у 5 (6,5 %) больных даже на 10 сутки.
Анализ динамики субъективных клинических проявлений показал эффективность применения лимфотропной терапии на фоне традиционной, включающей в себя местную санацию послеоперационной раны, коррекцию гомеостаза, иммунитета (табл. 1).
Данные клинических проявлений показали, что у больных, получавших лимфотропную терапию, не было осложнений, заживление послеоперационной раны шло достаточно быстро, нормализовались гематологические показатели, общее состояние улучшалось в более короткие сроки, чем у больных 1 группы.
Динамика микробного пейзажа у больных до и после лечения показывает, что после лечения характер микрофлоры отделяемого из раны значительно изменился под действием антибиотикотерапии.
Pseudomonas Aeruginosa, Proteus, Enterobacter, Klebsiella, Fusobacterium, Myсоbacterium tuberculosis после лечения не были обнаружены, рост и ассоциации микроорганизмов в обеих группах не наблюдались.
Staphylococcus высеялись в группе сравнения в 5,3 раза, а в основной группе в 35 раз реже, чем до лечения (Р < 0,001). Str. enterococcus после лечения в 1 группе высеялся в 3 (3,9 %) случаях и в основной группе — в 1 (1,3 %) случае (Р < 0,001).
Str.enterococcus после лечения в 1 группе высеял-ся в 3 (3,9 %) случаях и во 2 группе — в 1 (1,3 %) случае (Р < 0,001). Из грамотрицательных анаэробов Bacteroides высеивались в 1 группе в 15 раз и в основной группе в 9 раз реже, чем до лечения (Р < 0,001). Специфическая микрофлора — Str. pyogenes в группе сравнения высевалась после лечения в 3 раза реже, чем до лечения, а во 2 группе не высевалась (Р < 0,001) (табл. 2).
Полученные результаты бактериоскопического исследования убедительно доказывают эффективность лимфотропной терапии. После лечения у больных 2 группы микроорганизмы высеялись в единичных случаях. Микрофлора оказалась высокочувствительной к препарату Зенацеф, введенному лимфотропно.
При оценке степени выраженности эндогенной интоксикации при помощи парамецийного теста, при сопоставлении с 1 группой, в группе пациентов, получавших на фоне традиционной терапии лимфотропную терапию, выявлено достоверное увеличение времени выживаемости парамеций при исследовании сыворотки крови, взятой на 1-е ( 16,2 ± 0,39 и 17,2 ± 0,13 мин.), 5-е (18,8 ± 0,41 и 21,3 ± 0,33 мин)
Таблица 1
Жалобы, предъявляемые больными на 7 и 10 сутки после операции
|
Показатели |
Сроки |
1 группа (n = 77) |
2 группа (n = 79) |
||
|
абс. |
% |
абс. |
% |
||
|
Припухлость в области швов |
до лечения |
52 |
67,5 ± 5,3 |
59 |
74,7 ± 4,9 |
|
7-е сутки |
40 |
51,9 ± 5,7^ |
0 |
0 |
|
|
10-е сутки |
38 |
49,4 ± 5,7^ |
0 |
0 |
|
|
Гиперемия кожи |
до лечения |
49 |
63,6 ± 5,5 |
54 |
68,4 ± 5,2 |
|
7-е сутки |
24 |
31,2 ± 5,3^ |
0 |
0 |
|
|
10-е сутки |
5 |
6,5 ± 2,8^ |
0 |
0 |
|
|
Резкая болезненность при пальпации |
до лечения |
66 |
85,7 ± 4,0 |
70 |
88,6 ± 3,6 |
|
7-е сутки |
65 |
84,4 ± 4,1 |
15 |
19,0 ± 4,4*^ |
|
|
10-е сутки |
11 |
14,3 ± 4,0^ |
0 |
0 |
|
|
Температура |
до лечения |
41 |
53,2 ± 5,7 |
45 |
57,0 ± 5,6 |
|
7-е сутки |
24 |
31,2 ± 5,3^ |
1 |
1,3 ± 1,3*^ |
|
|
10-е сутки |
5 |
6,5 ± 2,8^ |
0 |
0 |
|
|
Боль |
до лечения |
59 |
76,6 ± 4,8 |
63 |
79,7 ± 4,5 |
|
7-е сутки |
0 |
0 |
2 |
2,5 ± 1,8 |
|
|
10-е сутки |
0 |
0 |
0 |
0 |
|
|
Отеки |
до лечения |
45 |
58,4 ± 5,6 |
50 |
63,3 ± 5,4 |
|
7-е сутки |
36 |
46,8 ± 5,7 |
22 |
27,8 ± 5,0* |
|
|
10-е сутки |
14 |
18,2 ± 4,4^ |
0 |
0 |
|
|
Послеоперационный синовит |
до лечения |
0 |
0 |
0 |
0 |
|
7-е сутки |
13 |
16,9 ± 4,3 |
0 |
0 |
|
|
10-е сутки |
6 |
7,8 ± 3,1 |
0 |
0 |
|
Примечание: * — различия относительно данных 1 группы значимы (Р < 0,05); ^ — различия относительно данных группы до лечения значимы (Р < 0,05)
Таблица 2
Динамика микробного пейзажа у обследованных больных до и после лечения
Нами изучена динамика ЛИИ у прооперированных больных до и после лечения. Величина лейкоцитарного индекса интоксикации Кальф-Калифа в контрольной группе составила 0,85 ± 0,05; у больных 1 группы до лечения отмечалось нарастание ЛИИ в 8,8 раз. Это сопровождалось нарушением обменных процессов в организме. На 7 сутки после лечения значение ЛИИ было на 16,4 % выше нормы, во 2 группе уровень ЛИИ после лечения фактически нормализовался.
Таким образом, полученные данные характеризуют высокий уровень напряженности лейкоцитарных реакций у больных в послеоперационный период, что является дополнительным критерием оценки степени тяжести.
Анализируя динамику уровня МСМ, можно отметить, что при поступлении у всех больных уровень МСМ был выше нормы: в 1 группе в 6,75 раза, во 2 группе — в 6,4 раза. Исследование МСМ у больных в динамике показало, что в ходе лечения уровень МСМ постепенно снижался, что сопровождалось клиническим улучшением состояния больного.
Таблица 3
Динамика показателей эндотоксемии у обследованных больных до и после лечения
|
Показатели |
Группы |
Контрольная группа |
День операции |
Сутки после операции |
|||
|
1-е |
3-и |
5-е |
7-е |
||||
|
Парамецийный тест, мин |
1 |
18,1 ± 2,4 |
15,2 ± 0,13 |
16,2 ± 0,39 |
17,3 ± 0,4*▲ |
18,8 ± 0,41*▲ |
22,1 ± 0,13*▲ |
|
2 |
15,9 ± 0,26 |
17,2 ± 0,13 |
19,4 ± 0,19*▲ |
21,3 ± 0,33*▲ |
22,1 ± 0,06*▲ |
||
|
ЛИИ |
1 |
0,85 ± 0,05 |
7,5 ± 0,1* |
6,7 ± 0,3* |
3,1 ± 0,1*▲ |
1,1 ± 0,01*▲ |
0,99 ± 0,01*▲ |
|
2 |
7,79 ± 0,25* |
6,21 ± 0,12*▲ |
2,51 ± 0,02*▲ |
1,39 ± 0,01*▲ |
0,90 ± 0,01*▲ |
||
|
МСМ |
1 |
0,24 ± 0,01 |
1,62 ± 0,06* |
1,53 ± 0,08* |
1,14 ± 0,06*▲ |
0,74 ± 0,06*▲ |
0,59 ± 0,01*▲ |
|
2 |
1,54 ± 0,06* |
1,34 ± 0,06* |
0,9 ± 0,02*▲ |
0,7 ± 0,01*▲ |
0,51 ± 0,01*▲ |
||
|
Мочевина |
1 |
6,2 ± 0,36 |
13,7 ± 0,4* |
13,1 ± 0,4* |
8,9 ± 0,1*▲ |
7,3 ± 0,1*▲ |
7,5 ± 0,03*▲ |
|
2 |
12,5 ± 0,1* |
11,2 ± 0,1*▲ |
8,2 ± 0,02*▲ |
7,6 ± 0,03*▲ |
7,8 ± 0,04*▲ |
||
Примечание: * — достоверно относительно данных контрольной группы (Р < 0,05); ▲ — достоверно относительно дня поступления (Р < 0,05).
ВЫВОДЫ
-
1. Выявлено непосредственное положительное влияние лимфотропной антибактериальной терапии на частоту и структуру послеоперационных осложнений у больных, перенесших операции. Также показана наибольшая эффективность пролонгированной лимфотропной антибактериальной терапии в сравнении с традиционными способами введения антибиотиков.
-
2. Лимфотропная терапия может быть рекомендована к широкому внедрению в отделениях интенсивной терапии при лечении больных с тяжелыми гнойно-воспалительными и септическими осложнениями, развившимися после хирургического лечения различных заболеваний.


