Сравнительная оценка отдаленных результатов дистанционной и сочетанной лучевой терапии у больных раком предстательной железы высокого риска
Автор: Потапова А.В., Гладилина И.А., Петровский А.В., Ротобельская Л.Е., Шабанов М.А., Черняев В.А., Шолохов В.Н., Ткачев С.И.
Журнал: Злокачественные опухоли @malignanttumors
Рубрика: Собственные исследования. Вопросы лучевой терапии
Статья в выпуске: 3 т.10, 2020 года.
Бесплатный доступ
Рак предстательной железы (РПЖ) высокого риска представляет собой одну из ключевых проблем онкоурологии. Лучевая терапия (ЛТ) наряду с хирургическим лечением является неотъемлемым компонентом комплексного лечения больных РПЖ высокого риска. Для улучшения отдаленных онкологических результатов у больных РПЖ высокого риска целесообразно проведение ЛТ с эскалацией дозы, что в настоящее время проводится с использованием методик дистанционного и контактного облучения. В исследование были включены 109 пациентов с РПЖ высокого риска, которым была проведена либо дистанционная ЛТ до СД 76 Гр, либо сочетанная ЛТ (дистанционная +внутритканевая ЛТ) с использованием источников 125I на фоне длительной андрогенной депривационной терапии (АДТ). Сравнительный анализ отдаленных результатов лечения больных РПЖ высокого риска выявил улучшение показателей 5-летней безрецидивной выживаемости в группе сочетанной ЛТ по сравнению с больными после дистанционной ЛТ. В группе сочетанной ЛТ отмечается снижение острых постлучевых ректитов на 33% после сочетанной ЛТ по сравнению с группой дистанционной ЛТ: 13,2% и 46,4%, соответственно (р
Рак предстательной железы, дистанционная конформная лучевая терапия, сочетанная лучевая терапия, брахитерапия
Короткий адрес: https://sciup.org/140257632
IDR: 140257632 | DOI: 10.18027/2224-5057-2020-10-2-26-33
Comparative analysis of long-term results of external beam and combined radiotherapy in high-risk prostate cancer patients
Prostate cancer (PCa) of high risk is one of the crucial problems in urological oncology. Radiation therapy (RT), along with radical prostatectomy, is an important component of the complex treatment of patients with high-risk PCa. To improve the long-term oncological results of RT dose escalation is advocated. Currently, dose escalation can be reached via external beam irradiation and interstitial RT techniques. The study included 109 patients with high-risk PCa who underwent either external beam RT up to 76 Gy, or combined RT (external beam + interstitial RT) using 125I sources with long-term androgen deprivation therapy. Comparative analysis of long-term results of patients with high-risk PCa treatment showed an improvement in 5-year disease-free survival rates after combined RT compared with external beam RT. Acute rectal toxicity was decreased in combined RT group compared to patients after external beam RT: 13.2 % and 46.4 %, respectively (p
Текст научной статьи Сравнительная оценка отдаленных результатов дистанционной и сочетанной лучевой терапии у больных раком предстательной железы высокого риска
ЛТ с эскалацией дозы является стандартным подходом в лечении больных РПЖ высокого риска. Известно, что увеличение дозы дистанционной лучевой терапии (ДЛТ) до 79 Гр у больных РПЖ высокого риска улучшает отдаленные результаты лечения [1–6]. Однако эскалация дозы у данной группы больных сопряжена с возрастанием риска поздних побочных эффектов со стороны критических органов [3]. Одним из безопасных методов эскалации дозы является комбинация дистанционной и контактной ЛТ: контактная ЛТ создает возможность подведения максимальных доз облучения непосредственно в опухолевый очаг с минимальным воздействием на критические органы, а дистанционная составляющая позволяет воздействовать на зоны регионарного лимфооттока. Многие исследования подтвердили преимущества сочетанной ЛТ (СЛТ) по сравнению с ДЛТ по показателям безрецидивной выживаемости у больных РПЖ высокого риска [5, 7–12].
Вместе с тем, результаты исследований, сравнивающих два метода ЛТ, свидетельствуют о высокой частоте поздних побочных эффектов со стороны критических органов после СЛТ — 8,6% по сравнению с ДЛТ — 2,2% (p > 0,05, [13]). Однако увеличение частоты поздних побочных эффектов при СЛТ было связано с высокой концентрацией дозы в верхушке предстательной железы, а также включением в объем PTV мочеполовой диафрагмы [11–13], и, возможно, с недостаточным опытом специалистов, проводивших имплантацию источников в предстательную железу [14].
Сравнительная оценка отдаленных результатов лечения больных РПЖ высокого риска после ДЛТ и СЛТ с использованием современных технологий представляется нам актуальным направлением.
ЦЕЛЬ ИССЛЕДОВАНИЯ
Сравнить отдаленные результаты лечения больных РПЖ высокого риска после ДЛТ и СЛТ с использованием радиоактивных источников 125I.
А.В. Потапова, И.А. Гладилина, А.В. Петровский, Л.Е. Ротобельская, М.А. Шабанов, В.А. Черняев, В.Н. Шолохов, С.И. Ткачев
СРАВНИТЕЛЬНАЯ ОЦЕНКА ОТДАЛЕННЫХ РЕЗУЛЬТАТОВ ДИСТАНЦИОННОЙ И СОЧЕТАННОЙ ЛУЧЕВОЙ ТЕРАПИИ У БОЛЬНЫХ РАКОМ ПРЕДСТАТЕЛЬНОЙ ЖЕЛЕЗЫ ВЫСОКОГО РИСКА
ЗАДАЧИ ИССЛЕДОВАНИЯ
-
1. Провести сравнительный анализ общей и безрецидив-ной выживаемости больных раком предстательной железы высокого риска после сочетанной и дистанционной лучевой терапии.
-
2. Дать сравнительную оценку частоты и выраженности побочных эффектов в группе сочетанной и дистанционной лучевой терапии у больных раком предстательной железы высокого риска.
МАТЕРИАЛЫ И МЕТОДЫ
Исследование является ретроспективным и нерандомизированным. В исследование были включены 109 пациентов в возрасте от 51 года до 81 года с клиническим диагнозом РПЖ, которым была выполнена ДЛТ или СЛТ с использованием радиоактивных источников 125I на фоне длительной АДТ в ФГБУ «НМИЦ онкологии им. Н.Н. Блохина» Минздрава России с мая 2011 года по декабрь 2017 года. В зависимости от вида ЛТ больные были распределены на 2 группы. Больные, которым была проведена СЛТ, составили проспективную группу исследования, а в качестве сравнения были выбраны ретроспективные данные больных после ДЛТ.
Основная группа включала 53 пациента, которым была проведена СЛТ: ДЛТ на область малого таза в режиме стандартного фракционирования дозы до СД 46 Гр и имплантация источников 125I в предстательную железу в предписанной дозе 110 Гр. Имплантация источников проводилась как до, так и после ДЛТ. Медиана наблюдения в данной группе составила 49,9 мес. Контрольная группа включала 56 пациентов, которым была проведена ДЛТ на область малого таза в режиме стандартного фракционирования дозы до СД 76 Гр. Поскольку контрольная группа была ретроспективной, медиана наблюдения составила 91,7 мес.
В исследование были включены пациенты с гистологически верифицированным диагнозом РПЖ, со стадией заболевания T2–3N0M0, с индексом Глисона 6–10, или с уровнем сывороточного ПСА > 20 нг/мл, с объемом предстательной железы менее 60 см3. У всех больных основной и контрольной групп отмечен высокий риск рецидивиро-вания по классификации D'Amico.
Критериями исключения пациентов из исследования было отдаленное метастазирование, трансуретральная резекция предстательной железы в анамнезе, наличие противопоказаний к проведению спинального и общего обезболивания, ожидаемая продолжительность жизни менее 5 лет, ранее проведенная ЛТ на органы малого таза, первично-множественное злокачественное новообразование.
Больные, включенные в основную и контрольную группы, были сопоставимы по клиническим и морфологическим данным (табл. 1).
Таблица 1. Характеристика больных, включенных в основную и контрольную группы
|
Характеристика |
Сочетанная ЛТ (n= 53) |
Дистанционная ЛТ (n= 56) |
|
Возраст |
||
|
Средний возраст |
68,1 |
68,4 |
|
Клиническая стадия |
||
|
T2N0M0 |
11 (20,8%) |
14 (25%) |
|
T3N0M0 |
42 (79,2%) |
42 (75%) |
|
Шкала Глисона |
||
|
3 + 3 = 6 |
11 (20,7%) |
25 (44,6%) |
|
3 + 4 = 7 |
13 (24,5%) |
21 (37,5%) |
|
4 + 3 = 7 |
15 (28,3%) |
— |
|
4 + 4 = 8 |
10 (18,9%) |
5 (9%) |
|
4 + 5 = 9 |
3 (5,7%) |
4 (7,1%) |
|
5 + 5 = 10 |
1 (1,9%) |
1 (1,8%) |
|
Уровень ПСА до лечения |
||
|
<10 нг/мл |
11 (20,7%) |
11 (20%) |
|
10–20 нг/мл |
14 (26,4%) |
14 (25%) |
|
>20 нг/мл |
28 (52,8%) |
31 (55%) |
ЛТ — лучевая терапия; ПСА — простатоспецифический антиген.
Несмотря на принадлежность больных, включенных в исследование, к группе высокого риска по D'Amico, больные основной группы имели больше агрессивных неблагоприятных факторов по морфологическим критериям.
ДЛТ выполнялась на линейном ускорителе электронов Clinac (Varian, USA) 5 раз в неделю, РД 2 Гр, СД 46 Гр (23 сеанса) с использованием технологии VMAT. В соответствии с рекомендациями ICRU (International Commission on Radiation Units and Measurements), в клинический объем облучения включали предстательную железу с парапро-статической клетчаткой, семенные пузырьки, зоны регионарного лимфооттока (общие, внутренние и наружные подвздошные, пресакральные и запирательные лимфатические узлы). Имплантация источников 125I (Isocord, BEBIG, Россия) в предстательную железу проводилась под УЗ-контролем с использованием планирующей системы PSID 5.0 в режиме онлайн. Предписанная суммарная доза в предстательную железу составляла 110 Гр. Больным контрольной группы на первом этапе в клинический объем облучения включали предстательную железу с парапростатической клетчаткой, семенные пузырьки, зоны регионарного метастазирования, с подведением СД 46 Гр. На втором этапе в клинический объем облучения включали предстательную железу с па-рапростатической клетчаткой и семенные пузырьки, СД 16 Гр. На третьем этапе проводилось локальное облучения предстательной железы до СД 14 Гр. Суммарная доза ДЛТ за 3 этапа лечения составила 76 Гр.
АДТ получали все больные основной и контрольной групп в неоадьювантном (2–4 мес.), адьювантном режимах
(не менее 24 месяцев) и на фоне лучевой терапии аналогами лютеинизирующего рилизинг-гормона (гозерелин 3,6 мг 1 раз в 28 дней подкожно).
Статистическая обработка полученных в ходе исследования результатов проводилась с помощью программы Statistica for Windows 6.1 (StatSoft Inc.), MedCalc и был применен пакет программ «АСТА». Для оценки статистически значимых различий в группах использовался критерий Стьюдента. Статистически значимым различием считалось различие с вероятностью ошибки менее 5% (p < 0,05). Выживаемость рассчитывалась по методу дожития Kaplan-Meier Survival statistic. Продолжительность жизни оценивали с первого дня лечения больных до последнего дня наблюдения или смерти.
РЕЗУЛЬТАТЫ
Анализ результатов больных РПЖ высокого риска после ДЛТ и СЛТ был проведен путем оценки показателей общей и безрецидивной выживаемости. В данном исследовании было нецелесообразно анализировать результаты опухолеспецифической выживаемости и выживаемости без отдаленного метастазирования из-за небольшого числа наблюдений, поскольку в группе ДЛТ от РПЖ умерло четверо больных (7,1 %), а в группе СЛТ ни одного больного.
Больные были прослежены от 30 до 118 мес. Медиана наблюдения больных составила 68,7 мес.
Сравнительный анализ общей выживаемости больных в основной и контрольной группах
Среди больных основной группы умерло 2 пациента (3,8%) от причин, не связанных с РПЖ. В контрольной группе умерли 8 пациентов (14,2%), из них от РПЖ — 4 пациента (7,1%), от других причин — также 4 пациента (7,1%). Показатель 5-летней общей выживаемости в основной группе составил 96,2 ± 2,64 %, а в контрольной группе 92,6±3,56% (р = 0,46). Динамика общей выживаемости в зависимости от метода лечения представлена на рис. 1.
Сравнительный анализ безрецидивной выживаемости больных в основной и контрольной группах
У 7 (13,2%) пациентов основной группы наблюдалось прогрессирование заболевания через 20–67 мес. после завершения лучевой терапии. Медиана до прогрессирования заболевания составила 41 мес. У двух больных были диагностированы только биохимические рецидивы (3,8%), у 5 больных выявлены отдаленные метастазы (9,4%). Отдаленные метастазы локализовались в парааортальных лимфатическихузлах (1,9%), легких (3,8%) и костях (3,8%).
Среди пациентов контрольной группы у 18 пациентов (32,1%) наблюдалось прогрессирование заболевания через 23–99 мес. Медиана до прогрессирования составила 42 мес. У 8 пациентов (14,3%) были диагностированы только биохимические рецидивы, у 3 — локальные рецидивы (5,3%), а у 7 пациентов выявлены отдаленные метастазы (12,5%). Отдаленные метастазы локализовались в костях (10,7%) и в легких (1,8%).
В основной группе 5-летняя безрецидивная выживаемость составила 96,2 ± 2,67%, а в контрольной 86,9 ± 4,61% (р = 0,08), однако разница была статистически не значимой. Динамика безрецидивной выживаемости в зависимости от метода лечения представлена на рис. 2.
Как видно из рис. 2, в основной группе отмечается тенденция к улучшению показателя безрецидивной выживаемости, по сравнению с контрольной группой.
Для выявления факторов, влияющих на безрецидив-ную выживаемость, был проведен однофакторный анализ в зависимости от возраста больных, стадии заболевания, индекса Глисона и числа положительных биоптатов, а также исходного уровня ПСА (табл. 2).
Таким образом, однофакторный анализ выявил, что стадия заболевания Т3 оказывает статистически значимое влияние на показатель безрецидивной выживаемости в обеих группах (р = 0,02). Анализ других неблагоприятных факторов не выявил статистически значимых различий в зависимости от вида лечения. Однако прослеживается
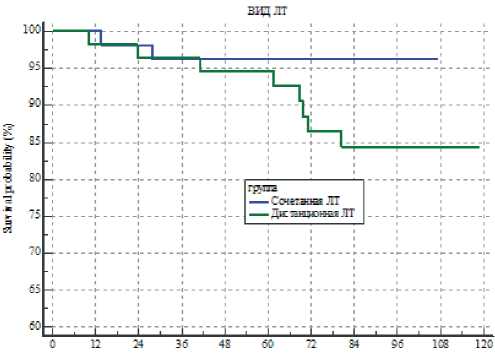
Рисунок 1. Общая выживаемость больных в зависимости от вида лучевой терапии: СЛТ — синяя линия, ДЛТ — зеленая линия.
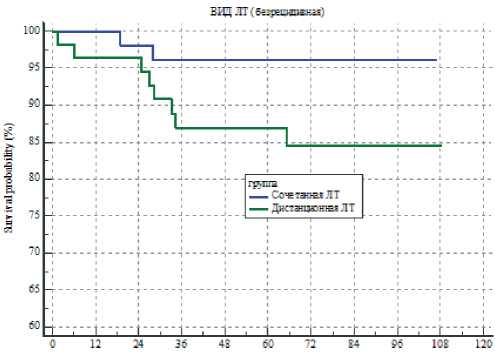
Рисунок 2. Безрецидивная выживаемость больных в зависимости от вида лучевой терапии: СЛТ — синяя линия, ДЛТ — зеленая линия.
А.В. Потапова, И.А. Гладилина, А.В. Петровский, Л.Е. Ротобельская, М.А. Шабанов, В.А. Черняев, В.Н. Шолохов, С.И. Ткачев
СРАВНИТЕЛЬНАЯ ОЦЕНКА ОТДАЛЕННЫХ РЕЗУЛЬТАТОВ ДИСТАНЦИОННОЙ И СОЧЕТАННОЙ ЛУЧЕВОЙ ТЕРАПИИ У БОЛЬНЫХ РАКОМ ПРЕДСТАТЕЛЬНОЙ ЖЕЛЕЗЫ ВЫСОКОГО РИСКА
Таблица 2. Однофакторный анализ безрецидивной выживаемости больных в основной и контрольной группах
ПОБОЧНЫЕ ЭФФЕКТЫ ДИСТАНЦИОННОЙ И СОЧЕТАННОЙ ЛУЧЕВОЙ ТЕРАПИИ
Оценку ранних и поздних побочных эффектов ЛТ проводили по шкале RTOG/EORTC. После ЛТ у больных РПЖ наблюдались побочные эффекты со стороны мочевыделительной системы (циститы) и со стороны нижних отделов желудочно-кишечного тракта (ректиты).
Частота острых лучевых циститов (ОЛЦ) существенно не различалась в обеих группах, в основной группе частота составила 49%, а в контрольной 53,6% (табл. 3).
Частота развития ОЛЦ I степени была сопоставимой в группах, ОЛЦ II степени в контрольной группе наблюдались у 6 больных (10,7%), а в основной группе у 2 больных (3,8%). ОЛЦ III степени наблюдался всего у 1 больного, как в основной (1,9%), так и в контрольной группе (1,8%). Различия были статистически не значимыми. У больных после проведения СЛТ отмечается статистически значимое уменьшение частоты острых лучевых ректитов (ОЛР) по сравнению с больными после ДЛТ: 13,2% против 46,4%, соответственно (p < 0,01). Необходимо отметить, что
Таблица 3. Частота возникновения ранних побочных эффектов лучевой терапии в основной и контрольной группах
|
Степень выраженности острых лучевых реакций |
Дистанционная ЛТ |
Сочетанная ЛТ |
||
|
Абс. |
Отн. |
Абс. |
Отн. |
|
|
Острые лучевые циститы |
||||
|
0 |
26 |
46,4% |
27 |
50,9% |
|
I степень |
23 |
41,1% |
23 |
43,4% |
|
II степень |
6 |
10,7% |
2 |
3,8% |
|
III степень |
1 |
1,8% |
1 |
1,9% |
|
Частота циститов |
30 |
53,6% |
26 |
49,1% |
|
Острые лучевые ректиты |
||||
|
0 |
30 |
53,6% |
46 |
86,8% |
|
I степень |
25 |
44,6% |
7 |
13,2% |
|
II степень |
1 |
1,8% |
0 |
0% |
|
Частота ректитов |
26 |
46,4%* |
7 |
13,2%* |
-
* — статистически значимая разница (p < 0,01).
в общей когорте больных не наблюдались ОЛР III–IV степени, а в основной группе ОЛР зарегистрированы только в I степени (13,2%), в то время как в контрольной группе ОЛР I степени выявлены у 44,6% больных.
Поздние побочные эффекты (ППЭ) со стороны мочевого пузыря чаще наблюдались в контрольной группе — в 19,6%, в основной группе — в 9,5%. Несмотря на отсутствие статистически значимых различий, после ДЛТ ППЭ мочевого пузыря наблюдались в 2 раза чаще, чем после СЛТ. Следует отметить, что в обеих группах не отмечены ППЭ III–IV степени. Частота развития ППЭ со стороны мочевого пузыря I степени в контрольной группе составила 12,5%, а в основной группе 5,7%. В контрольной группе также чаще наблюдались поздние осложнения II степени, чем в основной группе: 7,1 % против 3,8 %, соответственно.
Таблица 4. Частота возникновения поздних побочных эффектов мочевого пузыря и прямой кишки в основной и контрольной группах
|
Степень выраженности поздних лучевых повреждений |
Дистанционная ЛТ |
Сочетанная ЛТ |
||
|
Абс. |
Отн. |
Абс. |
Отн. |
|
|
Поздние побочные эффекты со стороны мочевого пузыря |
||||
|
0 |
45 |
80,4% |
48 |
90,6% |
|
I степень |
7 |
12,5% |
3 |
5,7% |
|
II степень |
4 |
7,1 % |
2 |
3,8% |
|
Частота |
11 |
19,6% |
5 |
9,5% |
|
Поздние побочные эффекты со стороны прямой кишки |
||||
|
0 |
49 |
87,5% |
50 |
94,3% |
|
1 |
6 |
10,7% |
3 |
5,7% |
|
2 |
1 |
1,8% |
0 |
0% |
|
Частота |
7 |
12,5% |
3 |
5,7% |
Частота развития ППЭ со стороны прямой кишки была на низком уровне в обеих группах: в контрольной группе у 12,5% больных, а в основной —у 5,7%. ППЭ прямой кишки III–IV степени не наблюдались, а осложнения II степени были только у 1 больного из группы ДЛТ. Частота развития ППЭ со стороны прямой кишки I степени составила 10,7% в контрольной группе и 5,7% в основной группе, но различия были статистически не значимы. (табл. 4).
ОБСУЖДЕНИЕ
РПЖ остается одной из наиболее актуальных проблем в онкоурологии. За 10-летний период отмечается стремительный рост заболеваемости РПЖ во всем мире, во многом это связано с проведением ПСА-скрининга и совершенствованием диагностики [15,16].
Основной целью в лечении РПЖ высокого риска, прежде всего, является улучшение отдаленных онкологических результатов. Для осуществления этой цели важно придерживаться современного принципа улучшения локального контроля и воздействие на пути регионарного лимфооттока с использованием ЛТ. В настоящее время эскалация дозы ЛТ при РПЖ достигается путем проведения ДЛТ и внутритканевой ЛТ. Многие исследования подтвердили преимущество СЛТ с использованием различных радиоактивных источников [4–6,20].
С 2011 г. по 2017 гг. в НМИЦ онкологии им. Н.Н. Блохина 109 больным с гистологически верифицированной аденокарциномой предстательной железы была выполнена ДЛТ и СЛТ с использованием радиоактивных источников 125I на фоне длительной АДТ. Средний возраст больных составил 68,5 ± 6,8 лет. В качестве контрольной группы был выбран ретроспективный материал 56 историй болезни больных, которым была проведена ДЛТ на область малого таза в режиме стандартного фракционирования дозы до СД 76 Гр. Больным основной группы была проведена СЛТ: ДЛТ на область малого таза в режиме стандартного фракционирования дозы до СД 46 Гр и имплантация источников 125I в предстательную железу с предписанной дозой 110 Гр. АДТ проводилась всем больным в неоадъювантном (3 месяца) и адъювантном (не менее 24 месяцев) режимах, а также на фоне лучевой терапии.
Больные, включенные в исследование, были сопоставимы по основным клиническим критериям, однако в основной группе преобладали больные с агрессивными формами РПЖ. По результатам проведенного нами анализа не было выявлено статистически значимых различий в показателе 5-летней общей выживаемости среди больных основной и контрольной групп. В качестве критериев однофакторного анализа были выбраны неблагоприятные факторы, которые могли существенно повлиять на общую выживаемость (возраст больных старше 65 лет, Т-стадия, индекс Глисона и число положительных биоптатов, исходный уровень ПСА). Однако статистически значимого влияния данных факторов на общую выживаемость не было отмечено. 5-летняя безрецидивная выживаемость в основной группе была выше на 11% по сравнению с контрольной группой: 96,2 ± 2,67% и 84,6 ± 5,05%, соответственно (р = 0,08). Однофакторный анализ показал, что стадия заболевания Т3 оказывает статистически значимое влияние на без-рецидивную выживаемость. Среди больных со стадией заболевания Т3 5-летняя безрецидивная выживаемость в основной группе составила 97,5 ± 2,47 % и 82,6 ± 5,98 % в контрольной группе (р = 0,02). Кроме того, отмечается преимущество показателя безрецидивной выживаемости в основной группе по сравнению с контрольной группой при наличии неблагоприятных факторов (возраст больных старше 65 лет, ПСА > 20 нг /мл, индекс Глисона 7 и более). Такая тенденция свидетельствует о высокой эффективности СЛТ с использованием радиоактивных источников 125I.
Помимо улучшения онкологических результатов и снижения частоты побочных эффектов СЛТ позволяет сократить длительность курса ЛТ. Длительность курса ДЛТ при стандартном фракционировании дозы составляет 7–8 недель, а длительность курса СЛТ составляет 5 недель и 1 сеанс брахитерапии.
ВЫВОДЫ
Сравнительный анализ отдаленных результатов ДЛТ и СЛТ больных РПЖ высокого риска выявил улучшение показателей 5-летней безрецидивной выживаемости после СЛТ по сравнению с больными после ДЛТ. При анализе ранних побочных эффектов в зависимости от метода ЛТ отмечено статистическое значимое уменьшение частоты ОПР на 33% у больных после СЛТ по сравнению с ДЛТ: 13,2% и 46,4%, соответственно (р < 0,01). Проведение современных методик ДЛТ и СЛТ у больных РПЖ высокого риска привело к отсутствию поздних побочных эффектов мочевого пузыря и прямой кишки III–IV степени. СЛТ позволяет сократить курс лечения на 2–3 недели по сравнению с ДЛТ.
Список литературы Сравнительная оценка отдаленных результатов дистанционной и сочетанной лучевой терапии у больных раком предстательной железы высокого риска
- Dearnaley D. Escalated-dose versus standard-dose conformal radiotherapy in prostate cancer: first results from the MRC RT01 randomised controlled trial / Dearnaley D.P., Sydes M.R., Graham J.D., Aird E.G., et al. // Lancet Oncol. – 2007 – V. 8 (6) – P. 475–487.
- Kuban D. Long-term failure patterns and survival in a randomized dose-escalation trial for prostate cancer. Who dies of disease? / Kuban D.A., Levy L.B., Cheung M.R., Lee A.K., et al. // Int. J Radiat. Oncol. Biol. Phys. – 2011 – V. 79 (5) – P. 1310-1317.
- Michalski J. Effect of Standard vs Dose-Escalated Radiation Therapy for Patients With Intermediate-Risk Prostate Cancer: The NRG Oncology RTOG 0126 Randomized Clinical Trial / Michalski J.M., Moughan J., Purdy J., et al. // JAMA Oncol. – 2018 – V. 4 (6) – P. 180039.
- Peeters S. Dose-response in radiotherapy for localized prostate cancer: results of the Dutch multicenter randomized phase III trial comparing 68 Gy of radiotherapy with 78 Gy / Peeters S.T., Heemsbergen W.D., Koper P.C., van Putten W.L., et al. // J Clin. Oncol. – 2006 – V. 24 (13) – V. 1990-1996.
- Sathya J. Randomized trial comparing iridium implant plus external-beam radiation therapy with external-beam radiation therapy alone in node-negative locally advanced cancer of the prostate / Sathya J.R., Davis I.R., Julian J.A., et al. // J Clin. Oncol. - 2005 – V. 23 (6) – P. 1192-1199.
- Zietman A. Randomized trial comparing conventional-dose with high-dose conformal radiation therapy in early-stage adenocarcinoma of the prostate: long-term results from proton radiation oncology group/american college of radiology 95-09 / Zietman A.L., Bae K., Slater J.D., Shipley W.U., et al. // J Clin. Oncol. – 2010 – V. 28 (7) – P. 1106-1111.
- Shilkrut M. The addition of low-dose-rate brachytherapy and androgen-deprivation therapy decreases biochemical failure and prostate cancer death compared with dose-escalated external-beam radiation therapy for high-risk prostate cancer / Shilkrut M., Merrick G.S., McLaughlin P.W., et al. // Cancer – 2013 – V. 119 (3) – P. 681-690.
- Taira A. Long-term outcomes of prostate cancer patients with Gleason pattern 5 treated with combined brachytherapy and external beam radiotherapy / Taira A.V., Merrick G.S., Galbreath R.W., et al. // Brachytherapy – 2013 – V. 12 (5) – P. 408-414.
- Liss A. Combination therapy improves prostate cancer survival for patients with potentially lethal prostate cancer: The impact of Gleason pattern 5 / Liss A.L., Abu-Isa E.I., Jawad M.S., et al. // Brachytherapy – 2015 – V. 14 (4) – P. 502-510
- Hoskin P. Randomised trial of external beam radiotherapy alone or combined with high-dose-rate brachytherapy boost for localised prostate cancer / Hoskin P.J., Rojas A.M., Bownes P.J., et al. // Radiother. Oncol. – 2012 – V. 103 (2) – P. 217-222.
- Morris W. Is ASCENDE-RT still pertinent? Is LDR-PB obsolete? / W. James Morris, Scott Tyldesley, Sree Rodda, Ross Halperin et al. // URL: https://www.prostatebrachytherapy.org.uk/2016-presentations/J-Morris%20170516.pdf – 2016
- Morris W. Androgen suppression Combined with elective nodal and dose escalated radiation therapy (the ASCENDE-RT Trial): an analysis of survival endpoints for a randomized trial comparing a low-dose-rate Brachytherapy boost to a dose-escalated external beam boost for high- and intermediate-risk prostate cancer / Morris W.J., Tyldesley S., Rodda S., Halperin R., Pai H., McKenzie M., et al. // Int. J Radiat. Oncol. Biol. Phys. – 2017 – V. 98 (2) – P. 275-285.
- Rodda S. ASCENDE-RT: An Analysis of Treatment-Related Morbidity for a Randomized Trial Comparing a Low-Dose-Rate Brachytherapy Boost with a Dose-Escalated External Beam Boost for High- and Intermediate-Risk Prostate Cancer / Rodda S., Tyldesley S., Morris W.J., Keyes M., et al. // Int. J Radiat. Oncol. Biol. Phys. – 2017 – V. 98 (2) – P. 286-295.
- Chan E. Decline in acute urinary toxicity: A long-term study in 2011 patients with prostate brachytherapy within a provincial institution / Chan E.K., Keyes M., Pickles T., et al. // Brachytherapy – 2014 – V. 13 (1) – P. 46-52.
- Cancer Stat Facts: Prostate Cancer. SEER, 2018. https://seer.cancer.gov/statfacts/html/prost.html.
- Draisma G. Lead time and overdiagnosis in prostate-specific antigen screening: importance of methods and context / Draisma G., Etzioni R., Tsodikov A., Mariotto A., Wever E., Gulati R., Feuer E. // J. Natl. Cancer Inst. – 2009 – V. 101 (6) – P. 374-383.
- Bolla M. External irradiation with or without long-term androgen suppression for prostate cancer with high metastatic risk: 10-year results of an EORTC randomised study / Michel Bolla, Geertjan Van Tienhoven, Padraig Warde et al. // Lancet Oncol. – 2010 – V. 11 (11) – P. 1066–1073.
- EAU Guidelines. Edn. presented at the EAU Annual Congress Barcelona 2019. ISBN 978-94-92671-04-2.
- Pilepich M. Androgen suppression adjuvant to definitive radiotherapy in prostate carcinoma – long-term results of phase III RTOG 85-31 / Pilepich M.V., Winter K., Lawton C.A., Krisch R.E., et al. // Int. J Radiat. Oncol. Biol. Phys. – 2005 – V. 61 (5) – P. 1285-1290.
- Vogelius I. Meta-analysis of the alpha/beta ratio for prostate cancer in the presence of an overall time factor: Bad news, good news, or no news? / Vogelius I.R., Bentzen S.M. // Int. J Radiat. Oncol. Biol. Phys. – 2013 – V. 85 (1) – P. 89-94.


