Сравнительная оценка реакций слизистой оболочки при разнофракционной химиолучевой терапии рака полости рта и ротоглотки
Автор: Раджапова М.У., Мардынский Ю.С., Гулидов И.А., Медведев В.С., Эфендиев В.А., Семин Д.Ю., Иванова И.Н., Дербугов Д.Н., Исаев П.А., Полькин В.В.
Журнал: Сибирский онкологический журнал @siboncoj
Рубрика: Клинические исследования
Статья в выпуске: 1 (43), 2011 года.
Бесплатный доступ
Изучена переносимость химиолучевой терапии с неравномерным подведением дневной дозы и стандартным облучением по раннему токсическому эффекту со стороны слизистых оболочек (мукозиту) у 229 больных с первичным раком слизистой оболочки полости рта и ротоглотки. Химиолучевая терапия с дроблением дневной дозы на две фракции 1 Гр и 2 Гр с 4-6- часовым интервалом по сравнению с химиолучевой терапией в режиме 1 Гр + 1,5 Гр и стандартным лучевым лечением сопровождалась достоверно большей частотой развития тяжелого мукозита III степени - 77,8 % против 40,5 % и 52,7 % соответственно (р
Рак слизистой оболочки полости рта и ротоглотки, осложнения химиолучевой терапии, мукозит, не- равномерная доза облучения
Короткий адрес: https://sciup.org/14055873
IDR: 14055873 | УДК: 616.31+616.321]-006.6+615.28+615.849-06
Comparative evaluation of reactions of the mucosa during differently fractionated chemoradiation therapy for oral and oropharyngeal cancer
The tolerance of chemoradiation therapy techniques including the non-uniform delivery of the daily dose and standard irradiation was studied taking into account an early toxic effect on the mucosal tissues known as mucositis. The clinical observation enrolled 229 patients with primary cancer of the oral and oropharyngeal mucosa. Chemoradiation therapy delivered at the daily dose, that was split into two fractions of 1 Gy and 2 Gy with a time interval of 4-6 hours between them, provoked a significantly higher incidence of severe (grade 3) mucositis compared to chemoradiation therapy with 1 Gy + 1.5 Gy and standard radiation therapy (77.8 % versus 40.5 % and 52.7 %, respectively, p
Текст научной статьи Сравнительная оценка реакций слизистой оболочки при разнофракционной химиолучевой терапии рака полости рта и ротоглотки
Актуальной проблемой клинической онкологии является лечение больных злокачественными новообразованиями полости рта и ротоглотки. Обращают на себя внимание высокие показатели запущенности при выявлении новообразований этих локализаций. Так, в 2007 г. у 68,7 % больных с этой патологией диагностирован местнораспространенный опухолевый процесс III–IV стадий. Показатель летальности уже на первом году после постановки диагноза у данной категории больных составляет более 40 %, а пятилетняя выживаемость не превышает 30 – 43 % [2, 4].
Клинический опыт отечественных и зарубежных исследователей свидетельствует о том, что наибольшего прогресса в терапии злокачественных опухолей полости рта и ротоглотки удалось достичь благодаря сочетанию облучения и химиотерапии при различной последовательности методов воздействия [1, 3, 6]. Однако основным лечебным подходом в большинстве случаев считается одновременная химиолучевая терапия [5, 6].
Одним из перспективных направлений противоопухолевой терапии злокачественных новообразований полости рта и ротоглотки являются разработка и активное внедрение в практику программ химиолучевого лечения с неравномерным дроблением дневной дозы облучения. Следует отметить, что пациенты с патологией данных локализаций относятся к тяжелой категории больных. Поэтому новые методики лечения в процессе терапии не должны ухудшать их состояние и по критерию «эффективность – токсичность» должны быть оптимальными. Наиболее частым и ранним токсическим осложнением химиолучевого лечения, ограничивающим его радикальность, являются тяжелые мукозиты III– IV степени, частота развития которых достигает 70 % и более [8]. В связи с этим оценка состояния слизистой оболочки полости рта и глотки при разработке и внедрении в клинику новых методик химиолучевого лечения рака головы и шеи представляется актуальной.
Целью исследования являлось изучение переносимости методик химиолучевого лечения с неравномерным подведением дневной дозы облучения по раннему токсическому осложнению со стороны слизистых оболочек полости рта и ротоглотки – мукозиту.
Материал и методы
В исследование включены 229 больных первичным раком слизистой оболочки полости рта и ротоглотки, пролеченных за период с 1990 по 2008 г. Среди этих больных рак ротоглотки диагностирован у 90 (39,5 %), полости рта – у 139 (60,7 %), из них 191 (83,4 %) мужчина и 38 (16,6 %) женщин, соотношение 5:1. Возраст пациентов варьировал от 21 до 81 года, в 60,3 % случаев диагноз установлен у лиц трудоспособного возраста от 40 до 60 лет. В структуре клинических наблюдений преобладали рак дна полости рта (28,8 %), языка (26,6 %), тонзиллярной области (17,5 %) и корня языка (16,2 %). Поражение ретромоллярной области, задней и боковой стенок глотки встречалось в 5,2 % и 5,7 % случаев соответственно.
Всем больным проводилась гистологическая верификация диагноза. Плоскоклеточный ороговевающий рак диагностирован в 65,9 %, плоскоклеточный неороговевающий – в 26,2 %, умереннодифференцированный плоскоклеточный – в 6,6 %, аденокистозный – в 1,3 % наблюдений.
Стадию заболевания устанавливали в соответствии с международной классификацией TNM (6-е издание 2002 г.) на основании общепринятых стандартных методов обследования, а также неинвазивных методов лучевой диагностики – С пиральной компьютерной томографии головы и шеи. Опухолевый процесс III и IV стадий диагностирован у 74,7 % пролеченных больных. Метастазы в регионарные лимфатические узлы обнаружены в 49,3 % наблюдений. Все больные в зависимости от метода лечения были распределены по трем основным лечебным группам (табл. 1).
Больным первой группы проводилась стандартная лучевая терапия в самостоятельном варианте – разовая очаговая доза (РОД) 2 Гр 5 раз в неделю до суммарной очаговой дозы (СОД) 60 Гр. Во второй и третьей группах пациентам проводили одновременную химиолучевую терапию с неравномерным подведением ежедневной дозы облучения. При этом во второй группе использовали дробление дозы на две фракции – 1 Гр и 1,5 Гр, а в третьей применили ускоренное фракционирование в режиме – 1 Гр + 2 Гр с 4 – 5часовым интервалом до СОД 60 Гр.
Распределение больных в зависимости от распространенности опухолевого процесса представлено в табл. 2. Как видно из таблицы, у больных c различными методами лечения преобладали запущенные стадии заболевания (III – IV).
Дистанционная гамма-терапия в статическом режиме проводилась на гамма-терапевтических установках типа «Рокус-АМ». Первичную опухоль с лимфатическими узлами первого регионарного барьера облучали через противолежащие боковые поля. Границы и размеры
Таблица 1
|
Группа |
Метод лечения |
Вариант подведения дозы (Гр) |
Количество больных |
|
1 |
Стандартная лучевая терапия (СЛТ) |
2 |
97 |
|
2 |
Одновременная химиолучевая терапия (ХЛТ-1) |
1+1,5 |
91 |
|
3 |
Одновременная химиолучевая терапия (ХЛТ-2) |
1+2 |
41 |
Таблица 2
Распределение больных в зависимости от распространенности опухолевого процесса
|
Стадия процесса |
Группы больных |
Всего |
||
|
СЛТ |
ХЛТ-1 |
ХЛТ-2 |
||
|
Стадия I |
3 (3,1 %) |
1 (1,1 %) |
- |
4 (1,7 %) |
|
Стадия II |
23 (23,7 %) |
21 (23,1 %) |
10 (24,4 %) |
54 (23,6 %) |
|
Стадия III |
37 (38,1 %) |
13 (14,3 %) |
9 (21,9 %) |
59 (25,8 %) |
|
Стадия IV |
34 (35,1 %) |
56 (61,5 %) |
22 (53,7 %) |
112 (48,9 %) |
|
Всего |
97 |
91 |
41 |
229 |
Распределение больных в зависимости от метода лечения
полей облучения подбирали индивидуально в зависимости от локализации и степени распространенности опухоли, а также регионарных метастазов. Среднюю и нижнюю группы лимфатических узлов шеи облучали через прямое переднее и заднее поле с экранированием хрящей гортани и спинного мозга. Интактные лимфатические узлы облучали до СОД в диапазоне 44–46 Гр, метастатические – 56 – 60 Гр. Пациентам с неполной регрессией регионарных метастазов выполнялось плановое иссечение лимфатических узлов через 4 – 5 нед после завершения противоопухолевой терапии.
В схему полихимиотерапии (ПХТ) были включены два препарата – цисплатин и 5-фторурацил. В первый день лечения, до начала лучевой терапии, внутривенно на фоне гипергидратации вводится цисплатин в дозе 100 – 120 мг/м2 в течение 30 мин, затем начинали в/в введение 5-фторурацила в дозе 3000 мг непрерывно в течение 72 ч при помощи инфузионного шприцевого насоса. Всего одновременно с лучевой терапией проводили 2 цикла полихимиотерапии с интервалом в 21 день. Расщепление курса лучевой и химиолучевой терапии использовали при развитии выраженных симптомов мукозита 3-й степени.
Клиническую оценку состояния слизистой оболочки полости рта и ротоглотки (степень мукозита) проводили в соответствии со шкалой RTOG/EORTC [7]. Также фиксировали длительность перерыва, в течение которого происходила регенерация слизистой оболочки, и величину СОД, которая была подведена к первичной опухоли до перерыва.
В качестве мер профилактики мукозита всем больным перед лечением проводили полноценную санацию полости рта и обучали пациентов правильному уходу за полостью рта. При воз- никновении мукозитов назначали стандартную терапию, направленную на купирование и ослабление субъективных симптомов, уменьшение воспаления, репарацию повреждений, профилактику инфекционных осложнений.
Результаты исследования обрабатывались с применением общепринятых методов вариационной статистики с использованием стандартных пакетов программ статистического анализа Statistica 6.0.
Результаты и обсуждение
Состояние слизистой оболочки полости рта и ротоглотки было оценено у всех пациентов, которым проводили противоопухолевую терапию. Следует отметить, что независимо от метода лечения острые лучевые реакции на слизистых оболочках возникали у 100 % пациентов и носили характер мукозитов различной тяжести, в основном II и III степени и у единичных больных – первой. При проведении химиолучевой терапии с дроблением дозы облучения 1 Гр и 2 Гр без перерыва пролечились 7,3 % больных, при стандартном лучевом лечении – 6,2 %, при химиолучевой терапии в режиме 1 Гр + 1,5 Гр – 11,0 %.
Сравнительный анализ частоты развития и степени тяжести мукозитов у больных исследуемых лечебных групп представлен на рис. 1. Полученные данные показывают, что химиолу-чевая терапия с дроблением дневной дозы на две фракции – 1 Гр и 2 Гр по сравнению со стандартным лучевым лечением и химиолуче-вой терапией в режиме 1 Гр + 1,5 Гр достоверно чаще сопровождалась развитием мукозитов III степени тяжести – 77,8 % (р<0,05). Частота возникновения мукозита III степени при стандартном лучевом лечении составила 52,7 % случаев, а при химиолучевой терапии с дроблением дозы
1 Гр и 1,5 Гр – 40,5 %. Длительность перерыва, необходимого для стихания выраженной симптоматики мукозита у больных со стандартной лучевой терапией, равнялась 11,3 ± 4,1 дня, с химиолучевой терапией в режиме 1 Гр + 1,5 Гр и 1 Гр + 2 Гр – 10,4 ± 2,3 дня и 11,6 ± 3,3 дня соответственно (р>0,05).
Результаты сравнения величины СОД, подведенной к первичной опухоли до перерыва, в различных лечебных группах представлены на рис. 2. Так, суммарная очаговая доза облучения на первичный очаг до перерыва у больных при стандартной лучевой терапии составила 30,2 ± 6,8Гр. В группе с химиолучевой терапией в режиме 1 Гр + 1,5 Гр этот показатель равнялся 34,7 ± 6,2 Гр. У больных в процессе химиолу-чевой терапии с подведением дозы двумя фракциями 1 Гр и 2 Гр СОД на первичную опухоль до перерыва составила 37,1 ± 5,9 Гр (р<0,05, по сравнению со СЛТ).
Полученные результаты свидетельствуют об удовлетворительной переносимости методик хи-миолучевого лечения с различными режимами дробления ежедневной дозы облучения (1 Гр и 1,5 Гр; 1 Гр и 2 Гр) по показателю токсичности – частоте и степени тяжести мукозитов в полости рта и ротоглотке. Химиолучевая терапия в ре- жиме 1 Гр + 2 Гр сопровождается более высокой частотой тяжелых мукозитов III степени по сравнению со стандартным лучевым лечением и химиолучевой терапией с дроблением дозы облучения 1 Гр и 1,5 Гр, однако длительность перерыва, необходимого для регенерации слизистых оболочек, не превышает таковую при двух других способах лечения. К тому же при режиме облучения 1 Гр + 2 Гр за меньшее время до перерыва к первичной опухоли подводится большая СОД, чем в двух других лечебных группах, что усиливает лучевое повреждение опухоли и снижает риск репопуляции опухолевых клеток. Можно предположить более тесную корреляцию между ускоренным фракционированием дозы облучения (1 Гр + 2 Гр) и биологическими характеристиками опухоли, прежде всего, такими как репарация и репопуляция, что делает эту методику перспективной в плане практического применения. Однако такое предположение нуждается в морфологическом подтверждении.
Таким образом, одновременная химиолу-чевая терапия с неравномерным подведением ежедневной дозы облучения двумя способами – 1 Гр + 1,5 Гр и 1 Гр + 2 Гр с 4 – 6-часовым интервалом до суммарной очаговой дозы 60 Гр
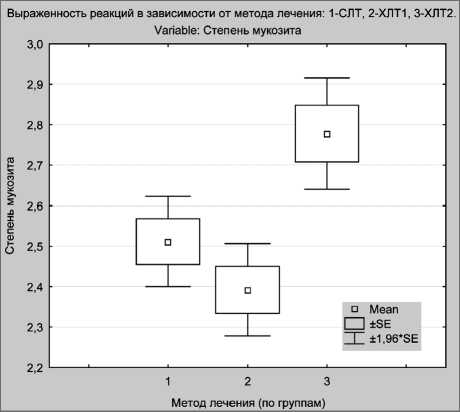
Рис. 1. Степень тяжести мукозита при различных методах лечения (χ2, непараметрический критерий). Примечание: СЛТ – стандартная лучевая терапия, ХЛТ 1 и ХЛТ 2 – одновременная химиолучевая терапия с дроблением дозы 1 Гр + 1,5 Гр и 1 Гр + 2 Гр соответственно
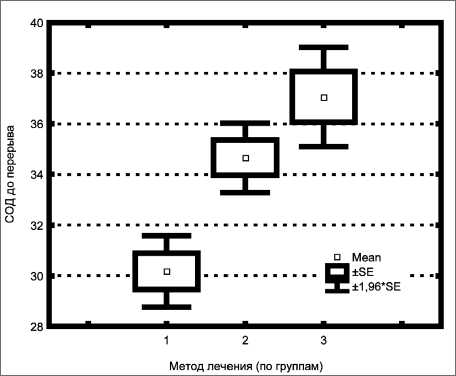
Рис. 2. Величина СОД, подведенной к первичной опухоли до перерыва лечения при различных методах облучения. Примечание: СЛТ – стандартная лучевая терапия, ХЛТ 1 и ХЛТ 2 – одновременная химиолучевая терапия с дроблением дозы 1 Гр + 1,5 Гр и 1 Гр + 2 Гр соответственно
по критерию токсичности лечения мукозиту – удовлетворительно переносится больными. Все пациенты заканчивают запланированный курс радикального лечения. Однако выбор наиболее оптимальной из представленных лечебных методик по показателю «эффективность – токсичность» можно будет сделать после изучения отдаленных токсических осложнений, в частности анализа лучевых повреждений, а также по результатам лечения. Это будет предметом дальнейшего исследования.


