Сравнительное исследование трех типов протезов, изготовленных методом электроспиннинга в эксперименте in vitro и in vivo
Автор: Попова Ирина Владимировна, Степанова А.О., Сергеевичев Д.С., Акулов А.Е., Захарова И.С., Покушалов А.А., Лактионов П.П., Карпенко А.А.
Журнал: Патология кровообращения и кардиохирургия @journal-meshalkin
Рубрика: Сосудистая хирургия
Статья в выпуске: 4 т.19, 2015 года.
Бесплатный доступ
Цель Изготовить и исследовать сосудистые протезы малого диаметра (менее 6 мм) методом электроспиннинга. Материалы и методы Разработали протокол изготовления сосудистых протезов методом электроспиннинга, из растворов синтетических полимеров и смесей синтетических полимеров с желатином, в том числе протокол изготовления малопроницаемого внутреннего слоя. In vitro и in vivo выполнили сравнительные испытания протезов. Исследовали прочность на передавливайие и прорыв нитью, устойчивость к разлохмачиванию слоев, совместимость с нативной артерией. Оценили время гемостаза при имплантации протезов, состоящих из различных комбинаций полимеров, а также их биосовместимость в различные сроки наблюдения. Результаты Протезы сосудов, изготовленные методом электроспиннинга с малопроницаемым внутренним слоем, обладают достаточной прочностью на разрыв нитью, высокой стабильностью в условиях гидродинамической нагрузки, не разлохмачиваются при разрезании и формируют плотный контакт с нативной артерией. Гистологическая оценка показала активное ремоделирование протезов сосудов: формирование характерной для кровеносного сосуда внутренней выстилки, среднего слоя из коллагена, эластина, гладкомышечных клеток и синтетических волокон, а также наружной соединительнотканной капсулы без признаков активного воспаления. Определение клеточных маркеров методом иммуногистохимии демонстрирует более интенсивное накопление гладкомышечных клеток в протезе из поликапролактона по сравнению с остальными исследуемыми протезами. Протезы из поликапролактона с желатином и малопроницаемым внутренним слоем и такие же протезы, внутренний слой которых изготовлен из сополимера молочной и гликолевой кислот с желатином и содержит малопроницаемый слой (полилактид-ко-гликолид с желатином и малопроницаемым внутренним слоем), быстрее по сравнению с протезами из чистого поликапролактона формируют эндотелиальную выстилку. Однако протезы, содержащие слой из полилактида-ко-гликолида, с течением времени теряют клеточный компонент, по-видимому, в связи с биодеградацией полилактида-ко-гликолида. Протез из поликапролактона с желатином и малопроницаемым внутренним слоем характеризуется способностью к ограниченному накоплению гладкомышечных клеток и постепенному заселению эндотелиальными клетками. Выводы Сравнение разных типов протезов, изготовленных с помощью электроспиннинга, позволило выявить варианты полимерной композиции и структуры трансплантата, которые обеспечивают их наилучшую био- и гемосовместимость. Разработанный нами протез сосуда из поликапролактона с мало проницаемым внутренним слоем можно рекомендовать для дальнейшей клинической апробации.
Электроспиннинг, поликапролактон, полилактид-ко-гликолид, малопроницаемый внутренний слой, неоинтима, иммуногистохимия, биосовместимость, сосудистый протез, имплантация
Короткий адрес: https://sciup.org/142140705
IDR: 142140705
Comparative study of three vascular grafts produced by electrospinning in vitro and in vivo
Objective. The study focused on the production and evaluation of small-diameter vascular grafts (less than 6 mm) by using an electrospinning approach. Methods. The protocols of vascular grafts (VG) to be produced from the solutions of synthetic polymers and their blends with gelatin including those with a semipermeable inner layer were developed. The comparative study of the grafts in vitro and in vivo was carried out. The resistance of VG to displacement, suture retention, layers snagging and compatibility with native artery walls were studied. Also assessed was the time of hemostasis when implanting the grafts consisting of various mixes of polymers, as well as their biocompatibility at different stages of observation. Results. VG produced by electrospinning and containing a semipermeable inner layer possess satisfactory mechanical properties, such as suture retention, resistance to displacement, stability during long term pulsatile stress, do not snag during implantation and form a tight contact with native artery walls. A histological study demonstrates active remodeling of VG including the growth of inner structure typical of a vessel, medium collagen/elastin layer with smooth muscle cells and synthetic fibers and an outer connective tissue capsule without any signature of inflammation. An immunohistochemical study demonstrates more efficient accumulation of smooth muscle cells in VG produced from polycaprolactone (PCL) as compared to other VG tested. VG produced from the PCL-gelatin blend and containing an inner semipermeable layer, as well as similar VG containing polylactic-co-glycolic acid (PLGA) in the inner semipermeable layer tended to produce an endothelial inner layer faster as compared to VG from PCL. However, VG with PLGA acid had a tendency to loose endothelial cells, possibly due to PLGA degradation. VG produced from PCL-gelatin blend and containing the inner semipermeable layer demonstrate limited accumulation of smooth muscle cells and progressive settlement with endothelial cells. Conclusion. A comparative study of different VG produced by electrospinning enables to select variants of polymeric composition and structure of the implant that provide the best bio- and hemocompatibility. VG produced by electrospinning from PCL-gelatin blend and supplied with a semipermeable layer can be recommended for subsequent clinical approbation.
Текст научной статьи Сравнительное исследование трех типов протезов, изготовленных методом электроспиннинга в эксперименте in vitro и in vivo
Болезни системы кровообращения стабильно являются основными причинами общей смертности и инвалидности населения [1–3]. Создание сосудистого протеза малого диаметра – актуальный вопрос ангиохирургии, что обусловлено дефицитом собственных сосудов для замещения пораженных участков артерий и вен [4, 5]. Применение биологических и синтетических протезов приводит к тромбозу, гиперплазии неоинтимы, поддержанию воспаления и требует постоянной антикоагулянтной терапии [6–8].
Новое направление протезирования кровеносных сосудов – метод электроспиннинга, позволяющий создать протез сосуда с требуемыми физико-химическими характеристиками, включая скорость его деградации. Пористая структура способствует активной миграции клеток в стенку протеза, формированию питающей кровеносной сети и внутреннего эндотелиального слоя, в отличие от протезов из политетрафторэтилена [9, 10]. Одновременное использование полимеров разного природного происхождения, лекарственных средств, высокомолекулярных соединений позволяет не только повысить способность к адгезии и пролиферации клеток, но и тромборезистентность и антибактериальные свойства таких заменителей сосудов [11, 12].
Цель исследования – разработка протокола изготовления протезов сосудов из смесей синтетических и биологических полимеров, в том числе и с непроницаемым для клеток крови внутренним слоем, оценка их физико-механических, биологических свойств и определение варианта протеза, рекомендуемого для клинической апробации.
Материал и методы
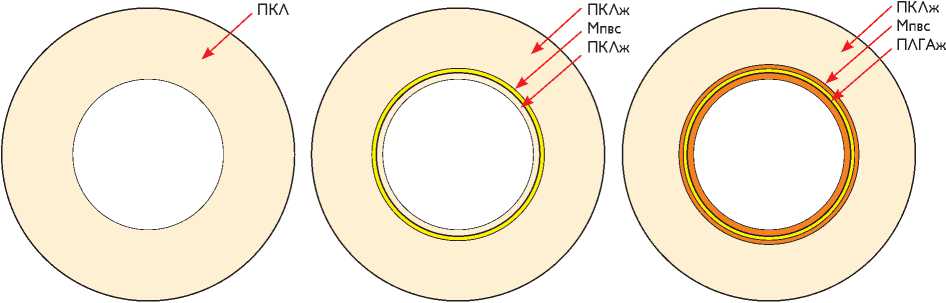
В рамках исследования изготовлены следующие варианты протезов сосудов (рис. 1).
-
1. Протез из поликапролактона (ПКЛ). Использовали раствор (7%, w/v) поликапролактона (Sigma, США, кат. № 44074-5G) в 1,1,1,3,3,3-гексафторизопропаноле (Sigma, США, кат. № 105228-100G, гексафторизопропанол).
-
2. Протез из поликапролактона с желатином кожи свиньи (Sigma, США, кат. № G2500-100G) и малопроницаемым внутренним слоем. Для введения желатина в состав полимерной нити предварительно готовили растворы синтетических полимеров и белка. Для получения 5% раствора синтетического полимера ПКЛ (5%, w/v): в 6 мл гексафторизопропанола растворили 350 мг ПКЛ и перемешали при комнатной температуре, затем перед электроспиннингом добавляли 1 мл 10% раствора желатина, растворенного в гексафторизопропаноле.
-
3. Протез из поликапролактона с желатином и внутренним слоем из полилактида-ко-гликолида (ПЛГА, Lactel, США, кат. № 1132-63-01) с желатином и малопроницаемым внутренним слоем. Использовали заранее приготовленные растворы полимеров: ПЛГА (10%, w/v), ПКЛ (5%, w/v) в гексафторизопропаноле, добавляли 10% раствор желатина (w/w).
Для создания малопроницаемого внутреннего слоя сначала наносили 10% от требуемого объема раствора (ПКЛ с желатином для протеза 2-го типа; ПЛГА с желатином для протеза 3-го типа). Затем останавливали процесс электроспиннинга и поверх слоя волокон наносили 0,044 мл нагретого до 37 °С 2% водного раствора желатина, распределяя его равномерно по поверхности протеза. Далее процесс электроспиннинга возобновляли в прежнем режиме (ПКЛ с желатином для протезов 2-го и 3-го типов). По завершении электроспиннинга протезы, содержащие желатин, инкубировали в растворе, содержащем 0,05 М гидрокарбоната натрия (NaHCO3) pH 9,0 в течение 5 мин, затем 2 ч в 2% растворе глутарового альдегида (Sigma, США, кат № G5882) в этом же буфере. По окончании инкубации в реакционную смесь вносили 1/10 объема 0,1 М раствора, содержащего глицин (Sigma, США, кат № G8898), оттитрованный соляной кислотой (глицин/HCl) до рН 9,0, инкубировали в течение 20 мин, затем помещали протез в раствор боргидрида натрия (NaBH4) (Sigma, США, кат № 71320) в концентрации 4 мг/мл и инкубировали еще 20 мин. Заготовку протеза сосудов отмывали от избытка реагентов трехкратной сменой апирогенной дистиллированной воды (по 5 мин, 5–10 мл на один протез/одну смену), один раз апи-рогенной дистиллированной водой (получена на установке aurium 611VF, Sartorius, США) с 2% глицерином (Sigma, США, кат № G8898). Готовые протезы сосудов высушивали в установке для вакуумной сушки в стерильных условиях. Общий объем раствора синтетических полимеров, затраченный на один протез, равен 0,5 мл.
Стендовые испытания
Структуру поверхности материалов исследовали с помощью сканирующей электронной микроскопии. Для этого образцы контрастировали напылением 10 нм золота и регистрировали изображение на электронном микроскопе JSM-6460 LV (Jeol, Япония). Эту часть работы выполняли в Отделе физико-химических методов исследования Института катализа им. Г.К. Борескова СО РАН.
Прочность на передавливание измеряли путем сдавливания протеза (1 см длиной, увеличение нагрузки с шагом в 2 г) до контакта стенок протеза между двумя параллельными поверхностями с оптическим контролем (микроскоп МИР-2, увеличение х 15).
а бв
Рис. 1. Варианты протезов: а – протез из поликапролактона; б – протез из поликапролактона с желатином и малопроницаемым внутренним слоем; в – протез из поликапролактона с желатином с внутренним слоем из полилактида-ко-глико-лида с желатином и малопроницаемым внутренним слоем
Для измерения прочности материала на прорыв нитью один край фиксировали, второй край на расстоянии 2 мм от конца протеза прошивали монофиламентной полипропиленовой нитью с диаметром 15 мкм (диаметр иглы 170 мкм) и к петле прикладывали увеличивающийся груз (с шагом 10 г). Прочностью считали максимальную нагрузку, при которой еще не наблюдается деформация/прорыв протеза.
Гидродинамические испытания протезов сосудов проводили на установке, состоящей из гидравлического и электронного блоков управления клапанами. Клапаны принудительно открывают и закрывают поток жидкости, что позволяет имитировать гидравлическую нагрузку, испытываемую сосудом в организме. Протезы испытывали путем приложения 500 000 циклов нагрузки давлением 100–200 мм рт. ст., после чего измеряли проницаемость протезов для воды и их диаметр.
Исследование на экспериментальных животных
Исследование на животных проводили, соблюдая «Правила работы с использованием экспериментальных животных» (приказ Министерства здравоохранения СССР от 12.08.1977 № 755 и приложения к приказу Министерства здравоохранения СССР № 565 от 04.10.1977). Крысам линии Wistar (n = 45) с ноября 2013 г. по июнь 2014 г. выполнили операции по замене участка брюшной аорты по ранее указанной нами технике имплантации [13].
Для оценки влияния типа протеза на степень кровопотери и длительность операции выполнили фиксацию времени гемостаза (время от снятия зажимов с аорты до прекращения кровотечения из области проколов иглой).
Гистология и иммуногистохимическое исследование
На сроке наблюдения 2, 4 и 20 нед. выполнили забор исследуемых трансплантатов. Трансплантаты фиксировали в 10% формалине на фосфатном буфере (Sigma, № кат. P4417-100TAB, США), после чего изготавливали серийные поперечные криосрезы с толщиной 10 мкм, используя криостат Microm HM-550 (Carl Zeiss, Германия). До момента окраски красителями срезы хранили в холодильной камере при температуре –18 °С.
Для гистологического исследования препараты окрашивали гематоксилином (Biovitrum, Россия) и эозином (Bio-Optica, Италия, № кат. 05-11007); методом фон Косса (Bio-Optica, Италия, № кат. 04-170801); методом Пикро – Маллори (Bio-Optica, Италия, № кат. 04-021822,), после чего высушивали и заключали под покровное стекло при помощи среды Bio Mount (Bio-Optica, Италия, № кат. 05-BM500). Анализ полученных материалов осуществляли с помощью микроскопа AxioVision FL-40 с программным пакетом AxioVision 3.1 (Carl Zeiss, Германия).
Для иммуногистохимического исследования препараты протезов и срезов протезов фиксировали в 4% растворе формальдегида (Sigma, США), инкубировали (только для

в


Рис. 2. Структура протезов сосудов, изготовленных методом электроспиннинга: а – по данным световой микроскопии, микроскоп SteReo Discovery V12, увеличение 56 (Zeiss, Germany); по данным сканирующей электронной микроскопии (LEO-1430, Jeol, Япония): б – вид изнутри; в – вид сбоку
препаратов протезов) в растворе 20% сахарозы в течение 1 ч и 30% растворе сахарозы в течение ночи, пермеабилизо-вали в растворе детергента Triton Х-100 в течение 1 ч (0,1% – для препаратов протезов, 1% – для срезов протезов). Им-мунофлуоресцентное окрашивание антителами к характерным маркерным белкам выполняли согласно рекомендациям производителя. Мы использовали антитела: anti-CD31 (Аbcam, США, № кат. ab64543 ), anti- α -sma (Dako, США, № кат. M0851), anti-collagen I (Аbcam, США, № кат. ab34710), anti-fibronectin (Аbcam, США, № кат. ab6328), anti-CD90 (Millipore, США, № кат. MAB1406), Alexa Fluor 568 goat anti-mouse IgG1 (Life Technologies, США, № кат. A21124), Alexa Fluor 488 goat anti-mouse IgG1 (Life Technologies, США, № кат. A21121), Alexa Fluor 568 goat anti-mouse IgG2a (Life Technologies, США, № кат. A21134), Alexa Fluor 568 goat anti-mouse IgG (H+L) (Life Technologies, США, № кат. A11031), Alexa Fluor 488 goat anti-mouse IgG (H+L) (Life Technologies, США, № кат. A11029).
Окраску изолектином (Isolectin GS-IB4 from Griffonia simplicifolia, США) Alexa Fluor® 594 Conjugate (Life
Technologies, США, № кат. I21413) проводили согласно протоколу фирмы-производителя. Готовые препараты заключали в среду Vectashield mounting medium with DAPI (Vector laboratories, США) и анализировали с помощью лазерного сканирующего инвертированного флуоресцентного микроскопа Zeiss LSM710. Изображения обрабатывали при помощи программного обеспечения ZEN (Carl Zeiss, Германия). Статистическую обработку данных проводили с использованием программы Microsoft Office Excel 2010 и программного пакета Statistica 6.0, достоверность различия рассчитывали по U-критерию Манна – Уитни и принималась при p<0,05.
Результаты
По результатам сканирующей электронной микроскопии выявили, что изготовленные матриксы из ПКЛ состоят из волокон диаметром в среднем 1 мкм и образуют между собой поры размером 6,6 мкм (рис. 2)
Прочность протезов на передавливание составила не менее 20±2 г силы, а прочность на прорыв нитью – не менее
|
Таблица 1 Распределение |
животных по |
полу в группах |
|
|
Показатели, |
1 группа, |
2 группа, |
3 группа, |
|
n (%) |
n = 15 |
n = 15 |
n = 15 |
|
Самка |
5 (33,3) |
7 (46,7) |
9 (60,0) |
|
Самец |
10 (66,7) |
8 (53,3) |
6 (40,0) |
Представлено среднее значение
160±20 г силы для всех типов протезов. При исследовании влияния гидродинамических нагрузок – более 500 000 циклов с перепадами давления физраствора 100–200 мм рт. ст. – обнаружено, что протезы с мпвс не изменяют параметров проницаемости, равно как и структуры, то есть слои не распадались на волокна. Таким образом, протезы такого типа демонстрируют высокую функциональную стабильность.
Имплантировали протезы в инфраренальный отдел аорты 45 крысам, среди них 21 (46,7%) самка и 24 (53,3%) самца (табл. 1).
При оценке длительности операции более высокие показатели обнаружили при протезировании трансплантата из поликапролактона с желатином и малопроницаемым внутренним слоем, что связано с анатомическими особенностями и небольшими техническими затруднениями при выделении магистральных сосудов у животных этой группы, однако отличие не было статистически значимым. Время гемостаза и степень пропитывания протеза кровью были значительно меньше у протезов, содержащих малопроницаемый внутренний слой (табл. 2).
Интраоперационная оценка качества изготовленных протезов показала, что они устойчивы к разлохмачиванию при отрезании части ножницами. В трансплантатах с малопроницаемым внутренним слоем нет кровопотери через проколы атравматическими иглами и нитями (Primelen 8.0), в отличие от протезов без такого слоя. При формировании анастомоза не определяется подворачивания краев трансплантата, а об- ласть соединения протеза с нативной артерией представлена в виде плотного контакта. Все типы исследуемых протезов сохраняют свою цилиндрическую форму на протяжении имплантации, однако при сдавливании пинцетом пропитанный физраствором протез из поликапролактона с желатином и малопроницаемым внутренним слоем из полилакти-да-ко-гликолида увеличивает свою податливость, в отличие от протезов, не содержащих полилактид-ко-гликолид, что, по-видимому, связано с более жесткой структурой слоя из полилактида-ко-гликолида.
В момент забора экспериментальных протезов в одном случае мы выявили трансплантат в группе поликапролактона с желатином и малопроницаемым внутренним слоем с наличием пристеночного тромба (подтверждено гистологически). С помощью операционного микроскопа OPMI PICO (Carl Zeiss, Германия) обнаружили, что участок повреждения имел овальную форму зоны уплотнения внутренней выстилки бордово-коричневого цвета (наличие организованного плотного тромба), занимающей 1/3 длины дистальной части трансплантата по задней поверхности. Измененный участок не сообщался с внутренним просветом протеза и не распространялся на его толщу, а также не имел свежих тромботических наложений. Вероятно, это связано не с тромбогенностью протеза, а с технической погрешностью хирургического вмешательства (например грубая манипуляция пинцетом в зоне анастомоза).
С помощью окраски препаратов гемотоксилином и эозином, по фон Коссу, Пикро – Маллори согласно срокам наблюдения можно выделить некоторую этапность вживления протезов (рис. 3).
В момент первичного набухания, которое определяется на второй неделе, гистологически выявляются свежие форменные элементы крови (эритроциты) в толще протеза, при этом их обнаруживают только во внутреннем слое протезов с малопроницаемым внутренним слоем; в наружной части стенки они практически отсутствовали. По мере увеличения сроков наблюдения происходило уменьшение количества
Таблица 2 Время операции и окклюзии аорты в группах
|
Показатели |
Общее время операции, мин |
Время окклюзии аорты, мин |
Время гемостаза, мин |
|
1 группа: протез из поликапролактона |
103±3,4 |
55,8±1,4 |
9,2±0,35 |
|
2 группа: протез из поликапролактона с желатином и малопроницаемым внутренним слоем |
112,4±2,6 |
58,8±1,4 |
5,6±0,3 |
|
3 группа: протез из поликапролактона с желатином и малопроницаемым внутренним слоем из полилактида-ко-гликолида |
103,8±3 |
57,4±1,5 |
5,4±0,26 |
|
р |
>0,05 |
>0,05 |
<0,05 |
Представлено среднее значение ± ошибка среднего
Пропитывание стенки протеза компонентами крови
(первичное набухание) 2-я нед. наблюдения
Постепенное уменьшение толщи протеза, начало формирования внутренней выстилки
4-я нед. наблюдения
Увеличение толщины внутренней выстилки за счет накопления клеточных
компонентов и волокон 20-я нед. наблюдения

Рис. 3. Этапы вживления экспериментальных протезов в артериальную позицию свежих эритроцитов, при этом к 20-й неделе они не обнаружены в протезах с мпвс и в единичном количестве выявлены в протезах из поликапролактона.
При окраске гемотоксилином и эозином и по Пикро – Маллори мы выявлили, что образование наружного соеди-нительно-тканного слоя с четкими характерными компонентами и питающими его кровеносными сосудами наиболее выражено у протезов, содержащих мпвс на всех сроках наблюдения. Их внутренняя выстилка имела вид тонкого компактного ровного слоя, без резких границ с поверхностью синтетического материала и плавно переходящего с нативной артерии на протез, в отличие от протезов, не имеющих такого слоя (рис. 4).
Окраска по методу фон Косса позволила оценить степень минерализации ткани, то есть выявить выпавшие в ткани нерастворимые фосфаты кальция. На всех сроках наблюдения во внутреннем слое определяется небольшое количество фосфатов кальция, причем у протезов из поликапролактона с желатином и малопроницаемым внутренним слоем и протезов из поликапролактона с желатином и малопроницаемым внутренним слоем из полилактида-ко-глико-лида зона ограничена малопроницаемым внутренним слоем, а у протеза из поликапролактона отмечалось распространение и на более наружную часть протеза.
При выполнении иммуногистохимического исследования на второй неделе наименьшее количество клеток на внутренней поверхности выявили в структуре протезов 2-го типа, в протезах из ПКЛ наблюдали значительное накопление клеток, а в протезах 3-го типа внутренняя выстилка представляла собой слои клеток разной толщины. По мере увеличения сроков наблюдения количество гладкомышечных клеток и степень их проникновения в толщу протеза прогрессивно увеличивалось. Наибольшее количество мар- керов эндотелиальных (CD31) и гладкомышечных клеток (а-SMA) обнаружили на четвертой неделе у протеза из поликапролактона с желатином и малопроницаемым внутренним слоем из полилактида-ко-гликолида. Однако на 20-й неделе содержание эндотелиальных (CD31) маркеров значительно снижалось, что, скорее всего, связано с деградацией полимера (ПЛГА), которая приводила к деструкции внутреннего слоя и потере клеточного компонента внутренней выстилки. В толще исследуемых протезов на 20-й неделе отмечали повышенную концентрацию гладкомышечных клеток (а-SMA), что свидетельствует о формировании сократительного слоя сосуда и/или неоинтимы [9]. Протез из ПКЛ с увеличением сроков наблюдения характеризовался прогрессирующим накоплением количества гладкомышечных клеток во внутреннем слое, что характерно для растущей неоинтимы [10]. Протез ПКЛ с желатином и мпвс демонстрировал небольшое количество гладкомышечных клеток и постепенное формирование тонкого внутреннего слоя с наличием эндотелиальных клеток (рис. 5). Как описано в литературе, у всех типов протезов формирование внутреннего слоя происходило в большей степени путем миграции клеток с нативной артерии на трансплантат. При этом отмечался достаточно плотный контакт «конец в конец» между сосудами.
На четвертой неделе количество маркеров межклеточного матрикса (фибронектин, коллаген) определяется в малом количестве у всех экспериментальных протезов, однако на 20-й неделе наибольшее количество выявлено в протезе из поликапролактона с желатином и малопроницаемым внутренним слоем из полилактида-ко-гликолида. В протезе 1-го типа коллаген и фибронектин представлены в большей концентрации (межклеточная локализация матрикса), чем в протезе 2-го типа (с тенденцией к внутриклеточной локализации).
а
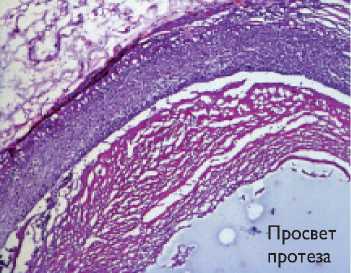
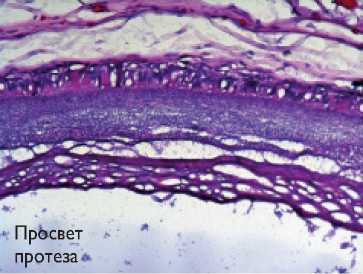
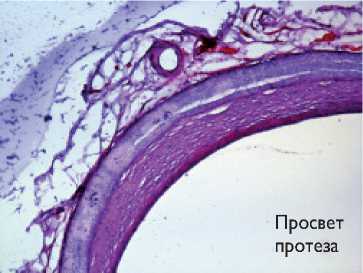
Рис. 4. Окраска гемотаксилином и эозином сосудистых протезов, 20-я неделя наблюдения, микроскоп AxioVision FL-40, увеличение х 100: а – протез из поликапролактона; б – протез из поликапролактона с желатином и малопроницаемым внутренним слоем; в – протез из поликапролактона с желатином и малопроницаемым внутренним слоем из полилакти-да-ко-гликолида
Обсуждение
В многочисленных публикациях отмечено, что создание надежного длительно функционирующего сосудистого протеза малого диаметра (менее 6 мм) – актуальная задача сосудистой хирургии [1, 2, 9].
Несмотря на большое количество экспериментальных и теоретических исследований, касающихся способов изготовления протезов кровеносных сосудов методом электроспиннинга, положительных результатов их клинического использования нет. Некоторые авторы изготавливают протезы сосудов, используя одновременно свойства электроспининга и электроспрея, другие путем центробежного литья с последующей укладкой волокон, полученных электроспиннингом, а третьи делают акцент на формировании коаксильных волокон, то есть имеющих в своей структуре ядро и оболочку [14–16]. Отсутствие системного подход к исследованию свойств материалов и интерпретации результатов, в соответствии с требованиями регламентирующих документов, вызывает трудности по оптимизации конструкции и технологии изготовления таких протезов. Большинство исследователей поддерживают формирование трансплантатов из нескольких слоев по примеру нативной артерии, однако нет данных о стабильности материала в условиях гидродинамической нагрузки, а также оценки хирургического качества конструкций [9, 10, 17].
В данном исследовании разработан оригинальный протокол изготовления протезов сосудов с малопроницаемым внутренним слоем, показатели которых не уступают по прочностным и биологическим характеристикам протезам, которые применяются в повседневной клинической практике. Протезы легко поддаются рассечению в любом направлении, сохраняют первоначальную форму, что позволяет интраоперационно создавать как прямой, так косой тип анастомозов. Подобранная полимерная композиция, включающая биополимер – желатин, позволяет сохранять функциональные свойства протеза в кровеносном русле, при этом не вызывает чрезмерного увеличения толщины внутреннего слоя длительное время. Введение в со-
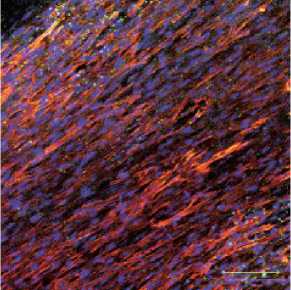
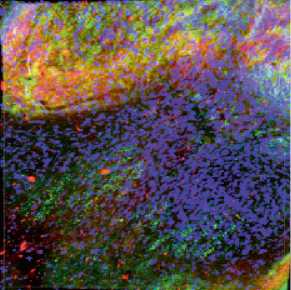
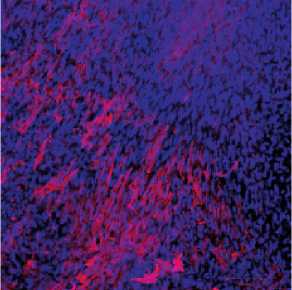
Рис. 4. Иммуногистохимическое исследование на 20-й неделе наблюдения, красный– маркер гладкомышечных клеток (αSMA), зеленый – эндотелиальный маркер (CD31): а – протез из поликапролактона; б – протез из поликапролактона с желатином и малопроницаемым внутренним слоем; в – протез из поликапролактона с желатином и малопроницаемым внутренним слоем из полилактида-ко-гликолида став протеза сосуда малопроницаемого внутреннего слоя позволило повысить его герметичность, снизить время гемостаза интраоперационно.
Известно, что показатели скорости кровотока в трансплантате влияют на его функциональную состоятельность в отдаленном периоде наблюдения. Чем быстрее и объемнее поток крови в сосуде, тем менее продолжителен контакт ее компонентов с его поверхностью и тем меньше возможности отложений толстого слоя фибрина. Ранее мы указывали хорошую проходимость протезов, изготовленных по нашему протоколу [13]. В этом исследовании мы подтвердили, что протезы с мпвс обладают хорошей гемосовместимостью и биосовместимостью. При гистологическом исследовании это выражается в постепенном их заполнении структурными элементами, характерными для кровеносного сосуда.
Протезы, содержащие во внутреннем слое полилак-тид-ко-гликолид и имеющие мпвс, более эффективно заселялись эндотелиальными клетками (уже на 4-й недели), однако в связи с быстрой деградацией полимера значительно теряли их с течением времени. В связи с чем мы не рекомендуем включать синтетически полимер (ПЛГА) в качестве самостоятельного внутреннего слоя протеза, так как это затягивает процесс образования неоинтимы. Сравнение исследуемых типов протезов показало, что протез из ПКЛ с желатином и мпвс интегрирует с артериальной стенкой, не склонен к формированию неоинтимы, а постепенно формирует внутреннюю выстилку при сохранении достаточного внутреннего просвета.
Выводы
-
1. Разработанный протокол изготовления протезов с малопроницаемым внутренним слоем позволяет интраоперационно снизить время гемостаза и сохранить длительную функциональную стабильность конструкции в условии пульсирующего потока крови.
-
2. Протезы, изготовленные методом электроспиннинга, сохраняют форму и обладают приемлемыми физическими характеристиками, что позволяет хирургу без усилий формировать различные типы анастомозов с нативной артерией.
-
3. При имплантации протезов, изготовленных с помощью электроспиннинга, не следует позиционировать зажим на протезе или цеплять его пинцетом, особенно в зоне анастомоза, так как это может привести к тромбозу или аневризме.
-
4. Протезы сосудов из поликапролактона с желатином и малопроницаемым внутренним слоем обладают биосовместимостью и тромборезистентностью, не склонны к формированию обширной неоинтимы и кальцификации.
Исследование выполнено при поддержке гранта Российского научного фонда (проект № 14-15-00493). Авторы заявляют об отсутствии конфликта интересов.
Список литературы Сравнительное исследование трех типов протезов, изготовленных методом электроспиннинга в эксперименте in vitro и in vivo
- Danaei G., Ding E.L., Mozaffarian D., Taylor В., Rehm J., Murray C.J., Ezzati M. The preventable causes of death in the United States: comparative risk assessment of dietary, lifestyle, and metabolic risk factors//PLoS Med. 2009. Vol. 6. № 4. P. e1000058.
- Покровский A.B., Гонтаренко В.Н. Состояние сосудистой хирургии в России в 2012 году. М.: Российское общество ангиологов и сосудистых хирургов, 2013. 95 с.
- Чернявский А.М., Едемский А.Г., Чернявский М.А., Виноградова Т.Е. Гибридные технологии при хирургическом лечении сочетанного атеросклеротического поражения коронарных и сонных артерий//Патология кровообращения и кардиохирургия. 2013. № 1. С. 45-50.
- Veith F.J., Moss C.M., Sprayregen S., Montefusco C. Preoperative saphenous venography in arterial reconstructive surgery of the lower extremity//Surgery. 1979. Vol. 85. № 3. P. 253-256.
- Klinkert P., Post P.N., Breslau P.J., van Bockel J.H. Saphenous vein versus PTFE for above-knee femoropopliteal bypass: a review of the literature II Eur. J. Vase. Endovasc. Surg. 2004. Vol. 27. P. 357-362.
- Rossi G., Munteanu F.D., Padula G., Carillo F.J., Lord J.W. Nonanastomotic aneurysms in venous homologous grafts and bovine heterografts in femoropopliteal bypasses//Am. J. Surg. 1976. Vol. 132. P. 358-362.
- Rychlik I.J. Davey P., Murphy J., O'Donnell M.E. A meta-analysis to compare Dacron versus polytetrafluroethylene grafts for abov knee femoropopliteal arterybypass//J. Vase. Surg. 2014. Vol. 60. № 2. P. 506-515.
- Anderson J.M. Inflammatory response to implants. ASAIO Trans. 1988. Vol. 34. P. 101-7.
- Mugnai D., Tille J.C., Mrowczynski W., de Valence S., Montet X., Moller M., Walpoth B.H. Experimental noninferiority trial of synthetic small-caliber biodegradable versus stable vascular grafts. II Journal of Thoracic and Cardiovascular Surgery. 2013. Vol. 146. P. 400-407.
- de Valence S., Tille J.-C., Mugnai D., Mrowczynski W, Gurny R., Moller M., Walpoth B.H. Long term performance of polycaprolactone vascular grafts in a rat abdominal aorta replacement model Original Research//Article Biomaterials. 2012. Vol. 33. P. 38-47.
- Hashi C.K., Derugin N.,Janairo R.R., Lee R., Schultz D., Lotz J., Li S. Antithrombogenic Modification of Small-Diameter Microfibrous Vascular Grafts//Arteriosclerosis, Thrombosis, and Vascular Biology. 2010. Vol. 30. P. 1621-1627.
- Luong-Van E., Griundahl L., Chua K.N., Leong K.W., Nurcombe V., Cool S.M. Controlled release of heparin from poly(e-caprolactone) electrospun fibers//Biomaterials. 2006. Vol. 27. P. 2042-50.
- Попова И.В., Степанова А.О., Плотникова Т.А., Сергеевичев Д.С., Акулов А.Е., Покушалов А.А., Лактионов П.П., Карпенко А.А. Изучение проходимости сосудистого протеза, изготовленного методом электроспиннинга//Ангиология и сосудистая хирургия. 2015. № 2. С. 136-142.
- Zhang Y., Huang Z.M., Xu X., Lim С.Т., Ramakrishna S. Preparation of core-shell structured PCL-r-gelatin Ы-component nanofibers by coaxial electrospinning//Chemistry of Materials. 2004. Vol. 16. № 18. P. 3406-3409.
- Hasan A., Memic A., Annabi N., Hossaind M., Paula A., Dokmecia M.R., Dehghanie F., Khademhosseini A. Electrospun scaffolds for tissue engineering of vascular grafts//Acta Biomaterialia. 2014. Vol. 10. P. 11-25.
- Uttayarat P., Perets A., Li M., Pimton P., Stachelek S.J., Alferiev l„ Composto R.J., Levy R.J., Lelkes P.l. Micropatterning of three-dimensional electrospun polyurethane vascular grafts//Acta Biomaterialia. 2010. Vol. 6. P. 4229-4237.
- Han F., Jia X., Dai D., Yang X., Zhao J., Zhao Y„ Fan Y., Yuan X. Performance of a multilayered small-diameter vascular scaffold dual-loaded with VEGF and PDGF//Biomaterials. 2013. Vol. 34. P. 7302-13.


