Сравнительный анализ результатов хирургического лечения выпадения прямой кишки
Автор: Акилов Х.А., Садыков Р.А., Рустамов А.Э.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Оригинальные статьи
Статья в выпуске: 3 т.18, 2023 года.
Бесплатный доступ
Обоснование: Выпадение прямой кишки (ВПК) на всю толщину, или процидентия, является доброкачественным состоянием, которое определяется как циркулярное выпячивание всех слоев стенки прямой кишки через анальный сфинктер. Ежегодная заболеваемость составляет 2,5 случая на 100 000 человек. Двумя наиболее распространенными операциями на промежности являются операция Делорма, которая представляет собой мукозэктомию и ректальную пликацию, и промежностную ректосигмоидэктомию, также известную как операция Альтемайера, которая представляет собой иссечение прямой кишки на всю толщину. До сих пор нет существенных доказательств преимущества между промежностным и абдоминальным доступом или между резекцией или отсутствием резекции в любом доступе. В связи с вышеуказанным необходимость продолжения разработки новых технологий хирургической коррекции ВПК не вызывает никаких сомнений. Цель: улучшение результатов хирургического лечения ВПК путем разработки нового метода оперативного вмешательства с использованием отечественных имплантатов и лазеров.Методы: Исследование охватило период с 2013 по 2023 гг., всего проанализированы результаты операций у 102 пациентов с ВПК 2-3 стадии. Все больные были оперированы на базе Республиканской клинической больницы №1. Все пациенты были распределены на две группы. В основную группу включено 49 пациентов, оперированных по усовершенствованной методике за 2018-2023 гг. Группу сравнения составили 53 пациента, которые были оперированы за 2013-2018 гг. по традиционной методике ректопексии по Уэлсу. Результаты: За счет использования лазерных технологий и композитного материала поверх сетчатого протеза новый метод позволил добиться стойкого гемостаза в зоне операции, а также предупредить развитие локального спаечного процесса и рубцовой деформации в зоне фиксации кишки протезом. В целом разработанный вариант выполнения ректопексии позволил сократить частоту отдаленных послеоперационных осложнений, требующих дополнительных хирургических мероприятий или (и) существенно влияющих на качество жизни пациентов с 34,0 до 10,2%, что обеспечило улучшение доли достигнутых хороших результатов операций с 34,0 до 69,4% и сокращение частоты неудовлетворительных результатов с 24,5 до 8,2 %. Заключение: Внедрение в клиническую практику разработанного способа хирургического лечения ВПК за счет использования сетчатого имплантата, покрытого композитным материалом, а также диодного лазерного воздействия на пресакральную область позволило улучшить качество течения раннего послеоперационного периода со снижением частоты ближайших осложнений с 18,9 до 4,1% (χ2 = 5,362; df = 1; p = 0,021), сократить продолжительность всего госпитального этапа с 12, 6±2,0 до 10,8±1,3 суток (t = 5,14; p function show_abstract() { $('#abstract1').hide(); $('#abstract2').show(); $('#abstract_expand').hide(); }
Прямая кишка, выпадение, пресакральная фасция, рецидив, сетчатый имплантат
Короткий адрес: https://sciup.org/140301238
IDR: 140301238 | DOI: 10.25881/20728255_2023_18_3_80
Comparative analysis of the results of surgical treatment of rectal prolapse
Backgraund: Rectal prolapse (RP) to the full thickness, or procidentia, is a benign condition, which is defined as a circular protrusion of all layers of the rectal wall through the anal sphincter. The annual incidence is 2.5 cases per 100,000 people. The two most common operations on the perineum are Delorme’s operation, which is a mucosectomy and rectal plication, and perineal rectosigmoidectomy, also known as Altemeyer’s operation, which is a full-thickness excision of the rectum. So far, there is no substantial evidence of an advantage between perineal and abdominal access, or between resection or no resection in either access. In connection with the above, there is no doubt about the need to continue developing new technologies for surgical correction of the RP. Aims: to improve the results of surgical treatment of the RP by developing a new method of surgical intervention using domestic implants and lasers. Materials and methods: The research covered the period from 2013 to 2023, in total, the results of operations in 102 patients with RP stage 2-3 were analyzed. All patients were operated on the basis of the Republican Clinical Hospital No. 1. According to the performed interventions, all patients were divided into two groups. The main group included 49 patients operated according to the improved technique for 2018-2023. The comparison group consisted of 53 patients who were operated for 2013-2018 according to the traditional Wells rectopexy technique. Results: Due to the use of laser technologies and composite material on top of a mesh prosthesis, the new method made it possible to achieve stable hemostasis in the area of surgery, as well as to prevent the development of a local adhesive process and scar deformation in the area of fixation of the intestine with a prosthesis. In general, the developed version of rectopexy made it possible to reduce the frequency of long-term postoperative complications requiring additional surgical measures or (and) significantly affecting the quality of life of patients from 34.0% to 10.2%, which ensured an improvement in the proportion of achieved good results of operations from 34.0% to 69.4% and a reduction in the frequency of unsatisfactory results from 24.5% to 8.2%. Conclusions: The introduction into clinical practice of the developed method of surgical treatment of rectal prolapse through the use of a mesh implant coated with a composite material, as well as diode laser exposure to the presacral region, improved the quality of the course of the early postoperative period with a decrease in the frequency of immediate complications from 18.9 to 4.1% (χ2 = 5.362; df = 1; p = 0.021), reduce the duration of the entire hospital stage from 12.6±2.0 to 10.8±1.3 days (t = 5.14; p function show_eabstract() { $('#eabstract1').hide(); $('#eabstract2').show(); $('#eabstract_expand').hide(); }
Текст научной статьи Сравнительный анализ результатов хирургического лечения выпадения прямой кишки
Выпадение прямой кишки (ВПК) является распространенным состоянием, при котором существуют противоречивые мнения об оптимальном хирургическом лечении [1]. Существующая литература в основном состоит из серий случаев с недостатком доказательств, де- монстрирующих текущую, реальную практику. Тотальное или полное ВПК представляет собой периферическое выпячивание стенки прямой кишки на всю толщину через задний проход [2]. Причина заболевания неизвестна, но анатомические нарушения обычно обнаруживаются

у пациентов с тотальным ВПК. Это прямой ход прямой кишки, отсутствие фасциальных прикреплений прямой кишки к крестцу, избыточная сигмовидная кишка, диастаз мышцы, поднимающей задний проход, аномально глубокое дугласово пространство и непроходимость заднего прохода [3]. ВПК на всю толщину может возникнуть у мужчин и женщин любого возраста. Тем не менее, это чаще встречается у женщин, что отражает тот факт, что акушерские травмы являются его наиболее частой причиной [4]. Влияние на качество жизни может быть очень серьезным. У пациентов с тотальным пролапсом прямой кишки появляется припухлость на анальном краю, как правило, после дефекации, которая может уменьшиться спонтанно или потребовать уменьшения давления пальцами. Это следует отличать от выпадения слизистой оболочки или геморроя. Многие пациенты сообщают о недержании кала, которое может быть пассивным недержанием, императивным недержанием или выделением слизи (загрязнением). Тотальное ВПК также может вызывать боль, изъязвление, кровотечение, ущемление и даже гангрену [5].
Описано несколько процедур для коррекции ВПК на всю толщину. Обычно возможны два подхода к лечению пациентов. Промежностный доступ с процедурами Делорма и Альтемайера все реже предлагается пациентам из-за высокой частоты рецидивов. В настоящее время общепризнано, что абдоминальные операции, в том числе ректопексия к мысу, имеют меньшую частоту рецидивов и лучший функциональный результат и поэтому предпочтительнее операций на промежности [6]. С момента его первого описания Орром в 1953 г. и модификации, введенной Лойгом в 1984 г. процедура ректопексии развивалась на протяжении многих лет и стала операцией выбора в случае полного ВПК, а также в случаях других видов дисфункции задней части тазового дна, таких как внутреннее ВПК и энтероцеле [7; 8].
Продолжаются споры о том, какой тип фиксации сетки является оптимальным для ректопексии. До настоящего времени не проводилось рандомизированных исследований, сравнивающих использование швов, скобок или кнопок для фиксации сеток к прямой кишке или крепления к крестцовому выступу. Другой спор касается того, какой тип сетки лучше всего подходит для передней ректопексии. Smart и коллеги опубликовали систематический обзор 13 обсервационных исследований, в которых сообщается о результатах 866 пациентов, перенесших переднюю ректопексию [9]. Синтетическая сетка использовалась у 767 пациентов, а биологическая — у 99. Не было различий в частоте рецидивов (3,7% против 4%, р = 0,78) или осложнений, связанных с использованием сетки (7% против 0%, р = 0,78). Еще одним важным недостатком биологических трансплантатов является более высокая стоимость по сравнению с синтетической сеткой [10].
Таким образом, результаты лечения все еще не могут полностью удовлетворять колопроктологов и хирургов занимающихся этой проблемой, и свидетельствуют о не- обходимости разработки новых способов оперативной коррекции ВПК, а также современных методов улучшения результатов хирургического лечения этой сложной патологии.
Цель
Целью настоящей работы явилось улучшение результатов хирургического лечения ВПК путем разработки нового метода оперативного вмешательства с использованием отечественных имплантатов и лазеров.
Методы
Дизайн исследования
Дизайн исследования: обсервационное, одноцентровое, одномоментное, выборочное, контролируемое, рандомизированное исследование.
Выполнение клинической части исследований охватило период с 2013 по 2023 гг., всего анализированы результаты операций у 102 пациентов с ВПК 2–3 стадии. Все больные были оперированы на базе Республиканской клинической больницы №1. Все пациенты были распределены на две группы. В основную группу включено 49 пациентов, оперированных за 2018–2023 гг. Группу сравнения составили 53 пациента, которые были оперированы за 2013–2018 гг. по традиционной методике ректопексии по Уэлсу.
При распределении больных с ВПК по полу и возрасту отмечено, что в обеих группах чаще всего страдали женщины среднего возраста, т.е. 50–59 лет. У женщин риск развития ВПК был в 6 раз выше, чем у мужчин.
Жалобы пациентов включали запоры, ВПК при акте дефекации и при физических нагрузках и при ходьбе. Длительность заболевания была от 6 месяцев до 5 лет.
Status localis. Все пациенты подлежали осмотру на гинекологическом кресле, которое позволяет обнаружить ВПК, когда при натуживании происходит выпячивание всех слоев кишечной стенки за пределы анального канала. Оценивалась форма выпадающего участка кишки (цилиндра, шара разной длины и ширины). Во время пальпации кишки всегда определялся слизистый слой и мышечные слои.
Абсолютно у всех больных ВПК сопровождалось несостоятельностью анального сфинктера (НАС). В группах преобладали больные со II стадией НАС (58,5 и 57,1%, соответственно). У 12,2% больных в группе сравнения и 17% в основной группе наблюдалась задержка бария в толстом кишечнике более 96 часов; 72–96 часов у 18,4 и 18,9%, соответственно, 48–72 часа 32,7 и 35,8%; до 48 часов — у 36,7 и 28,3% пациентов.
Приведенные данные по клиническому материалу в обеих группах показали абсолютное соответствие групп для проведения сравнительного анализа по всем основным критериям: пол, возраст, тяжесть основной и сопутствующей патологии. В обеих группах объем предоперационной диагностики и послеоперационной реабилитации были абсолютно идентичными. По ре-
зультатам клинико-лабораторных и инструментальных методов, а также тяжести течения основной патологии и сопутствующих заболеваний пациенты в обеих группах были сопоставимы.
Усовершенствованный способ хирургического лечения ВПК включал лапаротомию, рассечение тазовой брюшины, выделение прямой кишки до тазового дна, имплантация полипропиленовой сетки к пресакральной фасции в области промонториума, ректопексию к сетке путем оборачивания ее вокруг прямой кишки на 270° с фиксацией краев швами, отличающимся тем, что перед имплантацией полипропиленовой сетки к пресакральной фасции на пресакральную область воздействуют диодным лазером с длиной волны 1630 нм, мощностью 7 Вт в сканирующем режиме, при этом каждые 0,5 см2 облучают в течение 2 с, после имплантации сетки на нее наносят порошок Хемобен из расчета 60 мг на 10 см2 поверхности (Рис. 1–6).
Использование лазерных технологий позволяет добиться стойкого гемостаза, а применение композитного порошка Хемобен, который полимеризируясь в тканях также способствует стойкому гемостазу, и, кроме того, предупреждает развитие спаечного процесса и рубцовой деформации зоны ректопексии. Гемостатическое средство «HEMOBEN» обладает способностью быстрой остановки кровотечения, высокой биосовместимостью, легко разлагается и оказывает положительное влияние на заживление раны, ускоряя процесс заживления и восстановления.
На данный способ получен патент на изобретение из Министерстве юстиции Республики Узбекистан №IAP 07259 «Способ хирургического лечения выпадения прямой кишки» от 30 декабря 2022 г.
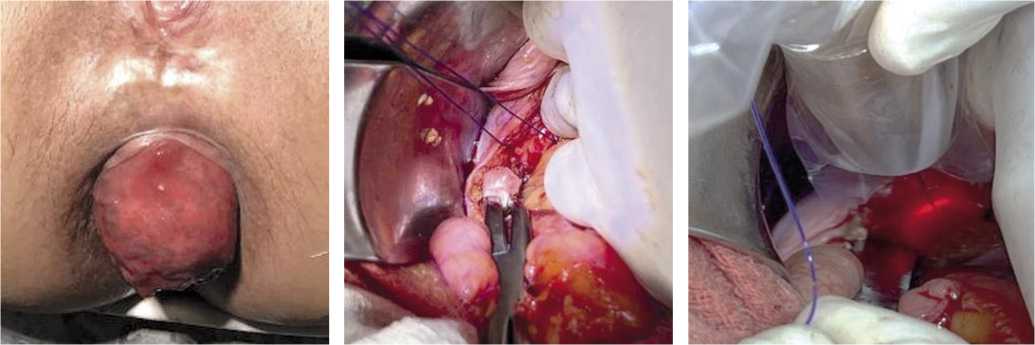
Рис. 3. Обработка диодным лазером Mediola Compact пресакральной области.
Рис. 1. Больная М., 27 лет. ВПК II степени.
Рис. 2. Под брыжейкой прямой кишки раскрывается забрюшинное пространство на 4–5 см и накладываются 2 шва на промонториум (монофил 1.0).
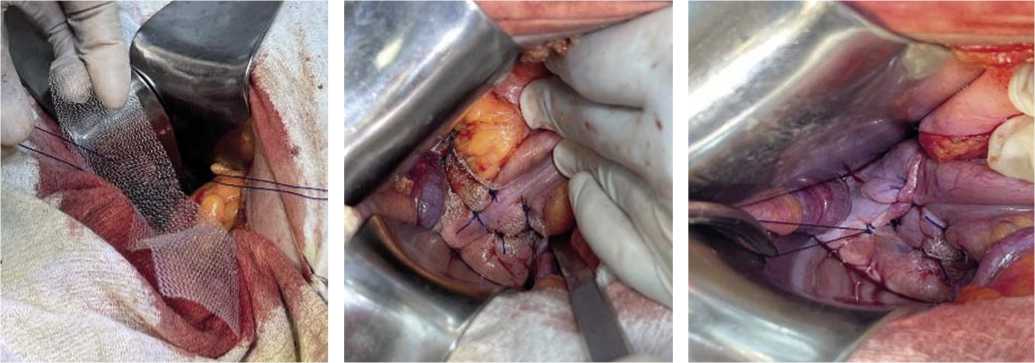
Рис. 4. Полипропиленовая сетка размером Рис. 5. Фиксация сетки к передним и боковым Рис. 6. Тазовая брюшина с двух сторон ушивается
3 x 10 см с середины прикрепляется к стенкам сигмовидной кишки 2-3 швами. сверху сетки.
промонториуму

Результаты
Оценка результатов внедренной методики ректо-пексии при ВПК включала анализ частоты развития специфических послеоперационных осложнений, а также течение, регресс или прогрессирование сопутствующих этому заболеванию проявлений. Сравнительный анализ показал, что в ранний послеоперационный период явления кишечной непроходимости и нагноение послеоперационной раны отмечены по 2 (3,8%) случая в группе сравнения, задержка мочи имела место у 4 (7,5%) в группе сравнения и 1 (2%) больного в основной группе. Различные бронхолегочные осложнения (обострение бронхита, пневмония) развились в 2 случаях в группе сравнения (3,8%) и у 1 (2%) больного в основной группе. Общая частота различных осложнений составила 18,9% (у 10 из 53 пациентов) в группе сравнения и 4,1% (у 2 из 49 пациентов) в основной группе, что было достоверно отличалось (χ2 = 5,362; df = 1; p = 0,021).
Все осложнения были разрешены консервативно, то есть в группе сравнения у 18,9% пациентов (10 осложнений) и в основной группе — 4,1% (2 осложнения). Без осложнений соответственно было 81,1% (43 пациента) случаев в группе сравнения и 95,9% (47) случаев в основной группе.
Средние сроки восстановления перистальтики (сутки; M±δ) в группе сравнения составили 1,6±0,7 суток после операции, а в основной группе через 1,5±0,6 суток, что было достоверно неотличимо (t-критерий = 1,21; p>0,05). В свою очередь по сроку самостоятельного стула показатели оказались существенно различными и составили 3,7±0,7 суток против 3,4±0,6 суток (t = 2,25; p<0,05).
Частота развития различных осложнений повлияла на протяженность послеоперационного госпитального этапа. Если по периоду до операции и реанимационному сроку реабилитации показатели были сопоставимы (p>0,05), то длительность послеоперационного этапа в группе сравнения составила 8,5±2,1 суток и 7,1±1,1 сутки в основной группе (t = 4,27; p<0,05). Весь госпитальный период также оказался достоверно меньшим в основной группе — 12,6±2,0 суток против 10,8±1,3 суток (t = 5,14; p<0,05).
Обсуждение
Отдаленный период прослежен в сроки т 3 до 12 месяцев. В обеих группах результаты оценивались исходя из всей выборки, при этом контрольному обследованию было подвергнуто в группе сравнения из 53 пациентов 47 больных, в основной группе из 49–46 пациентов.
Распределение больных по длительности транзита бариевой взвеси по желудочно-кишечному тракту (ЖКТ) до и после операции показало, что в целом в обеих группах не отмечено достоверного улучшения этого показателя, но при этом стандартное выполнение ректо-пексии в группе сравнения привело даже к ухудшению кишечного транзита. Так, если до операции нормальный транзит (до 48 часов) был выявлен у 12 (25,5%) из 45 па- циентов, то в отдаленный послеоперационный период этот показатель сократился до 17% (у 8 пациентов), а показатель более 96 часов, наоборот, увеличился с 19,1% (у 9 пациентов до операции) до 21,3% (10 больных). Эти колебания по длительности транзита в сравнительном аспекте (внутри группы) были недостоверными (χ2 = 1,552; df = 3; p = 0,671). В основной группе также не получено достоверных изменений по длительности кишечного транзита (χ2 = 6,389; df = 3; p = 0,095), однако отмечена явная тенденция к ее улучшению. В частности, показатель транзита до 48 часов увеличился с 32,6% (у 15 из 46 пациентов) до 58,7% (27), а доля транзита более 96 часов уменьшилась с 13% до 8,7%. Эти изменения в основной группе на фоне выполненного нового варианта ректопексии позволили добиться достоверного отличия по степени положительного влияния на длительность кишечного транзита бариевой взвеси (χ2 = 17,577; df = 3; p<0,001) (Табл. 1).
При ректопексии по Уэлсу по многим литературным источникам эффективность лечения ВПК сопровождается высокой частотой прогрессирования запоров. Это связано с формированием в зоне фиксации сетчатого трансплантата выраженного спаечного процесса. Именно такие же данные были получены в ходе проведения экспериментальных исследований. В основной группе предложенный вариант ректопексии за счет использования аллотрансплантата с композитным покрытием риск развития спаечного процесса существенно снижается, в связи с чем эвакуация кишечного содержимого происходит гораздо лучше, чем в группе сравнения. Тем ни менее, особое внимание после таких операций должно уделяться профилактике запоров как за счет диетических рекомендаций, так и посредством медикаментозной и физиотерапевтической стимуляции кишечника.
Табл. 1. Распределение больных по длительности транзита бариевой взвеси по ЖКТ до и после операции
|
Временной период |
Группа сравнения (n = 47) |
Основная группа (n = 46) |
||
|
абс. |
% |
абс. |
% |
|
|
До операции |
||||
|
до 48 часов |
12 |
25,5% |
15 |
32,6% |
|
48–72 часа |
16 |
34,0% |
16 |
34,8% |
|
72–96 часов |
10 |
21,3% |
9 |
19,6% |
|
более 96 часов |
9 |
19,1% |
6 |
13,0% |
|
Всего |
47 |
100,0% |
46 |
100,0% |
|
После операции |
||||
|
до 48 часов |
8 |
17,0% |
27 |
58,7% |
|
48–72 часа |
15 |
31,9% |
9 |
19,6% |
|
72–96 часов |
14 |
29,8% |
6 |
13,0% |
|
более 96 часов |
10 |
21,3% |
4 |
8,7% |
|
Всего |
47 |
100,0% |
46 |
100,0% |
|
Критерий χ 2 внутри групп |
1,552; df = 3; p = 0,671 |
6,389; df = |
3; p = 0,095 |
|
|
Критерий χ 2 между группами |
17,577; df = |
3; p<0,001 |
||
После операции
|
0 |
18 |
38,3% |
34 |
73,9% |
|
I степень |
19 |
40,4% |
9 |
19,6% |
|
II степень |
5 |
10,6% |
2 |
4,3% |
|
III степень |
5 |
10,6% |
1 |
2,2% |
|
Всего |
47 |
100,0% |
46 |
100,0% |
|
Критерий χ 2 внутри групп |
35,944; df = 3; p<0,001 |
61,196; df = 3; p<0,001 |
||
|
Критерий χ 2 между группами |
12,438; df = 3; p = 0,007 |
|||
X2 = 9,121; df = 3; р = 0,028
100'
89,8%
Табл. 2. Распределение больных по степени НАС до и после операции
|
Степень НАС |
Группа сравнения (n = 47) |
Основная группа (n = 46) |
||
|
абс. |
% |
абс. |
% |
|
66,0%
До операции
|
0 |
0 |
0,0% |
0 |
0,0% |
|
I степень |
12 |
25,5% |
11 |
23,9% |
|
II степень |
28 |
59,6% |
27 |
58,7% |
|
III степень |
7 |
14,9% |
8 |
17,4% |
|
Всего |
47 |
100,0% |
46 |
100,0% |
5,7%
0,0%
Рецидив
18,9%
8,2%
Стойкие запоры
2,0%
НАС 3 степени Больных без этих осложнений
Показатель среднего балла по кливлендской шкале запоров до и после операции (M±δ) также показал существенно лучшие результаты в основной группе. Так, если в группе сравнения до операции средний балл составлял 10,2±1,3, то после операции он уменьшился только до 9,6±1,7 балла, соответственно разность показателей в динамике (Md±δd) составила всего 0,7±1,6 балла. Это в целом было достоверно ниже от исходных значений (t = 3,01; p<0,05), но все же значительно отличалось от динамических показателей в основной группе (t = 6,98; p<0,05), которые составили 10,5±1,5 балла до операции и после операции 6,9±2,0 балла с соответствующей разностью показателей в динамике (Md±δd) — 3,6±1,4 балла (t = 18,02; p<0,05).
Распределение больных по степени НАС до и после операции показало достоверно улучшение состояния пациентов по этому критерию после операции в обеих группах (Табл. 2).
Соответственно указанным изменениям степени НАС показатель среднего балла по шкале Wexner до и после операции (M±δ) также существенно отличался между группами. Так, если в группе сравнения до операции средний балл по шкале Wexner составлял 7,5±2,8, то после операции он уменьшился до 4,0±3,2 балла, соответственно разность показателей в динамике (Md±δd) составила 3,4±2,2 балла. Это в целом было достоверно ниже от исходных значений (t = 9,13; p<0,05), но все же значительно отличалось от динамических показателей в основной группе (t = 2,50; p<0,05), которые составили 7,9±3,2 балла до операции и после операции 2,6±2,1 балла с соответствующей разностью показателей в динамике (Md±δd) — 5,5±2,9 балла (t = 10,98; p<0,05).
Ранние рецидивы (до 6 месяцев после операции) в основном были связаны с неадекватным выбором опера-
Группа сравнения I Основная группа
Рис. 7. Структура и частота отдаленных послеоперационных осложнений, требующих дополнительных хирургических мероприятий или (и) существенно влияющих на качество жизни пациентов.
ционной методики и неквалифицированным ее выполнением. В нашей серии случай рецидива в ранних сроках встречался только у 1 пациента. Потребовалась повторная ректопексия через 5 месяцев после первой операции. К поздним рецидивам относятся встречающиеся после 6 мес. от операции случаи повторного ВПК (у 2 больных). Они связаны с продолжительным, не поддающимся консервативному лечению запором, сроком выпадения и величиной выпавшей части прямой кишки, сопутствующими соматическими заболеваниями, не изменением после операции образа жизни и характера пищи. В этих случаях так же выполнена повторная ректопексия через 6 месяцев после первой операции.
В основной группе в отдаленный период после рек-топексии рецидивов ВПК не отмечено, стойкие запоры сохранялись у 4 (8,2%) из 49 прослеженных пациентов, НАС III степени определялась у 1 (2%) пациента, и в целом больных без этих осложнений было 89,8% (44 пациента) (Рис. 7).
Все полученные результаты лечения пациентов с ВПК мы разделили на 3 группы: хорошие, удовлетворительные и неудовлетворительные.
К хорошим результатам мы отнесли отсутствие рецидива в отдаленном послеоперационном периоде, нарушений транзита, что подтверждалось нормальными значениями времени транзита бариевой взвеси по ЖКТ, а также нормальными показателями функции запирательного аппарата прямой кишки.
К удовлетворительным результатам мы отнесли пациентов с отсутствием рецидива ВПК кишки и избыточной подвижности слизистой нижнеампулярного отдела прямой кишки, уменьшением времени пассажа по ЖКТ или отсутствием его прогрессирования. Так же к этой группе результатов относили не только улучшение до 1 или 2 степени НАС, но и сохраняющуюся 3 степень этого осложнения, так как оно имело место быть еще до операции (потребовалось выполнение пластики).
Неудовлетворительными результатами считали рецидив заболевания, а также прямые факторы, про-
воцирующие рецидив и существенно ухудшающие качество жизни пациентов (по сравнению с доопера-ционными проявлениями) — продолжающееся прогрессирование процессов инконтиненции и увеличение времени транзита кишечного содержимого по ЖКТ (более 96 часов).
Распределение сводных результатов ректопексии в группах исследования показало следующее. В группе сравнения в отдаленный период неудовлетворительные результаты были отмечены у 13 (24,5%) из 53 пациентов, удовлетворительные у 22 (41,5%) пациентов, а хорошие только у 18 (34%) больных. Частота неудовлетворительных результатов в основной группе составила всего 8,2% (у 4 из 49 пациентов), удовлетворительных — 22,4% (11 больных) и хороших — 69,4% (34), что достоверно отличалось от показателей в группе сравнения (χ2 = 13,218; df = 2; p = 0,002).
Заключение
Внедрение в клиническую практику разработанного способа хирургического лечения ВПК за счет использования сетчатого имплантата, покрытого композитным материалом, а также диодного лазерного воздействия на пресакральную область позволило улучшить качество течения раннего послеоперационного периода со снижением частоты ближайших осложнений с 18,9 до 4,1% (критерий χ2 = 5,362; df = 1; p = 0,021), сократить продолжительность всего госпитального этапа с 12,6±2,0 до 10,8±1,3 суток (t = 5,14; p<0,05).
В отдаленный период в отличие от традиционной операции предложенная методика ректопексии позволила улучшить показатели длительности транзита бариевой взвеси по ЖКТ до 48 часов с 17,0% до 58,7% (критерий χ2 = 17,577; df = 3; p<0,001), при этом если средний балл по кливлендской шкале запоров в группе сравнения снизился только с 10,2±1,3 до 9,6±1,7 (Md±δd = 0,7±1,6; t = 3,01; p<0,05), то в основной группе с 10,5±1,5 до 6,9±2,0 (Md±δd = 3,6±1,4; t = 18,02; p<0,05) с уровнем достоверности между группами — t = 6,98; p<0,05.
Указанные факты в основной группе отразились и на частоте регресса степени НАС с увеличением доли отсутствия этого осложнения в сроки 3–12 месяцев после операции с 38,3% до 73,9% (критерий χ2 = 12,438; df = 3; p = 0,007), со снижением показателя среднего балла по шкале Wexner с 7,5±2,8 до 4,0±3,2 (Md±δd = 3,4±2,2; t = 9,13; p<0,05) в группе сравнения и с 7,9±3,2 до 2,6±2,1 (Md±δd = 5,5±2,9; t = 10,98; p<0,05) в основной группе (между группами — t = 2,50; p<0,05).
В целом предложенная методика ректопексии позволила сократить частоту отдаленных послеоперационных осложнений, требующих дополнительных хирургических мероприятий или (и) существенно влияющих на качество жизни пациентов с 34,0% до 10,2% (критерий χ2 = 9,121; df = 3; p = 0,028), а также улучшить частоту достигнутых хороших результатов операций с 34,0% до 69,4% (критерий χ2 = 13,218; df = 2; p = 0,002).
Участие авторо в. Акилов Х.А. — редакция и утверждение окончательного варианта статьи. Садыков Р.А. — статистический анализ, ответственность за целостность всех частей статьи. Рустамов А.Э. — подготовка источников, анализ литературных данных.
Благодарности . Предоставляется возможность выразить слова благодарности тем, чей вклад в написание рукописи был недостаточен для признания их соавторами, но вместе с тем считается авторами значимым (консультации, техническая помощь, переводы и пр.).
Авторы заявляют об отсутствии конфликта интересов (The authors declare no conflict of interest).
Список литературы Сравнительный анализ результатов хирургического лечения выпадения прямой кишки
- D'Hoore A., Cadoni R., Penninckx F. Long-term outcome of laparoscopic ventral rectopexy for total rectal prolapse. Br J Surg. 2004;91:1500-1505.
- Funahashi K., Kurihara A., Miura Y., Ushigome M., Kaneko T., Kagami S., Yoshino Y., Koda T., Nagashima Y., Yoshida K., Sakai Y. What is the recommended procedure for recurrent rectal prolapse? A retrospective cohort study in a single Japanese institution. Surg Today. 2021 Jun;51(6): 954-961.
- Varma M., Rafferty J., Buie WD. Practice parameters for the management of rectal prolapse. Dis Colon Rectum. 2011;54:1339-1346.
- Abbott D., Atere-Roberts N., Williams A., Oteng-Ntim E., Chappell LC. Obstetric anal sphincter injury. BMJ.2010;341:c3414.
- Jarry J., Peycru T., Shekher M., Faucheron JL. An uncommon surgical disease. JAMA Surg. 2014;149:395-396.
- Schiedeck TH, Schwandner O., Scheele J., Farke S., Bruch HP. Rectal prolapse: which surgical option is appropriate? Langenbecks Arch Surg. 2005; 390:8-14.
- Loygue J., Nordlinger B., Cunci O., Malafosse M., Huguet C., Parc R. Rectopexy to the promontory for the treatment of rectal prolapse. Report of 257 cases. Dis Colon Rectum. 1984;27:356-359.
- Solari S., Martellucci J., Ascanelli S., Sturiale A., Annicchiarico A. Predictive factors for functional failure of ventral mesh rectopexy in the treatment of rectal prolapse and obstructed defecation. Tech Coloproctol. 2022 Dec;26 (12):973-979.
- Smart NJ, Pathak S., Boorman P., Daniels IR. Synthetic or biological mesh use in laparoscopic ventral mesh rectopexy- a systematic review. Colorectal Dis. 2013;15:650-654.
- Ahmad M., Sileri P., Franceschilli L., Mercer-Jones M. The role of biologics in pelvic floor surgery. Colorectal Dis. 2012;14 Suppl 3:19-23.


