Сравнительный анализ сепарационных техник при лечении срединных вентральных грыж
Автор: Столяров Е.А., Грачев Б.Д., Алексеев Д.Г., Безрукова М.А., Ишутов И.В.
Журнал: Вестник медицинского института "РЕАВИЗ": реабилитация, врач и здоровье @vestnik-reaviz
Рубрика: Клиническая медицина
Статья в выпуске: 2 т.14, 2024 года.
Бесплатный доступ
Актуальность. Безнатяжная герниоластика передней брюшной стенки на сегодняшний день является общепринятым стандар-том при вмешательствах по поводу больших вентральных грыж. Внедрение данного подхода ознаменовалось существенным улучше-нием результатов лечения. На первый план теперь выходят вопросы повышения качества жизни пациентов после операции и их эффек-тивная реабилитация посредством применения оптимальной техники безнатяжной герниопластики.Цель: сравнение ближайших и отдалённых результатов лечения пациентов с большими послеоперационными срединными вентральными грыжами при применении техники передней и задней сепарации компонентов брюшной стенки.Объект и методы. 114 пациентов со срединными послеопераци-онными вентральными грыжами больших размеров были разделены на две группы: пациентам первой группы (38 человек) в ходе лечения выполняли герниопластику по способу передней сепарации, а пациентам второй группы (76 человек) - задней сепарации. Оценивали ближайшие (осложнения в области операции, длительность дренирования операционной раны и продолжительность пребывания в стационаре) и отдалённые (функциональное восстановление брюшной стенки) результаты лечения с последующим сравнительным анализом данных между группами с использованием методов описательной статистики.Результаты. В настоящем ис-следовании впервые проведено сравнение ближайших и отдалённых результатов использования техник передней и задней сепарации компонентов передней брюшной стенки при проведении хирургических вмешательств по поводу срединных вентральных грыж. Уста-новлено, что оба варианта демонстрируют хорошие ближайшие и отдалённые результаты при лечении пациентов со срединными послеоперационными вентральными грыжами больших размеров. В то же время техника передней сепарации сопровождается досто-верно большим числом осложнений и, соответственно, характеризуется более высоким риском их развития, а также требует более длительного пребывания пациента в стационаре.
Срединные вентральные грыжи, герниопластика, передняя сепарация, задняя сепарация, сетчатый полипропиленовый имплант, ближайшие результаты лечения, отдаленные результаты лечения, сравнительный анализ
Короткий адрес: https://sciup.org/143182961
IDR: 143182961 | УДК: 617.55-007.43 | DOI: 10.20340/vmi-rvz.2024.2.CLIN.5
Comparative analysis of separation techniques in the treatment of medial ventral hernias
Relevance. Tension-free herniolasty of the anterior abdominal wall is currently the accepted standard for large ventral hernia repairing. The implementation of this approach has been marked by a significant improvement in treatment outcomes. The issues of improving the quality of life of patients after surgery and their effective rehabilitation through the application of the optimal technique of tension-free hernioplasty are now at the forefront.Objective. To compare the immediate and long-term results of treatment of patients with large postoperative midline ven-tral hernias using anterior and posterior techniques of separation of abdominal wall components.Object and methods. 114 patients with large postoperative midline ventral hernias were divided into two groups: the patients of the first group (38 patients) underwent hernioplasty using the anterior separation technique, and the patients of the second group (76 patients) - posterior separation. We evaluated the immediate (complica-tions in the area of surgery, duration of surgical wound drainage and duration of hospitalization) and long-term (functional restoration of the abdominal wall) results of treatment with subsequent comparative analysis of data between the groups using descriptive statistics methods.Results. The present study is the first to compare the immediate and long-term results of using anterior and posterior techniques for separation of anterior abdominal wall components during surgery for midline ventral hernias. It was found that both variants demonstrate good immediate and long-term results in the treatment of patients with median postoperative ventral hernias of large size. At the same time, the anterior separa-tion technique is accompanied by a significantly higher number of complications and, accordingly, is characterized by a higher risk of their de-velopment, as well as requires a longer stay of the patient in the hospital.
Текст научной статьи Сравнительный анализ сепарационных техник при лечении срединных вентральных грыж
ОРИГИНАЛЬНАЯ СТАТЬЯ ORIGINAL ARTICLE УДК 617.55-007.43
Концепция пластики передней брюшной стенки без натяжения при лечении вентральных грыж к настоящему времени фактически не имеет противников. Её внедрение ознаменовалось существенным улучшением результатов лечения. Эпизоды рецидивов при безнатяжной пластике большинство исследователей связывают с нарушениями техники операции и, реже, с неправильным выбором конкретного способа или материала импланта [1–3].
В связи с этим на повестке дня появляются вопросы, которые раньше не занимали умы герниологов – качество жизни пациентов после операции, сроки их реабилитации, комфортность лечения [1, 2, 4].
При развитии больших вентральных грыж (W3-W4 по классификации Chevrel J.P., Rath А.М., 1999) более чем у половины пациентов происходит редукция объёма брюшной полости, так называемая «потеря домена», что диктует необходимость не только пластического закрытия её дефекта, но и использования технических приёмов, направленных на восстановление утраченного объёма брюшной полости [1, 2, 5]. Совокупность этих приёмов получила название «техника сепарации компонентов брюшной стенки» (components separation technique – CST).
Приоритет в использовании этой техники приписывается O.M. Ramirez (1990) [6], разработавшему вариант «передней сепарации» (anterior components separation technique – ACST) путём рассечения апо-
“REAVIZ”. Rehabilitation, Doctor and Health. 2024;14(2):35–41.
неврозов наружных косых мышц живота. В то же время группа советских хирургов из столицы Белоруссии г. Минска, во главе с профессором И.Ф. Бородиным ещё в 1986 г. опубликовали технику операции, фактически аналогичную предложенной O.M. Ramirez, что позволяет поставить под вопрос приоритет американского хирурга [7].
Основным недостатком техники ACST является необходимость значительной травматизации подкожной клетчатки при её широкой сепарации от апоневрозов, либо выполнение дополнительных разрезов на брюшной стенке, что ведёт к росту числа послеоперационных осложнений. В связи с этим появились варианты разделения компонентов брюшной стенки с её внутренней стороны или «задняя сепарационная герниопластика» (posterior components separation technique – PCST). Первым, широко распространённым подобным способом стала операция A.M. Carbonell (2008), заключающаяся в рассечении латеральных порций задних стенок влагалищ прямых мышц живота. Тем самым достигалась мобилизация прямых мышц от внутренних косых и поперечных [2]. Дальнейшее развитие этой техники воплотилось в так называемой TAR-пластике (transversus abdominis muscle release), разработанной Y.W. Novitsky (2012), заключающейся в широком пересечении поперечных мышц живота [8].
Техника PCST также не лишена недостатков. Сюда можно отнести значительную травматичность вмешательства, техническую сложность операции, фактическую невозможность полноценного дренирования всего перипротезного пространства.
Преимущества и недостатки техник передней и задней сепарации до настоящего времени являются предметом дискуссии, что диктует необходимость проведения сравнительных исследований.
Цель исследования: сравнить ближайшие и отдалённые результаты лечения пациентов с послеоперационными вентральными грыжами при применении техники передней и задней сепарации компонентов брюшной стенки.
Материалы и методы
В хирургическом отделении за период 2020–2022 гг. на лечении находилось 114 пациентов со срединными послеоперационными вентральными грыжами больших размеров (W3–W4). Все они были разделены на две группы: пациентам первой группы (38 человек) в ходе лечения выполняли гер-ниопластику по способу передней сепарации, а пациентам второй группы (76 человек) – задней сепарации. Характеристика групп, приведённая в таблице 1, говорит об их сопоставимости.
Таблица 1. Характеристика пациентов групп сравнения
Table 1. Characteristics of patients in the comparison groups
|
Критерий сравнения |
Группа 1 ACST (n = 38) |
Группа 2 PCST (n = 76) |
|
Пол: Мужской/Женский |
14/24 |
22/54 |
|
Средний возраст (лет) |
56,7 ± 2,12 |
52,4 ± 2,64 |
|
Стаж грыженосительства (лет) |
2,3 ± 1,61 |
3,1 ± 1,82 |
|
Локализация грыжи: М1-2 |
8 |
28 |
|
М2-3 |
21 |
44 |
|
М4 |
10 |
4 |
|
Размер грыжи: W3 |
23 |
47 |
|
W4 |
15 |
29 |
Число рецидивов:
|
R0 |
20 |
49 |
|
R1 |
9 |
20 |
|
R2 |
5 |
0 |
|
R > 2 |
4 |
7 |
Выбор способа операции основывался на индивидуальных предпочтениях оперирующего хирурга. Все операции выполнялись специалистами высокой квалификации (кандидаты медицинских наук, врачи с первой и высшей квалификационной категориями).
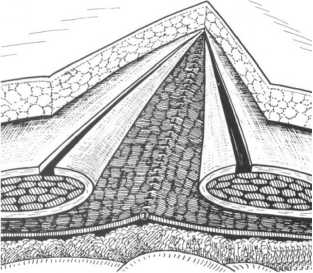
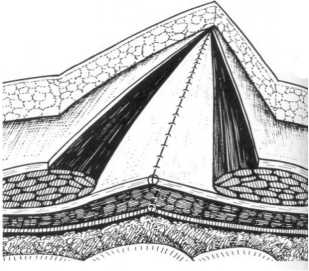
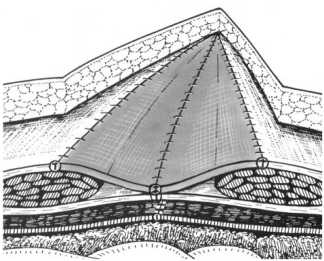
Техника передней сепарации использовалась нами в варианте, разработанном коллективом авторов под руководством профессора СамГМУ В.И. Белоконева [9]. В основе указанного способа лежит широкое рассечение передних стенок влагалищ прямых мышц живота ближе к их наружному краю, мобилизация апоневротических лоскутов влагалищ и их транспозиция кнутри с закрытием грыжевых ворот. Образовавшийся дефект апонев- ротического слоя после этого закрывается сетчатым полипропиленовым имплантом (рис. 1, а–в).
У 5 пациентов ширины мобилизованных апоневротических лоскутов не хватило для закрытия грыжевых ворот. Для мобилизации прямых мышц им было выполнено рассечение апоневрозов наружных косых мышц по Бородину – Рамирезу. Образовавшиеся дефекты апоневроза были закрыты сетчатым полипропиленовым имплантом. В результате размер сетчатого импланта достигал ширины 55 см, что потребовало использовать для его формирования две стандартные сетки 30×30 см, сшитые друг с другом.
а
б
в
Рисунок 1. Техника передней сепарации по В.И. Белоконеву (из Атласа В.В. Жебровского и Ф.Н. Ильченко, 2004 [9]): а – рассечены передние стенки влагалищ прямых мышц живота; б – мобилизованные листки влагалищ ушиты над грыжевыми воротами; в – дефект апоневроза закрыт сетчатым имплантом
Figure 1. Anterior separation technique according to V.I. Belokonev (from the Atlas of V.V. Zhebrovsky and F.N. Ilchenko, 2004 [9]): a – the anterior walls of the vaginas of the rectus abdominis muscles are dissected; b – the mobilized sheets of the vaginas are sutured above the hernial gate; c - the defect of aponeurosis is closed with a mesh implant
При использовании способа В.И. Белоконева особую техническую сложность представляет выделение апоневротических стенок влагалищ прямых мышц в области сухожильных перемычек прямых мышц («вписанных линий»). Препаровка в этой области должна быть особенно прецизионной. Апоневроз прободают многочисленные мелкие артерии. Необходим тщательный гемостаз, который мы предпочитаем осуществлять прошиванием сосудов ad massum рассасывающимся синтетическим шовным материалом на атравматических иглах. При этом использовались нити 2/0–3/0 на основе Полидиоксанона. Применение электрокоагуляции менее предпочтительно из-за значительной травматизации мышц. Ушивание сопоставленных апоневротических листков проводили также рассасывающимся синтетическим шовным материалом на атравматических иглах путём наложения непрерывного шва.
Задняя сепарация выполнялась по способам A.M. Carbonell (2008) и Y.W. Novitsky (2012) с учётом рекомендаций по В.Н. Егиеву [2]. По нашему впечатлению, граница между способами Carbonell и Novitsky довольно условна (рис. 2).
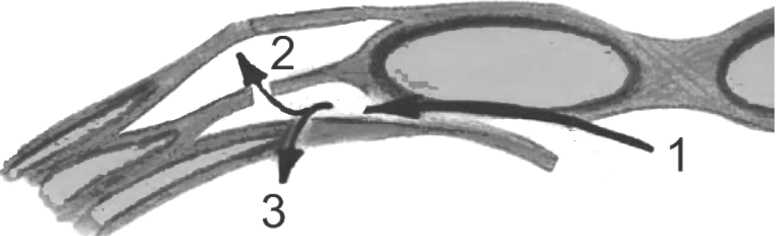
Рисунок 2. Техника задней сепарации (схема из В.Н. Егиева и П.К. Воскресенского, 2015 с изменениями [2]): 1 – общее направление начала сепарации; 2 – вариант A.M.Carbonell; 3 – вариант Y.W. Novitsky Figure 2. Rear separation technique (scheme from V.N. Egiev and P.K. Voskresensky, 2015 with changes [2]): 1 – the general direction of the beginning of separation; 2 – variant A.M. Carbonell; 3 – variant Y.W. Novitsky
При выполнении задней сепарации большое внимание также уделяли гемостазу. Для его достижения использовали моно- и биполярную электрокоагуляцию и прошивание крупных сосудов. Поль- зовались рассасывающимся синтетическим шовным материалом 2/0–3/0 на атравматических иглах. Для выравнивания суммарных длин передних и задних лоскутов влагалищ прямых мышц живота мы широко пользовались приёмом, рекомендованным В.Н. Егиевым [2]. С одной стороны влагалище мышцы вскрывали на 1–1,5 см кпереди от края грыжевых ворот, с другой стороны – на 1–1,5 см кзади.
При лечении всех участников исследования были использованы сетчатые полипропиленовые импланты. Для выполнения передней пластики, в соответствии с рекомендациями профессора В.И. Белоконева, применяли «стандартные» (по удельному весу) импланты [3]. Для задней сепарационной пластики с ушиванием грыжевых ворот, по рекомендациям В.Н. Егиева, выбор делали в пользу «лёгких» макропористых имплантов [2]. При этом в группе пациентов, оперированных по методике PCST, у 47 человек фиксацию импланта не проводили. При использовании «лёгких» макропористых сеток ограничивались тщательным расправлением импланта в сформированном ложе. У 29 пациентов данной группы фиксацию импланта осуществляли в минимальном объёме – четыре матрацных шва по углам или шесть швов с дополнительной фиксацией верхней и нижней точки.
Особую проблему составляли пациенты с грыжами большого размера, у которых с одной или с двух сторон прямые мышцы живота были полностью атрофированы. Такая ситуация была констатирована у 6 из 76 пациентов PCST группы (7,9 %). Несмотря на использование техники задней сепарации, у них не удалось добиться сопоставления мышечно-апоневротических лоскутов. Брюшная полость закрывалась в таких случаях грыжевым мешком, затем выполнялась пластика типа «bridge» с фиксацией импланта к паховым связкам, остям подвздошных костей и рёберным дугам. В этом случае предпочтение отдавалось «стандартным» имплантам со стандартными размерами пор. В одном случае была использована комбинация «лёгкого» макропористого импланта большого размера в позиции Sublay и «стандартного» в позиции Inlay. Информация об использованных имплантах в обеих группах обобщена в таблице 2.
Таблица 2. Импланты, использованные для лечения пациентов групп сравнения
Table 2. Implants used for the treatment of patients in the comparison groups
|
Импланты (тип и марка) |
Группа 1 ACST (n = 38) |
Группа 2 PCST (n = 76) |
|
«Стандартные» (50–80 г/кв.м) |
38 (100 %) |
21 (27,6 %) |
|
Эсфил стандарт |
28 |
11 |
|
Bard Mesh |
7 |
5 |
|
Prolene |
2 |
3 |
|
Surgipro |
1 |
2 |
|
«Лёгкие» (35–50 г/кв.м) |
– |
55 (72,4 %) |
|
Optomesh Macropore |
0 |
35 |
|
Bard Soft Mesh |
0 |
18 |
|
Premilene Mesh |
0 |
1 |
|
VYPRO |
0 |
1 |
При использовании техники передней сепарации подкожное пространство всегда дренировалось трубчатыми аспирационными дренажами. При использовании задней сепарации дренирование па-рапротезного пространства осуществлялось только по показаниям – при невозможности гарантировать стойкий гемостаз. Такая ситуация сложилась у 13 (17,1 %) пациентов из 76. У 8 (10,5 %) пациентов из 76 в группе с PCST, несмотря на минимальную сепарацию кожно-жировых лоскутов от апоневроза, воз- никла необходимость дренирования подкожной клетчатки. В подавляющем же большинстве случаев – 55 (72,4 %) из 76, операционная рана у пациентов данной группы ушивалась наглухо.
Ближайшие результаты оценивались на момент выписки. При этом учитывали развившиеся осложнения, длительность дренирования операционной раны, общую продолжительность пребывания в стационаре.
Отдалённые результаты исследовались в сроки более 1 года с момента операции методом осмотра и расспроса бывших пациентов. О функциональном восстановлении брюшной стенки судили по критерию восстановления физической работоспособности (трудовая деятельность, работа на даче, ношение сумки с продуктами из магазина).
Следующим этапом проводили сравнение полученных данных между группами с использованием методов описательной статистики. Рассчитывали относительные величины, средние величины и ошибки средних величин. Для определения статистической значимости различий средних величин при сравнении выборок использовали критерий Стьюдента; для сравнения двух относительных показателей – точный критерий Фишера. Различия между величинами считались статистически значимыми при р ≤ 0,05. Также проводили расчёт показателей, предусмотренных методами доказательной медицины: отношения шансов (ОШ), относительного риска (ОР) с вычислением границ 95 % доверительного интервала (ДИ).
Результаты
Летальных исходов среди участников исследования не было. Ближайшие результаты лечения были более благоприятными в группе пациентов с PCST (см. табл. 3). В указанной группе такие показатели, как средний койко-день и средний срок дренирования операционной раны были достоверно меньше, чем в группе пациентов с ACST. В обоих случаях различия статистически значимы (р ≤ 0,05).
В группе пациентов с ACST осложнения в послеоперационном периоде выявлены у 7 (18,4 %) человек из 38, в группе с PCST у 5 (6,6 %) из 76. Различия статистически значимы (р ≤ 0,05). Показатель ОШ составил 3,2 (ОШ > 1). Таким образом, шансы развития осложнений в послеоперационном периоде выше у пациентов, оперированных по методике ACST. Однако наблюдаемая зависимость не является статистически значимой (р ≥ 0,05), так как 95 % ДИ включает в себя 1 (значения его нижней границы – 0,94 и верхней – 10,89). Показатель ОР составил 2,8, что свидетельствует о более высокой вероятности развития послеоперационных осложнений у пациентов с ACST. Данная взаимосвязь также не является статистически значимой (р ≥ 0,05), так как 95 %
ДИ включает в себя 1 (значения его нижней границы – 0,95 и верхней – 8,24).
Отдалённые результаты исследованы у 27 пациентов из группы с ACST и у 53 пациентов из группы с PCST. Сводные данные представлены в таблице 4. В целом, в обеих группах сравнения зафиксированы хорошие отдалённые результаты, соответствующие литературным данным [1–4].
Таблица 3. Ближайшие результаты лечения пациентов в группах сравнения
Table 3. Immediate results of treatment of patients in comparison groups
|
Критерий сравнения |
Группа 1 ACST (n = 38) |
Группа 2 PCST (n = 76) |
|
Пациентов с осложнениями |
7 (18,4 %) |
5 (6,6 %)* |
|
всего: |
3 |
0* |
|
в т.ч.: с инфарктом клетчатки |
2 |
4* |
|
нагноением раны краевым некрозом кожи |
2 |
1* |
|
Средний койко-день |
16,8 ± 1,98 |
8,2 ± 0,86* |
|
Средний срок дренирования раны (сут.) |
9,3 ± 0,94 |
4,1 ± 0,52* |
|
Примечание: * – р ≤ 0,05. |
||
Таблица 4. Отдалённые результаты лечения пациентов групп сравнения
Table 4. Long-term results of treatment of patients in comparison
|
groups |
||
|
Критерий сравнения |
Группа 1 ACST (n = 27) |
Группа 2 PCST (n = 53) |
|
Рецидив грыжи |
1 (3,7 %) |
3 (5,6 %) |
|
Лигатурный свищ |
2 (7,4 %) |
3 (5,6 %) |
|
Функциональное восстановление передней брюшной стенки |
26 (96,3 %) |
50 (94,3 %) |
В группе пациентов с PCST зафиксирована несколько большая частота рецидивов грыжи, а в группе пациентов с ACST – лигатурных свищей. Однако различия в обоих случаях статистически незначимы (р ≥ 0,05). У подавляющего большинства пациентов обеих групп достигнуто функциональное восстановление передней брюшной стенки. Различие между группами при этом также статистически незначимо (р ≥ 0,05). Описанных в литературе осложнений в виде «чувства инородного тела», ограничения объёма движений нами не зафиксировано.
Обсуждение
Современное состояние проблемы лечения вентральных грыж характеризуется наличием большого числа способов хирургического лечения и материалов для имплантации. Задача практического врача в этой ситуации сводится к рациональному выбору того и другого.
Способы передней сепарации компонентов брюшной стенки технически проще задних, при развитии раневых осложнений их объём редко выходит за пределы подкожной клетчатки [3]. В то же время передняя сепарация требует объёмной дис- секции кожно-жировых лоскутов, что обусловливает длительное дренирование области операции, проведение трудоёмких ежедневных перевязок с поддержанием проходимости дренажей. И даже несмотря на это, в наших наблюдениях использование передней сепарации сопровождалось достоверно большим числом послеоперационных осложнений, в том числе инфарктов подкожной клетчатки, требующих повторной операции.
В последние годы получены важные данные о влиянии процесса хронического воспаления на формирование рубцовой ткани [1, 10]. Наличие обширной поверхности травмированной подкожной клетчатки неизбежно приводит к затягиванию раневого процесса, переходу фазы воспаления в хроническое течение. Новейшие данные о повреждающем воздействии свободнорадикальных форм кислорода на полипропилен позволяют предполагать, что хроническое воспаление в парапротезных тканях может способствовать развитию рецидива грыжи [10].
Техники задней сепарации значительно сложнее передних, что сказывается на времени операции. Ряд авторов рекомендует использовать при задней сепарации лёгкие и композитные сетчатые импланты, доступность которых в нашей стране пока неудовлетворительна.
При развитии парапротезных осложнений патологический процесс локализуется глубоко, а поскольку в большинстве случаев парапротезное пространство не дренируется, то распознание осложнений становится весьма сложным. При этом нельзя исключать развитие перитонита. В наших наблюдениях подобных осложнений не было, но они возможны. Более того, в наших наблюдениях частота послеоперационных осложнений у пациентов с PCST была достоверно ниже, чем при использовании передней сепарации.
Дискуссионным моментом является значение повреждения межрёберных нервов при технике зад- ней сепарации. Некоторые авторы считают это значимым, хотя и не предлагают выхода из ситуации [11]. К сожалению, ретроспективный анализ наших наблюдений не позволил подробно изучить данный вопрос, хотя интраоперационно мы почти при каждой операции сталкивались с необходимостью пересечения минимум одной пары межрёберных нервов для формирования ложа импланта. Изучение отдалённых результатов позволяет предполагать, что пересечение межрёберных нервов не ухудшает результатов операции и не вызывает неврологических осложнений.
Заключение
Техника как передней сепарации в виде первого и второго способа В.И. Белоконева, так и техника задней сепарации в вариантах A.M. Carbonell, Y.W. Novitsky и В.Н. Егиева дают хорошие ближайшие и отдалённые результаты при лечении срединных послеоперационных вентральных грыж больших размеров. При отсутствии рецидива грыжи они обеспечивают функциональное восстановление передней брюшной стенки.
При полной атрофии одной из прямых мышц или субтотальном разрушении обеих прямых мышц применение техники передней сепарации не рационально, предпочтительно использование техники задней сепарации.
Передняя сепарация проще и может быть рекомендована хирургам, не владеющим техникой задней сепарации. Последняя требует внимательного послеоперационного ведения с ежедневным контролем проходимости дренажей и сроком дренирования не менее 7–10 дней.
Задняя сепарация может быть рекомендована для выполнения только хирургам высокой квалификации, и при технически правильном исполнении обеспечивает более быструю послеоперационную реабилитацию.
Список литературы Сравнительный анализ сепарационных техник при лечении срединных вентральных грыж
- Паршиков В.В., Логинов В.И. Техника разделения компонентов брюшной стенки в лечении пациентов с вентральными и послеоперационными грыжами (обзор). Современные технологии в медицине. 2016;8(1):183-194. Parshikov V.V., Loginov V.I. Technique of separation of abdominal wall components in the treatment of patients with ventral and postoperative hernias (review). Modern technologies in medicine. 2016;8(1):183-1 94. (In Russ). http://dx.doi.org/10.17691/stm2016.8.1.24
- Егиев В.Н., Воскресенский П.К. Грыжи. Москва: Медпрактика-М; 201 5:480. Egiev V.N., Voskresensky P.K. Hernias. Moscow: Medpraktika-M; 2015:480. (In Russ).
- Белоконев В.И., Пономарева Ю.В., Пушкин С.Ю., Ковалева З.В., Губский В.М., Терехин А.А. Передняя протезирующая герниопласти-ка комбинированным способом при больших и гигантских вентральных грыжах. Хирургия. Журнал им. Н.И. Пирогова. 2018;(5):45-50. (In Russ). Belokonev V.I., Ponomareva Yu.V., Pushkin S.Yu., Kovaleva Z.V., Gubsky V.M., Terekhin A.A. Anterior prosthetic hernia repair by combined method for large and giant ventral hernias. Surgery. The magazine named after N.I. Pirogov. 2018;(5):45-50. https://doi.org/1 0.1711 6/hirurgia2018545-50
- Никольский В.И. и др. Изучение качества жизни пациентов после протезирующей герниопластики. Новости хирургии. 2016;24(1):19-25. (In Russ). Nikolsky V.I. et al. To study the quality of life of patients after prosthetic hernioplasty. Surgery news. 201 6;24(1 ):19-25.
- Белоконев В.И., Пушкин С.Ю., Ковалева З.В., Пономарева Ю.В., Гуляев М.Г. Этиология, патогенез и лечение рецидивных послеоперационных вентральных грыж. Москва: ИНФРА-М; 2023:135. (In Russ). Belokonev V.I., Pushkin S.Yu., Kovaleva Z.V., Ponomareva Yu.V., Gulyaev M.G. Etiology, pathogenesis and treatment of recurrent postoperative ventral hernias. Moscow: INFRA-M; 2023:135. http://dx.doi.org/10.12737/1058965
- Ramirez O.M., Ruas E., Dellon A.L. Components separation" method for closure of abdominal-wall defects: an anatomic and clinical study. Plast Reconstr Surg. 1 990;86(3):519-526. http://dx.doi.org/10.1097/00006534-19900900000023
- Бородин И.Ф., Скобей Е.В., Акулик В.П. Хирургия послеоперационных грыж живота. Минск, Беларусь;1986:87. (In Russ). Borodin I.F., Skobey E.V., Akulik V.P. Surgery of postoperative abdominal hernias. Minsk, Belarus; 1986:87.
- Novitsky Y.W., Elliott H.L., Orenstein S.B., Rosen M.J. Transversus abdominis muscle release: a novel approach to posterior component separation during complex abdominal wall reconstruction. Am J Surg. 2012;204(5):709-71 6. http://dx.doi.org/10.1016/j.amjsurg.2012.02.008
- Пат. 2123292 Российская Федерация, МПК7 A61B 17/00. Способ герниопластики при срединных грыжах живот / Белоконев В.И., Белоусов Д.В., Александров И.К., Грачев Б.Д., Махова А.Н.; заявитель и патентообладатель Самарский государственный медицинский университет им. Д.И. Ульянова. № 95108583/14; заявл. 25.05.95; опубл. 20.12.98. 5 с. Pat. 2123292 Russian Federation, IPC7 A61B 1 7/00. The method of hernioplasty for median abdominal hernias / Belokonev V.I., Belousov D.V., Alexandrov I.K., Grachev B.D., Makhova A.N.; applicant and patent holder Samara State Medical University named after D.I. Ulyanov. No. 95108583/14; application no. 05/25/95; publ. 12/20/98. 5 p. (In Russ).
- Сапиева С.Т., Абатов Н.Т., Асамиданов Е.М., Бадыров Р.М., Абатова А.Н., Шокан Р.К. Системный воспалительный ответ при гернио-пластике. Вестник КазНМУ. 2020;1:345-348. URL: https://cyberleninka.ru/article/n/sistemnyy-vospalitelnyy-otvet-pri-gernioplastike (дата обращения: 08.01.2024). Sapieva S.T., Abatov N.T., Asamidanov E.M., Badyrov R.M., Abatova A.N., Shokan R.K. Systemic inflammatory response in hernioplasty. Bulletin of KazNMU. 2020;1:345-348. URL: https://cyberleninka.ru/article/n/sistemnyy-vospalitelnyy-otvet-pri-gernioplastike (date of application: 08.01.2024). (In Russ).
- Черных А.В., Закурдаев Е.И., Чередников Е.Ф., Якушева Н.В., Витчинкин В.Г., Закурдаева М.П., Малеев Ю.В. Способ профилактики интраоперационной травматизации межреберных нервов при грыжесечении по поводу пупочных грыж. Новости хирургии. 2017;1:20-24. Chernykh A.V., Zakurdaev E.I., Cherednikov E.F., Yakusheva N.V., Vitchinkin V.G., Zakurdaeva M.P., Maleev Yu.V. A method for the prevention of intraoperative traumatization of intercostal nerves during herniation for umbilical hernias. Health news. 2017;1:20-24. (In Russ). http://dx.doi.Org/10.18484/2305-0047.2017.1.20


