Сравнительный анализ состояния эндометрия женщин, страдающих ановуляторным и трубно-перитонеальным бесплодием
Автор: Гилевич-Родкина Ирина Вадимовна, Руденко Юлия Александровна, Прибытков Дмитрий Леонидович, Шатунова Елена Петровна, Целкович Людмила Савельевна, Ильченко О.А., Ибрагимова Алина Ришатовна
Журнал: Вестник медицинского института "РЕАВИЗ": реабилитация, врач и здоровье @vestnik-reaviz
Рубрика: Клиническая медицина
Статья в выпуске: 3 (39), 2019 года.
Бесплатный доступ
В работе рассматриваются результаты исследования гистологических и иммуногистохимических параметров эндометрия женщин с трубно-перитонеальными и ановуляторными формами бесплодия, готовящихся к проведению ЭКО.
Гиперплазия эндометрия, иммуногистохимические показатели, эстрогеновые рецепторы, прогестероновые рецепторы, кі-67
Короткий адрес: https://sciup.org/143172223
IDR: 143172223 | УДК: 618.177-089.888.11,
Condition of the endometrium in women with anovulatory and tuboperitoneal infertility: comparative analysis
In this study, we analyzed the results of histological and immunohistochemical examination of the endometrium in women with tuboperitoneal and anovulatory infertility planning IVF.
Текст научной статьи Сравнительный анализ состояния эндометрия женщин, страдающих ановуляторным и трубно-перитонеальным бесплодием
Среди причин ановуляции в репродуктивной гинекологии на первое место выходит СПКЯ, частота которого в структуре эндокринного бесплодия достигает 75 % [1].
Механизм развития ановуляции при СПКЯ тесно связан с гиперандрогений и инсулино-резистентностью. Кроме того, определенную роль имеет нарушение жирового обмена. При ожирении в адипозоцитах, независимо от гонадотропной регуляции, активируется ароматизация тестостерона и андростендиона в эстрадиол и эстрон, соответственно [2]. Результатом этого синтеза является развитие ановуляции и нарушение состояния эндометрия [3].
Еще одной причиной ановуляции является гипоталамо-гипофизарная дисфункция, результатом которой является нарушение соотношения лютропина и фоллитропина [4] или гиперпролактинемия. Оба состояния приводят к абсолютной или относительной гиперэстроге-немии, результатом которой также является нарушение состояния эндометрия в силу неполноценности секреторной фазы менструального цикла [5].
На последнем месте в структуре эндокринных причин бесплодия стоят нарушения гонадного синтеза, связанные с изменениями функции яичников в результате хронических воспалительных заболеваний - сальпингоофорита или эндометрит [6]. Отметим, что причины бесплодия при этой патологии носят обычно смешанный характер и на первое место выходит не ановуляция, а трубно-перитонеальные нарушения или нарушения рецепции эндометрия, обусловленные структурными изменениями тканей репродуктивных органов [7]. Состояние эндометрия оценивается в процессе подготовки к ЭКО, поскольку именно от него зависит успешность проводимого протокола.
В связи с изложенным, нами была проведена сравнительная оценка состояния эндометрия женщин, планирующих проведение ЭКО.
Было обследовано 98 женщин с ановуляторной и 81 пациентка с трубно-перитонеальной формой бесплодия. Все женщины находились в возрасте 25–35 лет (средний возраст в группах составил 27 ± 2,1 год). У всех пациенток был достаточный овариальный резерв, а длительность бесплодия составляла в среднем 4,5 ± 0,5 лет.
Исследования проводились в рамках подготовки к ЭКО на базе Государственного бюджетного учреждения здравоохранения «Самарский областной медицинский центр Династия» с 2015 по 2019 гг.
Для оценки состояния эндометрия перед проведением ЭКО всем женщинам сравниваемых групп была проведено гистологическое исследование эндометрия для определения готовности к ПЭ, а также иммуногистохимическое исследование эстрогеновых и прогестероновых рецепторов и содержание Ki67.
Для получения биопсии и оценки состояния эндометрия всем женщинам проводилась гистероскопия. Исследование проводилось во второй фазе менструального цикла с 21 по 23 дни, после подтверждения готовности эндометрия при ультразвуковом исследовании. Накануне проведения гистероскопического исследования опорожняли кишечник, мочевой пузырь и проводили санацию половых путей женщины 0,05 % раствором хлоргексидина биглюконата.
Отметим, что в большинстве случаев гистероскопическая картина отражала фазу секреции: толстый, складчатый эндометрий, иногда с полиповидными разрастаниями, с богатым сосудистым рисунком. Цвет эндометрия при этом был от ярко-розового до красного. Четко обозначались протоки желез. Отметим, что у 6 (3,3 ± 1,3 %) женщин, страдающих трубноперитонеальной формой бесплодия, гистероскопическая картина была несколько иной: сосудистый рисунок был усилен, в полости матки регистрировались соединительнотканные тяжи, эндометрий был неоднородного цвета, различной толщины. Протоки желез четко не регистрировались.
Еще одним вариантом гистероскопической картины был хронический эндометрит, который визуально выявлялся у 29 (16,2 ± 2,8 %) женщин обеих групп. При осмотре таких пациенток, стенки матки были гиперемированы, при подаче жидкости и движении инструментов - легко травмировалась и кровоточила. Частично определялись участки отечного гипертрофированного эндометрия белесого цвета. Железы белесоватого цвета определялись практически по всему полю обзора.
Результаты гистологического исследования эндометрия до проведения протокола ЭКО представлены в табл. 1.
Гистологические результаты свидетельствовали о том, что состояние эндометрия во многом определялось той патологией, которая послужила основанием для проведения ЭКО. Так, у женщин с эндокринными формами бесплодия нормальное состояние эндометрия (типичный функциональный эндометрий в стадии секреции) регистрировалось в 62 (63,3 ± 4,9 %) случаев, что было достоверно больше, чем у женщин с трубно-перитонеальными формами бесплодия – 14 (6,2 ± 2,7 %) (р < 0,001).
В то же время хронический неактивный эндометрит был выявлен у 16 (16,3 ± 3,7 %) и 48 (59,3 ± 5,5%) женщин, соответственно (р < 0,001). Отметим, что различные формы гиперплазии эндометрия в анамнезе были примерно у одинакового числа женщин в группах – 20 (20,4 ± 4,1%) женщин с эндокринным бесплодием и 15 (18,5 ± 4,3%) с трубноперитонеальными факторами (р>0,05). Отметим, что у 4 (4,9 ± 2,4%) женщин с перитонеальными формами бесплодия в амбулаторных картах были указания имевшие место внутрима-точные синехии.
Таблица 1
|
Гистологическое заключение до проведения протокола ЭКО |
Подгруппа с ановулятор-ным бесплодием (n = 98) |
Подгруппа с трубноперитонеальным бесплодием (n = 81) |
р 1-2 |
||
|
Абс. число |
% |
Абс. число |
% |
||
|
Типичный функционально активный эндометрий в стадии секреции |
62 |
63,3 ± 4,9 |
14 |
6,2 ± 2,7 |
< 0,001 |
|
Хронический неактивный эндометрит |
16 |
16,3 ± 3,7 |
48 |
59,3 ± 5,5 |
< 0,001 |
|
Железистый полип эндометрия функционального типа |
8 |
8,1 ± 2,8 |
4 |
4,9 ± 2,4 |
> 0,05 |
|
Сложная железисто-кистозная гиперплазия эндометрия |
2 |
2,0 ± 1,4 |
1 |
1,2 ± 1,2 |
> 0,05 |
|
Железистая гиперплазия эндометрия функционального типа пролиферативный вариант |
9 |
9,2 ± 2,9 |
2 |
2,5 ± 1,7 |
> 0,05 |
|
Железисто фиброзный полип эндометрия |
1 |
1,0 ± 1,0 |
8 |
9,9 ± 3,3 |
< 0,001 |
|
Внутриматочные синехии |
– |
– |
4 |
4,9 ± 2,4 |
– |
Примечание: р 1-2 – показатель достоверности различия результатов в сравниваемых группах.
Результаты гистологического обследования женщин сравниваемых групп перед проведением протокола ЭКО (% к общему числу женщин в группах)
Далее нами были проведены иммуногистохимические исследования экспрессии эстрогеновых (ЭР) и прогестероновых (ПР) рецепторов, а также содержание маркера пролиферации Ki-67 в эпителии желез и строме эндометрия (табл. 2).
Таблица 2
Результаты иммуногистохимического исследования экспрессии эстрогеновых и прогестероновых рецепторов в тканях эндометрия женщин до проведения протокола ЭКО (M ± m)
|
Показатель |
Подгруппа с ановуляторным бесплодием (n = 98) |
Подгруппа с трубно-перитонеальным бесплодием (n = 81) |
р 1-2 |
|
ЭР(строма) |
120,8 ± 2,6 |
110,2 ± 3,9 |
< 0,05 |
|
ЭР (железы) |
151,6 ± 3,2 |
114,2 ± 2,9 |
< 0,001 |
|
ПР (строма) |
196,4 ± 2,6 |
170,2 ± 3,1 |
< 0,001 |
|
ПР (железы) |
161,8 ± 2,5 |
152,8 ± 2,8 |
< 0,05 |
|
ЭР/ПР (строма) |
0,61 ± 0,02 |
0,67 ± 0,02 |
< 0,05 |
|
ЭР/ПР (железы) |
0,93 ± 0,03 |
0,74 ± 0,02 |
< 0,001 |
Примечание: р 1-2 – показатель достоверности различия результатов в сравниваемых группах.
Рассматривая полученные результаты женщин с гиперпластическими процессами эндометрия, отметим, что по всем показателям были получены высоко достоверные различия в экспрессии рецептивности эндометрия.
Так, в подгруппе женщин с ановуляторным бесплодием экспрессии эстрогеновых рецепторов составила в строме 120,8 ± 2,6, а в железах эндометрия 151,6 ± 3,2, что было достоверно выше, чем у пациенток с трубно-перитонеальной формой бесплодия (110,2 ± 3,9 и 114,2 ± 2,9) (p < 0,05).
Число прогестероновых рецепторов в строме у женщин с ановуляторным бесплодием (196,4 ± 2,6) было также больше, чем у женщин с трубно-перитонеальной формой (170,2 ± 3,1) (p < 0,001). Что касается ПР в железах эндометрия, то там сохранялись тенденции, ана- логичные ЭР. У пациенток с ановуляторным бесплодием содержание ПР в железах было выше, чем у женщин с перитонеальным бесплодием (161,8 ± 2,5 и 152,8 ± 2,8) (p < 0,001).
Заслуживает внимания также соотношение ЭР/ПР в строме и железах эндометрия (рис. 2).
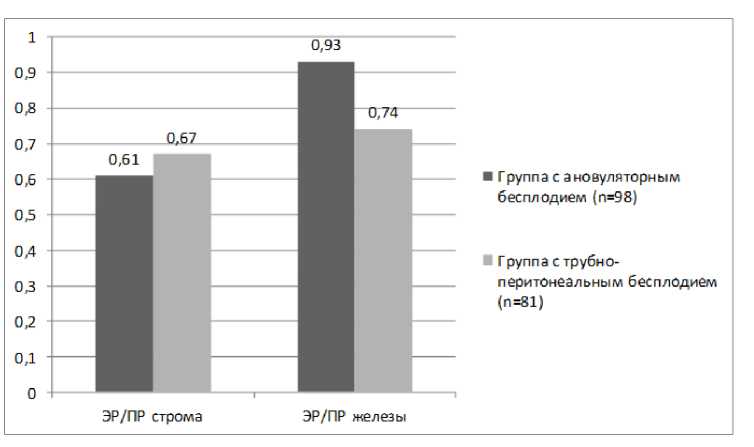
Рис. 2. Соотношение ЭР/ПР в строме и железах эндометрия женщин сравниваемых групп
Полученные результаты наглядно демонстрируют, что у женщин с ановуляторным бесплодием имеется дефицит прогестероновых рецепторов в строме эндометрия и нормальное их содержание в железах. При этом у пациенток с перитонеальными формами бесплодия, у большинства из которых до проведения ЭКО гистологически регистрировался хронический эндометрит, имеется снижение уровня эстрогеновых рецепторов как в строме, так и в железах эндометрия. Что касается содержания показателя пролиферации Кi-67, то полученные до проведения ЭКО результаты приведены на рис. 3.
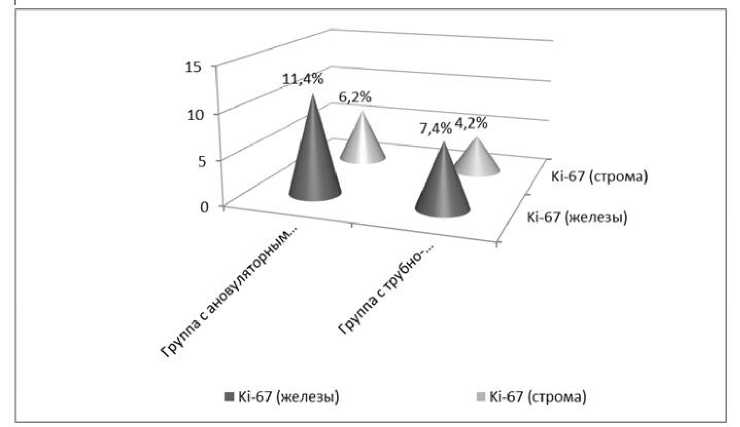
Рис. 3. Результаты иммуногистохимического исследования содержания Ki-67 в тканях эндометрия женщин сравниваемых групп до проведения протокола ЭКО
В подгруппе женщин, бесплодие которых было связано с хронической ановуляцией, среднее содержание Ki-67 в строме эндометрия с секреторную фазу менструального цикла составило 6,2 ± 1,3 %, в группе с трубно-перитонеальным бесплодием несколько меньше – 4,2 ± 0,7 (р > 0,05).
В железах эндометрия разница в содержании Ki-67 была еще выраженнее. В группе с ановуляторным бесплодием показатель был 11,4 ± 0,9 %, достоверно ниже содержание Ki-67 было у женщин с трубно-перитонеальным бесплодием – 7,4 ± 0,8 % (р < 0,05) (табл. 3).
Таблица 3
Результаты иммуногистохимического исследования содержания Ki-67 в тканях эндометрия женщин сравниваемых групп до проведения протокола ЭКО (M ± m)
|
Показатель |
Подгруппа с ановуляторным бесплодием (n = 98) |
Подгруппа с трубно-перитонеальным бесплодием (n = 81) |
р 1-2 |
|
Ki-67 (строма) |
6,2 ± 1,3* |
4,2 ± 0,7** |
|
|
Ki-67 (железы) |
11,4 ± 0,9* |
7,4 ± 0,8** |
Примечание: р 1-2 – показатель достоверности различия результатов в сравниваемых группах.
Таким образом, обобщая полученные нами результаты, можно сделать вывод о том, что при наличии заболеваний органов репродуктивной системы меняется рецептивность эндометрия. В свою очередь рецептивность является одним из патогенетических механизмов формирования патологии эндометрия и может влиять на успешность проведения протокола ЭКО.
Список литературы Сравнительный анализ состояния эндометрия женщин, страдающих ановуляторным и трубно-перитонеальным бесплодием
- Самойлова А.В. Особенности экспрессии рецепторов к эстрадиолу и прогестерону при гиперплазиях эндометрия у женщин с эндокринным бесплодием / А.В. Самойлова, Е.В. Кострова // Журнал акушерства и женских болезней. - 2009. - Т. LVIII (1). - С. 38-43.
- Манухин И.Б. Клинические лекции по гинекологической эндокринологии / И.Б. Манухин, Л.Г. Тумилович, М.А. Геворкян. - М.: ГЭОТАР-Медиа, 2013.
- Сеидова Л.А. Исследование маркеров рецептивности эндометрия в цервикальной слизи как неинвазивный метод оценки имплантационного потенциала / Л.А. Сеидова, С.Г. Перминова, Т.А. Демура // Акушерство и гинекология. - 2015. - № 5. - С. 74-79.
- Сыркашева А.Г. Современные представления о дифференцированном подходе к выбору протокола стимуляции суперовуляции в циклах ЭКО / А.Г. Сыркашева, М.В. Агаршева, М.Г Андреева, Н.В. Долгушина, Е.А. Калинина, Е.Л. Яроцкая // Акушерство и гинекология. - 2016. - № 5. - С. 38-43.
- Аганезов С.С. Рецептивность эндометрия у женщин с нарушениями репродуктивной функции / С.С. Аганезов, Н.В. Аганезова, А.В. Мороцкая, К.Ю. Пономаренко // Журнал акушерства и женских болезней. - 2017. -LXVI. - №.35. - С. 142.
- Таболова В.К. Влияние хронического эндометрита на исходы программ вспомогательных репродуктивных технологий: морфо-функциональные и молекулярно-генетические особенности (обзор литературы) / В.К. Таболова, И.Е. Корнеева// Акушерство и гинекология. - 2013. - № 10. - С. 17-22.
- Блесманович А.Е. Хронический эндометрит как причина бесплодия / А.Е. Блесманович, А.Г. Алехина // Молодой ученый. - 2016. - № 22.1. - С. 1-3.


