Среднесрочные результаты лечения переломов дистального метаэпифиза лучевой кости с артроскопическим сопровождением: проспективное сравнительное исследование
Автор: Дубров В.Э., Гречухин Д.А., Брижань Л.К., Губайдуллина Г.Ф.
Журнал: Кафедра травматологии и ортопедии @jkto
Рубрика: Оригинальное исследование
Статья в выпуске: 2 (48), 2022 года.
Бесплатный доступ
Введение. Переломы дистального метаэпифиза лучевой кости (ДМЭЛК) занимают ведущее место в общей структуре травм верхних конечностей, в связи с чем остается актуальным вопрос отдаленных результатов их лечения. На сегодняшний день активно используют артроскопическое сопровождение при выполнении остеосинтеза, однако, до сих пор достоверно не оценен вклад артроскопии в отдаленные результаты. При фиксации переломов ДМЭЛК ладонной пластиной с угловой стабильностью была предложена методика артроскопии лучезапястного сустава в условиях вытяжения в аппарате внешней фиксации (АВФ).Цель исследования: улучшение среднесрочных результатов лечения внутрисуставных переломов ДМЭЛК за счет применения артроскопии для диагностики и репозиции отломков. Среди задач исследования выделена оценка объективных и субъективных среднесрочных результатов через 3, 6 и 12 месяцев после операции.Материалы и методы: в проспективное исследование включено 98 пациентов, разделенных на 3 группы, в зависимости от хирургического лечения. Через 6 и 12 месяцев оценивались среднесрочные результаты по объективным параметрам (таким как индекс силы кистевого хвата, функция сгибания/разгибания, ротационная функция), а также по субъективным (DASH).Результаты: во всех группах было отмечено улучшение объективных и субъективных показателей в течение 12 месяцев после операции. Не было получено объективных данных в пользу использования артроскопического сопровождения при переломах ДМЭЛК, поскольку все показатели не имели статистически значимых различий. При оценке субъективных параметров по DASH отмечен достоверный лучший результат в пользу артроскопического сопровождения: в группе исследования среднее значение DASH составило 8,42±5,41 баллов, в первой группе сравнения - 9,07±5,11 баллов, во второй группе сравнения - 11,47±5,05 баллов.Заключение: артроскопическое сопровождение (в условиях АВФ) при остеосинтезе внутрисуставных переломов ДМЭЛК значимо улучшает субъективную оценку по DASH, но не объективные показатели восстановления функции верхней конечности через 12 месяцев с момента получения травмы.
Перелом дистального метаэпифиза лучевой кости, артроскопия
Короткий адрес: https://sciup.org/142236565
IDR: 142236565 | УДК: 617.3 | DOI: 10.17238/2226-2016-2022-2-34-42
Mid-term outcomes of distal radius fractures treatment with arthroscopic assistance: a prospective comparative study
Introduction. Distal radius fractures (DRF) have a leading place in the overall structure of upper limb injuries, and therefore the issue of long-term results of their treatment remains relevant. To date, arthroscopic support is actively used when performing osteosynthesis, however, the contribution of arthroscopy to long-term results has not yet been reliably assessed. When fixing DRF with a volar plate with angular stability, a technique of arthroscopy of the wrist joint under stretching conditions in an external fixation device (EFD) was proposed.The aim of the study: to improve the mid-term results of treatment of intra-articular DRF using arthroscopy for the diagnosis and reposition of fragments. Among the objectives of the study, the assessment of objective and subjective mid-term results at 3, 6 and 12 months after surgery was highlighted. Materials and methods: the prospective study included 98 patients divided into 3 groups, depending on surgical treatment. After 6 and 12 months mid-term results were evaluated by objective parameters (such as hand grip strength index, flexion/extension function, rotational function), as well as subjective (DASH). Results: improvement of objective and subjective indicators was noted in all groups within 12 months after surgery. Objective data were not obtained in favor of using arthroscopic support for DRF, since all indicators did not have statistically significant differences. When assessing the subjective parameters of DASH, a significant better result was noted in favor of arthroscopic support: in the study group, the average DASH value was 8.42 ± 5.41 points, in the first comparison group - 9.07± 5.11 points, in the second comparison group - 11.47± 5.05 points.Conclusion: arthroscopic assistance (under EFD conditions) for osteosynthesis of intra-articular DRF significantly improves the subjective assessment of DASH, but not objective indicators of restoration of upper limb function 12 months after injury.
Текст научной статьи Среднесрочные результаты лечения переломов дистального метаэпифиза лучевой кости с артроскопическим сопровождением: проспективное сравнительное исследование
Переломы дистального метаэпифиза лучевой кости (ДМЭЛК) занимают ведущее место в общей структуре травм верхних конечностей, составляя 26-46% всех переломов, наблюдаемых в условиях первичного звена [1]. Для переломов ДМЭЛК характерны два возрастных пика: 25-30 лет и >65 лет; в молодом возрасте, как правило, переломы обусловлены высокоэнергетическими травмами, в то время как в пожилом – низкоэнергетическими [1]. В XXI веке наблюдается разнонаправленная тенденция: с одной стороны, возраст населения развитых стран увеличивается, но при этом уменьшается в развивающихся странах. Однако вне зависимости от того, к какой возрастной группе принадлежит пациент, одним из общих требований остается улучшение качества жизни или, как минимум, его поддержание. Пациентам важно раннее возвращение к активности (в особенности, военнослужащим и спортсменам), а также возможность выполнять повседневную деятельность в прежнем, «до травматическом», объеме. Именно поэтому функциональный исход лечения переломов ДМЭЛК остается крайне актуальной проблемой.
Как правило, функция кистевого сустава восстанавливается в первые полгода после перелома. Однако через год после травмы порядка 20% пациентов предъявляют жалобы на боль и затруднение выполнения повседневной активности, что приводит к общей неудовлетворенности результатами лечения и регулярному употреблению анальгетиков [2–5].
Эта проблема является отражением объективных сложностей лечения переломов ДМЭЛК: при выполнении остеосинтеза репозиция отломков, формирующих суставную поверхность, технически сложна, также возможно не конгруэнтное сращение с нарушением биомеханики сустава [6]. Выявлена прямая корреляция между развитием артроза лучезапястного сустава и величиной остаточного смещения суставных отломков; также отмечено, что при внутрисуставных переломах часто повреждаются мягкотканые элементы кистевого сустава и развивается карпальная нестабильность [5,7,8].
Наиболее часто применяемый способ выполнения накостного остеосинтеза при переломах ДМЭЛК – фиксация отломков ладонной пластиной с угловой стабильностью винтов ( VLP) [9–11]. Использование этого типа фиксатора предотвращает вторичное смещение отломков при нестабильных переломах, облегчается наиболее точная репозиция перелома, также возможна ранняя реабилитация в послеоперационном периоде [12].
Артроскопия – малоинвазивная методика, применение которой позволяет уменьшить травматичность ортопедических операций. С момента первого упоминания артроскопии кистевого сустава (1979 г.) ее техника значительно усовершенствована. При этом не происходит травматизации мягких тканей (кожи, сухожилий, суставной капсулы), в связи с чем возможна более быстрая реабилитация в отличие от артротомии [13].
Артроскопия кистевого сустава обладает определенными преимуществами: при ее применении возможна полноценная визуализация суставной поверхности лучевой кости, а также восстановление выявленных повреждений мягкотканых структур [14]. Ono H. и соавт. (2010), Seigerman D. и соавт. (2019) обнаружили, что репозиция с артроскопическим сопровождением при остеосинтезе внутрисуставных переломов ДМЭЛК со смещением выигрывает в сравнении с репозицией под рентген-контролем [15,16].
Среди показаний к артроскопическому сопровождению ДМЭЛК выделяют [14].
-
1. Возраст от 16 лет;
-
2. Отсутствие признаков метаболических заболеваний костей;
-
3. Перелом ДМЭЛК, состоящий из 2–4 отломков, со смещением суставной поверхности ≥ 1 мм, подтвержденный рентгенологически, которое не удаётся устранить попытками закрытой репозиции;
-
4. Дополнительные параметры перелома, в том числе вдавленный (импрессионный) перелом полулунной фасетки;
-
5. Рентгенологические признаки сопутствующего повреждения, включая диастаз >5 мм между костями запястья и подвывих в дистальном лучелоктевом суставе.
Определены противопоказания к артроскопии КС при переломах ДМЭЛК [14].
-
1. Активная инфекция;
-
2. Открытые переломы типа II-III по Gustilo-Anderson [17];
-
3. Обширные закрытые мягкотканые повреждения;
-
4. Повреждение срединного нерва (дискутабельно при использовании «сухой» артроскопии);
-
5. Компартмент-синдром предплечья или кисти;
-
6. Невозможность дистракции запястья.
Артроскопию кистевого сустава выполняют в условиях тракционного воздействия: достигается достаточный обзор полости сустава и оптимальный объем рабочего пространства, однако использование вытяжения сопряжено с некоторыми сложностями - существующие устройства «подвешивают» кисть за пальцы, что затрудняет рентгеновский контроль репозиции при помощи электронно-оптического преобразователя (ЭОП) [18]. В связи с этим предпринимались попытки поиска возможного способа растяжения кистевого сустава, который бы позволил адекватно визуализировать результаты остеосинтеза.
Несмотря на давность изобретения, аппараты внешней фиксации (АВФ) не утратили своей роли в лечении переломов ДМЭЛК [2,3,7]. Важными преимуществами такой фиксации считают относительную простоту применения, универсальность в использовании, а также отсутствие повреждения околосуставных мягких тканей [12]. Ряд авторов сравнивал методики внешней и внутренней фиксации и их влияние на восстановление функции кистевого сустава, однако, доказать клиническое преимущество того или иного способа не удалось [19].
Varitimidis S.E. с соавт. (2021) изучали роль артроскопического контроля при остеосинтезе в восстановлении функции кисти, таких как супинация, разгибание и сгибание, через 24 месяца после операции [20]. Показано, что артроскопическое сопровождение достоверно улучшало объективные показатели, однако, при этом по DASH различий не выявлено.
Koval K. с соавт. (2018) напротив, пришли к выводу, что артроскопия является лишь вспомогательным инструментом при лечении переломов ДМЭЛК [21].
Таким образом, проблема остеосинтеза при оскольчатом переломе дистального метаэпифиза с артроскопическим со- провождением остается актуальной и в настоящее время. С целью упрощения применения артроскопического сопровождения при фиксации переломов ДМЭЛК ладонной пластиной с угловой стабильностью на кафедре общей и специализированной хирургии факультета фундаментальной медицины МГУ имени М. В. Ломоносова была предложена методика артроскопии лучезапястного сустава в условиях вытяжения в АВФ.
Цель исследования : улучшение среднесрочных результатов лечения внутрисуставных переломов дистального метаэпифиза лучевой кости за счет оптимизации диагностики повреждений и репозиции отломков при помощи артроскопии.
Среди задач исследования выделена оценка объективных и субъективных среднесрочных результатов фиксации перелома ДМЭЛК при помощи «ладонной» пластины с угловой стабильностью с артроскопическим сопровождением и без него через 3, 6 и 12 месяцев после операции.
Материалы и методы
Исследование спроектировано как не рандомизированное проспективное, его проведение одобрено локальным комитетом по этике ГБУЗ «МКНЦ им. А. С. Логинова» ДЗМ (протокол №2/2013 от 01.02.2013). Набор пациентов осуществляли в период с 2012 по 2020 гг. на клинических базах факультета фундаментальной медицины ФГБОУ ВО «МГУ имени М.В. Ломоносова». Критерии включения и невключения в исследование представлены в таблице 1.
Таблица 1
Критерии включения и невключение в исследование
|
Критерии включения в исследование |
Критерии невключения в исследование |
|
Возраст ≥ 18 лет Изолированный перелом ДМЭЛК ≤ 7 суток с момента травмы Оскольчатый внутрисуставной характер перелома ДМЭЛК со смещением суставной поверхности лучевой кости ≥2 мм |
Открытые переломы типа IIIII по Gustilo-Anderson Патологические переломы ДМЭЛК Повторные переломы ДМЭЛК Наличие декомпенсированных сопутствующих заболеваний |
Всего в исследование включено 98 пациентов, разделенных на 3 группы, отличавшихся по характеру проводимого лечения. Дизайн исследования представлен на рисунке 1.
Средний возраст пациентов составил 50,28±17,48 лет, наиболее молодому пациенту было 18 лет, наиболее пожилому – 80 лет (рис. 2). 51 пациент (52%) был мужского пола, 47 (48%) – пациентов женского пола.
Группа 1
(группа исследования -34 пациента)
Группа 2
(первая группа сравнения -
34 пациента)
Группа 3
(вторая группа сравнения -
30 пациентов)

межлестничная блокада фиксация КС в АВФ с дистракцией до 3-5 мм расширения суставной щели ЛЗС
закрытая ручная репозиция под местной анестезией иммобилизация при помощи тыльной гипсовой лонгеты от верхней трети предплечья до пястно-фаланговых суставов
Предоперационный период (1-5 суток)
фиксация КС в АВФ с дистракцией до 3-5 мм расширения суставной щели ЛЗС
репозиция отломков фиксация отломков спицами артроскопияЛЗС
доступ к лучевой кости по Henry, остеосинтез лучевой кости волярной пластиной Сусловой стабильностью винтов
Рис. 1. Схематичный дизайн исследования и распределение пациентов по группам (КС – кистевой сустав, ЛЗС – лучезапястный сустав)
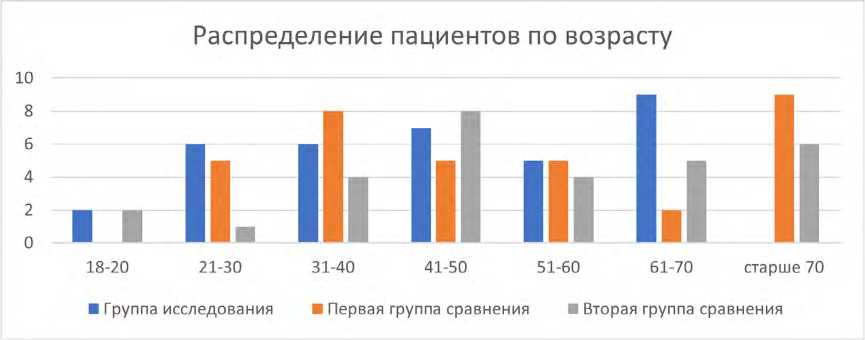
Рис. 2. Распределение пациентов по возрасту в исследуемых группах
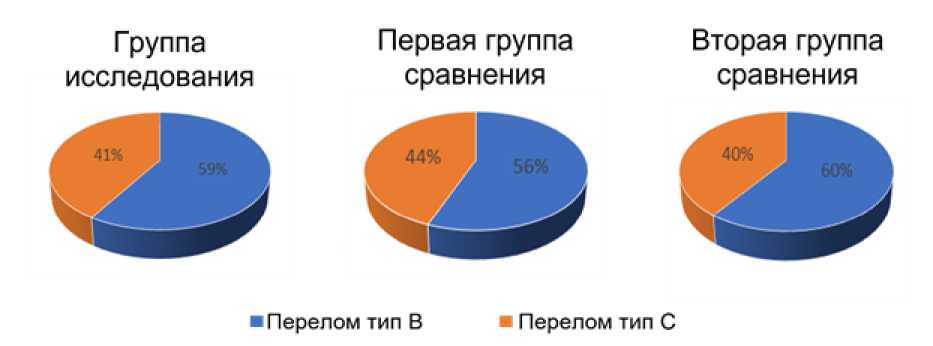
У всех включенных в исследование пациентов была повреждена доминантная конечность. Распределение пациентов по типу перелома по классификации AO/ASIF представлено на рисунке 3.
Всем пациентам при поступлении в стационар выполняли рентгенографию кистевого сустава в двух стандартных (прямой и боковой) и косых проекциях. Сравнение эффективности предложенной методики проводили между группой исследования ( n=34) и двумя группами сравнения: первая группа сравнения n=34, вторая группа сравнения n=30.
Пациентам группы исследования (n=34) при поступлении в стационар кистевой сустав фиксировали в АВФ под проводниковой анестезией. Под рентген-контролем (ЭОП) выполняли дистракцию кистевого сустава до 3–5-миллиметрового расширения суставной щели. Через 3,3 суток (размах 1–6 суток) выполняли оперативное вмешательство: на начальном этапе производили доступ вдоль сухожилия лучевого сгибателя запястья к лучевой кости (Flexor Carpi Radialis - FCR), репозицию крупных отломков с их фиксацией спицами под визуальным и ЭОП-контролем, после чего выполняли артроскопию через порты 3-4 и 6 R, при необходимости используя порты 4-5 и VR. При артроскопии осуществляли контроль репозиции, оценивали наличие мягкотканых повреждений кистевого сустава, при необходимости проводили дебридмент или восстанавливали мягкотканые элементы сустава. Дебридмент выполняли при давлении ирригационной жидкости ≤100 мм водного столба. В
85,3% (n=29 из 34) случаев репозицию проводили в жидкостной среде, а в 14,7% (n=5 из 34) - в «сухой». Завершали оперативное лечение выполнением остеосинтеза лучевой кости волярной пластиной с угловой стабильностью винтов.
тип В
■ Перелом тип
Группа исследования
с
Вторая группа сравнения
Перелом
Первая группа сравнения
Рис. 3. Распределение пациентов по типу перелома по классификации АО/ ASIF [22] в группе исследования; первой и второй группах сравнения
Пациентам обеих групп сравнения под местной анестезией выполняли закрытую ручную репозицию отломков, после которой накладывали тыльную гипсовую лонгету от верхней трети предплечья до пястно-фаланговых суставов. Через несколько суток (в среднем 3,7 суток, размах 1–7 суток) выполняли оперативное вмешательство.
Пациентам первой группы сравнения (n=34) кистевой сустав фиксировали в АВФ непосредственно перед началом операции, после чего производили доступ FCR к лучевой кости, репозицию крупных отломков с их фиксацией спицами под визуальным и ЭОП-контролем. На следующем этапе выполняли артроскопический контроль, аналогичный группе исследования. Жидкостную артроскопию при репозиции проводили у 25 из 34 пациентов (73,5%), «сухую»– у 26,5%. Завершали оперативное лечение выполнением остеосинтеза лучевой кости волярной пластиной с угловой стабильностью винтов.
Пациентам второй группы сравнения (n=30) сразу выполняли доступ FCR к лучевой кости, открытую репозицию и остеосинтез лучевой кости волярной пластиной с угловой стабильностью винтов без артроскопического сопровождения.
Функциональный результат оценивали через 3, 6 и 12 месяцев после оперативного лечения. Объективными показателями функции кистевого сустава считали амплитуду движений в суставе, оцененную при помощи гониометра, и индекс силы кистевого хвата, измеренный при помощи пружинного динамометра. Послеоперационные показатели выражали в процентном отношении от аналогичного показателя на контралатеральной не доминантной конечности. Значения амплитуды движений в градусах угла не определяли в связи с уникальностью значений для каждого пациента.
Для субъективной оценки функции верхней конечности использовали опросник DASH (Disabilities of the Arm, Shoulder and Hand). При его заполнении пациент отвечал на 30 вопросов, описывающих ежедневную бытовую активность, ранжируя ее от 1 до 5 баллов (где 1 – «отсутствие каких-либо затруднений при выполнении задачи», а 5 – «невозможность выполнения поставленной задачи ввиду как ограничения движения в суставах верхней конечности, так и наличия болевого синдрома»). При окончательной оценке учитывают суммарное количество баллов DASH. Итог от 0 до 29 баллов считают реконвалесценцией, сюда относят «отличные» (0-15 баллов) и «хорошие» (16-29 баллов) результаты при возможном сохранении болевого синдрома низкой интенсивности, но не влияющем на функцию конечности [23]. Результат от 30 до 39 баллов – «удовлетворительный», в этом случае возможно выполнение простейших манипуляций травмированной конечностью. За «неудовлетворительный» результат, при котором конечность недееспособна, принимают количество баллов >40.
На основании полученных результатов в программе Microsoft Excel сформирована база данных. Статистическую обработку осуществляли в программах Statistica ver.12.5 и Jamovi ver.2.2.2. В качестве параметров описательной статистики использовали среднее значение со стандартным отклонением; зависимость между признаками определяли с помощью коэффициента ранговой корреляции Спирмена. Достоверность различий между повторными измерениями в динамике внутри каждой группы определяли непараметрическим аналогом дисперсионного анализа с повторными измерениями (критерием Фридмана) с апостериорным тестом Тьюки; для определений различий между группами использовали непараметрический U-критерий Манна – Уитни. Для оценки различий между группами сформированы 3 пары: группа исследования и первая группа сравнения, группа исследования и вторая группа сравнения, первая и вторая группы сравнения. Уровень значимости везде соответствовал p<0,05.
Результаты
Во всех группах было отмечено улучшение объективных и субъективных показателей в течение 12 месяцев после операции.
Учитывая важность среднесрочных и отдаленных результатов, важно отметить, что наилучший индекс силы кистевого хвата определен через 12 месяцев в группе исследования: среднее значение составило 92,06±8,89%, в то время как в первой и второй группах сравнения 87,70±9,69% и 90,27±9,18%, соответственно (рис. 4, а). При сравнении между группами также получено достоверное преимущество группы исследования перед первой группой исследования (р=0,02).
Наилучшее восстановление функции сгибания (С) и разгибания (Р) кисти достигнуто во второй группе сравнения через год после оперативного лечения: средние значения 90,01±8,04% (С) и 85,63±7,82% (Р) (рис. 4, б, в). Показатели для группы исследования составили 88,91±7,63% (С) и 80,83±8,45% (Р), а для первой группы сравнения - 88,09±7,94% (С) и 83,20±7,87% (Р). Максимальное восстановление амплитуды движений отмечено во втором полугодии месяцев после операции. Важно, что все пациенты не отмечали выраженных различий в амплитуде движений у травмированной и здоровой конечности.
Через 12 месяцев не отмечено достоверных различий между группами в функции пронации: средние значения в группе исследования - 92,6±6,28%, первой группе сравнения - 89,1±8,80%, второй группе сравнения - 90,6±8,82% (рис. 4, г). Аналогичные результаты получены и для супинации: 93,5±5,63%, 93,7±6,10% и 89,9±8,42%, соответственно (рис. 4, д). Показатели ротационной функции предплечья были сходными между группами, что предполагает отсутствие влияния артроскопии кистевого сустава на амплитуду пронации и/или супинации через 12 месяцев после операции.
Все пациенты отметили постепенное субъективное улучшение функции кисти. Максимальное восстановление амплитуды движений во всех группах произошло через 12 месяцев после травмы (рис. 4, е). В группе исследования и в первой группе сравнения среднее значение баллов по DASH через 12 месяцев составило 8,42±5,41 и 9,07±5,11 баллов, т. е. большинство пациентов (n=30 из 34 в каждой из групп, 88,2%) имели «хорошие» и «отличные» результаты по DASH (0-15 баллов). Во второй группе сравнения, где артроскопия не применялась, среднее количество баллов составило 11,47±5,05, а количество «хороших» и «отличных» результатов - 83,3% (n=25 из 30).
Несмотря на то, что максимальных относительных значений сгибания и разгибания в кистевом суставе удалось достичь во второй группе сравнения, наилучший показатель DASH выявлен в группе исследования.
Значимой разницы показателя DASH между группами с артроскопическим сопровождением (группа исследования и первая группа сравнения) через 12 месяцев после операции выявлено не было (р=0,52). При попарном сравнении выявлено достоверное улучшение функции кисти через 1 год в группе исследования (р=0,02) по сравнению со второй группой сравнения, где выполняли исключительно открытую репозицию и внутреннюю фиксацию. Между первой группой сравнения, где применялась артроскопия, и второй группой сравнения различия не достигли статистической значимости, однако значение р было близко к достоверному (р=0,07).
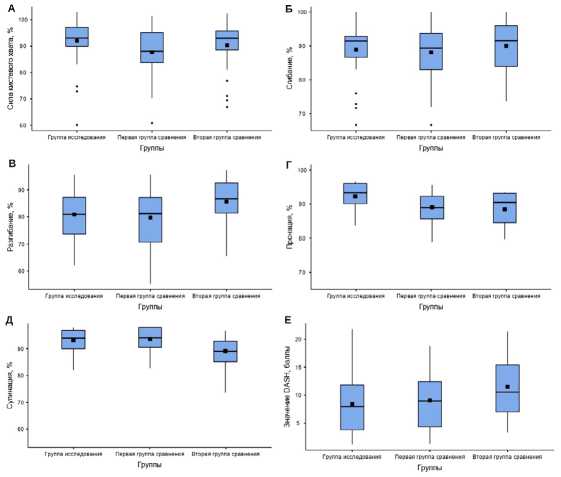
Рис. 4. Разница между восстановлением функции кисти в исследованных группами через 12 месяцев: а) индекс силы кистевого хвата; б) сгибание; в) разгибание; г) пронация; д) супинация; е) количество баллов по DASH
Таблица 2
Статистическая значимость различий (р) исследуемых параметров на основе критерия Манна-Уитни в группах
|
Изучаемый параметр |
Срок после операции |
Сравнение группы исследования и первой группы сравнения |
Сравнение группы исследования и второй группы сравнения |
Сравнение первой и второй групп сравнения |
|
DASH |
6 месяцев |
0,06 |
0,16 |
0,94 |
|
12 месяцев |
0,52 |
0,02* |
0,07 |
|
|
Индекс силы кистевого хвата |
6 месяцев |
0,01* |
0,006* |
0,7 |
|
12 месяцев |
0,02* |
0,39 |
0,23 |
|
|
Разгибание кисти |
6 месяцев |
0,59 |
0,02* |
0,08 |
|
12 месяцев |
0,92 |
0,02* |
0,05 |
|
|
Сгибание кисти |
6 месяцев |
0,25 |
0,00* |
0,00* |
|
12 месяцев |
0,76 |
0,47 |
0,26 |
|
|
Пронация предплечья |
6 месяцев |
0,45 |
0,39 |
0,98 |
|
12 месяцев |
0,70 |
0,55 |
0,37 |
|
|
Супинация предплечья |
6 месяцев |
0,22 |
0,13 |
0,64 |
|
12 месяцев |
0,69 |
0,07 |
0,20 |
* - Статистически значимое различие (p<0,05)
Обсуждение
В качестве первичных конечных точек исследования была принята объективная оценка функции кисти: индекс силы кистевого хвата, сгибание и разгибание кисти, ротационные движения предплечья. Через 6 месяцев у пациентов, в лечении которых использовалось артроскопическое сопровождение, сила кистевого хвата восстанавливалась лучше, чем у пациентов без него. Однако по результатам, оцененным через 12 месяцев после операции, не было получено объективных данных в пользу использования артроскопического сопровождения при переломах ДМЭЛК, поскольку все показатели не имели статистически значимых различий. Вероятно, проведенный при артроскопии дебридмент позволяет ускорить послеоперационную реабилитацию и приводит к улучшению показателей именно к моменту 6 месяцев после операции. Среднесрочные результаты, которые оценивались через 12 месяцев, не различаются, что предположительно обусловлено активным использованием травмированной конечности именно во втором полугодии после операции.
Ряд исследователей оценивал изменение объективных показателей в результате использования артроскопии при переломах ДМЭЛК. Так Abe Y. с соавт. (2017) выявили улучшение результатов в амплитуде движений и силе кистевого хвата при артроскопическом сопровождении [24]. Однако дизайн исследования предполагал использование разных методик фиксации отломков, что затрудняет достоверность статистической обработки. им контролем, однако в исследовании оценка результатов лечения произведена при разных методиках фиксации отломков. В исследовании Ruch D.S. с соавт. (2017) отсутствовали изменения в силе кистевого хвата, но при этом показано увеличение амплитуды движений в кистевом суставе (разгибания и сгибания) и ротационной функции в группе остеосинтеза с артроскопическим контролем [25]. Yoon A. с соавт. (2020) напротив, не выявили значимых различий в объективных показателях функции кисти через 48 недель в группе артроскопии после остеосинтеза волярными пластинами [26].
Учитывая высокую адаптивность кистевого сустава, объективно измеряемые параметры не всегда отображают функциональный, т.е. «клинически значимый», результат [8]. В исследовании Yamazaki H. с соавт. (2015) не отмечено влияния артроскопического сопровождения при лечении нестабильных внутрисуставных переломов ДМЭЛК при помощи волярных пластин на функциональный результат [27]. Однако накопленные данные свидетельствуют о важности точности восстановления суставной поверхности при репозиции отломков, что возможно только при артроскопическом сопровождении [8,28,29]. При неполном восстановлении возрастает риск развития артроза кистевого сустава, что снижает отдаленные функциональные результаты удовлетворенность лечением.
В проведенном исследовании отмечено, что пациенты, которым была проведена артроскопия, оценивают результат лечения как «удовлетворительный» через год после вмешательства чаще по сравнению с пациентами, при лечении которых не использовали артроскопию. Этот факт позволяет рекомендовать применение артроскопического сопровождения при остеосинтезе оскольчатых внутрисуставных переломов ДМЭЛК. Через 12 месяцев после операции достоверной разницы между группами с артроскопическим сопровождением, т. е. группами, где АВФ накладывали неотложно при поступлении и где АВФ монтировали только для осуществления артроскопии, отмечено не было.
Таким образом, некоторые проведенные исследования приводят аргументы в пользу использования артроскопии кистевого сустава при переломах ДМЭЛК. Однако часть авторов (например, Koval K. с соавт., 2018) считают, что артроскопическое сопровождение при данной патологии - лишь вспомогательный инструмент [21]. Столь разно полярные мнения могут объясняться разнородностью исследуемых выборок и использованием различных методов фиксации. Также в большинстве исследований отсутствуют данные об отдаленных наблюдения после оперативного лечения [30].
Выводы
Использование артроскопии кистевого сустава в процессе лечения внутрисуставных переломов ДМЭЛК улучшает раннее восстановление функции кисти через 6 месяцев после операции, но не влияет на него через 12 месяцев. Следовательно, адаптация кистевого сустава происходит в течение года после операции, но использование артроскопии может ускорить реабилитацию для профессионально активных пациентов (например, военнослужащих и профессиональных спортсменов).
Артроскопическое сопровождение при внутрисуставных переломах ДМЭЛК достоверно улучшает субъективные результаты лечения по опроснику DASH через 12 месяцев после операции.
Список литературы Среднесрочные результаты лечения переломов дистального метаэпифиза лучевой кости с артроскопическим сопровождением: проспективное сравнительное исследование
- MacIntyre N.J., Dewan N. Epidemiology of distal radius fractures and factors predicting risk and prognosis // J. Hand Ther. Elsevier Inc, 2016. Vol. 29, №. 2. P. 136-145. doi: 10.1016/j.jht.2016.03.003
- Gilev M.V. Surgical treatment of intra-articular impression fractures of the distal radius // Genius of Orthopedics, 2018. Vol. 24, №. 2. P. 134-141.
- Egiazaryan K.A. et al. Medium-term results of two-stage surgical treatment of fractures of the distal metaepiphysis of the radius // Bulletin of Traumatology and Orthopedics named after NN Priorov, 2019. №. 1. P. 17-26.
- Kurov M.A., Postnov Yu.G., Golubev V.G. Arthroscopy method in the diagnosis and treatment of chronic instability of the ankle joint // Technological innovations in traumatology, orthopedics and neurosurgery: integration of science and practice, 2018. pp. 132-134.
- Maksimov A.A. Reconstruction of soft-tissue defects of the distal parts of the fingers of the hand // VI Pirogov Forum of Traumatologistsorthopedists of Orthopedists, dedicated to the 50th anniversary of the Department of Traumatology, Orthopedics and Disaster Medicine of the Moscow State Medical University named after A.I. Evdokimov: Collection of materials Forum, Moscow, October 21-22, 2021. Kazan: Praktika, 2021. p. 100.
- Khominets V.V. et al. Modern trends in the diagnosis and surgical treatment of fractures of the distal metaepiphysis of the radius (scientific review) // Preventive and clinical medicine. 2020. Vol. 2, №. 75. P. 34-44.
- Makarevich E.R., Martinovich A.V., Dovgalevich I.I. Extra-focal compression-distraction osteosynthesis. Minsk: BSMU, 2018. 35-42 p.
- Golubev I.O., Sautin M.E., Balyura G.G. Arthroscopy in the treatment of carpal joint pathology // Traumatology and Orthopedics of Russia, 2018. Vol. 24, №. 1. P. 169-175.
- Kakar S. Clinical Faceoff: Controversies in the Management of Distal Radius Fractures // Clin. Orthop. Relat. Res. Springer, 2015. Vol. 473, № 10. P. 3098–3104. doi: 10.1007/s11999-015-4335-5
- Zong S. Le et al. Meta-analysis for dorsally displaced distal radius fracture fixation: Volar locking plate versus percutaneous Kirschner wires // J. Orthop. Surg. Res. BioMed Central, 2015. Vol. 10, № 1. P. 108. doi: 10.1186/s13018-015-0252-2
- Zhang L.H. et al. Volar locking plate versus external fixation for the treatment of unstable distal radial fractures: A meta-analysis of randomized controlled trials // J. Surg. Res. Elsevier, 2015. Vol. 193, № 1. P. 324–333. doi: 10.1016/j.jss.2014.06.018
- Gu W.-L.L. et al. Bridging external fixation versus non-bridging external fixation for unstable distal radius fractures: A systematic review and meta-analysis // J. Orthop. Sci. The Japanese Orthopaedic Association, 2016. Vol. 21, № 1. P. 24–31. doi: 10.1007/s12178-019-09540-y
- Evans B.T., Jupiter J.B. Best Approaches in Distal Radius Fracture Malunions // Current Reviews in Musculoskeletal Medicine. Current Reviews in Musculoskeletal Medicine, 2019. Vol. 12, № 2. P. 198–203. doi: 10.1007/s12178-019-09540-y
- Hozack B.A., Tosti R.J. Fragment-Specific Fixation in Distal Radius Fractures // Current Reviews in Musculoskeletal Medicine. Current Reviews in Musculoskeletal Medicine, 2019. Vol. 12, № 2. P. 190–197. doi: 10.1007/s12178-019-09538-6
- Ono H. et al. Distal radius fracture arthroscopic intraarticular displacement measurement after open reduction and internal fixation from a volar approach // J. Orthop. Sci. Elsevier, 2010. Vol. 15, № 4. P. 502–508. doi: 10.1007/s00776-010-1484-y
- Seigerman D. et al. Complications in the Management of Distal Radius Fractures: How Do We Avoid them? // Curr. Rev. Musculoskelet. Med. Current Reviews in Musculoskeletal Medicine, 2019. Vol. 12, № 2. P. 204–212. doi: 10.1007/s12178-019-09544-8
- Gustilo R.B., Anderson J.T. Prevention of infection in the treatment of one thousand and twenty-five open fractures of long bones: retrospective and prospective analyses // JBJS. Citeseer, 1976. Vol. 58, № 4. P. 453–458.
- Martins T., Marappa-Ganeshan R. Anatomy, Shoulder and Upper Limb, Forearm Triangular Fibrocartilage Complex. Stat Pearls Publishing, 2022.
- Zhang Q. et al. Internal Versus External Fixation for the Treatment of Distal Radial Fractures // Med. (United States). 2016. Vol. 95, № 9. P. e2945. doi: 10.1097/MD.0000000000002945
- Varitimidis S.E. et al. Treatment of intra-articular fractures of the distal radius: fluoroscopic or arthroscopic reduction? // J. Bone Joint Surg. Br. Bone and Joint Journal, 2021. Vol. 90, № 6. P. 778–785. doi: 10.1302/0301-620X.90B6.19809
- Koval K. et al. Controversies in the Management of Distal Radius Fractures // J. Am. Acad. Orthop. Surg. 2018. Vol. 22, № 9. P. 566–575. doi: 10.5435/JAAOS-22-09-566
- Meinberg E. et al. Fracture and Dislocation Classification Compendium—2018 // J. Orthop. Trauma. 2018. Vol. 32, № 1. P. S1–S10. doi: 10.1097/BOT.0000000000001063
- Braitmayer K. et al. Examination of the Applicability of the Disabilities of the Arm, Shoulder and Hand (DASH) Questionnaire to Patients with Hand Injuries and Diseases Using Rasch Analysis // Patient. Springer International Publishing, 2017. Vol. 10, № 3. P. 367–376. doi: 10.1007/s40271-016-0212-x
- Abe Y., Fujii K. Arthroscopic-Assisted Reduction of Intra-articular Distal Radius Fracture // Hand Clin. Elsevier Inc, 2017. Vol. 33, № 4. P. 659–668. doi: 10.1016/j.hcl.2017.07.011
- Ruch D.S. et al. Arthroscopic Reduction Versus Fluoroscopic Reduction in the Management of Intra-articular Distal Radius Fractures // ArthrosP. - J. ArthrosP. Relat. Surg. Elsevier, 2017. Vol. 20, № 3. P. 225–230. doi: 10.1016/j.arthro.2004.01.010
- Yoon A., Grewal R. Management of Distal Radius Fractures from the north American Perspective // Hand Clin. Elsevier Inc, 2020. Vol. 28, № 2. P. 135–144. doi: 10.1016/j.hcl.2012.02.002
- Yamazaki H. et al. Arthroscopic assistance does not improve the functional or radiographic outcome of unstable intra-articular distal radial fractures treated with a volar locking plate: A randomized controlled trial // Bone Jt. J. British Editorial Society of Bone and Joint Surgery, 2015. Vol. 97-B, №. 7. P. 957-962.
- Khominets V.V. et al. 3D printing technologies in the treatment of patients with injuries and diseases of the forearm and hand // Bulletin of the Russian Military Medical Academy, 2020. Vol. 1, №. 69. P. 113-118.
- Khominets V.V. et al. Comparative analysis of methods of treatment of patients with fractures of the distal metaepiphysis of the radius // Traumatology and Orthopedics of Russia, 2015. Vol. 76, №. 2. P. 5-15.
- Smeraglia F., Del Buono A., Maffulli N. Wrist arthroscopy in the management of articular distal radius fractures // Br. Med. Bull. 2016. Vol. 119, №. 1. P. 157–165. doi: 10.1093/bmb/ldw032


