Средства вагинального применения для профилактики и лечения нарушений экосистемы женских урогениталиев
Автор: Аюпова Гульнара Вазыховна, Федотова Анастасия Анатольевна, Бондаренко Карина Рустамовна, Мавзютов Айрат Радикович, Ишемгулов Амир Минниахметович, Шикова Юлия Витальевна, Батырова Елена Даригатовна, Петрова Виктория Витальевна
Журнал: Известия Самарского научного центра Российской академии наук @izvestiya-ssc
Рубрика: Экология и здоровье матери и ребенка
Статья в выпуске: 5-2 т.14, 2012 года.
Бесплатный доступ
В работе представлены результаты исследований по разработке средств вагинального применения для профилактики и лечения бактериального вагиноза у женщин репродуктивного возраста. Разработаны сорбционные гели и средства интимной гигиены. Показана эффективность сорбционной терапии как этапа лечения бактериального вагиноза.
Вагинальная экосистема, бактериальный вагиноз, вагинальный гель, санация влагалища, интимная гигиена
Короткий адрес: https://sciup.org/148201485
IDR: 148201485 | УДК: 618.15-002-084-085:615.256.56./454.1
Means for vaginal application for prevention and treatment of violations the female urogenitals ecosystems
In work results of researches the development of means for vaginal application for prevention and treatment bacterial vaginosis at women of reproductive age are presented. Sorption gels and means of intimate hygiene are developed. Efficiency of sorption therapy as stage of bacterial vaginosis treatment is shown.
Текст научной статьи Средства вагинального применения для профилактики и лечения нарушений экосистемы женских урогениталиев
Проблема инфекционно-воспалительных заболеваний женских половых органов имеет особое значение, так как данная патология влияет на репродуктивную функцию женщины, уровень рождаемости и здоровье нации в целом [1]. С каждым годом увеличивается частота заболеваний, связанных с нарушение нормоценоза влагалища у женщин. Дестабилизация вагинальной экосистемы может быть вызвана рядом факторов, обусловленных урбанизацией населения, неблагоприятным воздействием окружающей среды [9], а также образом жизни: раннее начало половой жизни и беспорядочные половые связи, бесконтрольное применение лекарственных препаратов, особенно антибиотиков и контрацептивов, несоблюдение правил интимной гигиены [2]. Интимная гигиена
Аюпова Гульнара Вазыховна, кандидат фармацевтических наук, доцент кафедры фармации Института последипломного образования
Бондаренко Карина Рустамовна, кандидат медицинских наук, заведующая
Мавзютов Айрат Радикович, доктор медицинских наук, профессор, заведующий кафедрой фундаментальной и прикладной микробиологии
Ишемгулов Амир Минниахметович, доктор биологических наук, профессор, директор
Шикова Юлия Витальевна, доктор фармацевтических наук, профессор, заведующая кафедрой фармацевтической технологии с курсом биотехнологии
Батырова Елена Даригатовна, аспирантка
Петрова Виктория Витальевна, ассистент кафедры фармацевтической технологии с курсом биотехнологии должна прежде всего не нарушать естественный баланс. Недостатками средств интимной гигиены (СИГ) являются: неудовлетворительный уровень рН, содержание агрессивных поверхностно-активных веществ (ПАВ) и др. Это может повлечь за собой изменение рН влагалища и, как следст-вие,нарушение состава микрофлоры. В связи с этим актуальным является обоснование составов СИГ не только с технологической, но и медицинской точки зрения. Отмечено увеличение выявляе-мости бактериального вагиноза (БВ). БВ представляет собой комплекс количественных и качественных изменений вагинальной микрофлоры и характеризуется резким снижением концентрации лактобактерий на фоне разрастания анаэробной флоры. Известно, что БВ является фактором риска, а иногда и одной из причин возникновения тяжелой патологии женских половых органов и осложнений беременности и родов: хориоамнионита, послеродового эндометрита, преждевременных родов и рождения детей с низкой массой тела, воспалительных процессов и т.д. [3]. Традиционная антибактериальная монотерапия БВ ограниченно эффективна и сопровождается побочными реакциями. Поэтому было предложено комбинированное и даже поэтапное лечение БВ. В ряде работ описаны трехэтапные схемы лечения БВ и других инфекционных заболеваний женской половой сферы. Большая роль отдана санации полости влагалища. Задача этого этапа – выведение токсинов эндо- или экзогенного происхождения, нормальных метаболитов, накапливающихся в организме в повышенных количествах [4].
Цель исследования: разработка препаратов местного действия для профилактики и лечения БВ у женщин репродуктивного возраста и сравнительная оценка эффективности терапии дисбиоза влагалища в соответствии со стандартной схемой и при использовании сорбционного геля, нивелирующего негативные биологические эффекты липополисахаридов грамотрицательных бактерий.
В качестве гелеобразователей исследовали карбопол, сополимер стирола с малеиновым ангидридом (ССМА) и натрий-карбоксиметилцеллю-лозу (NaКМЦ). Сорбционный эффект обеспечивали введением в лекарственную форму сорбентов – полисорба или энтеросгеля. Технологическая схема получения сорбционных вагинальных гелей представлена на рис. 1. На разработанные сорбционные гели получен патент [5]. Доминирование в вагинальной микроэкосистеме в условиях дисбиоза грамотрицательных бактерий, являющихся источником эндогенных липополисахаридов (ЛПС) [6], диктует необходимость введения в схемы лечения бактериального вагиноза (БВ) средств, снижающих токсические свойства и иммунобиологическую активность ЛПС.
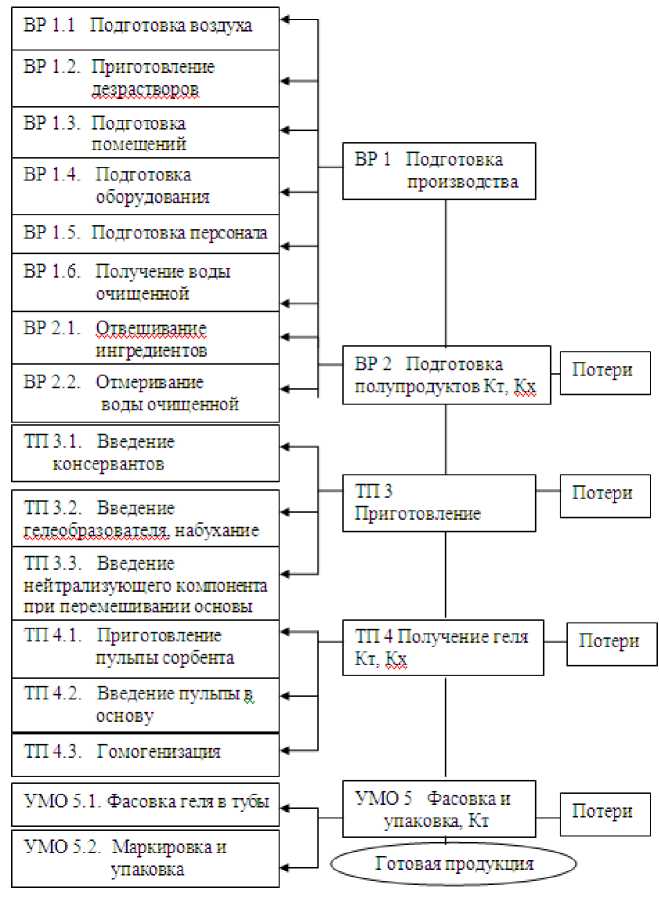
Рис. 1. Технологическая схема получения сорбционных вагинальных гелей
Было проведено клинико-лабораторное обследование 61 женщины с БВ, обратившихся в женскую консультацию МУ «ГКБ №21» г.о. Уфа. Диагноз БВ был установлен в соответствии с критериями R. Amsel [8]. Женщины, принимавшие в последние две недели, предшествующие обследованию антибиотики или использовавшие спринцевания и местно действующие препараты (овули, суппозитории, вагинальные таблетки, тампоны и другие) в исследование не включались. Лечение
БВ проводилось при микроскопически подтвержденном дисбиозе 2-3 ст. В зависимости от характера лечения женщины с БВ были разделены на две клинические группы: первой (30 женщин) были проведены терапевтические мероприятия по стандартной двухэтапной схеме, включающей антибактериальные препараты и пробиотики, второй (31 женщина) – дополнительно назначен сорбционный гель, созданный на основе гидрогеля метилкремниевой кислоты (энтеросгель), способного снижать концентрацию ЛПС [7]. Антибактериальным препаратом выбора в лечении БВ был клиндамицина фосфат (100 мг) в форме вагинальных суппозиторий, что связано с обнаружением A. vaginae – микроорганизма, колонизирующего влагалище при хронических рецидивирующих формах БВ [10], резистентного к метронидазолу, но высокочувствительного к клиндамицину. Суппозитории вводили один раз в сутки в течение 3 дней. Женщинам второй клинической группы после местной антибактериальной терапии вводили сорбционный гель один раз в сутки интравагинально с помощью аппликатора в объеме 30 мл 20% геля (6 г препарата на одну дозу) в течение 4 дней, после чего приступали к этапу восстановления нормальной микрофлоры с помощью пробиотиков. Указанная последовательность применения лекарственных препаратов на этапах терапии БВ у женщин второй клинической группы обусловлена тем, что после антибактериального лечения происходит высвобождение ЛПС бактериальных клеток, требующее своевременной их элиминации из вагинального биотопа для ослабления местных и системных воздействий ЛПС на макроорганизм. На завершающем этапе женщины обеих клинических групп применяли суппозитории, содержащие в 1 дозе 10 млн. живых ацидофильных лактобактерий («Аци-лакт»), интравагинально по 1 свече 2 раза в сутки в течение 7 дней.
На период лечения пациенток предупреждали о необходимости исключения половых контактов без барьерных методов контрацепции до момента выздоровления, подтвержденного результатами клинико-лабораторного обследования. От каждой пациентки, в схему лечения которой включено интравагинальное введение геля на основе энтеросорбента «Энтеросгель», было получено письменное информированное согласие на проведение исследования. Контрольное клинико-лабораторное исследование осуществляли через 3 суток, 1 и 3 месяца после окончания лечения, при этом учитывали жалобы, данные объективного гинекологического осмотра, pH-метрии влагалищной среды, результаты световой микроскопии препаратов влагалищного отделяемого и культурального исследования вагинальной микрофлоры. Статистический анализ полученных данных проводили с помощью современного пакета прикладных программ. Вычисляли среднюю арифметическую (М), стандартную ошибку (S e ). Производили расчет показателей структуры (в %). Для сравнения долевых показателей (%) использовали критерий – угловое преобразование Фишера (tφ). Для проверки гипотез использовали показатели, выдаваемые расчетными модулями программы. Для выявления связи между признаками определяли коэффициент ранговой корреляции Спирмена (r s ). Характер взаимосвязи признаков оценивали по общепринятым методикам.
Таблица 1. Динамика выявления клинико-лабораторных симптомов бактериального вагиноза после лечения
|
Клинико-лабораторные признаки |
Частота выявления клинико-лабораторных признаков (%/абс.) |
|||||
|
через 3 суток после лечения |
через 1 месяц после лечения |
через 3 месяца после лечения |
||||
|
1 |
2 |
1 |
2 |
1 |
2 |
|
|
повышенный объем вагинальных выделений |
6,7/2 |
3,2/1 |
10,0/3 |
3,2/1 |
13,3/4 |
3,2/1 |
|
«рыбный» запах вагинальный выделений |
13,3/4 |
0/0* |
13,3/4 |
3,2/1 |
20,0/6 |
6,4/2 |
|
зуд/жжение в области вульвы |
3,3/1 |
0/0 |
3,3/1 |
3,2/1 |
6,7/2 |
3,2/1 |
|
дизурические расстройства |
0/0 |
0/0 |
3,3/1 |
0/0 |
6,7/2 |
0/0 |
|
диспареуния |
3,3/1 |
3,2/1 |
6,7/2 |
3,2/1 |
6,7/2 |
3,2/1 |
|
посткоитальные кровотечения |
0/0 |
0/0 |
0/0 |
0/0 |
0/0 |
0/0 |
|
pH содержимого влагалища более 4,5 |
6,7/2 |
0/0 |
10,0/3 |
3,2/1 |
20,0/6 |
3,2/1* |
|
лейкоцитарная инфильтрация слизистой |
0/0 |
0/0 |
0/0 |
0/0 |
0/0 |
0/0 |
|
ключевые клетки |
6,7/2 |
0/0 |
10,0/3 |
3,2/1 |
20,0/6 |
3,2/1* |
Примечание: *Статистически значимые отличия от первой клинической группы (р<0,05). 1 – 1 клиническая группа, n=30 (двухэтапная схема лечения); 2 – 2 клиническая группа, n=31 (трехэтапная схема лечения)
Женщины обеих сравниваемых групп статистически значимо не отличались между собой по возрасту, социальному, семейному статусу, материальному положению, акушерско-гинекологическому анамнезу, методам контрацепции. В табл. 1 показана частота выявления клинико-лабораторных признаков БВ после лечения. По итогам обследования, проведенного через 3 суток после окончания терапии, было выявлено, что традиционное лечение БВ было неэффективно в 6,6% случаев, в то время как в группе сравнения эффективность санации влагалища составила 100%.
Через 1 месяц после окончания лечения были зарегистрированы рецидивы БВ у 10% женщин первой клинической группы и, соответственно, у 3,2% – второй клинической группы. Известно, что частота рецидивов БВ через 3-6 месяцев после лечения составляет 15-30%. По нашим данным у каждой пятой пациентки первой клинической группы в течение 3 месяцев вновь был диагностирован дисбиоз влагалища, что было статистически значимо выше частоты рецидивов в группе пациенток, получавших местную терапию сорбционным гелем (р<0,05). Следует отметить, что среди больных второй группы на фоне вагинального использования сорбента не было отмечено аллергических реакций и побочных эффектов.
Динамика изменения микробиологических параметров вагинального микробиоценоза до и после окончания терапии представлена в табл. 2. Межгрупповые статистически значимые отличия в уровне колонизации вагинального биотопа Lactobacillus spp. были впервые обнаружены через 1 месяц после лечения и характеризовались на конец периода наблюдения относительно более низкими значениями концентрации лактофлоры в первой группе (5,2±0,21 lg КОЕ/мл) по сравнению со второй (6,6±0,23 lg КОЕ/мл). Относительно высокий уровень лактофлоры во влагалищном биотопе женщин, в лечении которых применяли сорбционный гель, на протяжении всего периода наблюдения обеспечивал высокую колонизационную резистентность слизистой влагалища, препятствуя избыточному росту условно-патогенных микроорганизмов. В этой связи содержание дрожжеподобных грибов рода Candida было достоверно выше в группе пациенток, получавших традиционную терапию по поводу БВ, и достигало 3,3±0,30 lg КОЕ/мл, в то время как в группе сравнения составляло 2,3±0,24 lg КОЕ/мл. Наряду с этим через 3 месяца после проведения терапевтических мероприятий в вагинальном микробиоценозе женщин первой клинической группы выявлено относительное увеличение среднего содержания грамотрица-тельных бактерий семейства Enterobacteriaceae с 3,5±0,14 до 5,2±0,38 lg КОЕ/мл. За анализируемый период отмечалось увеличение уровня Staphylococcus spp., Streptococcus spp., а также рост показателя общей микробной обсемененности влагалищного микробиоценоза в обеих группах наблюдения.
Таблица 2. Вагинальный микробиоценоз в динамике после окончания лечения бактериального вагиноза
|
Вид микроорганизма |
Средняя концентрация бактерий (М±Se), lg КОЕ/мл |
|||||
|
через 3 суток после лечения |
через 1 месяц после лечения |
через 3 месяца после лечения |
||||
|
1 |
2 |
1 |
2 |
1 |
2 |
|
|
общее микробное число |
6,2±0,15 |
6,7±0,13 |
6,8±0,21 |
7,1±0,23 |
7,8±0,35 |
7,6±0,43 |
|
Lactobacillus spp. |
5,9±0,21 |
6,3±0,29 |
5,7±0,33 |
7,1±0,15*** |
5,2±0,21 |
6,6±0,23*** |
|
Bifidobacterium spp. |
6,1±0,28 |
5,9±0,36 |
6,4±0,19 |
6,6±0,25 |
4,8±0,29 |
5,0±0,41 |
|
Clostridium spp. |
2,8±0,18 |
3,4±0,24 |
2,6±0,22 |
3,2±0,26 |
2,8±0,12 |
2,5±0,34 |
|
Enterobacteriaceae |
3,5±0,14 |
2,1±0,32 |
3,4±0,38 |
2,9±0,36 |
5,2±0,38 |
3,2±0,32*** |
|
Staphylococcus spp. |
3,2±0,43 |
2,8±0,23 |
2,7±0,34 |
3,4±0,45 |
3,7±0,43 |
3,3±0,39 |
|
Streptococcus spp. |
2,5±0,54 |
3,4±0,32 |
3,6±0,32 |
3,1±0,27 |
3,9±0,43 |
3,8±0,31 |
|
Corynebacterium spp. |
3,1±0,12 |
2,6±0,26 |
2,8±0,24 |
2,5±0,31 |
2,6±0,23 |
2,4±0,34 |
|
дрожжеподобные грибы рода Candida |
2,1±0,24 |
2,5±0,34 |
3,3±0,31 |
2,1±0,19** |
3,3±0,30 |
2,3±0,24* |
Примечание: 1 – 1 клиническая группа, n=30 (двухэтапная схема лечения); 2 – 2 клиническая группа, n=31 (трехэтапная схема лечения); * - статистически значимые отличия от первой клинической группы (р<0,05); ** - статистически значимые отличия от первой клинической группы (р<0,01); *** - статистически значимые отличия от первой клинической группы (р<0,001 и менее)
Таким образом, местная детоксикация при бактериальном вагинозе с использованием 20% сорбционного геля на основе гидрогеля метилкремниевой кислоты повышает эффективность лечения, что характеризуется снижением частоты рецидивов заболевания в 5 раз за счет стойкой нормализации микробиологических характеристик влагалищного микробиоценоза на протяжении 3 месяцев (увеличением концентрации Lactobacillus spp., уменьшением содержания грамотрицатель-ных бактерий).
Для дальнейшей эффективной профилактики воспалительных заболеваний женской половой сферы, обусловленных нарушениями нормо-ценоза, необходимо правильное соблюдение интимной гигиены. В связи с этим, нами были разработаны и изучены образцы составов СИГ, состоящих из комбинации ПАВ и биологически активных веществ (экстракт прополиса и молочная кислота), на антимикробную активность методом разведения в соответствии с ОФС 42-0067-07 «Микробиологическая чистота» Государственной фармакопеи ХII издания. Испытания проводились в отношении тест-микрооганизмов (Escherichia coli ATCC 25922, Pseudomonas aeruginosa ATCC 9027, Staphylococcus aureus ATCC 6538-P). Данные антимикробной активности испытуемых образцов СИГ в сравнении с образцами экстракта прополиса в тех же разведениях свидетельствуют об отсутствии антимикробного эффекта в отношении тест-штамма E. coli. В то же время антимикробная активность СИГ с наличием только ПАВ в отношении тест-штамма Ps. aeruginosa объективно меньше в сравнении с образцом с экстрактом прополиса в тех же разведениях. Но присутствие в составе комбинации молочной кислоты с экстрактом прополиса гарантированно повышает антимикробную активность к Рs. Aeruginosa. Относительно тест-штамма St. aureus образцы СИГ, содержащие сочетание ПАВ, экстракт прополиса и молочную кислоту, проявили сравнимую с экстрактом прополиса антимикробную активность. Что говорит об эффективном сочетании молочной кислоты и экстракта прополиса.
Таким образом, у исследуемых образцов композиций ПАВ с экстрактом прополиса и молочной кислотой в сравнении с СИГ с экстрактом прополиса отсутствует антимикробная активность в отношении E. Coli. В то же время СИГ проявляют антимикробное действие, сравнимое с эффектом экстракта прополиса в отношении P. aeruginosa, S. аureus в интервале разведений от 1:10 до 1:100. Присутствие в составе только молочной кислоты не обеспечивает необходимого антимикробного эффекта СИГ. Это подтверждает совместимость этих компонентов с ПАВ и экспериментально дает возможность обосновать состав и технологию получения СИГ для профилактики бактериального вагиноза с экстрактом прополиса и молочной кислотой.
Исследования по технологии СИГ проводились совместно с ГБУ «Башкирский научноисследовательский центр по пчеловодству и АПИтерапии» (г. Уфа) в рамках государственной программы «Разработка, совершенствование и клиническое применение лечебно-профилактических средств и биологически активных добавок, созданных на основе продукции пчеловодства и лекарственного растительного сырья (№ 0120.0404875)».
Список литературы Средства вагинального применения для профилактики и лечения нарушений экосистемы женских урогениталиев
- Олина, А.А. Папилломавирусная инфекция гениталий и бактериальный вагиноз/А.А. Олина, В.М. Падруль//Фарматека. 2007. №1. С. 49-54.
- Орлова, В.С. Микробиоценоз влазалища современных практически здоровых женщин молодого репродуктивного возраста/В.С. Орлова, Ю.И. Набережнев, И.В. Будник//Научные ведомости. 2008. № 6 (46). С. 27-35.
- Анкирская, А.С. Бактериальный вагиноз: особенности клинического течения, диагностика и лечение/А.С. Анкирская, В.Н. Прилепская, Г.Р. Байрамова и др.//Русский медицинский журнал. 1998. № 6 (5). С. 276-282.
- Бадретдинова, Ф.Ф. Комплексная терапия бактериального вагиноза/Ф.Ф. Бадретдинова, М.А. Ахметгалиева, М.А. Нуртдинов//Медицинский вестник Башкортостана. 2008. Т. 3, № 2. С. 28-31.
- Патент №2325148 РФ/Аюпова Г.В., Федотова А.А., Давлетшина Р.Я., Лиходед В.А. и др.//Средство для лечения бактериального вагиноза. Уфа, 2008. 2 с.
- Кира, Е.Ф. Бактериальный вагиноз. -СПб.: ООО «Нева-Люкс», 2001. 364 с.
- Аниховская, И.А. Энтеросгель уменьшает концентрацию кишечного эндотоксина в общем кровотоке «условно здоровых людей»/И.А. Аниховская, Д.З. Закирова, Е.А. Чернихова и др.//Российский журнал гастроэнтерологии, гепатологии, колопроктологии. 2007. Т. 17, №1. Приложение №29. Материалы 12-ой Российской конференции «Гепатология сегодня». С. 72.
- Amsel, R. Nonspecific vaginitis: diagnostic criteria and microbial and epidemiologic associations/R. Amsel, P.A. Totten, C.A. Spiegel et al.//Amer. J. Med. 1983. Vol. 74, N 1. P. 14-22.
- Mead, P.B. Epidemiology of bacterial vaginosis//Am.J.Obstet.Gynecol. 1993. 169. Р. 446-449.
- Bradshaw, C.S. The association of Atopobium vaginae and Gardnerella vaginalis with bacterial vaginosis and recurrence after oral metronidazole therapy/C.S. Bradshaw, S.N. Tabrizi, C.K. Fairley et al.//J. Infect. Dis. 2006. Vol. 194, N 6. P. 828-836.


