Стимуляция аутогенным костным мозгом остеорепарации в зоне смоделированного ложного сустава бедренной кости у крыс
Автор: Рахимов Анвар Меликмуратович
Журнал: Гений ортопедии @geniy-ortopedii
Рубрика: Оригинальные статьи
Статья в выпуске: 4, 2016 года.
Бесплатный доступ
Цель Изучить морфологические особенности регенерации кости, используя локальную инъекцию аутологичного красного костного мозга в условиях экспериментального продуцирования псевдоартроза. Материалы и методы (6 месяцев, вес 250-270 г). Эксперимент проводился в соответствии с международными правилами охраны экспериментальных животных. Протокол экспериментальных исследований был одобрен советом по этике Института патологии позвоночника и суставов им. С.И. Ситенко Национальной академии медицинских наук Украины. Результаты. Культивирование мезенхимальных стромальных клеток требует высокотехнологичного лабораторного оборудования и занимает длительное время. Поэтому их широкое клиническое применение ограничено. Нативный костный мозг содержит мезенхимальные стромальные клетки. Процесс его подготовки и трансплантации не является технологически сложным. Поэтому он имеет преимущества для использования для стимуляции репаративного остеогенеза при переломах костей или при нарушениях репаративного остеогенеза. Заключение Исследование показало, что аутологичный красный костный мозг стимулировал развитие костной ткани в зоне псевдоартроза. Площадь кости была на 22,8% больше площади кости у необработанных животных. В регенерационной структуре в случаях красной инъекции костного мозга в зону травматической травмы не было полостей, связанных с псевдоартрозом. Особенности репаративного процесса были следующими: активация ангиогенеза, энхондральная оссификация, сопровождающаяся образованием губчатой костной ткани с трабекулами, и снижение деструктивных проявлений в материнской кости.
Эксперимент, костный мозг, стромальные клетки, остеогенез, крысы
Короткий адрес: https://sciup.org/142134620
IDR: 142134620 | УДК: [611.018.46:616.718.4-001.59]-092.9 | DOI: 10.18019/1028-4427-2016-4-88-94
Stimulation of osteoreparation in the zone of modeled femoral pseudarthrosis in rats using autologous bone marrow
Purpose To study the morphological features of bone regeneration by using a local injection of autologous red bone marrow in the conditions of an experimentally produced pseudarthrosis. Materials and methods The study was conducted on thirty (30) white laboratory rats that were bred at the Sitenko Institute for Spine and Joint Pathology of the Ukraine National Academy of Medical Sciences (6 months old, weight of 250-270 g). The experiment was conducted according to the international rules of experimental animals protection. The protocol of the experimental studies was approved by the ethics board of the Sitenko Institute for Spine and Joint Pathology of the National Academy of Medical Sciences of Ukraine. Results Culturing of mesenchymal stromal cells requires high-tech laboratory equipment and takes a long period of time. Therefore, their widespread clinical use is limited. Native bone marrow that contains mesenchymal stromal cells is easily available. The process of its preparation and transplantation is not technologically difficult. Therefore, it has advantages for being used for stimulation of reparative osteogenesis in bone fractures or in disorders of reparative osteogenesis. Conclusion The study found that autologous red bone marrow stimulated bone tissue development in the zone of pseudarthrosis. The area of bone tissue was 22.8 % larger as compared with the bone area in the untreated animals. There were no pseudarthrosis-related cavities in the regenerate structure in the cases of red bone marrow injection into the zone of traumatic injury. The features of reparative process were the following: angiogenesis activation, enchondral ossification accompanied by cancellous bone tissue formation with a network of bone trabeculae, and decrease in the destructive manifestations in the maternal bone parts located above and below the injury area.
Текст научной статьи Стимуляция аутогенным костным мозгом остеорепарации в зоне смоделированного ложного сустава бедренной кости у крыс
Лечение больных с посттравматическими нарушениями регенерации кости является одной из важных проблем травматологии и ортопедии. При травматических повреждениях нарушение репаративного остеогенеза наблюдается в высоком проценте случаев и, по данным различных авторов, составляет от 2,5 до 25,0 % [5, 10]. Такая ситуация вынуждает исследователей к поиску новых подходов к проблеме лечения больных с несрастающимися переломами и сформированными псевдоартрозами.
В последние годы в практической медицине активно развивается новое направление – регенераторная медицина. Проводятся различные исследования в области регенерации кости, основанные на применении клеточных технологий: использовании стромальных клеток, полученных из красного костного мозга или жировой ткани, введении тромбоцитов или тромбоцитарного фактора роста, костных морфогенетических белков, инсулиноподобного фактора роста, трансформирующего фактора роста, фактора роста фибробластов, а также цитокинов [17, 18, 20]. Особенно важным является такой подход в условиях нарушения репаративного остеогенеза – замедления консолидации отломков или формирования ложного сустава. Известны экспериментальные работы, в которых исследуется влияние на остеорепарацию нативного костного мозга при его введении в смоделированные костные дефекты [3, 15] или при дистракционном остеогенезе [12]. Однако имеются лишь единичные экспериментальные исследования и клинические разработки относительно
процессов, происходящих в регенерате при трансплантации нативного красного костного мозга или культивированных стромальных клеток костного мозга в область ложного сустава [1, 7, 15].
Цель исследования – изучить морфологические особенности регенерации кости в условиях экспериментально воспроизведенного псевдоартроза с последующим локальным введением аутогенного красного костного мозга.
МАТЕРИАЛЫ И МЕТОДЫ
Эксперименты выполнены на 30 белых лабораторных крысах 6-ти месячного возраста (живой массой 250270 г) популяции ГУ «Институт патологии позвоночника и суставов им. проф. М.И. Ситенко НАМН Украины». Работу с животными проводили, руководствуясь Международными правилами гуманного отношения к экспериментальным животным [14] и протоколом экспериментальных исследований, утвержденным Комитетом по биоэтике (протокол № 120 от 09.09.2013 г.).
Техника выполнения оперативного вмешательства . Оперативное вмешательство проводили при общем обезболивании (внутримышечное введение аминазина в дозировке 10 мг/кг живой массы и кетамина – 50 мг/кг живой массы). С помощью пилы Джигли выполняли поперечную остеотомию в средней трети бедренной кости. На рану накладывали полнослойные швы.
В течение 14 дней использовали дополнительную фиксацию костных отломков при помощи полихлорвиниловых трубок от системы для внутривенных инфузий длиной 2-3 см, укрепленных медной проволокой. Данный вид иммобилизации позволял животным передвигаться по клетке, нагружая конечность. На 14 сутки, на этапе формирования тканеспецифических структур регенерата (мягкотканного регенерата), иммобилизация была снята. Животные опирались на функционально неполноценную конечность.
Сроки формирования ложного сустава в области остеотомии (21, 35 и 49 сутки) у крыс контролировали рентгенологически. Как было показано в ранее проведенном нами исследовании, ложный сустав у крыс сформировался на 49 сутки [9]. На этом сроке животные были разделены на 2 группы:
-
1 – контроль (животные без лечения, введение 0,3 мл физиологического раствора в область ложного сустава);
-
2 – опыт (введение в область ложного сустава крыс аутогенного красного костного мозга).
На 49 сутки опытным животным в область сформированного ложного сустава (центральная часть и вблизи костных отломков) вводили клетки аутогенного красного костного мозга. Костный мозг получали из бедренной кости неоперированной конечности при общем обезболивании непосредственно перед введением. Для этого с наружной стороны левой бедренной кости в области дистального метафиза стоматологическим бором (диаметр 1,3-1,5 мм) в условиях
РЕЗУЛЬТАТЫ И
Животные контрольной и опытной группы при осмотре во все сроки наблюдения были активными, опирались на оперированную конечность, но хромали. Питание и поведение животных не было нарушено. Бедренная кость в области перелома была муфтообразно утолщена.
При микроскопическом исследовании препаратов бедренной кости с областью регенерата опытных животных через 7 суток (49+7) после введения клеток красного костного мозга установлено, что регенерат, соединяющий костные отломки, был представлен тя- асептики выполняли транскортикальный дырчатый дефект и шприцом с инъекционной иглой отсасывали 0,4-0,5 мл красного костного мозга. Пунктат красного костного мозга вводили в зону ложного сустава правой бедренной кости в объеме 0,3 мл. Экспериментально было установлено, что в зону смоделированного ложного сустава в бедренной кости крысы можно ввести 0,3 мл костного мозга. Конечность животных опытной и контрольной групп шинировали, стараясь сохранить физиологическое положение.
После оперативных вмешательств животные находились под постоянным наблюдением и были выведены из эксперимента на 7, 14 и 28 сутки после формирования ложного сустава (49 сутки) путем внутримышечного введения летальной дозы 20 % раствора тиопентала натрия. Выбор сроков исследования обусловлен фазно-стью развития репаративного остеогенеза.
Методы исследования . Для оценки состояния тканей регенерата в области остеотомии бедренной кости крыс были использованы гистологический и гистомор-фометрический методы. Выделенные бедренные кости обрабатывали по стандартной методике [11]. Фиксацию материала проводили в 10 % растворе нейтрального формалина, декальцинировали в 5 % растворе азотной кислоты, обезвоживали в растворах этилового спирта возрастающей крепости (от 60 до 96°) и этилового спирта с диэтиловым эфиром (1:1), уплотняли в густом целлоидине парами хлороформа. Материал заключали в целлоидин. Гистологические срезы фрагментов бедренной кости с областью перелома (толщиной 7-10 мкм) получали с помощью санного микротома «Reichert», окрашивали железным гематоксилином Вейгерта и эозином. Исследование и фотографирование гистологических срезов проводили в световом микроскопе «Axio Star Plus» (ок. 10х, объективы - 4х, 10х, 40х).
Морфометрические методы использовали для количественного учета площади сформировавшегося регенерата и площадей тканей в регенерате – костной, хон-дроида и волокнистой соединительной (в процентном отношении к общей площади регенерата, принятой за 100 %). Измерение площадей тканей в мм выполняли под микроскопом Olympus BX-60 во все сроки наблюдения. Полученные цифровые показатели обрабатывали методом вариационной статистики с использованием критерия Стьюдента.
ОБСУЖДЕНИЕ жами плотной волокнистой соединительной ткани, перемежающейся с полями хондроида. В соединительной ткани краевых и центральных отделов регенерата, в предполагаемых областях введения красного костного мозга, отмечена высокая плотность малодифференцированных клеток и клеток остеобластического диф-ферона. Выявлены и очаги пролиферации остеобластов (рис. 1, а), которые имели крупные ядра, обильную базофильную цитоплазму. Скопления клеток формировали остеоид.
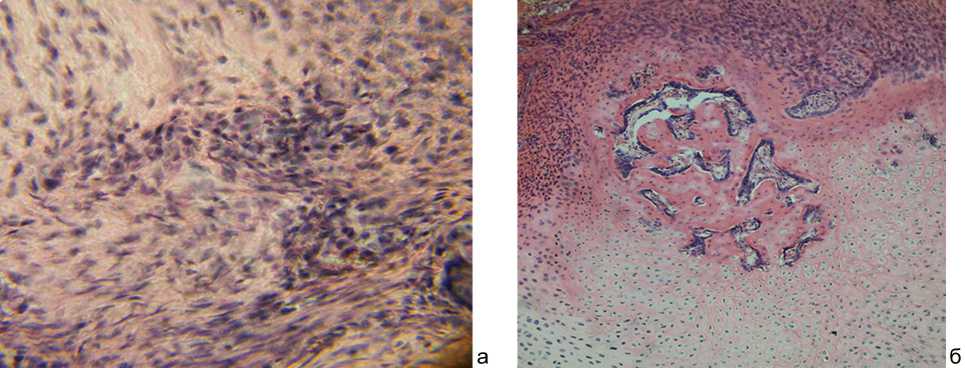
Рис. 1. Участки регенерата: а – очаги пролиферации остеобластов в соединительной ткани регенерата; б – новообразованная костная ткань в центральных областях хондроида. 7 сутки после введения аутологичного красного костного мозга. Гематоксилин и эозин; а – ув. 400; б – ув. 200
Отмечено также замещение участков хондроида как губчатой костной тканью мелкопетлистой по организации сети (рис. 1, б), так и очагами формирующегося остеоида. На поверхности новообразованных костных трабекул располагались лентовидные проли-фераты из остеобластов (рис. 1, б).
В регенерате контрольных животных преобладали обширные территории хондроида и небольшие области новообразованной костной ткани в краевых отделах отломков.
На 14 сутки (49+14) после введения клеток костного мозга в зоне сформировавшегося регенерата между отломками бедренной кости (аналогично 7 суткам) сохранялись поля плотной волокнистой соединительной ткани (рис. 2), а также хондроида с хондроцитами различной величины.
В отличие от регенерата, сформировавшегося на 7 сутки, местами в соединительной ткани и участках хондроида отмечали щелевидные кровеносные сосуды (рис. 3, а), что может указывать на начальный процесс реорганизации регенерата. В отдельных местах регенерата выявлены кровеносные сосуды капиллярного типа, которые прорастали в регенерат из межтрабеку- лярных пространств прилежащей костной ткани. Вокруг отдельных из них формировалась костная ткань (рис. 3, б).

Рис. 2. Область формирования псевдоартроза. Плотная волокнистая соединительная ткань в участке регенерата, соединяющего фрагменты бедренной кости после остеотомии. 14 сутки после введения аутологичного красного костного мозга. Гематоксилин и эозин. Ув. 40
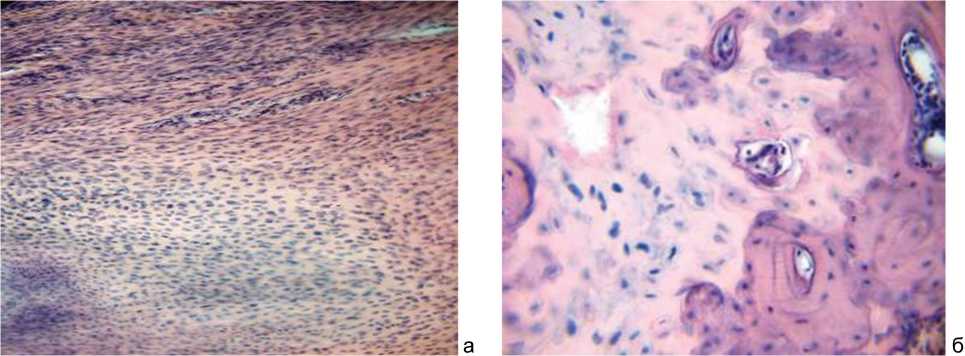
Рис. 3. Участки регенерата: а – очаги хондроида и плотной волокнистой ткани. Сосуды капиллярного типа; б – участок регенерата, представленный хондроидом с кровеносными сосудами и сформированной костной тканью вокруг них. 14 сутки после введения аутологичного костного мозга. Гематоксилин и эозин; а – ув. 200; б – ув.400
Местами, предположительно в области введения клеток костного мозга, определяли скопления крупных ярко базофильных клеток, фенотип которых был сходен с клетками остеобластического дифферона (рис. 4).
В мозговом канале, проксимальнее и дистальнее сформированного регенерата, по эндостальной поверхности кортекса располагались единичные новообразованные костные трабекулы с высокой плотностью ярко окрашенных остеоцитов на поверхности. Отдельные из них прорастали в толщу регенерата. На отдалении от перелома канал выполнен красным костным мозгом.
В области кортексов костных отломков бедренной кости, расположенных проксимальнее и дистальнее от перелома, обнаружены признаки деструктивных изменений: неравномерная плотность остеоцитов, очаги костного матрикса без остеоцитов, а также микротрещины. Местами выявлены участки разрежения костного матрикса, представленные бесклеточными зонами. Отдельные сосудистые костные каналы были расширены.

Рис. 4. Область предполагаемого введения клеток костного мозга. Скопления клеток остеобластического дифферона в регенерате. 14 сутки после введения аутологичного красного костного мозга. Гематоксилин и эозин. Ув. 400
На 28 (49+28) сутки при рентгенологическом исследовании у животных опытной группы выявлено, что компактная костная ткань по краю бедренной кости сохраняла четкость (рис. 5, б). В области произведенной остеотомии бедренной кости диафиз несколько утолщен, наблюдается формирование костного регенерата. В контрольной группе область травматического повреждения рентгенопрозрачна (рис. 5, а).

Рис. 5. Рентгенограммы бедренной кости крысы контрольной (а) и опытной (б) группы (49+28 сутки)
При гистологическом исследовании выявлено, что в области перелома бедренной кости регенерат животных опытной группы на 28 сутки был представлен не только участками плотной волокнистой соединительной ткани и хондроида, но и обширными полями новообразованной костной ткани. В области хондроида, практически во всех препаратах, обнаруживали прорастающие кровеносные сосуды, вокруг которых располагалась костная ткань, представленная костными трабекулами, формирующими мелкопетлистую сеть. Межтрабекулярные пространства были заполнены красным костным мозгом. В отличие от регенерата на 14 сутки новообразованная костная ткань на 28 сутки характеризовалась высокой плотностью осте-оцитов. Костная ткань определялась также и в периферических участках – на эндостальной поверхности кортекса проксимальнее и дистальнее от области перелома.
Обнаружены обширные участки новообразованной костной ткани, которая замещала хондроид (рис. 6, а).
Формирование таких зон костной ткани мы связываем с введением клеток красного костного мозга. Отличительной особенностью гистологической картины на 28 сутки было наличие участков практически полностью перестроившегося регенерата, представленного костной тканью (рис. 6, б).
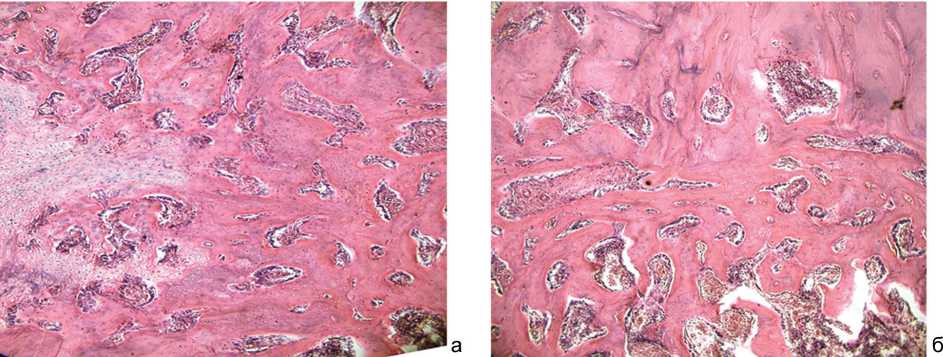
Рис. 6. Участки сформированного регенерата: а – поля новообразованной костной ткани замещают хондроид в регенерате; б – обширные поля костной ткани, заместившие хондроид в регенерате. 28 сутки после введения аутологичного красного костного мозга. Гематоксилин и эозин. Ув. 100
В контрольной группе животных в области ложного сустава преобладали участки соединительной ткани и хондроида (рис. 7)
В структуре кортекса дистального и проксимального фрагментов бедренной кости фиксировали слабо выраженные изменения, связанные с повышением плотности сосудов, неравномерной окраской межклеточного вещества, различной плотностью остеоцитов на участках, что свидетельствует о реактивных перестройках кортекса в ответ на травматическое повреждение. В контрольной серии, наряду с описанными выше изменениями, преобладали участки с низкой плотностью остеоцитов.
Для объективизации выявленных морфологических отличий в структуре регенератов у животных контрольной и опытной групп было выполнено морфометрическое определение площади тканей (хондроида, костной и соединительной) во все сроки наблюдения (табл. 1).
Установлено, что площадь костной ткани в реге- нератах на 7 сутки была выше на 12,2 %, а площадь хондроида была на 12,6 % ниже по сравнению с показателями контрольных животных. Площадь соединительной ткани в сроки исследования достоверно не отличалась.
На 14 сутки после введения красного костного мозга площадь костной ткани превышала на 7,9 % показатели 7 суток, а хондроида – была ниже на 7,2 %. Относительно показателей животных контрольной группы (моделирование ложного сустава) площадь костной ткани в регенерате опытных животных была выше на 17 %, а хондроида – ниже на 15,7 %. Снижение площади хондроида наблюдали и на 28 сутки. Так, площадь хондроида снизилась по сравнению с 7 сутками на 15,1 % и на 7,9 % относительно 14 суток. Зафиксировано увеличение площади костной ткани на 14,4 % и на 6,5 % по сравнению с 7 и 14 сутками. Площадь соединительной ткани практически не изменилась.

Рис. 7. Область формирования ложного сустава: а – соединительная ткань и хондроид; б – преобладание хондроида. Гематоксилин и эозин. Ув. 100
Таблица 1
Площади (M ± m, мм2 и % от площади всего регенерата) тканей, образующих регенерат, у животных контрольной и опытной группы (n = 14)
|
Сроки исследования |
Площадь регенерата |
Площадь хондроида |
Площадь костной ткани |
Площадь соединительной ткани |
|
Опытная серия |
||||
|
Опыт, 49+7 сутки |
13,929 ± 0,355 |
8,143 ± 0,390 58,4 % |
3,429 ± 0,228 24,6 % |
2,714 ± 0,221 19,4 % |
|
Опыт, 49+14 сутки |
14,071 ± 0,385 Р > 0,05 |
7,214 ± 0,447 51,2 % Р < 0,05 |
4,571 ± 0,309 32,5 % Р < 0,05 |
2,429 ± 0,228 17,3 % Р > 0,05 |
|
Опыт, 49+28 сутки |
13,571 ± 0,272 Р1 > 0,05 Р2 > 0,05 |
5,857 ± 0,312 43,3 % Р1 > 0,05 Р2 < 0,05 |
5,286 ± 0,370 39 % Р1 > 0,05 Р2 < 0,01 |
2,143 ± 0,231 15,8 % Р1 > 0,05 Р2 > 0,05 |
|
Контрольная серия |
||||
|
Контроль, 49+7 сутки |
13,786 ± 0,485 Р5 > 0,05 |
9,786 ± 0,367 71 % Р5 < 0,01 |
1,714 ± 0,174 12,4 % Р5 < 0,001 |
2,929 ± 0,352 21,2 % Р5 > 0,05 |
|
Контроль, 49+14 сутки |
14,286 ± 0,284 Р3 > 0,05 |
9,571 ± 0,293 66,9 % Р3 < 0,01 |
2,214 ± 0,182 15,5 % Р3 < 0,001 |
2,640 ± 0,210 18,5 % Р3 > 0,05 |
|
Контроль, 49+28 сутки |
14,021 ± 0,284 Р4 > 0,05 |
9,479 ± 0,293 67,6 % Р4 < 0,001 |
2,271 ± 0,182 16,2 % Р4 < 0,001 |
2,343 ± 0,210 16,7 % Р4 > 0,05 |
Примечание: Р – сравнение значений группы опыт 49+14 дней с группой опыт 49+7 дней; Р1 – сравнение значений группы опыт 49+28 дней с группой опыт 49+14 дней; Р2 – сравнение значений группы опыт 49+28 дней с группой опыт 49+7 дней; Р3 – сравнение значений группы контроль 49+14 дней с группой опыт 49+14 дней; Р4 – сравнение значений группы модель 49+28 с группой опыт 49+28 дней; Р5 – сравнение значений группы модель 49+7 дней с группой опыт 49+7 дней.
Сравнение площади тканей в регенерате опытных и контрольных животных на 28 сутки показало, что площадь хондроида у опытных животных на этот срок была меньше на 24,3 %, а костной ткани больше на 22,8 % по сравнению с контрольными животными. Положительным звеном влияния аутологичного красного костного мозга было то, что общая площадь костной ткани в регенерате составила 39 % к концу эксперимента. Также наблюдалась тенденция к снижению площади всего регенерата за счет перестройки и редукции регенерата в костном канале. Эффект положительного влияния на репаративный остеогенез костного мозга заключается в том, что трансплантированный костный мозг богат не только биологически активными веществами, но и содержит мезенхимальные стромальные клетки (МСК), которые способны, дифференцируясь в остеобласты, пополнять пул костеобразующих клеток остеобластов [13, 19, 21]. Доказано, что МСК костного мозга при нарушениях репаративного остеогенеза являются основой клеточного дифферона костной ткани [4], способствуют остеогенезу, что позволяет восстановить целостность костной ткани при ее дефектах [6, 7, 8]. Однако использование культивированных МСК требует наличия высокотехнологичного лабораторного оборудования для их получения и продолжительного времени культивирования, что сдерживает их широкое клиническое использование. Применение нативного красного костного мозга, содержащего МСК, характеризуется доступностью, простотой технологии его получения и трансплантации, что свидетельствует о преимуществах его применения для стимуляции репаративного остеогенеза при переломах кости и формировании ложных суставов.
ЗАКЛЮЧЕНИЕ
Таким образом, на 30 белых лабораторных крысах было проведено экспериментальное исследование по изучению регенерации костной ткани в условиях воспроизведения перелома с последующим развитием ложного сустава и использованием аутологичного красного костного мозга для оптимизации репаративного процесса. В результате проведенного исследования выявлено, что аутологичный красный костный мозг стимулирует развитие в области ложного сустава костной ткани, площадь которой была на 22,8 % больше по сравнению с нелечеными животными. В структуре регенерата псев-досуставных полостей при введении в область травматического повреждения красного костного мозга не выявлено. Особенностями течения репаративного процесса были активизация ангиогенеза, энхондральная оссификация, сопровождающаяся формированием губчатой костной ткани с мелкопетлистой сетью костных трабекул, снижение деструктивных проявлений в выше-и нижерасположенных от области травматического повреждения отделах материнской кости.
Список литературы Стимуляция аутогенным костным мозгом остеорепарации в зоне смоделированного ложного сустава бедренной кости у крыс
- Азизов М.Ж., Абдулхаков Н Т., Рахимов А.М. Способ хирургического лечения несросшихся переломов и ложных суставов костей верхней конечности//Ортопедия, травматология и протезирование. 2013. № 3 (592). С. 64-65.
- Азизов М.Ж., Абдулхаков Н Т., Рахимов А.М. Хирургические методы лечения ложных суставов костей предплечья//Врач-аспирант. 2013. № 2.2 (57). С. 245-249. Режим доступа: http://www.sbook.ru/vrasp/vasp.htm.
- Бруско А.Т., Андрейчин В.А. Вплив аутологiчного кiсткового мозку на перебiг репаративного остеогенезу//Вiсник ортопедiї, травматологiї та протезування. 2007. № 1. С. 15-20.
- Результаты трансплантации культуры аутогенных стромальных клеток костного мозга в область краевого дефекта длинных трубчатых костей/Р.В. Деев, Н.В. Цупкина, Д.Е. Иванов, Н.С. Николаенко, А.К. Дулаев, В.Г. Гололобов, Г.П. Пинаев//Травматология и ортопедия России. 2007. № 2 (44). С. 57-63.
- Горидова Л.Д., Романенко К.К. Несращение плечевой кости (фактори риска)//Ортопедия, травматология и протезирование. 2000. № 3. С. 72-76.
- Возможности применения культивированных мезенхимальных стволовых клеток в травматологии и ортопедии/В.К. Гринь, Д.А. Зубов, А.Г. Попандопуло, В.М. Оксимец//Трансплантологiя. 2007. Т.9, № 1. С. 55-59.
- Трансплантация аутологичных стромальных стволовых клеток как метод восстановления клеточных источников репарации (пилотные исследования)/В.Н. Казаков, В.Г. Климовицкий, В.К. Гринь, В.Н. Пастернак, В.М. Оксимец, А.Г. Попандопуло, С.И. Верещагин, Д.А. Зубов//Травма. 2006. Т.7, № 3. С. 368-377.
- Трансплантация остеогенных клеток в ортопедии и травматологии/В.Н. Казаков, В.Г. Климовицкий, В.К. Гринь //Журнал академiї медичних наук України. Т.12, № 2. 2006. С. 229-241.
- Рахимов А.М., Дедух Н.В. Экспериметальное моделирование псевдоатроза//Хирургия Узбекистана. 2014. № 4. С. 60-64.
- Романенко К. К. Несросшиеся диафизарные переломы длинных костей (факторы риска, диагностика, лечение): дис.. канд. мед. наук/К.К. Романенко; Ин-т патологии позвоночника и суставов им. проф. М. И. Ситенко АМН Украины. Харьков: , 2002. 167 c.
- Саркисов Д.С., Перов Ю.Л. Микроскопическая техника. М.: Медицина, 1996. 548 с.
- Стимуляция костным мозгом остеогенеза в дистракционном регенерате/В.И. Шевцов, С.А. Ерофеев, Н.С. Мигалкин, Е.В. Осипова//Гений ортопедии. 2003. № 3. С. 131-137.
- Pluripotential mesenchymal cells repopulate bone marrow and retain osteogenic properties/G.A. Dahir, Q. Cui, P. Anderson, C. Simon, C. Joyner, J.T. Triffitt, G. Balian//Clin. Orthop. Relat. Res. 2000. N 379 Suppl. P. S134-S145.
- European Convention for the Protection of Vertebrate Animals used for Experimental and Other Scientific Purposes. Strasbourg: European Treaty Series, 1986. No 123.
- Heterologous mesenchymal stem cells successfully treat femoral pseudarthrosis in rats/M.L. Ferreira, P.C. Silva, L.H. Alvarez Silva, D.C. Bonfim, L.C. Conilho Macedo Müller, C.C. Espósito, A. Schanaider//J. Transl. Med. 2012. Vol. 10. P. 51.
- Kadiyala S., Jaiswal N., Bruder S.P. Culture-expanded, bone marrow-derived mesenchymal stem cells can regenerate a critical-sized segmental bone defect//Tissue Eng. 1997. Vol. 3. P. 173-185.
- Lee E.H., Hui J.H. The potencial of stem cells in orthopaedic surgery//J. Bone J. Surg. Br. 2006. Vol.88, N 7. P. 841-851.
- Repair of large bone defects with the use of autologous bone marrow stromal cells/R. Quarto, M. Mastrogiacomo, R. Cancedda, S.M. Kutepov, V. Mukhachev, A. Lavroukov, E. Kon, M. Marcacci//N. Engl. J. Med. 2001. Vol.344, N 5. P. 385-386.
- Mesenchymal stem cells for tissue engineering and regenerative medicine/S.K. Tae, S.H. Lee, J.S. Park, G.I. Im//Biomed. Mater. 2006. Vol. 1, N 2. P. 63-71.
- Tuan R.S., Boland G., Tuli R. Adult mesenchymal stem cells and cell-based tissue engineering//Arthritis Res. Ther. 2002. Vol.5, N 1. Р. 32-45.
- Uccelli A., Moretta L., Pistoia V. Mesenchymal stem cells in health and disease//Nat. Rev. Immunol. 2008. Vol. 8, N 9. P. 726-736.


