Стратегия и тактика комплексного лечения больных метастатическим колоректальным раком
Автор: Моисеенко А.Б., Гуляев А.В., Карачун А.М., Беляева А.В., Корнилов А.В.
Журнал: Злокачественные опухоли @malignanttumors
Рубрика: Собственные исследования
Статья в выпуске: 2 (13), 2015 года.
Бесплатный доступ
Колоректальный рак является одним из наиболее частых онкологических заболеваний в большинстве стран мира. Заболеваемость и смертность от этой патологии в нашей стране продолжают неуклонно расти, что обусловлено, с одной стороны, поздней диагностикой заболевания, с другой стороны - высокой частотой метастазирования. Более чем у половины больных метастатическим колоректальным раком отдаленные метастазы локализуются в печени. Изолированное поражение печени может в течение длительного времени быть единственным проявлением системного течения заболевания, что при своевременной циторедукции дает возможность добиться значительного увеличения продолжительности жизни, а в ряде случаев - и полного излечения таких больных. Однако до сих пор не существует единой стратегии лечения больных КРР с метастазами в печени в связи с разнородностью контингента больных и трудностями выбора объема лечения. Ведущими мировыми специалистами были предприняты попытки выделить ряд прогностических факторов с целью отбора больных, которым показано интенсивное лечение метастатической формы опухолевого процесса. Общепризнано, что проведение комбинированного лечения таким пациентам существенно улучшает показатели выживаемости, однако выбор конкретных методов лечения и последовательность их применения до сих пор остается предметом споров среди специалистов. Приведены собственные данные о методах и результатах лечения больных метастатическим колоректальным раком.
Колоректальный рак, метастазы в печень, комплексное лечение
Короткий адрес: https://sciup.org/14045534
IDR: 14045534
Текст научной статьи Стратегия и тактика комплексного лечения больных метастатическим колоректальным раком
Колоректальный рак (КРР) является одним из наиболее частых онкологических заболеваний: ежегодно в мире диагностируется более 1 млн. 200 тыс карцином толстой кишки и отмечается около 700 тыс смертей от данной патологии. Так, в США в 2010 году зарегистрировано 142 570 новых случаев КРР, из которых две трети приходится на рак ободочной кишки. В России аналогичный показатель в 2007 г. составлял 54 738, в 2013 году – уже 58406, что соответствует мировым тенденциям роста заболеваемости КРР. Смертность от КРР в США и России в последние годы также, как и заболеваемость, вышла на 3-е ранговое место (9% и 10,6% соответственно). В Санкт-Петербурге, начиная с 2005 г., смертность от КРР у женщин заняла первое место, обогнав смертность от рака молочной железы, и составила в структуре онкологической смертности в 2007 г.– 19% [2, 3, 4, 7, 14, 17]. Такие показатели обусловлены, с одной стороны, поздней диагностикой заболевания, с другой стороны, высокой частотой метастазирования. Так, в 2013 году среди всех вновь выявленных больных КРР четвертая стадия заболевания установлена у 25,9% заболевших [7], при этом у 30–40% больных отдаленные метастазы выявляются в процессе динамического наблюдения уже после проведенного лечения. Более чем у половины больных метастатическим колоректальным раком отдаленные метастазы локализуются в печени, реже наблюдается поражение легких и карциноматоз брюшины [18]. Изолированное по- ражение метастазами одного органа является более благоприятным фактором прогноза заболевания, что нашло отражение в VII пересмотре классификации TNM [10]. Изолированное поражение печени или легких может в течение длительного времени быть единственным проявлением системного течения заболевания, что при своевременной циторедукции дает возможность добиться значительного увеличения продолжительности жизни, а примерно в 15% случаев – и полного излечения таких больных [8]. Однако до сих пор не существует единой стратегии лечения больных КРР с метастазами в печени. В первую очередь это обусловлено тем, что больные даже с поражением только печени представляют собой крайне неоднородный контингент больных как по характеру течения заболевания, так и по возможностям его лечения. В связи с этим ведущими мировыми специалистами были предприняты попытки выделить ряд прогностических факторов с целью отбора больных, которым показано интенсивное лечение метастатической формы опухолевого процесса. Проведенные исследования показали, что основными факторами прогноза являются синхронность выявления первичной опухоли и отдаленных метастазов, поражение одной или обеих долей печени, количество и размеры метастазов, наличие внепеченочных очагов, отсутствие опухолевых клеток в краях резекции, а также такие лабораторные показатели, как уровень РЭА, щелочной фосфатазы и альбумина [16]. Рядом авторов были разра-
Собственные исследования ботаны шкалы для оценки прогноза заболевания с учетом вышеуказанных показателей [16]. В частности, Schindl и соавт. (2005) оценили ряд прогностических факторов до начала лечения и показали, что независимыми прогностическим факторами являются: степень распространенности первичной опухоли кишки, количество метастазов в печени, а также уровень РЭА, щелочной фосфатазы и альбумина в сыворотке крови. На основании этих данных авторами были выделены группы благоприятного, промежуточного и неблагоприятного прогноза, 5-летняя выживаемость в которых составляла 62%, 20% и 0%, соответственно [24]. Некоторые исследователи считают балльную оценку данных факторов недостаточной для прогнозирования исхода заболевания и предлагают использовать номограммы для оценки факторов прогноза [22].
Таким образом, у специалистов появилась возможность оценивать целесообразность проведения интенсивного лечения больным IV стадией КРР, однако ни одна из вышеупомянутых методик оценки прогноза не вошла в широкую практику, в связи с чем проведение метаанализа данных из разных центров весьма затруднено. Кроме того, до сих пор не существует единого мнения о тактике лечения больных метастатическим КРР. Наибольшую сложность представляют собой больные, у которых первичная опухоль и отдаленные метастазы выявляются синхронно. При этом, несмотря на то, что термин «колоректальный рак» объединяет в себе опухоли и ободочной, и прямой кишок, очевидно, что для их лечения применяются разные подходы, что находит отражение в международных и отечественных рекомендациях [5, 20]. Учитывая позднюю выявляемость КРР в нашей стране, зачастую первоначальной необходимостью при лечении метастатического рака толстой кишки является удаление первичной опухоли для профилактики или устранения уже возникших осложнений [1]. При этом частота осложнений при опухолях прямой кишки гораздо меньше, что во многих случаях позволяет в полном объеме проводить неоадъювантную химиолучевую и/или химиотерапию. Кроме того, зачастую затруднена оценка резектабельности отдаленных метастазов в связи с разной трактовкой этого понятия в различных клиниках [18]. Основные условия, которые необходимо соблюсти при резекции метастазов в печени, это R0-удаление всех очагов в печени и оставление не менее 30% здоровой паренхимы печени (не менее 40% при проведении предоперационной химиотерапии) [18]. Индивидуального подхода требуют случаи с вовлечением крупных сосудов и наличием внепеченочных метастазов.
Установлено, что хирургическое лечение с полной циторедукцией является единственным способом потенциально радикального лечения больных метастатическим КРР. В тоже время результаты отечественных и зарубежных исследований убедительно демонстрируют существенное улучшение общей выживаемости в этой группе больных в случае проведения им периоперационной химиотерапии с использованием современных препаратов [6, 21]. До сих пор идут ожесточенные споры относительно места химиотерапии в плане комплексного лечения больных метастатическим КРР. Часть отечественных и зарубежных авторов первым этапом лечения рекомендуют максимально возможную циторедукцию с последующей химиотерапией [1, 19, 23]. Существенным недостатком такого подхода является в большинстве случаев невозможность полной циторедукции и высокая вероятность дальнейшей диссеми-нации из-за задержки с началом проведения химиотерапии. Проведение неоадъювантной (в случае резектабельных метастазов) и индукционной (в случае потенциально резектабель-ных) химиотерапии первым этапом обладает рядом преимуществ. При эффективности химиотерапии становится возможными уменьшение опухолевых очагов и уничтожение микрометастазов. Многие исследователи считают характер ответа на предоперационную химиотерапию значимым прогностическим фактором [9, 11, 13]. При этом в случае отсутствия положительного ответа на химиотерапию и прогрессирование процесса можно оценить агрессивность опухолевого процесса и внести изменения в план лечения таких больных. Следует объективно оценить и отрицательные стороны проведения химиотерапии до операции. При этом происходит ухудшение функции гепатоцитов в результате их повреждения и, соответственно, возникает необходимость оставления большей части паренхимы печени при ее резекции. Возрастает частота послеоперационных ослож-
Стратегия и тактика комплексного лечения больных метастатическим колоректальным раком нений, а кроме того возникает сложность при определении границ резекции печени в случае полного клинического регресса метастатических очагов [12, 22]. В последние годы рядом авторов рекомендован интенсивный режим химиотерапии FOLFOXIRI с целью достижения максимально возможного объективного ответа. Однако частота осложнений при этом существенно превышает таковую при традиционных режимах FOLFOX и FOLFIRI, и в публикациях последних лет именно эти схемы рекомендуют для проведения неоадъювантной терапии больным метастатическим КРР, зачастую в сочетании с таргетными препаратами [18].
При множественном билобарном поражении печени оправданной представляется стратегия двухэтапных операций с химиоэмболизацией ветвей воротной вены остающейся доли. При невозможности осуществить химиоэмболизацию следует учитывать, что показатели частоты послеоперационных осложнений и кровопотери достоверно не различаются при выполнении одномоментных и этапных операций [15].
Неоднозначность подходов к лечению больных метастатическим КРР во многом зависит от возможностей клиники и принятых в ней стандартов, что определяет необходимость дальнейшего поиска значимых факторов прогноза и оптимальной модели лечения таких больных.
За период с января 2012 по март 2014 года в хирургическом отделении абдоминальной онкологии НИИ онкологии им. Н. Н. Петрова получали лечение 93 больных КРР с метастазами в печени. У 70 больных (75,3%) метастазы в печени были выявлены синхронно с первичной опухолью толстой кишки, у 23 больных (24,7%) были выявлены метахронные метастазы в печени. Средний возраст больных в обеих группах достоверно не отличался. Среди больных с метахронным поражением печени мужчин было достоверно меньше по сравнению с группой больных с синхронными метастазами (43,5% и 64,3%, соответственно, p<0,05). Первичная опухоль была выявлена в ободочной кишке у 50 больных и в прямой кишке – у 43 больных. У больных раком ободочной кишки синхронные метастазы в печени выявлялись значительно чаще, чем метахронные (82,0% и 18,0%, соответственно), тогда как у больных раком прямой кишки аналогичное соотношение было существенно меньше (67,4% и 32,6%, соответственно) (p=0,056), что свидетельствует о более поздней диагностике опухолей толстой кишки. В группе больных с метахронными метастазами одиночный очаг в печени был выявлен у 5 больных (21,7%), 2–3 очага – у 12 больных (52,2%), множественное поражение выявлено у 6 больных (26,1%). В группе больных с синхронными метастазами одиночный очаг в печени был выявлен у 11 больных (15,7%), 2–3 очага – у 22 больных (31,4%), множественное билобарное поражение печени выявлено у 37 больных (52,9%). Таким образом, выявлена тенденция к более частому обнаружению синхронных метастазов среди больных раком ободочной кишки по сравнению с больными раком прямой кишки. Кроме того, обнаружено, что среди больных КРР с синхронными метастазами в печень множественное поражение встречается достоверно чаще, чем среди больных с метахронными метастазами (52,9% и 26,1%, соответственно, p<0,05).
Предоперационная химиотерапия (3–7 циклов по схеме FOLFOX/FOLFIRI) проведена 8 больным в группе с метахронным поражением печени, объективный ответ получен у трех больных. 16 больным с метахронным поражением печени (69,6%) проведено хирургическое лечение, из них 10 больным выполнена атипичная резекция печени, 6 больным – геми-гепатэктомия. Предоперационная химиотерапия проведена 17 больным в группе пациентов с синхронными метастазами в печени, при этом у 9 больных (52,9%) достигнут объективный ответ. Не оперировано вследствие прогрессии заболевания 4 пациента данной группы. Оптимальную циторедукцию после неоадъювантной химиотерапии удалось выполнить семерым из 15 оперированных больных, получавших предоперационную химиотерапию (46,7%). При этом четверым больным (26,7%) выполнена гемигепатэктомия, троим больным (20,0%) – атипичная резекция печени. 53 больным (57,0%) в связи с наличием осложненной кровотечением либо угрозой кишечной непроходимости первичной опухоли толстой кишки и синхронными метастазами в печени первым этапом было проведено хирургическое лечение. При этом оптимальную циторедукцию удалось выполнить лишь у 13 больных (24,5%):
Собственные исследования
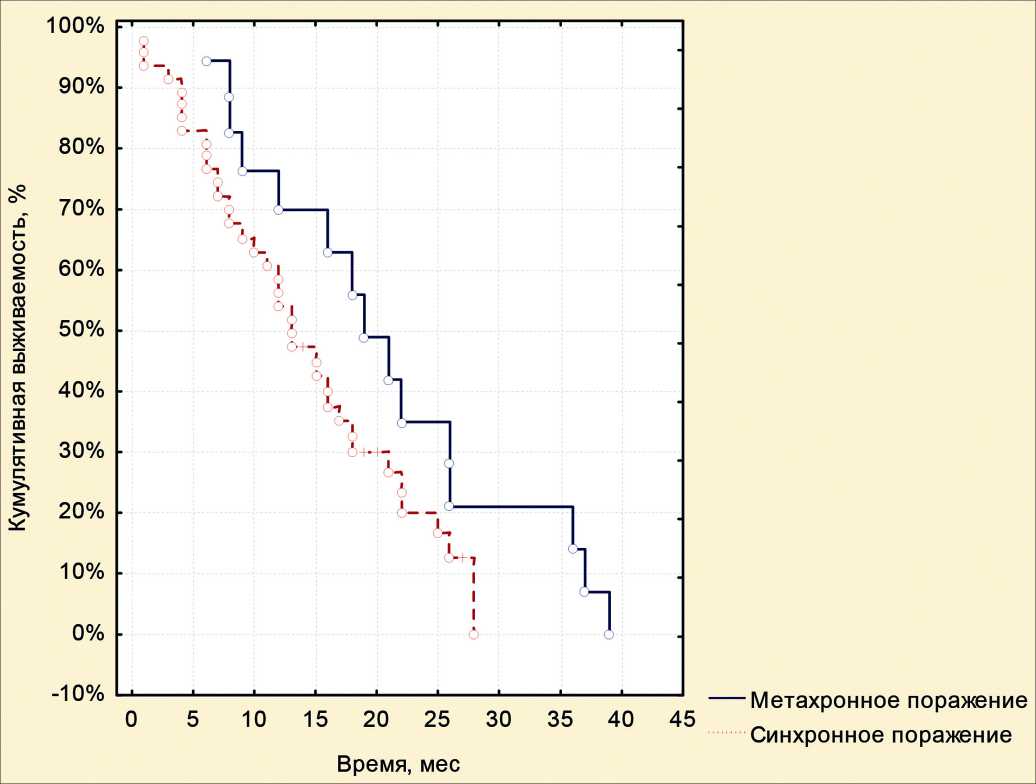
Рис.1. Кумулятивная выживаемость больных с синхронными и метахронными метастазами в печень
сочетанную резекцию кишки и гемигепатэк-томию – у двух пациентов (3,8%), атипичную резекцию печени – у 11 (20,7%). Еще у 5 больных (9,4%) операция по удалению первичной опухоли толстой кишки была дополнена РЧА метастазов в печени.
Анализ отдаленных результатов лечения показал, что кумулятивная выживаемость выше у больных с метахронными метастазами в печени, однако достоверность не была достигнута в связи с небольшим числом наблюдений в данной группе (p=0,06) (рис.1).
Проведенное исследование показало, что применение неоадъювантной химиотерапии больным колоректальным раком с синхронными метастазами в печень позволяет в 46,7% выполнить оптимальную циторедуктивную операцию, в то время как при выполнении оперативного пособия без предшествующей химиотерапии произвести циторедукцию возможно лишь у четверти больных (24,5%). При выявлении отдаленных метастазов синхронно с первичной опухолью отмечается менее благоприятный прогноз, чем при метахронном их возникновении.
Стратегия и тактика комплексного лечения больных метастатическим колоректальным раком
Список литературы Стратегия и тактика комплексного лечения больных метастатическим колоректальным раком
- Алиев В. А., Барсуков Ю. А., Николаев А. В. и др. Обоснование выполнения циторедуктивных операций при метастатическом колоректальном раке -взгляд хирурга.//MalignTumours, 2012 -Т. 2, № 2 -Стр. 40-45
- Злокачественные новообразования в России в 2007 году (заболеваемость и смертность)./Ред. В. И. Чиссов, В. В. Старинский, Г. В. Петрова -М.,2009.-252 с
- Мерабишвили В. М. Злокачественные новообразования в мире, России, Санкт-Петербурге.-СПб., 2007.-422 с
- Мерабишвили В. М. Онкологическая служба в Санкт-Петербурге в 2007 году (заболеваемость, смертность, выживаемость). Ежегодник популяционного ракового регистра.-СПб., 2008.-256 с
- Практические рекомендации по лечению злокачественных опухолей Общества онкологов-химиотерапевтов. Ноябрь 2013
- Патютко Ю. И., Сагайдак И. В., Поляков А. В. Комбинированное лечение больных колоректальным раком с метастатическим поражением печени.//Российский медицинский журнал, 2009.-Т. 13.-С. 853-862
- Состояние онкологической помощи населению России в 2013 году./Под ред. А. Д. Каприна, В. В. Старинского, Г. В. Петровой.-М.: ФГБУ «МНИОИ им. П. А. Герцена» Минздрава России, 2014.-235 с
- Adam R., Aloia T. A. Is hepatic resection justified after chemotherapy in patients with colorectal liver metastases and lymph node involvement?//J ClinOncol, 2009.-Vol. 27.-P. 1343-1345
- Adam R., Wicherts D. A., De Haas R. J. et al. Complete pathologic response after preoperative chemotherapy for colorectal liver metastases: myth or reality?//Journal of Clinical Oncology, 2008.-Vol. 26, No. 10.-P. 1635-1641
- AJCC Cancer Staging Handbook. Seventh Edition.-2010. SpringerScience+Business Media LLC.-718 p
- Allen P. J., Kemeny N., Jarnagin W.et al. Importance of response to neoadjuvant chemotherapy in patients undergoing resection of synchronous colorectal liver metastases.//Journal of Gastrointestinal Surgery, 2003.-Vol. 7, No. 1.-P. 109-115
- Benoist S., Nordlinger B. The role of preoperative chemotherapy in patients with resectable colorectal liver metastases.//Annals of Surgical Oncology, 2009.-Vol. 16, No. 9.-P. 2385-2390
- Blazer D. G. III, Kishi Y., Maru D. M.et al. Pathologic response to preoperative chemotherapy: a new outcome end point after resection of hepatic colorectal metastases.//Journal of Clinical Oncology, 2008.-Vol. 26, No. 33.-P. 5344-5351
- Cancer incidence in five continents. Vol. IX./Ed. by M. P. Curado et al.-IARC.-2007.-P.896
- Chen J., Li Q., Wang C. et al. Simultaneous vs. staged resection for synchronous colorectal liver metastases: a metaanalysis,//International Journal of Colorectal Disease, 2011.-Vol. 26, No. 2 -P. 191-199
- Haddad A. J., Bani Hani M., Pawlik T. M., Cunningham S. C. Colorectal Liver Metastases.//International Journal of Surgical Oncology, 2011.-Vol.2011.-P.286840
- Jemal A., Siegel R., Xu J., Ward E. Cancer statistics, 2010. CA Cancer J Clin.-2010.-V.60 -№ 5.-P.277-300
- Khan K., Wale A., Brown G., Chau I. Colorectal cancer with liver metastases: Neoadjuvant chemotherapy, surgical resection first or palliation alone?//World J Gastroenterol, 2014.-Vol. 20., I.35 -P. 12391-12406
- McCarter, M.D. and Y. Fong. Role for surgical cytoreduction in multimodality treatments for cancer//Ann. Surg. Oncol.-2001.-Vol.8, I.1.-P.38-43
- National Comprehensive Cancer Network, version 1.2015
- Nordlinger B., Sorbye H., GlimeliusB. et al. Perioperative chemotherapy with FOLFOX4 and surgery versus surgery alone for resectable liver metastases from colorectal cancer (EORTC Intergroup trial 40983): a randomised controlled trial.//The Lancet, 2008.-Vol. 371, No. 9617.-P. 1007-1016
- Reddy S. K., Barbas A. S., Clary B. M. Synchronous colorectal liver metastases: is it time to reconsider traditional paradigms of management?//Annals of Surgical Oncology, 2009.-Vol. 16, No. 9, pp. 2395-2410
- Rosen S. A. et al. Initial presentation with stage IV colorectal cancer: how aggressive should we be?//Arch. Surg.-2000.-Vol.135 (5).-P.530-535
- Schindl M., Wigmore S. J., Currie E. J. et al. Prognostic scoring in colorectal cancer liver metastases: development and validation.//Archives of Surgery, 2005.-Vol. 140, No. 2.-P. 183-189
- References
- Aliev V.A., Barsukov Yu.A., Nikolaev A.V. et al. Justification of providing operations for cytoruduction for metastatic colorectal cancer -a surgeon’s opinion. Malignant tumors. 2012. Vol.2. № 2 -p. 40-45
- Chissov V.I., Starinskiy V.V., Petrova G.V. Malignant tumors in Russia in 2007 (morbidity and mortality). Moscow. 2009. p.252
- Merabishvili V.M. Malignant tumors in the world, in Russia and in St.Petersburg. 2007/-p/422
- Merabishvili V.M. Oncological service in St/Petersburg in 2007 (morbidity, mortality, survival). St.Petersburg. 2008. p.256
- Treatment of malignant tumors Oncologists And Chemotherapeutists Society guideline. 2013
- Patyutko Yu.I., Sagaydak I.V., Polyakov A.V. Combined treatment of patients with colorectal cancer with metastatic lesions of the liver. Russian medical journal/2009/Vol.13. p.853-862
- Kaprin A.D., Starinskiy V.V., Petrova G.V. Current status of oncological service in Russia in 2013. Moscow. 2014. p.235
- Adam R., Aloia T. A. Is hepatic resection justified after chemotherapy in patients with colorectal liver metastases and lymph node involvement?//J ClinOncol, 2009.-Vol. 27.-P. 1343-1345
- Adam R., Wicherts D. A., De Haas R. J. et al. Complete pathologic response af ter preoperative chemotherapy for colorectal liver metastases: myth or reality?//Journal of Clinical Oncology, 2008.-Vol. 26, No. 10.-P. 1635-1641
- AJCC Cancer Staging Handbook. Seventh Edition.-2010. SpringerScience+Business Media LLC.-718 p
- Allen P. J., Kemeny N., Jarnagin W.et al. Importance of response to neoadjuvant chemotherapy in patients undergoing resection of synchronous colorectal liver metastases.//Journal of Gastrointestinal Surgery, 2003.-Vol. 7, No. 1.-P. 109-115
- Benoist S., Nordlinger B. The role of preoperative chemotherapy in patients with resectable colorectal liver metastases.//Annals of Surgical Oncology, 2009.-Vol. 16, No. 9.-P. 2385-2390
- Blazer D. G. III, Kishi Y., Maru D. M.et al. Pathologic response to preoperative chemotherapy: a new outcome end point af ter resection of hepatic colorectal metastases.//Journal of Clinical Oncology, 2008.-Vol. 26, No. 33.-P. 5344-5351
- Cancer incidence in five continents. V ol. IX./Ed. by M. P. Curado et al.-IARC.-2007.-P.896
- Chen J., Li Q., Wang C. et al. Simultaneous vs. staged resection for synchronous colorectal liver metastases: a metaanalysis,//International Journal of Colorectal Disease, 2011.-Vol. 26, No. 2 -P. 191-199
- Haddad A. J., Bani Hani M., Pawlik T. M., Cunningham S. C. Colorectal Liver Metastases.//International Journal of Surgical Oncology, 2011.-Vol.2011.-P.286840
- Jemal A., Siegel R., Xu J., Ward E. Cancer statistics, 2010. CA Cancer J Clin.-2010.-V.60 -№ 5.-P.277-300
- Khan K., Wale A., Brown G., Chau I. Colorectal cancer with liver metastases: Neoadjuvant chemotherapy, surgical resection first or palliation alone?//World J Gastroenterol, 2014.-Vol. 20., I.35 -P. 12391-12406
- McCarter, M.D. and Y. Fong. Role for surgical cytoreduction in multimodality treatments for cancer//Ann. Surg. Oncol.-2001.-Vol.8, I.1.-P.38-43
- National Comprehensive Cancer Network, version 1.2015
- Nordlinger B., Sorbye H., GlimeliusB. et al. Perioperative chemotherapy with FOLFOX4 and surgery versus surgery alone for resectable liver metastases from colorectal cancer (EORTC Intergroup trial 40983): a randomised controlled trial.//The Lancet, 2008.-Vol. 371, No. 9617.-P. 1007-1016
- Reddy S. K., Barbas A. S., Clary B. M. Synchronous colorectal liver metastases: is it time to reconsider traditional paradigms of management?//Annals of Surgical Oncology, 2009.-Vol. 16, No. 9, pp. 2395-2410
- Rosen S. A. et al. Initial presentation with stage IV colorectal cancer: how aggressive should we be?//Arch. Surg.-2000.-Vol.135 (5).-P.530-535
- Schindl M., Wigmore S. J., Currie E. J. et al. Prognostic scoring in colorectal cancer liver metastases: development and validation.//Archives of Surgery, 2005.-Vol. 140, No. 2.-P. 183-189


