Супракостальная бездренажная нефролитотрипсия: опыт нашего центра
Автор: Бережной А.Г., Дунаевская С.С., Ершов А.В.
Журнал: Московский хирургический журнал @mossj
Рубрика: Историческая статья
Статья в выпуске: 3 (85), 2023 года.
Бесплатный доступ
Введение. Использование супракостального доступа при выполнении ПНЛТ обеспечивает наиболее простой доступ к верхней чашечке и рекомендуется при наличии сложных камней почки.Цель исследования: выявление наиболее безопасного и эффективного подхода к выполнению ПНЛТ и определению показаний к бездренажной ПНЛТ.Материалы и методы исследования. Проведен ретроспективный анализ историй болезни 56 пациентов, которым выполнялась надреберная ПНЛТ в урологическом отделении ЧУЗ «КБ «РЖД-Медицина» г. Красноярск с января 2018 года по декабрь 2022 года. Бездренажная ПНЛТ была выполнена у 42 пациентов из 56 (75 %). Во всех случаях выполнялся супракостальный доступ, а у 20 пациентов дополнительно формировался второй рабочий канал в стандартном положении ниже XII ребра.Результаты лечения. Нами оценивалась эффективность ПНЛТ для двух групп пациентов: супракостальной группы без нефростомии и супракостальной группы с установленным нефростомическим дренажом в конце оперативного лечения. Результаты показали, что SFR для супракостальной группы без нефростомии составила 90 %, в то время как в супракотсальной группе с наружным дренированием этот показатель был 64 % (p
Коралловидный нефролитиаз, перкутанная нефролитотомия, бездренажная пнлт, супракостальная нефролитотомия
Короткий адрес: https://sciup.org/142238586
IDR: 142238586 | УДК: 616.615-003.261 | DOI: 10.17238/2072-3180-2023-3-40-46
Supracosteal drainage-free nephrolitotripsy: the experience of our center
Introduction. The use of supracosteal access when performing ITP provides the easiest access to the upper calyx and is recommended in the presence of complex kidney stones.Purpose of the study. Identification of the safest and most effective approach to the implementation of PTDTs and determination of indications for unpaired PTDTs. Materials and methods of research. A retrospective analysis of the case histories of 56 patients who underwent supra-rib PNLT in the urological department of ChUZ "KB" RZD-Meditsina "in Krasnoyarsk from January 2018 to December 2022 was carried out. Drainage-free PNLT was performed in 42 patients out of 56 (75 %). In all cases, supracosteal access was performed, and in 20 patients, a second working channel was additionally formed in a standard position below the XII rib.Treatment results. We evaluated the efficacy of PNLT for two groups of patients: the supracostal group without nephrostomy and the supracostal group with established nephrostomic drainage at the end of operative treatment. The results showed that the SFR for the supracostal group without nephrostomy was 90 %, while in the supracotsal group with external drainage this figure was 64 % (p function show_eabstract() { $('#eabstract1').hide(); $('#eabstract2').show(); $('#eabstract_expand').hide(); }
Текст научной статьи Супракостальная бездренажная нефролитотрипсия: опыт нашего центра
Последние исследования показали, что бездренажная чрескожная нефролитотрипсия (ПНЛТ) может обладать множеством преимуществ, включая уменьшение послеоперационной боли, что способствует сокращению потребности в анальгетиках и времени пребывания в больнице, при этом не увеличивая риск ранних послеоперационных осложнений. Однако возникает необходимость прояснения возможных рисков и осложнений при использовании супракостального доступа в сравнении с доступом через межреберное пространство ниже 12-го ребра. В настоящее время отечественная литература не содержит достаточно информации о бездренажной ПНЛТ, в которой используется супракостальный доступ, что делает этот вопрос особенно актуальным. В связи с этим мы провели исследование, чтобы оценить возможные осложнения, связанные с использованием супрареберного доступа при бездренажной чрескожной нефролитрипсии [6–9].
Цель исследования. Выявление наиболее безопасного и эффективного подхода к выполнению ПНЛТ и определению показаний к бездренажной ПНЛТ.
Материалы и методы
Был проведен ретроспективный анализ данных пациентов, оперированных по поводу мочекаменной болезни с выполнением перкутанной нефролитотомии в урологическом отделении ЧУЗ «КБ «РЖД-Медицина» г. Красноярск в период с января 2018 года по декабрь 2022 года. Был использован чрескожный доступ под ультразвуковым и рентгеноскопическим контролем у 56 пациентов, которые имели крупные коралловидные камни в почках и камни в верхней группе чашечек.
Крупные камни в почках (диаметр более 2 см), камни верхней группы чашечек (диаметр более 1,0 см) или коралловидные камни с прорастанием в верхнюю группу чашечек были основными показаниями к хирургическому вмешательству. Решение о выборе супрареберного или субреберного доступа было принято после интраоперационного введения контраста через ретроградный мочеточниковый катетер. Место пункции было выбрано таким образом, чтобы достичь максимально возможного уровня stone free rate (SFR).
У всех пациентов после операции был установлен мочеточниковый стент, без выполнения наружного дренирования (нефростомии). Решение об установке нефростомы принималось после удаления конкремента.
Критерии исключения для выполнения бездренажной ПНЛТ включали: значительное интраоперационное кровотечение, перфорацию собирательной системы, наличие крупных резидуальных фрагментов, множественные нефростомические тракты (более 2) и узкий просвет лоханочно-мочеточникового сегмента.
Пациенты были проинформированы о процедуре и возможных интраоперационных вариантах.
В ходе данного исследования, бездренажная перкутанная нефролитотрипсия (ПНЛТ) была произведена 42 (75 %) па- циентам из общего числа 56. Все эти случаи требовали выполнения супракостального доступа, а у 20 пациентов также был выполнен стандартный субкостальный доступ. Важно отметить, что за период наблюдения не было зарегистрировано повреждения плевры, легкого, селезенки или печени ни у одного из пациентов (табл. 1).
Таблица 1
Распределение пациентов по группам оперативного лечения
Table 1
Patient disposition by treatment group
|
Супракостальная tubless / Supracostal tubless (n = 42) |
Супракостальная с нефростомой/ Supracostal with nephrostoma (n = 14) |
Всего/ Total (n = 56) |
Значение/ value P |
|
|
Пол/Gender |
||||
|
Ж/W |
15 (36 %) |
7 (50 %) |
22 (40 %) |
p < 0,05 |
|
М/M |
27 (64 %) |
7 (50 %) |
34 (60 %) |
|
|
Возраст/ Age |
50,2 ± 11.5 |
56,6 ± 10. 9 |
||
|
Сторона/ Side |
||||
|
Левая почка/ Left kidney |
18 (43 %) |
9 (64 %) |
27 (48 %) |
p < 0,05 |
|
Правая почка/ Right kidney |
24 (57 %) |
5 (36 %) |
29 (52 %) |
|
|
Расположение конкрементов/ Location of concretions |
||||
|
Лоханка почки и верхняя чашечка/ Kidney pelvis and upper calyx |
17 (40 %) |
2 (14 %) |
19 (34 %) |
p < 0,05 |
|
Коралловидный камень/ Coral Stone |
5 (12 %) |
8 (57 %) |
13 (23 %) |
|
|
Верхняя чашечка/ Upper cup |
20 (48 %) |
4 (29 %) |
24 (43 %) |
|
|
Размеры конкрементов/ Size of concretions |
||||
|
Длина (мм)/ Length (mm)/ |
42,5 ± 12,6 |
33,4 ± 13,2 |
39,6 ± 16,4 |
p < 0,05 |
|
Ширина (мм)/ Width (mm) |
320 ± 11,8 |
16,8 ± 10,6 |
25,9 ± 12,9 |
p < 0,05 |
|
Объем камня/ Stone volume (π х Д х Ш х Г х 0,167)/ |
1665,4 ± 995,7 |
1035,42 ± 809,5 |
1743,8 ± 1134,4 |
p < 0,05 |
Для оценки эффективности лечения использовалась оценка степени свободы от конкрементов (SFR), определяемая на основе рентгеноскопии, выполненной в конце операции. Если в результате операции сохранялись крупные резидуальные фрагменты диаметром ≥5 мм, требующие создания дополнительного нефро-стомического рабочего канала, или интраоперационная картина не позволяла удалить конкремент за один оперативный прием, то принималось решение об установке нефростомического дренажа. Если после удаления нефростомы в результате контрольной компьютерной томографии обнаруживались резидуальные фрагменты диаметром более 5 мм, то данным пациентам выполнялось адъювантное лечение при помощи уретероскопии, контактной литотрипсии или дистанционной ударно-волновой литотрипсии.
Результаты
Перед проведением операции всем пациентам было предоставлено комплексное урологическое обследование, которое включало в себя стандартные лабораторные исследования, такие как общий анализ крови и мочи, бактериологический анализ мочи для выявления возбудителя и определения чувствительности к антибиотикам, а также ультразвуковое исследование почек для оценки степени выраженности гидронефроза. Дополнительно проводились рентгенологические исследования, включая внутривенную урографию. При наличии коралловидных камней и сложных конкрементов выполнялась компьютерная томография с ангиоконтрастированием для определения наиболее эффективного доступа в полостную систему почки.
Для профилактики инфекции 1000 мг цефтриаксона вводились за 30 минут до начала операции, если у пациента не было аллергии на цефалоспорины, в противном случае использовались альтернативные антибиотики. Операция проводилась под общим интубационным наркозом.
Пациентам, находившимся в положении на спине, вводили мочеточниковый катетер размером 6 Fr в гомолатеральную почечную лоханку, а также катетер Фолея в мочевой пузырь.
После этого пациент переводился в положение на живот. Для создания принудительной дилатации полостной системы через мочеточниковый катетер, контрастное вещество вводилось под ультразвуковым контролем пункции. В 20% случаев катетеризация мочеточника не производилась из-за выраженного гидронефроза.
В большинстве случаев для пункции под рентгеноскопическим контролем выбиралась верхняя задняя чашечка, а затем решался вопрос о проведении дополнительного доступа через нижнюю чашечку в случае коралловидных камней. После выбора подходящей чашечки для пункции, игла G18 вводилась в ЧЛС и ее положение подтверждалось рентгеноскопией, J-проводник диаметром 0,97 мм вводился в полостную систему и по возможности устанавливался в почечную лоханку и/или в мочеточник. Затем разрез кожи расширяли до 1 см, а нефро-стомический тракт расширяли с помощью телескопических бужей Алкена до 28 или 26 Fr, либо использовался фасциальный расширитель 16 Fr.
С целью дезинтеграции конкрементов использовались не-фроскопы диаметром 12 Fr или 24 Fr в сочетании с комбинированным литотриптером Olympus ShockPulse-SE (Япония). Крупные фрагменты удалялись с помощью трех-зубчатых щипцов, а мелкие фрагменты и «резидуальная пыль» удалялись при помощи аспиратора. После удаления всех видимых камней всем пациентам антеградно устанавливался мочеточниковый стент.
После литотрипсии и элиминации конкрементов производилась контрольная инспекция ЧЛС и поиск резидуальных фрагментов. Важным этапом является осмотр рабочего канала и определение показаний для «бездренажного» окончания операции. Для этого необходимо убедиться, что нефроскоп не обнаруживает пульсирующих кровотечений в нефростомическом тракте. Если такие кровотечения обнаруживались, в полостую систему с помощью направляющего бужа проводилась струна-проводник и устанавливался не-фростомический дренаж типа Фолей, в баллон вводилось не более 2 мл контраста для рентгеноскопического контроля положения трубки, в противном случае рана ушивалась капроновым швом 2-0.
Катетер Фолея удалялся на следующий день после операции. После этого пациенты в зависимости от своего общего состояния в среднем выписывались через 5 дней после операции. Перед выпиской все пациенты проходили обследование, включающее ультразвуковое исследование почек, обзорную урографию, рентгенографию органов грудной клетки и КТ почек для подтверждения отсутствия резидуальных камней и исключения наличия уриномы, гематомы почки, гемоторакса или пневмоторакса. Стенты мочеточника обычно удалялись через 2 недели после выписки из стационара.
Перкутанная нефролитотрипсия как хирургический метод широко применяется благодаря своей высокой эффективности и низкой травматичности. В частности, при коралловидных камнях почек, ПНЛТ является более эффективным, чем от- крытая хирургическая операция, при этом (при благоприятном исходе) обеспечивает меньшую степень послеоперационного дискомфорта и более короткое пребывание в стационаре.
Важным этапом ПНЛТ является доступ к интересующей хирурга чашечке почки. Безопасный, атравматичный и эффективный доступ является ключевым моментом для успешной хирургической операции. Обычно, субреберная пункция является предпочтительным вариантом доступа, однако в сложных случаях, когда требуется проксимальный доступ, предпочтительным является доступ к верхнему полюсу почки через супрареберную область. Этот метод имеет преимущество в прямом доступе ко всем чашечкам верхней группы, но может быть связан с увеличенным риском возникновения внутригрудных осложнений.
В целом, ПНЛТ считается одним из наиболее эффективных и безопасных методов для удаления конкрементов, и выбор метода доступа зависит от конкретных условий для пациента и опыта хирурга.
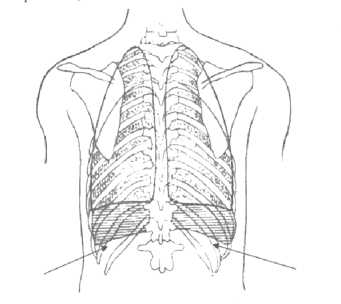
Рис. 1. Нижняя граница плеврального синуса (указана стрелками; схема)
Fig. 1. Lower border of pleural sinus (indicated by arrows; diagram)
Исходя из этого, медиальная половина 12-го ребра является самой низкой точкой реберно-диафрагмального углубления, межреберная пункция в латеральной половине 12-го ребра имеет меньшую повреждения плевры. В случае наличия крупного сложного камня в почке, доступ к верхней задней чашечке является предпочтительным для максимального удаления конкремента. Однако из-за ограничений анатомии, супракостальная пункция часто необходима для достижения адекватного доступа к верхней задней чашечке.
В нашем исследовании была проведена оценка эффективности ПНЛ для двух групп пациентов – супракостальной группы без нефростомии и супракотсальной группы, в которой устанавливался нефростомический дренаж. Результаты показали, что SFR для супракостальной группы без нефростомии составила 90 % (38/42), в то время как в супракотсальной группе с наружным дренированием этот показатель был 64 % (9/14) (p < 0,05). Наше исследование включало пациентов с крупными и коралловидными камнями почек, и наш общий показатель отсутствия камней в 83,9 % был даже выше, чем в известном исследовании CROES PCNL Study group.
Однако, следует отметить, что в некоторых работах по данной тематике была выявлена зависимость между размерами камня, сложностью его конфигурации и частотой выполнения повторных и дополнительных операций у больных с этими параметрами. В статье CROES PCNL Study group, основанной на анализе результатов лечения большой группы пациентов, был сделан вывод о том, что эффективность ПНЛТ при коралловидных камнях почек К-4 при выполнении от одного до двух рабочих каналов не превышает 50 %. Однако, в других работах публикуются результаты с более высокой эффективностью (70–83 %). При формировании множественных рабочих каналов некоторые авторы указывают результаты на уровне 89 %, но отмечают, что количество кровотечений, гнойно-воспалительных осложнений и количество выполненных доступов напрямую влияют на эффективность процедуры.
Необходимость нефростомического катетера в дренировании после перкутанной нефролитотрипсии в последние годы вызывает споры и дискуссии. Ранее, установка дренажной трубки через рабочий тракт была обязательной частью стандартной ПНЛТ, из понимания того, что катетер обеспечивал дополнительный гемостаз вдоль всего нефростомического канала, предотвращал экстравазацию мочи и поддерживал адекватное дренирование почки после операции.
Сегодняшние технологии миниатюризации перкутанного доступа позволяют заканчивать операцию без использования наружного дренирования, а использование различных внутренних стентов значительно упрощает дальнейшее ведение оперированных пациентов. В нашем исследовании мы не устанавливали нефростомические дренажи всем пациентам, которым выполнялось удаление конкремента через рабочий канал 16 Fr. Мы не нашли статистически значимых различий в продолжительности пребывания в стационаре между двумя группами пациентов, однако группа без нефростомии требовала меньше обезболивающих препаратов (2 дня против 4 дней в группе с нефростомическим дренажом).
Обсуждение
Обострение пиелонефрита и геморрагические осложнения являются наиболее распространенными осложнениями, возникающими при ПНЛТ. Общая частота осложнений в нашем исследовании составляет 12,5 % (7/56), причем инфекционные осложнения наблюдались чаще. Предоперационный микробный посев мочи и профилактическая антибактериальная терапия помогли справиться с послеоперационными инфекционновоспалительными осложнениями и купировать серозный пиелонефрит. Наиболее частым источником кровотечения после ПНЛТ является почечная паренхима [4, 6]. Из наших наблюдений следует, что у пациентов с множественными камнями почек наблюдается более выраженное кровотечение. В частности, пациенты с купным камнем лоханки почки и небольшими камнями в чашечках более подвержены риску интраоперационного кровотечения. Удаление камня лоханки должно быть выполнено первым, так как это требует минимального движения нефоскопом, затем удаляются камни в чашечках, где активность движения инструментов увеличивается, что, в свою очередь, повышает риск кровотечения. Мы считаем, что важно тщательно выбирать чашечку и угол пункции для минимизации кровотечения вовремя ПНЛТ. Поскольку большая часть пункций в нашем исследовании приходилось на среднюю или верхнюю группу чашечек, супракостальный доступ в заднюю группу обеспечивает более прямой угол в желаемую чашечку через так называемую «бессосудистую зону Брёделя». В отличие от стандартной пункции для достижения средней или верхней чашечки, угол пункции должен быть шире и не такой параллельный, как при супракостальной, что повышает вероятность повреждения сегментарных сосудов. В нашем наблюдении только у одного пациента наблюдалось сильное кровотечение, требующее проведение нефростомии с целью дренирования гемотампонады лоханки. После проведения гемостатических мероприятий, таких как охлаждение поясничной области и внутривенное введение транексамовой кислоты в дозе 1000 мг, нефростомический дренаж открывался через 30 минут. Лизирование сгустков в почечной лоханке происходило на протяжении следующих 2–3 суток.
Выводы
Литературные данные указывают на высокую частоту вну-тригрудных осложнений при использовании супракостально-го доступа при проведении перкутанной нефролитотрипсии (ПНЛТ), по сравнению с использованием субреберного доступа. Однако на основе нашего текущего исследования, мы можем сделать вывод о том, что бездренажная ПНЛТ является без- опасной и эффективной процедурой у отдельных пациентов. Это возможно при условии тщательного анализа анатомического положения, адекватной и атравматичной пункции полостной системы почки и опытном хирурге. При использовании супра-костальной пункции в XI межреберье, бездренажная ПНЛТ не связана с увеличением внутригрудных осложнений, что подчеркивает важность выбора подходящего метода доступа для минимизации осложнений и повышения безопасности проводимой процедуры.
Список литературы Супракостальная бездренажная нефролитотрипсия: опыт нашего центра
- Winoker J.S., Chandhoke R.A., Atallah W., Gupta M. Morphometry scores: Clinical implications in the management of staghorn calculi. Asian J Urol, 2020, № 7(2), рр. 78-86.
- Бережной А.Г., Дунаевская С.С. Современные принципы хирургического лечения мочекаменной болезни. РМЖ. Медицинское обозрение, 2021. № 5(3). С. 118-122.
- Бережной А.Г., Винник Ю.С., Ершов А.В. Ретроспективное исследование инфекционных осложнений у пациентов с мочекаменной болезнью в послеоперационном периоде. Московский хирургический журнал, 2018. №4. С.45-50.
- Мазуренко Д.А., Живов А.В., Берников Е.В., Кадыров З.А., Абдуллин И.И., Нерсисян Л.А. Стратегия "fast-track" послеоперационного ведения пациентов после перкутанной нефролитотомии. Экспериментальная и клиническая урология, 2016. № 1. С. 36-42.
- Akman T., Sari E., Binbay M., Yuruk E., Tepeler A., Kaba M., Muslumanoglu A.Y., Tefekli A. Comparison of outcomes after percutaneous nephrolithotomy of staghorn calculi in those with single and multiple accesses. J Endourol, 2010, № 24(6), рр. 955-960.
- Vicentini F.C., Perrella R., Souza V.M.G., Hisano M., Murta C.B., Claro J.F.A. Impact of patient position on the outcomes of percutaneous neprolithotomy for complex kidney stones. Int Braz J Urol, 2018, № 44(5), рр. 965-971.
- El-Hahas A.R., Shoker A.A., El-Assmy A.M., Mohsen T., Shoma A.M., Eraky I., El-Kenawy M.R. Postpercutaneous nephrolithotomy extensive hemorrhage: a study of risk factors. J Urol, 2007, № 177, рр. 576- 574.
- Cho H.J., Lee J.Y., Kim S.W., Hwang T.K., Hong S.H. Percutaneous nephrolithotomy for complex renal calculi: is multi-tract approach ok? Can J Urol, 2012, № 19(4), рр. 6360-6365.
- Бережной А.Г., Дунаевская С.С., Ершов А.В. Клинический пример перкутанной нефролитолапаксии полного коралловидного камня у пациента с поясничной дистопией почки. Сибирское медицинское обозрение, 2021. № 6). С. 94-98.


