Своевременная комплексная диагностика – путь к здоровью («золотой стандарт»)
Автор: Авшалумов Александр Шамаилович, Аганбегян Абел Гезевич, Шилов Александр Михайлович
Журнал: Народонаселение @narodonaselenie
Рубрика: Качество медицинской помощи
Статья в выпуске: 1 (55), 2012 года.
Бесплатный доступ
В статье обосновывается актуальность и клиническая значимость одномоментного комплексного обследования в программе сохранения и поддержании здоровья населения. Программа «Золотой стандарт диагностики» на доклиническом этапе эффективно способствует ранней выявляемости сопутствующих патологий со стороны внутренних органов, факторов риска, отягощающих течение основного заболевания, что позволяет своевременно назначить обоснованное лечение (на основе патофизиологии), вызвать регресс нарушенных функций, а также повышает коэффициент «лечебный эффект/стоимость», способствует профилактике осложнений, препятствуя прогрессированию болезней, особенно в социально-значимой группе населения.
Качество медицинской помощи, внедрение высокой технологии, хронический стресс, депопуляция, "золотой стандарт", национальный проект "здоровье", доступность медицинской помощи, высокотехнологических методов диагностики
Короткий адрес: https://sciup.org/14347378
IDR: 14347378
Timely complex diagnostics - the way to health («golden standard»)
The article substantiates the topicality and clinical significance of a single complex examination under the programme for preservation and keeping up population health. At pre-clinical stage the programme “Golden Standard of Diagnostics” effectively furthers early finding out co-morbidity of internal organs and risk factors aggravating the primary disease, timely prescribing a well-grounded treatment (based on pathophysiology), restoration of the disturbed functions, raising the ratio “treatment efficiency/cost”, facilitating prevention of complications, checking progress of diseases, particularly in socially significant groups of population.
Текст научной статьи Своевременная комплексная диагностика – путь к здоровью («золотой стандарт»)
А.Ш. Авшалумов,
А.Г. Аганбегян, А.М. Шилов
Своевременной комплексной диагностика —
путь к здоровью («Золотой стандарт»)
С 1991 г. показатели здоровья населения нашей страны начали стремительно ухудшаться и в настоящее время остаются на неудовлетворительно низком уровне по сравнению с аналогичными показателями экономически развитых стран.
Смертность в России в 1,5 раза превышает европейские показатели. По ожидаемой продолжительности жизни вот уже полвека, с 1960-х годов, пятимся назад и не достигли тех результатов в 70 лет (2010 г. – 68,7 года), когда мы стояли вровень с развитыми странами, которые увеличили продолжительность жизни за это время на 10–12 лет. Поэтому общая продолжительность жизни в России на 10–12 лет в среднем меньше, чем в западноевропейских странах.
Средняя продолжительность жизни мужского населения в России составляет всего 62 года, что на 14–16 лет ниже, чем в большинстве развитых стран. В значительной мере это обусловлено низким качеством и доступностью медицинской помощи, в том числе включая современные высоко- технологичные методы диагностики [1, 2, 3, 4].
Развитие современного общества с внедрением высоких технологий в социально-общественной и производственной сферах деятельности человека сопровождается интенсификацией функционирования различных органов и систем нашего организма.
В настоящее время 70% населения РФ живет в состоянии «хронического стресса». В стране продолжается депопуляция, когда смертность превышает рождаемость. Если не удастся улучшить демографическую ситуацию, то, по прогнозам Всемирной организации здравоохранения (ВОЗ), потеря национального дохода РФ в период до 2015 г. из-за преждевременной смертности от сердечно-сосудистых заболеваний и осложнений сахарного диабета 2 типа (СД 2), который является составной частью метаболического синдрома, составит 300 млрд долл. [1, 3].
Для современного больного характерна множественность сопутствующих заболеваний – полиморбидность
(сочетание различных болезней у одного пациента), которые могут оказывать взаимовлияние на течение и клинические проявления патологий (принцип суперпозиции). С возрастом пациента рост частоты хронических болезней и их сочетания вызывают трудности для врача общей практики в своевременной диагностике и подборе адекватного комплексного лечения.
Технический прогресс конца ХХ и начала XXI столетий привел к принципиальным изменениям возможностей медицины, сделав доступным доклиническую диагностику многих заболеваний и лечение ранее считавшихся фатальными патологий внутренних органов.
В последнее время в нашей стране реализуются четыре приоритетных проекта,однимизважнейшихявляет-ся национальный проект «Здоровье», в центре внимания которого – улучшение качества и продление жизни граждан России. Одна из составляющих национального проекта «Здоровье» – повышение качества и доступности медицинской помощи. Реализация этого проекта предполагает усиление первичной медикосанитарной помощи, совершенствование диспансеризации и профилактики, раннее выявление заболеваний через повышение доступности высокотехнологичных («дорогостоящих») методов диагностики. Реализация подобной программы позволила в последние 5–10 лет улучшить демог рафические показатели РФ: снизилась общая смертность и, особенно, сократились младенческая смертность и заболеваемость болезнями «социального неблагополучия».
При первичном приеме пациента комплексное обследование больных дает возможность врачу не только установить основной диагноз, но и выявить доклинические формы нарушений функции органов, оказывающих патологическое влияние на течение основного заболевания. В свою очередь, своевременное выявление факторов риска развития болезней позволит назначить адекватную терапию и не допустить органических перестроек в структуре внутреннего органа. Это могло бы улучшить прогноз и снизить риск сердечно-сосудистых осложнений уже на ранних этапах, когда заболевание еще не сформировалось как диагноз [5, 6, 7].
С учетом выше изложенного, в Клинике Московского института кибернетической медицины разработан и внедрен в клиническую практику алгоритм комплексного первичного обследования пациентов – «Золотой стандарт диагностики». Суть программы – одновременная оценка структурного, функционального, гормонального, инфекционного, микроэлемент-ного статусов гомеостаза, состояния различных органов и систем, принимающих участие в жизнедеятельности и сохранности организма, выявление факторов риска развития сердечно-сосудистых заболеваний и их осложнений, а также онкорисков.
Современные рекомендации по диагностике и лечению сердечнососудистых заболеваний (ССЗ) большое значение придают выявлению и коррекции факторов риска (ФР) развития патологий сердечно-сосудистой системы (ССС). Эти факторы риска во многом универсальны, т.е. характерны для большинства ССЗ и хорошо известны. В настоящее время их подразделяют на: модифицируемые – частота сердечных сокра- щений (ЧСС), ожирение, уровень холестерина, уровень артериального давления, наличие сахарного диабета 2-го типа (СД 2), курение; немодифицируемые – возраст, пол, расовая принадлежность, отягощенный семейный анамнез, мягкие – низкий уровень липопротеидов высокой плотности (ЛПВП) и а-липопротеина, высокий уровень С-реактивного протеина, гомоцистеина, мочевой кислоты, тканевого активатора плазминогена-1 и т.д.
Каждый фактор риска имеет свой удельный вес в вероятности развития того или иного заболевания ССС. При этом совместное воздействие нескольких ФР на одного пациента способствует существенному увеличению риска развития сердечно-сосудистых осложнений (ССО) (рис. 1).
Основные ФР, такие, как ожирение, артериальная гипертензия (АГ), СД, атерогенная дислипидемия представляют собой начальный этап в «сердечно-сосудистом континууме» – в непрерывной последовательности патофизиологических событий, приводящих к прогрессирующему повреждению клеток различных органов, в частности к поражению артериальной стенки (ремоделирование) и в конечном итоге клиническим проявлениям сердечно-сосудистых заболеваний.
Следует особо выделить, что возникновение или прогрессирование одного заболевания часто является ФР возникновения или прогрессирования других заболеваний ССС, в первую очередь это хроническая сердечная недостаточность (ХСН). При этом возникновение и прогрессирование заболевания является эволюционным процессом, в котором одно событие становится логическим продолжением предшествующего состояния и предиктором последующего. Т.е., ФР, клинические проявления заболевания и исходы этих заболеваний – явления взаимосвязанные, а наиболее вероятным связующим звеном этих процессов является эндотелиальная дисфункция.
Алгоритм «Золотого стандарта диагностики» основан на анализе дан-
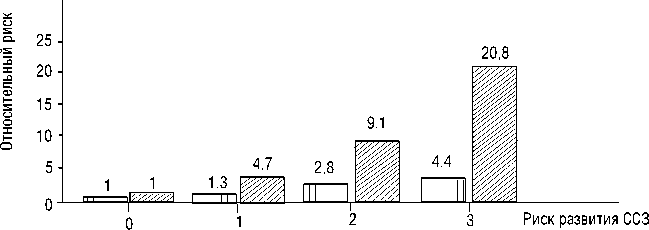
«модифицируемые»
«мягкие»
Рис. 1. Диаграмма распределения риска развития ССО в зависимости от частоты сочетания различных ФР
ных функциональных и лабораторных методов одномоментного обследования пациента в течение 3–5 часов и включает в себя:
-
1) врачебный опрос и осмотр пациента;
-
2) регистрация стандартной электрокардиограммы (ЭКГ) в 12 отведениях;
-
3) рентгеноскопия и/или рентгенография грудной клетки;
-
4) УЗИ исследование внутренних органов;
-
5) исследование активности «гормональной оси» – гипофиз – щитовидная железа – надпочечники – половые железы с помощью диагностического комплекса ДКМ-01 (КВЧ), улавливающего крайне высокочастотные волны, излучаемые при работе внутренних органов;
-
6) клинический анализ мочи;
-
7) клинический анализ крови;
-
8) биохимический анализ крови с оценкой липидного, углеводного профилей крови и уровня С-пептида;
-
9) анализ крови на половые гормоны и гормоны щитовидной железы;
-
10) исследование крови на антитела к различным инфекциям (вирусы, хламидии);
-
11) анализ крови на аутоантитела;
-
12) анализ крови на антитела к вирусам гепатита;
-
13) исследование крови на паразитарные инфекции;
-
14) анализ мазка на инфекции;
-
15) спектральный анализ волос или ногтей на макро- и микроэлементы.
При повторном визите пациента через 7–10 дней на основе анализа полученных результатов обследования алгоритм «Золотого стандарта диагностики» дает возможность сформулировать диагноз состояния или болезней с последующей врачебной рекомендацией и медикаментозной лечебно-профилактической программой, реализуемой в условиях амбулаторного или дневного стационарного лечения.
С 1998 по 2011 г. «Золотой стандарт диагностики» был использован в 52 731 случаях при первичном обследовании больных с различной патологией в возрасте от 15 до 80 лет. Основной контингент пациентов (42 641 человек – 80,9%) был в возрасте от 30 до 60 лет (социально значимая группа населения) и в среднем возраст составил 49,4±4,5 лет, из них 21 960 были женщины (51,5%), 20 681 – мужчины (48,5%).
На основе полученных результатов в 90% случаев (47456 пациентов), благодаря «Золотому стандарту диагностики», была выявлена полиморбид-ность патологии, которая ранее не регистрировалась в анамнезе основного заболевания. При ранее проведенном первичном стандартном обследовании 17 808 больных в других стационарах (осмотр, регистрация ЭКГ, клинический и биохимический анализы крови и мочи, Р-скопия грудной клетки) наличие дополнительной патологии было выявлено только в 34,2% случаев (у 6090 пациентов).
В таблице представлена частота впервые выявленных патологий, сопутствующих основному заболеванию при использовании «Золотого стандарта диагностики».
Как видно из таблицы, наибольшее количество случаев (47,4%) впервые дополнительно выявленной патологии представлено метаболическим синдромом (МС), хронической мочеполовой инфекцией (33,6%), заболеваниями органов дыхания различной инфекционной этиологии (27,62%) и
Таблица
Патологии, сопутствующие основному заболеванию
Сопутствующая патология (диагноз)
Количество
%
Метаболическийсиндром(МС) – совокупность (кластер) метаболических факторов риска, приводящих к развитию сердечно-сосудистых заболеваний атеросклеротического генеза у отдельного индивидуума. Метаболический синдром является одной из главных проблем общественного здоровья в связи с его влиянием на риск ССЗ. Основными «виновниками» повышения риска развития ССЗ являются метаболические расстройства, включающие атерогенную дислипидемию, нарушение гомеокинеза глюкозы/инсу-лина, активацию протромботичес-кого и провоспалительного состояния и эндотелиальную дисфункцию. Комплекс этих факторов значительно повышает риск ишемических болезней сердца у больных СД 2 типа или с преддиабетом, причем независимо от степени гликемического контроля. Кроме того, установлено, что пациенты без диабета, имеющие признаки метаболического синдрома, также имеют повышенный риск развития ИБС, заканчивающейся ос- трым инфарктом миокарда (ОИМ). Другими значимыми факторами, способствующими ухудшению течения данного синдрома, являются: низкая физическая активность, пожилой возраст, гормональные факторы (андрогены, кортикостероиды) – особенно у женщин в периоды физиологической или хирургической менопаузы, нарушения электролитного баланса (дефицит магния). Распространенность МС в настоящее время приобретает масштабы эпидемии – более 40% населения в возрасте старше 60 лет страдают этой патологией. Подобная тенденция распространенности МС требует интеграции различных медицинских специальностей с целью своевременной, адекватной диагностики и эффективного лечения этого состояния [5, 6, 7, 8].
По данным ВОЗ, во всем мире более 1 млрд взрослого населения имели избыточную массу тела [ИМТ (индекс массы тела) > 25 кг/м2], клиническое ожирение отмечалось (ИМТ > 30 кг/м2) более чем у 300 млн человек [3, 6].
На глобальном уровне избыточный вес и ожирение относятся к чис- лу пяти основных факторов риска внезапной смерти. По данным ВОЗ, ежегодно в мире 2,8 млн взрослых умирают по причине избыточного веса или ожирения. Кроме того, при ожирении 44% пациентов страдают диабетом 2 типа, а 23% – ишемической болезнью сердца, от 7 до 41% онкологических заболеваний обусловлены избыточным весом и ожирением [2].
Второй по частоте встречаемости сопутствующей патологией (33,6%) была хламидиозная мочеполовая инфекция (по данным антител в крови), которая осложняла течение основного заболевания у 1233 пациентов из 3875 больных ИБС, что составило 31,6% из всей группы пациентов с ИБС.
В 27,6% были выявлены легочные инфекции различной этиологии, которые осложняли течение основного заболевания, что послужило поводом для назначения специфической антибактериальной терапии на ранних этапах легочной патологии.
В 21,2% случаев, среди больных с различными видами патологий со стороны опорно-двигательного аппарата, мочевыводящей системы, «хронической усталостью», различными видами неврозов и заболеваниями эндокринной системы (гипотиреоз, СД 2-1 типов) впервые были выявлены ИБС I – II ФК, сочетающейся с АГ 1– 2 степени, с 2-3 степенью риска.
Во всех случаях, благодаря алгоритму «Золотого стандарта диагностики», к программе терапии основного заболевания было добавлено патофизиологически обоснованное лечение сопутствующих патологий.
При МС, с учетом кластера метаболических расстройств (атерогенная дислипидемия, инсулино- резистентность – ИР, артериальная гипертрофия – АГ), каждому пациенту индивидуально подбиралась диета, назначалась терапия фибратами (Липантил М, Трайкор 145), бигуа-нидами (Метфогамма), симпатоли-тиками (Физиотенз), гепатопротек-торами (Гептрал), антиоксидантами (Актовегин, Токоферол), что позволило сократить сроки достижения конечных целей (нормализация АД, липидного и гликемического профилей, снижения ИМТ) суммарно на 15%.
При стандартной терапии ИБС, сочетающейся с высокими уровнями антител к хламидиям, добавление специфической антибактериальной терапии (макролиды, фтор-хинолиновые антибиотики) способствовало более эффективному снижению частоты стенокардитических приступов и увеличению толерантности к физической нагрузке.
Таким образом, все выше перечисленное свидетельствуют об актуальности и клинической значимости одномоментного комплексного обследования в программе сохранения и поддержания здоровья населения. Программа «Золотой стандарт диагностики» на доклиническом этапе эффективно способствует ранней выявляемости сопутствующих патологий со стороны внутренних органов, факторов риска, отягощающих течение основного заболевания, позволяет своевременно назначить обоснованное лечение (на основе патофизиологии), вызвать регресс нарушенных функций, а также повышает коэффициент «лечебный эффект/стоимость», способствует профилактике осложнений, препятствуя прогрессированию болезней, особенно в социально значимой группе населения.


