Тактика хирургического лечения больных с истинным (спондилолизным) спондилолистезом
Автор: Шаповалов Владимир Михайлович, Надулич Константин Алексеевич, Теремшонок Андрей Васильевич, Нагорный Евгений Борисович, Кудяшев Алексей Леонидович
Журнал: Гений ортопедии @geniy-ortopedii
Рубрика: Оригинальные статьи
Статья в выпуске: 2, 2013 года.
Бесплатный доступ
Цель исследования. На основании анализа результатов хирургического лечения больных с истинным спондилолистезом разработать и внедрить в клиническую практику алгоритм рациональной диагностики и хирургической тактики, позволяющий улучшить анатомо-функциональные результаты лечения. Материалы и методы. Проанализированы результаты хирургического лечения 115 больных с истинным спондилолистезом. 47 больных (I группа) оперированы методом изолированного переднего межтелового спондилодеза, 68 больных (II группа) – с использованием систем транспедикулярной коррекции и фиксации позвоночника. Максимальные сроки наблюдения пациентов I и II групп составили 25 и 14 лет соответственно. Большинство больных имели II степень смещения L5 позвонка и были оперированы в возрасте 20-40 лет. Результаты. Были выделены факторы, в значительной степени влияющие на исход хирургического лечения больных со спондилолистезом: компрессия нервных корешков; степень смещения тела позвонка; нарушение стабильности и профиля позвоночника; высота межпозвонкового промежутка; дегенеративные изменения смежных позвоночных сегментов. Предложена рациональная тактика хирургического лечения с учетом вышеуказанных факторов, позволившая снизить частоту неудовлетворительных исходов лечения с 25,5 % (I группа) до 4,4 % (II группа). Заключение. Сочетание патологических факторов в каждом конкретном случае позволяет формировать индивидуальную программу хирургического лечения, которая включает различные варианты декомпрессии корешков спинного мозга, инструментальной коррекции (редукции) и костно-пластической стабилизации позвоночника. Для коррекции и фиксации позвоночника при спондилолистезе рационально использование транспедикулярных систем. Редукция смещенного позвонка показана при смещении II-IV ст. и может быть выполнена с помощью специальных редукционных винтов либо инструментов.
Спондилолистез, транспедикулярная фиксация позвоночника, спондилодез
Короткий адрес: https://sciup.org/142121673
IDR: 142121673
Tactics of surgical treatment of patients with true (spondylolytic) spondylolisthesis
Purpose. To develop and introduce the algorithm of efficient diagnostics and surgical tactics into clinical practice on the basis of analyzing the results of surgical treatment of patients with true spondylolisthesis. The algorithm allows improving anatomic-and-functional results of treatment. Materials and Methods. The results of surgical treatment of 115 patients with true spondylolisthesis analyzed. 47 patients(Group I) operated using the technique of isolated anterior interbody spondylodesis, 68 patients (Group II) – using the systems of the spine transpedicular correction and fixation. The maximum periods of follow-up for Groups I and II patients were 25 and 14 years, respectively. Most of patients had L5 Degree II displacement and operated at the age of 20-40 years. Results. The factors identified which largely affected the outcomes of surgical treatment of patients with spondylolisthesis: compression of nerve roots; degree of vertebral body displacement; destabilization and abnormality of the spine profile line; intervertebral space height; degenerative changes in adjacent vertebral segments. The efficient tactics of surgical treatment proposed in view of the above mentioned factors, which contributed to reduce the incidence of unsatisfactory treatment outcomes from 25.5% (Group I) to 4.4% (Group II). Conclusion. The combination of pathological factors in each specific case allows to develop an individual program of surgical treatment including different variants of spinal cord root decompression, the spine instrumental correction (alignment) and osteoplastic stabilization. It’s rational to use transpedicular systems for the spine correction and fixation in case of spondylolisthesis. The alignment of the vertebra displaced indicated for Degree II-IV displacement and can be performed using special reduction screws or instruments.
Текст научной статьи Тактика хирургического лечения больных с истинным (спондилолизным) спондилолистезом
Истинный спондилолистез - смещение в сагиттальной плоскости поясничного позвонка относительно нижележащего с двусторонним дефектом межсуставной части его дужки. Частота данной патологии среди больных с жалобами на стойкую пояснично-крестцовую боль составляет, в среднем, 7-10 % [9].
Эффективность хирургического лечения больных определяется устранением компрессии невральных структур и предотвращением дальнейшего смещения позвонка с сохранением достигнутой коррекции [4]. Сравнительный анализ методик переднего, заднего, заднебокового спондилодеза, использования различных имплантатов и фиксаторов позвоночника демонстрирует широкий диапазон благоприятных результатов лечения от 50 до 90 % [8, 10]. История развития методик показывает, что при спондилолистезе долгое время (до 80-х годов прошлого столетия) специалисты применяли передний межтеловой спондилодез [2]. Однако с внедрением новых хирургических технологий многие специалисты стали предпочитать заднюю фиксацию позво- ночника, подчеркивая эффективность одновременной редукции, адекватной декомпрессии и спондилодеза из заднего доступа [1, 8]. Вместе с тем, различные тактические подходы травматологов-ортопедов, нейрохирургов при лечении больных данной категории до настоящего времени остаются дискутабельными при выборе наиболее эффективной хирургической технологии в зависимости от степени смещения позвонка, сегментарной стабильности, предполагаемого объема резекции костных структур и величины коррекции [5, 6, 7, 11, 12]. Противоречивыми остаются показания к проведению ревизии позвоночного канала, необходимости и степени редукции смещенного позвонка, целесообразности выполнения переднего и (или) заднего спондилодеза.
Цель исследования. На основании анализа результатов хирургического лечения больных с истинным спондилолистезом разработать и внедрить в клиническую практику алгоритм рациональной диагностики и хирургической тактики, позволяющий улучшить анатомо-функциональные результаты лечения.
МАТЕРИАЛ И МЕТОДЫ
На первом этапе исследования был проведен анализ отдаленных результатов хирургического лечения 47 больных с истинным (спондилолизным) спондилолистезом, оперированных в клинике военной травматологии и ортопедии ВМедА им. С.М. Кирова в период с 1977 по 1993 год (группа I). Всем больным этой группы был выполнен изолированный межтеловой спондилодез «in situ» костным аутотрансплантатом из переднего внебрюшинного доступа без редукции, декомпрессии и инструментальной фиксации позвоночника.
В процессе изучения и анализа отдаленных результатов хирургического лечения больных были установлены основные патологические факторы, определившие неудовлетворительные анатомо-функциональные исходы (n=12): нарушение стабильности (66,7 %) и баланса позвоночника (50 %), компрессия нейро-сосудистых элементов позвоночного канала (33,3 %), прогрессирующие дегенеративно-дистрофические изменения смежных сегментов позвоночника (25 %) и сохраняющаяся степень смещения тела позвонка (25 %). У подавляющего большинства больных с неудовлетворительными исходами лечения была отмечена комбинация перечисленных факторов (75 %) [3].
На втором этапе были изучены результаты хирургического лечения 68 больных со спондилолизным спондилолистезом, находившихся на лечении в клинике военной травматологии и ортопедии ВМедА им. С.М. Кирова в период с 1998 по 2008 год (группа II). Предоперационное планирование этим пациентам было осуществлено с учетом факторов, установленных в результате первого этапа исследования.
Показаниями к хирургическому лечению были стойкий болевой вертеброгенный или корешковый синдром при неэффективной консервативной терапии, неврологический дефицит на фоне спондилолистеза и нестабильности позвоночника, а также прогрессирующее смещение позвонка. Целью хирургического лечения являлись восстановление нормальных взаимоотношений структур позвоночника (по показаниям – частичная или полная редукция тела смещенного позвонка), а также позвоночно-тазового баланса, декомпрессия нервных корешков и восстановление стабильности позвоночника.
Показаниями для выполнения редукции считали смещение позвонка второй и более степени с нарушением сагиттального баланса. Следует отметить, что при выполнении редукции более чем на 50 % при большой степени смещения, как правило, требуются мобилизация и декомпрессия позвоночника, выполнение которых лишь снижает риск возникновения неврологического дефицита.
Прогностическими факторами при предоперационном планировании были: 1) компрессия нейро-сосудистых элементов; 2) степень смещения тела позвонка; 3) нарушение стабильности позвоночно-двигательного сегмента (гипермобильность, нестабильность); 4) нарушение сагиттальных и фронтальных позвоночно-тазовых взаимоотношений (сегментарный кифоз, сколиоз, инклинация крестца, ретроверсия таза), приводящее к дисбалансу туловища и требующее инструментальной коррекции; 5) дегенеративные изменения смежных сегментов позвоночника; 6) высота межпозвонкового промежутка на уровне смещения. При значительном снижении высоты межпозвонкового диска (более 50 %) выявляли тенденцию к развитию фораминального стеноза, при умеренном – отмечали предрасположенность к формированию спонтанного переднего костного блока. При высоком межпозвонковом промежутке, как правило, выявляли признаки сегментарной нестабильности.
Всем больным второй группы был произведен задний (заднебоковой) спондилодез костными аутотрансплантатами и транспедикулярная фиксация позвоночника (PLF), в частности: изолированный задний спондилодез – у 32 больных (47 %), межтеловой спондилодез из заднего доступа (TLIF, pLiF) - у 27 (38 %), межтеловой спондилодез из переднего доступа (ALIF) - у 6 больных со спондилолистезом III-IV ст. Трем больным молодого возраста со спондилолистезом L 5 позвонка первой степени и двусторонним спондилолизом выполняли изолированное восстановление спондилолизного дефекта (PDR) - костную аутопластику дефекта межсуставной части дужки и ее фиксацию комбинированной ламинарно-транспедикулярной системой без сегментарной фиксации позвоночника. Для фиксации и коррекции позвоночника были применены современные транспедикулярные системы. Редукцию смещенного позвонка осуществляли при помощи специальных «редукционных» винтов и инструментов. Фиксацию одного сегмента (4 транспедикулярных винта) производили при небольших степенях смещения, отсутствии дегенеративных изменений смежных межпозвонковых дисков. При смещениях III-IV ст., а также при выраженных дегенеративных изменениях смежных межпозвонковых дисков, значительных нарушениях баланса позвоночника выполняли многоуровневую транспедикулярную фиксацию.
Клиническое наблюдение . Военнослужащий М., 26 лет, инструктор по физической подготовке. Боль в поясничном отделе позвоночника беспокоила с 2006 года. Неоднократно получал консервативное лечение с временным эффектом. В клинике был выявлен спондилолиз, нестабильный спондилолистез L 5 позвонка I-II ст.; выполнено двухэтапное хирургическое лечение: задняя внутренняя коррекция (редукция L 5 позвонка) и фиксация позвоночника транспедикулярной системой “Tenor” на уровне L5–S1, заднебоковой спондилодез костными аутотрансплантатами (PLF), а через 3 недели – передний межтеловой спондилодез на уровне L 5 -S 1 костным аутотрансплантатом (ALIF). Послеоперационное течение без осложнений. Через 3 месяца вернулся к профессиональной деятельности. Контрольные значения индекса VAS и ODI составили 2,4 и 17 % соответственно. Результат – «хороший» (рис. 1).
Клиническое наблюдение . Больной Я., 1985 г. р., военнослужащий. С 2007 года неоднократно получал консервативное лечение по поводу пояснично-крестцового радикулита без эффекта. При обследовании был выявлен нестабильный спондилолизный спондилолистез L5 позвонка II ст. В клинике в 2008 году было выполнено двухэтапное хирургическое лечение: ламинэктомия L5 позвонка, задняя внутренняя коррекция (редукция L5 позвонка) и фиксация позвоночника транспедикулярной системой CDH (титан), заднебоковой спондилодез костными аутотрансплантатами на уровне L 4 -L 5 -S 1 (PLF), через 10 дней - передний межтеловой спондилодез на уровне L5–S1 кейджем (АLIF). Данные лучевых методов исследований до и после операции представлены на рис. 2. Послеоперационное течение без осложнений. Динамика индексов VAS и ODI положительная - 2,6 и 20 % соответственно. Результат – «хороший».
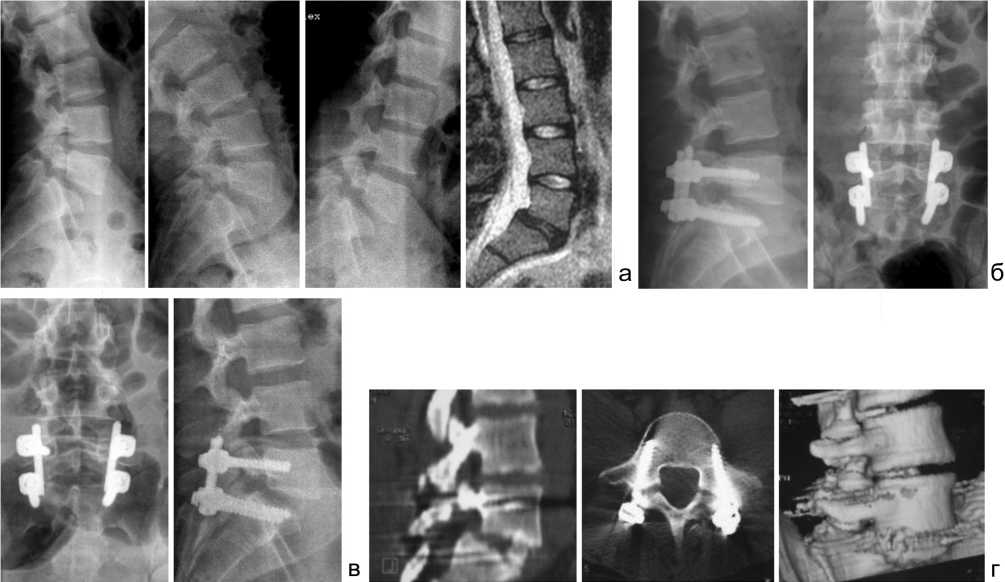
Рис. 1. Данные лучевых методов исследования и МРТ больного M.: а – спондилограммы, в том числе функциональные, и МРТ больного М. до операции; б – спондилограммы больного М. после I этапа хирургического лечения; в – спондилограммы больного М. после II этапа хирургического лечения; г – КТ больного М. через 3 мес. после хирургического лечения
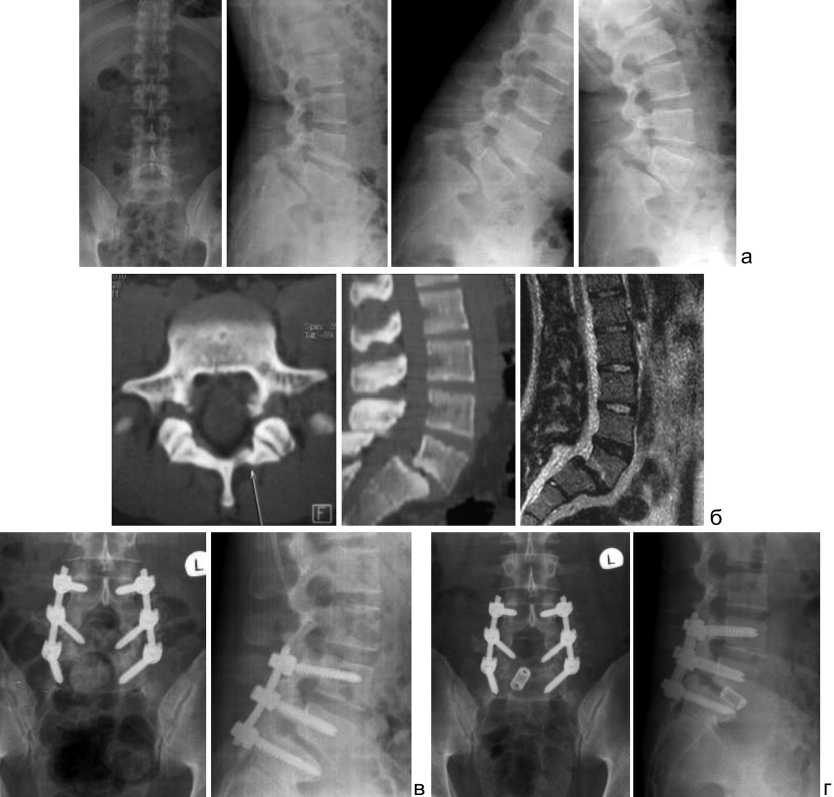
Рис. 2. Данные лучевых методов исследования и МРТ больного Я.: а – спондилограммы (в том числе функциональные) до операции; б – КТ и МРТ до операции; в – спондилограммы после I этапа хирургического лечения; г – спондилограммы после II этапа хирургического лечения
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
Сравнительная оценка отдаленных результатов хирургического лечения больных с истинным спондилолистезом убедительно показала увеличение частоты благоприятных исходов до 88,2 % в группе больных, оперированных с применением металлических конструкций после детального предоперационного планирования (табл. 1).
Таблица 1
Отдаленные результаты хирургического лечения больных с истинным спондилолистезом I и II групп (абс., %)
|
Результат лечения |
Группа I |
Группа II |
Р |
||
|
абс. |
% |
абс. |
% |
||
|
Хороший |
20 |
42,6 |
60 |
88,2 |
<0,001* |
|
Удовлетворительный |
15 |
31,9 |
5 |
7,4 |
<0,001* |
|
Неудовлетворительный |
12 |
25,5 |
3 |
4,4 |
<0,001* |
|
Всего |
47 |
100 |
68 |
100 |
|
Примечание: * - уровень значимости различия попарной оценки относительной величины частоты результатов лечения в группах с использованием теста Фишера.
Исходный уровень интенсивности болевого синдрома у больных I и II групп по шкале VAS (Visual Analog Scale) был одинаковый. После операции умеренно выраженный болевой синдром у больных I группы был отмечен в 6,5 раз чаще. Через 3 года, а также 5 и более лет после операции значения индекса VAS у больных II группы были достоверно ниже в 2,2 и 2,8 раза соответственно по сравнению с аналогичными показателями у больных I группы.
Показатели индекса функциональной активности ODI (Oswestry Disability Index) у больных II группы через 1, 3 года, а также 5 и более лет после операции были достоверно ниже аналогичных показателей у больных I группы в 2,4, в 2,2 и 2,8 раз соответственно.
У пациентов II группы нарушение баланса туловища и явления нестабильности позвоночно-двигательных сегментов возникали в 3 и в 3,8 раз реже соответственно. У больных со спондилолистезом, оперированных с применением предложенной хирургической тактики, было выявлено достоверное уменьшение частоты нарушений чувствительности в 2,6 раза, а также отсутствие выраженных нарушений мышечной силы и симптомов натяжения по сравнению с аналогичными показателями больных I группы.
Необходимость в восстановительном лечении у пациентов II группы была уменьшена в 2 раза, длительность постельного режима и стационарного лечения сокращена в 7,8 и 20 раз соответственно.
Таким образом, проведенный анализ результатов хирургического лечения больных с истинным спондилолистезом показал высокую эффективность предложенной хирургической тактики. Комплексное обследование (стандартная, полипозиционная и функциональная спондилография, а также КТ и МРТ пояснично-крестцового отдела позвоночника) позволили выявить основные патологические факторы, в значительной степени определяющие анатомо-функциональные исходы лечения больных со спондилолистезом, в частности: компрессия нейро-сосудистых элементов; степень смещения позвонка; нарушение стабильности позвоночника и позвоночно-тазового баланса. Дополнительного учета требовали такие показатели, как высота межпозвонкового промежутка на уровне смещения и дегенеративно-дистрофические изменения смежных сегментов позвоночника.
Сочетание патологических факторов в каждом конкретном случае позволяет формировать индивидуальную программу хирургического лечения, которая включает различные варианты декомпрессии элементов спинного мозга, инструментальной коррекции (редукции) и костно-пластической стабилизации позвоночника.
Нарушения сагиттального и фронтального позвоночно-тазового баланса служат показанием к проведению многоуровневой инструментальной коррекции. Дегенеративные изменения смежного сегмента позвоночника требуют инструментальной фиксации этого уровня. Ламинэктомия смещенного позвонка целесообразна при проведении редукции спондилолистеза III-IV ст. Невральная декомпрессия в зависимости от причины сдавления нейрососудистых элементов (латеральный стеноз позвоночного канала, грыжа межпозвонкового диска и т.д.) может быть осуществлена путем ламинэктомии, медиальной фасетэктомии, удаления грыжи межпозвонкового диска и остеофитов.
Для коррекции и фиксации позвоночника при спондилолистезе рационально использование транспедикулярных систем. Редукция смещенного позвонка показана при смещении II-IV ст. и может быть выполнена с помощью специальных редукционных винтов либо инструментов.
Схема рациональной хирургической тактики при лечении больных с истинным спондилолистезом, основанная на оценке наиболее значимых для исхода патологических факторов, представлена в таблице 2.
Таблица 2
Схема рациональной хирургической тактики лечения больных с истинным спондилолистезом
|
Компоненты хирургического лечения Патологические факторы |
Х| Он + § m |
а и ан |
§ 2 |
§ 0 а |
Межтеловой спондилодез из заднего доступа TLIF, PLIF |
Передняя мобилизация позвоночника, межтеловой спондилодез из переднего доступа ALIF (+ PLF) |
|
Степень смещения I |
+ |
± |
||||
|
Степень смещения II |
+ |
+ |
+ |
+ |
+ |
- |
|
Степень смещения III-IV |
+ |
± |
+ |
+ |
- |
+ |
|
Стабильный спондилолистез |
+ |
± |
+ |
+ |
||
|
Нестабильный спондилолистез |
+ |
+ |
± |
+ |
± |
± |
|
Наличие неврологического дефицита |
± |
+ |
+ |
|||
|
Нормальная высота межпозвонкового промежутка |
+ |
+ |
+ |
|||
|
Умеренное снижение высоты межпозвонкового промежутка |
+ |
- |
- |
- |
- |
- |
|
Резкое снижение высоты межпозвонкового промежутка |
+ |
± |
± |
|||
|
Наличие статических нарушений |
+ |
+ |
+ |
+ |
- |
+ |
Примечание: у больных молодого возраста со спондилолизом (спондилолистезом I степени) при отсутствии дегенеративных изменений межпозвонкового диска на уровне смещения показан остеосинтез спондилолизного дефекта (PDR). Условные обозначения: «+» – компонент обязателен для выполнения; «–» компонент не показан; «±» – применение компонента зависит от наличия других факторов; – компонент не применяется.
Заднебоковой спондилодез показан при спондилолистезе I-II ст., значительном снижении высоты межпозвонкового промежутка на уровне смещения и при отсутствии признаков сегментарной нестабильности. Межтеловой спондилодез (ALIF, TLIF, PLIF) показан после редукции смещенного позвонка и (или) выполненной дискэктомии на уровне смещения.
Передний межтеловой спондилодез (ALIF) предпочтительно применять при тяжелых формах спондилолистеза (смещениях III-IV ст.). У таких больных при выраженных статических нарушениях вертикальной
осанки с позвоночно-тазовым дисбалансом после выполненной редукции смещенного позвонка и коррекции позвоночника показан круговой спондилодез 360 градусов – сочетание заднебокового и переднего спондилодеза (PLF + ALIF).
Больным молодого возраста со спондилолизом (спондилолистезом I ст.) и стойким болевым синдромом при отсутствии дегенеративных изменений межпозвонкового диска показано применение методики прямого восстановления спондилолизного дефекта (PDR) без сегментарной фиксации позвоночника.
ВЫВОДЫ
1. Анализ отдаленных результатов хирургического лечения больных с истинным (спондилолизным) спондилолистезом позволил выделить следующие патологические факторы, в значительной степени определяющие анатомо-функциональные исходы лечения: компрессия нейро-сосудистых элементов; степень смещения тела позвонка; нарушение стабильности позвоночно-двигательного сегмента (гипермобильность, нестабильность); нарушение сагиттальных и фронтальных позвоночно-тазовых взаимоотношений, баланса туловища, требующие инструментальной коррекции; дегенеративные изменения смежных сегментов позвоночника; высота межпозвонкового промежутка на уровне смещения.
-
2. Сочетание патологических факторов в каждом конкретном случае позволяет формировать индивидуальную программу хирургического лечения, которая включает различные варианты декомпрессии корешков спинного мозга, инструментальной коррекции (редукции) и костно-пластической стабилизации позвоночника.
-
3. Тактика хирургического лечения больных со спондилолистезом, направленная на коррекцию выделенных патологических факторов, выявляемых при клиническом и лучевом методах исследований (стандартная и функциональная спондилография, КТ и МРТ пояснично-крестцового отдела позвоночника), позволила значительно увеличить частоту благоприятных исходов хирургического лечения больных данной категории до 88,2 %.


