Тактика хирургического лечения у пациента с кератоэктазией после проведения кератотомии с последующим LASIK
Автор: Сырых И.Ю., Гавиловская В.А., Фабрикантов О.Л.
Журнал: Саратовский научно-медицинский журнал @ssmj
Рубрика: Глазные болезни
Статья в выпуске: 2 т.15, 2019 года.
Бесплатный доступ
Представлен клинический случай лечения пациента с кератоэктазией после проведения кератотомии с последующим LASIK.
Кератоконус, кератотомия, кросслинкинг
Короткий адрес: https://sciup.org/149135343
IDR: 149135343 | УДК: 617.17
Surgical treatment of the patient with keratectasia after keratotomy followed by LASIK
A clinical case of treating a patient with keratoectasia after keratotomy followed by LASIK is presented
Текст научной статьи Тактика хирургического лечения у пациента с кератоэктазией после проведения кератотомии с последующим LASIK
1Введение. Радиальная кератотомия долгие годы до появления лазерной рефракционной хирургии была методикой выбора хирургической коррекции миопии. По данным ВОЗ 2018 г., в мире произведено от 5 до 5,5 млн радиальных кератотомий, из них около 200–250 тысяч в России [1].
Однако в зависимости от биохимических и микробиологических свойств роговицы, технических особенностей проведения операции (нанесение насечек на максимальную глубину, формирование микроперфораций роговицы, расслаивание тканей роговицы по десцеметовой мембране в месте насечки) и особенностей заживления кератотомия в отдаленные сроки не всегда приводит к удовлетворительным результатам [2–5].
В последние годы на практике мы часто видим у таких пациентов прогрессивный гиперметропический сдвиг, который ранее был скорректирован с применением технологии LASIK, но при наличии плохо адаптированных рубцов это не всегда приводит к удовлетворительным результатам и может способствовать еще большему ослаблению роговицы в данной зоне и формированию неравномерного астигматизма и вторичной эктазии [2, 6].
Известны случаи формирования эктазии роговицы при неравномерном рубцевании с врастанием эпителия в дезадаптированные рубцы, особенно усиливающиеся при лазерной докоррекции гиперметропического сдвига методом LASIK [2, 7, 8–10].
В связи с изложенным приобретает значение поиск оптимальных методов, позволяющих стабилизировать состояние роговицы и сдержать прогрессирующее падение зрения у таких пациентов.
Описание клинического случая. У пациента, описанного в клиническом случае, получено инфор-
мированное согласие на публикацию данных из его истории болезни.
Пациент Ю. 60 лет обратился в Тамбовский филиал МНТК «Микрохирургия глаза» с жалобами на снижение зрения правого глаза вдали и вблизи, что мешает при зрении двумя глазами, а также на колебания зрения в течение дня. В анамнезе: в 1990 г. проведена радиальная кератотомия по поводу миопии средней степени на обоих глазах; в 2006 г. на OD проведена операция LASIK по поводу послеоперационной гиперметропии с астигматизмом.
Данные диагностики до кератотомии (рис. 1).
Острота зрения:
OD 0,05Sph (-) 4,25 Cyl (-) 1,0 Ax30=1,0;
OS 0,05Sph (-) 4,25 Cyl (-) 1,0 Ax15=1,0.
Рефрактометрия:
OD Sph (-) 4,25 Cyl (-) 1,0 Ax30;
OS Sph (-) 4,25 Cyl (-) 1,0 Ax15.
Данные диагностики на вторые сутки после кератотомии .
Острота зрения:
OD 1,0; OS 0,8.
Рефрактометрия:
OD Sph (+) 0,75 Cyl (-) 0,75 Ax27;
OS Sph (-) 0,00 Cyl (-) 0,75 Ax54.
Данные дооперационной диагностики (до крос-слинкинга).
Острота зрения:
OD 0,2Sph (+) 4,5 Cyl (-) 3,5 Ax25=0,5;
OS 0,65 н/к.
Рефрактометрия:
OD Sph (+) 6,5 Cyl (-) 6,75 Ax25;
OS Sph (+) 2,25 Cyl (-) 12,5 Ax15.
По данным Pentacam, наблюдается истончение роговицы и элевация роговицы по передней и задней поверхности.
Биомикроскопически на обоих глазах определяются рубцы после радиальной кератотомии, с признаками дезадаптации и врастанием эпите-
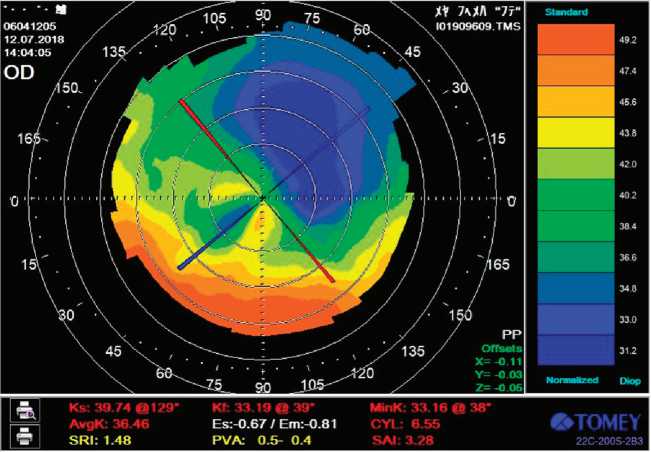
Рис. 1. Данные кератотопографии пациента Ю. до проведенного лечения
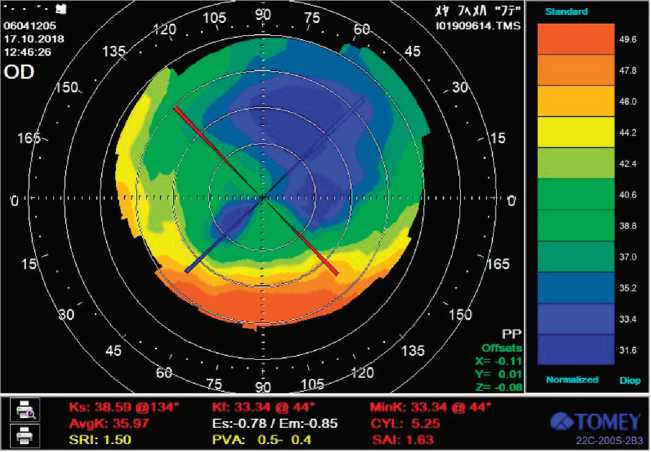
Рис. 2. Данные кератотопографии через 6 месяцев после проведенного лечения
лия в кератотомический рубец на 18 часах на правом глазу.
На основании данных исследования поставлен диагноз: OU — Оперированная миопия средней степени. Состояние после радиальной кератотомии, состояние после LASIK. OD — эктазия роговицы.
Учитывая неадаптированность рубцов, истончение и эктазию роговицы, выбрали следующую тактику хирургического лечения: иссечение эпителиальной ткани из кератотомического рубца с наложением шва и последующий локальный УФО-кросслинкинг.
Кросслинкинг проводился с помощью системы УФ-излучения производства IROC Innocross AG (Швейцария) с длиной волны 365 нм, интенсивностью излучения 9,0 мВт/см2.
Первым этапом проведено иссечение врастающей в рубец эпителиальной ткани, в процессе наложения шва произошло смещение краев клапана, края клапана уложены тупфером, наложен шов на керато- томический рубец с адаптацией краев клапана и рубца, наложена контактная линза.
Контактная линза снята на вторые сутки после операции. Через две недели был произведен локальный кросслинкинг по нижним кератотомическим рубцам без снятия роговичного шва.
Через двое суток: полная эпителизация с сохранением локального отека эпителия. При выписке на четвертые сутки после кросслинкинга острота зрения 0,5 н/к.
Роговичный шов снят через 1,5 месяца.
Через 6 месяцев острота зрения на оперированном глазу составила 0,4 н/к. Подобраны очки для работы +2,5 на оба глаза по возрасту, субъективно пациент отмечает улучшение зрения вдаль, повышение комфортности при работе вблизи двумя глазами.
Заключение. Кератоэктазия после радиальной кератотомии не является истинным кератокону-сом, и главная задача хирургических вмешательств при этом состоянии — восстановление анатомической целостности роговицы в зоне дезадаптации рубцов на фоне отсутствия рубцевания, чего мы достигаем иссечением вросшего эпителия с наложением швов на рубец. Учитывая, что в зоне наибольшей эктазии при таких состояниях толщина роговицы может быть менее 400 мкм, наложением шва мы достигаем не только адгезии и адаптации рубца, но и увеличения толщины роговицы, что делает технически возможным проведение УФО-кросслинкинга. Начинающийся после удаления вросшего эпителия и наложения швов процесс адгезии кератотомического разреза позволяет вторым этапом укрепить коллаген в данной зоне при помощи УФО-кросслинкинга. Учитывая литературные данные о начале видимых изменений в строме после кросслинкинга в сроки от 3–4 недель после вмешательства, можно сделать вывод о целесообразности снятия роговичных швов в сроки от одного до двух месяцев после кросслинкинга.
Список литературы Тактика хирургического лечения у пациента с кератоэктазией после проведения кератотомии с последующим LASIK
- World health statistics: monitoring health for the SDGs, sustainable development goals. Luxembourg, 2018; 86 p.
- Анисимов С. И., Пожарицкий М. Д., Ларионов Е. В. и др. Первый опыт коррекции прогрессирующего гиперметропического сдвига методом роговичного кросслинкинга у пациентов, перенесших в прошлом радиальную кератотомию. Офтальмология 2010; (4): 5-10
- Федоров С. Н., Ивашина А. И., Гудечков В. Б. и др. Характеристика техники хирургической операции радиальной кератотомии по поводу миопии высокой степени. Вестник офтальмологии 1983; (5): 20-2
- Федоров С. Н. Причины послеоперационных осложнений после радиальной кератотомии. Вестник oфтальмологии 1986; (2): 16-9
- Балашевич Л. И. Рефракционная хирургия. СПб.: СПб МАПО, 2002; 285 с.
- Канюков В. Н., Илюхин Д. А. Коррекция гиперметропической рефракции после ранее проведенной радиальной кератотомии методом ЛАЗИК. Современные технологии в офтальмологии 2014; (3): 139-41
- Жабрунова М. А., Захарова О. А., Новиков С.А. и др. Коллагеновый кросслинкинг: новые возможности в лечении патологии роговицы. Офтальмологические ведомости 2014; (2): 50-9
- Вишнякова Е. Н., Терещенко А. В., Трифаненкова И. Г. Акселерированный кросслинкинг в лечении кератоконуса. Современные технологии в офтальмологии 2017; (4): 45-7
- Летникова К. Б. Фемтосекундный, трансэпителиальный и стандартный кросслинкинг роговичного коллагена при лечении пациентов с кератоконусом I-III стадии и ятрогенной кератоэктазией: автореф. дис. … канд. мед. наук. М., 2017
- Бикбов М. М., Бикбова Г. М., Зайнуллина Н. Б. и др. Клинические результаты лечения кератоконуса методом трансэпителиального кросслинкинга роговичного коллагена. Офтальмология 2016 (1): 4-9.


