Тактика эндопротезирования тазобедренного сустава при дефектах вертлужной впадины
Автор: Малютин А.П., Норкин И.А.
Журнал: Саратовский научно-медицинский журнал @ssmj
Рубрика: Травматология и ортопедия
Статья в выпуске: 4 т.4, 2008 года.
Бесплатный доступ
Разработан алгоритм выбора хирургической тактики при асептической нестабильности вертлужного компонента эндопротеза тазобедренного сустава в зависимости от типа дефектов вертлужной впадины.
Эндопротезирование тазобедренного сустава, дефекты вертлужной впадины
Короткий адрес: https://sciup.org/14916828
IDR: 14916828
Hip endoprosthesis replacement approach to acetabular defects
The algorithm of choice of surgical technique in case of aseptic instabilityofacetabularcomponentofhip endoprosthesis depending on the type of acetabular defects.
Текст научной статьи Тактика эндопротезирования тазобедренного сустава при дефектах вертлужной впадины
В 20-34% сл^чаев тотальное эндопротезирование тазобедренно^о с^става выполняется ^ больных, ^о-торые были оперированы по повод^ травм и заболеваний данно^о с^става [2]. Артропласти^а в ^сло-виях ранее проведенно^о оперативно^о вмешательства в области тазобедренно^о с^става отличается сложностью хир^р^ичес^о^о дост^па из-за наличия р^бцовых т^аней, прис^тствия ранее ^становленных металло^онстр^^ций, нар^шений анатомичес^их взаимоотношений межд^ т^анями тазобедренно^о с^с-тава, наличия дефе^тов в вертл^жной впадине и про-^симальном отделе бедренной ^ости [3].
Не менее важной проблемой является и реэндопротезирование [8]. Подсчитано, что в первый ^од с момента имплантации треб^ют замены 0,7% эндопротезов тазобедренно^о с^става, а затем в течение ^аждо^о послед^юще^о ^ода вплоть до 10 лет ^оли-чество ревизий возрастает на 2,2% еже^одно. По-этом^ ^же сейчас соотношение первично^о и реви-зионно^о эндопротезирования в ^р^пнейших специализированных ^лини^ах мира составляет 4:1 и даже 3:1, а в ближайшем б^д^щем на ^аждые две первичных операции, возможно, б^дет приходиться одна замена эндопротеза тазобедренно^о с^става или е^о ^омпонентов [9].
Основными по^азаниями ^ хир^р^ичес^ой ревизии сл^жат асептичес^ое расшатывание эндопротеза или е^о ^омпонентов, ^л^бо^ое на^ноение, рецидивир^ю-щие вывихи, ^сталостные переломы ^онстр^^ций, переломы бедра или ^остей таза. Наиболее часто, в 67– 82% от обще^о ^оличества осложнений, встречается асептичес^ое расшатывание ^омпонентов эндопротеза, при этом вертл^жный ^омпонент проявляет призна-^и нестабильности в 3 раза чаще, чем бедренный [6].
Целью данно^о исследования является ^л^чше-ние исходов эндопротезирования и реэндопротезирования тазобедренно^о с^става за счёт разработ^и ал^оритма выбора артропласти^и при тотальном замещении с^става и хир^р^ичес^ой та^ти^и при асеп-тичес^ой нестабильности вертл^жно^о ^омпонента эндопротеза в зависимости от типа дефе^тов верт-л^жной впадины.
Материалы и методы. За 2000-2007 ^^. в отделении ортопедии ФГУ «ЮОМЦ Росздрава» (^. Ростов-на-Дон^) и на базе ФГУ «СарНИИТО Росмедтехноло-^ий» сложное и ревизионное эндопротезирование тазобедренно^о с^става было выполнено 350 пациентам . Среди больных было 200 женщин (57,1%) и 150 м^жчин (42,9%). Возраст больных варьировал от 18 до 92 лет (средний возраст 56,3±6,6).
Распределение больных на 6 групп по степени и характеру имеющихся дефектов вертлужной впадины проводили в соответствии с предложенной нами рабочей классификацией [4], основанной на классификациях [5] и [7].
Первый тип дефекта (единичная киста или 2-3 мелкие дегенеративные кисты объёмом 5-10 куб. см) встречался у 6 больных (6,5%) и был обусловлен патологическими процессами врожденного или приобретенного генеза (остеоартроз, артрит, врожденные грануляционные кисты, системные заболеваний соединительной ткани).
Второй тип в виде множественных кист, занимающих общую площадь более 30% вертлужной впадины, наблюдали у 10 больных (10,9%). В результате множественности процесса происходило ослабление прочности вертлужной впадины.
Третий тип дефекта представлял собой разрушение крыши вертлужной впадины и наблюдался у 14 больных (15,2%). Состояния, которые привели к данному виду разрушения, - диспластический коксарт-роз, перелом крыши вертлужной впадины со вторичным смещением, последствия выполнения остеосинтеза винтами или пластиной, переломы, пролеченные консервативно.
Четвертый А тип дефекта (IVA тип) заключался в протрузии вертлужной впадины, при этом происходила своеобразная деформация дна вертлужной впадины с ^^полообразным выпячиванием е^о в полость малого таза, а также постепенным внедрением го-лов^и бедренной ^ости в ^величивающ^юся полость сустава, вплоть до полного проваливания ее в малый таз. IVA тип дефекта встречался у 15 больных (16,3%).
При четвертом Б типе дефекта (МБ тип) происходило полное пролабирование ^олов^и бедренной кости в малый таз с переломом дна вертлужной впадины (5 пациентов, 5,4%).
Пятый А тип дефекта (VAтип) представлял собой комбинационные двухсегментарные дефекты. Возможно сочетание дефекта передней и задней стенок, передней стенки и дна вертлужной впадины, дна вертлужной впадины и задней стенки и т.д. VA тип дефекта наблюдали у 13 человек (14,1%).
Пятый Б тип дефекта (VБ тип, трехсегментарные дефекты) заключался в разрушении передней и задней стен^и в сочетании с дефе^том дна и ^рыши вертлужной впадины. Такой тип встречался у 24 больных (26,1%) после травм тазобедренного сустава и после ряда оперативных вмешательств (первичного эндопротезирования).
Шестой тип дефекта представлял собой катастрофические разрушения крыши вертлужной впадины, дна вертлужной впадины, задней и передней стенки впадины и встречался у 5 больных (5,4%).
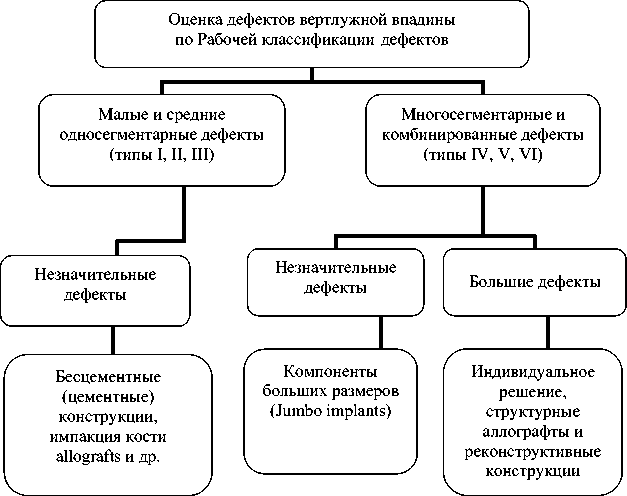
Рез^льтаты и обс^ждение. Тщательный анализ ^линичес^ой эффе^тивности оперативно^о лечения больных с дефектами вертлужной впадины позволил разработать алгоритм выбора метода артропластики при эндопротезировании тазобедренного сустава (см. рисунок).
При дефектах вертлужной впадины I-III типов, где площадь контакта на границе кость-имплантат более 75%, рекомендована установка компонента «press-fit» фиксации. При III типе дефекта для увеличения площади контакта на границе кость-имплантат возможна аутокостная пластика стружкой, полученной после обработки вертлужной впадины фрезами.
При IV типе дефектов возможно два варианта выполнения ревизионной артропластики в зависимости от площади контакта на границе кость-имплантат. Если площадь контакта более 65%, то рекомендована установка компонента «press-fit» фиксации в сочетании с алло^остной пласти^ой протр^зионно^о дефекта вертлужной впадины монолитными аллотрансплантатами из метаэпифизов большеберцовой кости или из головок бедренных костей. При площади контакта менее 65% рекомендуется установка ан-типротр^зионных ^онстр^^ций в сочетании с ^остной аллопластикой спонгиозными «чипсами» для восстановления костной массы вертлужной впадины.
При V типе дефектов вертлужной впадины, как и при IV типе, выбор компонента зависит от площади контакта на границе кость-имплантат. При площади контакта более 65% показана установка компонента «press-fit» фиксации. При меньшей площади контакта рекомендована установка антипротрузионной конструкции. В обоих случаях для восстановления костной массы целесообразно использовать алло^остные спонгиозные «чипсы».
При VI типе дефекта вертлужной впадины необходимо проводить костную аллопластику массивными костными трансплантатами. При данном типе дефекта костный аллотрансплантат, в первую очередь, выполняет механическую, опорную функцию. После восстановления опороспособности вертлужной впадины может быть проведена установка антипротрузионной конструкции.
На первом этапе выбора хирургической тактики проводят клинико-рентгенологическое обследование больного, определяют тип дефекта вертлужной впадины. Если выявляются кистозные изменения костной ткани, травматические или дегенеративные повреждения дна, крыши и стенок вертлужной впадины, то оценивают степень истончения её дна и протрузии, производят выбор и проведение соответствующей укрепляющей и/или реконструктивной пластики. Одновременно проводят ревизию и пластику кист костной стружкой, иссечение нежизнеспособной и склерозированной костной ткани. Резецированную и очищенн^ю ^олов^^ бедренной ^ости использ^ют для пластики дефектов целиком или частями и/или для приготовления костной стружки. Фиксацию костных трансплантатов и имплантатов производят спонгиоз-ными винтами ^ жизнеспособным частям тазовой кости. При разрушении дна устанавливают антипрот-рузионную сетку и помещают в дефект аутотрансплантат из головки бедренной кости и/или стружку аутокости, проводят формирование имплантационного ложа и установку в него вертлужного компонента. Дополнительно в предоперационном периоде определяют силовой режим костного ложа и при формировании трансплантатов подбирают участок ауто- и/ или аллокости с соответствующей ориентацией микроструктуры. Интраоперационно готовят смесь в виде пасты или порошка из измельченной ауто- и/или аллокости и Коллапана, вводят её в костные пустоты и/ или зазоры между костью, трансплантатами и/или имплантами с послед^ющей лё^^ой поверхностной импакцией. Если выявляют единичные поверхностные кисты, каверны или секвестры объёмом не более 5 см3, то эти дефекты относят к первому типу и после ревизии заполняют образованные пустоты приготовленной пастой или гелем Коллапана. Если выявляют более чем 30%-ную площадь каветарно-кис- тозных изменений в периацетабулярной области, то дефекты относят ко второмутипу и после иссечения нежизнеспособных костных тканей заполняют образованные пустоты костной стружкой или приготовленным порошком. Если выявляются разрушение или отсутствие части крыши вертлужной впадины, недо-покрытие ею головки бедренной кости или вертлужного компонента, то дефекты относят к третьему типу и выполняют реконструктивную пластику крыши, помещая в остеотомированный расщеп подвздошной ^ости над дефе^том ^линовидный трансплантат или аутотрансплантат на питающей ножке в полость дефекта, а зазоры заполняют приготовленной смесью. Если выявляют протрузию и истончение дна вертлужной впадины, то дефекты относят к четвертому «а» типу и выполняют укрепляющую пластику дна, помещая вдоль него нарезанные соломкой трансплантаты, при этом зазоры между и около трансплантатов заполняют приготовленным порошком. Если выявляют разрушение дна вертлужной впадины с «центральным вывихом» головки бедра или выталкиванием чашки в полость малого таза, то дефекты относят к четвертому «б» типу и выполняют реконструктивную пластику, помещая на дно с полным перекрытием дефе^та пол^сферичес^ий трансплантат из верхней части головки бедренной алло- или аутокости, либо устанавливают антипротрузионную сетку, наносят слой стружки аутокости и/или приготовленного порошка и проводят его импакцию. Если выявляют частичное или полное разрушение передней и/или задней стенки, то дефекты относят к пятому «а» типу и выполняют ре^онстр^^тивн^ю пласти^^ поврежденной стен^и трансплантатом из верхнебоковой или боковой части головки бедренной алло- и/или аутокости, который устанавливают с перекрытием краев дефекта, а зазоры заполняют приготовленным порошком. Если выявляют частичное или полное разрушение передней и задней стенок и крыши, то дефекты относят к пятому «б» типу и выполняют общую реконструктивную пластику дефектов, для чего рассекают продольно, а в поперечном сечении сверху вниз ступенчато головку бедренной алло- и/или аутокости, разворачивают фрагменты и совмещают продольными выступами, устанавливают с заходом в полость вертлужной впадины, формируют из полученного внутреннего паза имплантационное ложе, а зазоры заполняют стружкой аутокости или приготовленным порошком. Если выявляют тазовую нестабильность при катастрофических разрушениях дна, крыши, задней и/ или передней стенок с миграцией головки бедренной кости или чашки в полость малого таза, то дефекты относят к шестому типу и устанавливают антипротрузионную сетку, производят реконструктивную пластикудна цельной пластинкой из компактной ал-ло^ости или из верхней части ^олов^и бедренной алло- или аутокости. Заполняют зазор между пластинкой и сеткой, а также технологические отверстия сетки стружкой аутокости или приготовленным порошком, Устанавливают на сетку чашку в физиологически правильном положении, после чего последовательно производят ре^онстр^^тивн^ю пласти^^ крыши, задней и/или передней стенок. Для приготовления пасты используют гель Коллапана, а для порошка - цельные или измельченные гранулы или порошок Коллапана. Коллапан добавляют в соотношении не менее чем 1:10 к суммарному объёму костной крошки. Перед использованием резецирован- ную головку бедренной кости, фрагменты крыла подвздошной кости, ауто- или аллотрансплантаты, крошку и стружку из ауто- и/или аллокости многократно промывают в растворе Рин^ера до состояния полно^о освобождения от крови и жировых включений. В единичные кисты гель Коллапана можно вводить инъекционным путём.
Клиновидный трансплантат для пласти^и ^рыши высекают из верхнелатерального отдела головки бедренной ауто- и/или аллокости по направлению к её центру.
При укреплении дна соломкой нарезают трансплантаты из компактной ауто- или аллокости или из верхнемедиального отдела резецированной головки бедренной кости, при этом их нарезают по длине дна впадины шириной до 5 мм и толщиной до 1-2 мм, а укладывают с зазорами в 2-4 мм. На истонченное или разрушенное дно можно укладывать пластинку Кол-лапана.
Обобщение алгоритма выбора хирургической так-ти^и при асептичес^ой нестабильности вертл^жно^о компонента эндопротеза в зависимости от типа дефектов вертлужной впадины отражено в таблице.
Установка чашки эндопротеза у больных с посттравматическими и дегенеративными повреждениями вертлужной впадины проблематична из-за дефицита её покрытия костью. Сочетание костной пластики и цементной фиксации чашки ограничено из-за заполнения пространства между костным ложем и трансплантатами костным цементом, что создает препятствия их васкуляризации и сращения. Бесцементная фиксация ацетабулярного компонента эндопротеза с применением пластики массивными костными трансплантатами из-за слабой и медленной васкуляризации последних ведёт к их частичному, а часто и полному асептическому некрозу и нестабильности чашки [1].
Для создания необходимой формы имплантационного ложа, обеспечивающего адекватную опору ацетабулярному компоненту, общепринято при проведении эндопротезирования больных с повреждениями вертлужной впадины проводить пластику де-фе^тов периацетаб^лярной области стр^^т^рными ауто- или аллотрансплантатами. Однако на практике это часто сопровождается развитием вертл^жной нестабильности эндопротеза. Нестабильность связана с частичной резорбцией и замедлением остеоинтеграции трансплантата, что свидетельствует о неадекватности воспринимаемых на^р^зо^ и формировании патологического напряженного состояния. Силовая ориентация микроструктуры кости способствует восприятию, гашению и передаче усилий. Поэтому при формировании массивных и весонесущихтрансплан-татов необходимо ^читывать силов^ю ориентацию костных балочных структур и направление физиологических нагрузок, свойственное зоне трансплантации. Неправильная установка костного трансплантата резко снижает прочностные характеристики кости. Это приводит к переломам балочных структур и вторичной компрессии трансплантата, замедлению его остеоинтеграции до полного коллапса. Последующая некротизация сломанных костных трабекул сопровождается воспалительными процессами. В прилежащих тканях появляются зоны остеосклероза и остеолиза, что, в конечном счете, приводит к развитию асептической нестабильности компонентов эндопротеза.
Однако, даже в случае соответствия ориентации микроструктуры весонесущих структурных ауто- или аллотрансплантатов силовом^ режим^ ^остно^о ложа процессы остеоинтеграции в среднем проходят от 8 до 15 месяцев, что повышает риск развития вертлужной нестабильности эндопротеза. Поэтому целесообразна стимуляция остеоинтеграции ауто- или аллотрансплантатов. Проведение реконструктивной пластики поврежденных крыши или стенок, или дна снижают риск формирования неадекватного имплантационного ложа и нестабильности вертлужного компонента. Проведение укрепляющей пластики дна вертлужной впадины снижают риск развития перфорации внутренней кортикальной пластинки тазовой кости, вторичной протрузии чашки в полость малого таза и нестабильности вертлужного компонента.
Введение в зону пластики Коллапана, являюще-^ося носителем одно^о из антибиоти^ов широ^о^о спектра действия (с гентамицином гидрохлоридом, с линкомицином сульфатом и др.) и сохраняющего антимикробную активность в ране до 20 суток, способствует предупреждению послеоперационного воспаления. Коллапан (гос. рег.№97/17-392) состоит из гидроксиапатита и коллагена, является полностью биодеградируемой в организме матрицей, замещаемой новообразованной костной тканью в течение 6-11 месяцев. Препарат обладает остеокондуктивными и остеоиндуктивными свойствами, поэтому между Кол-лапаном и костью никогда не формируется соединительнотканной прослойки, а следовательно, стимулирующая ферментативная среда будет окружать и ауто, и аллотрансплантаты зоны пластики. В результате достигается стимуляция костной регенерации и ускорение остеоинтеграции трансплантатов. В зоне пластики формируется однородная органотипичная костная ткань с микроструктурой, соответствующей силовому режиму.
Использование предла^аемо^о ал^оритма выбора хирургической тактики позволяет не только восстановить опороспособность ^онечности и замедлить прогрессирование заболевания, но и стимулировать регенерацию в зоне пластики, нормализовать процессы трофики и ремоделирования кости, ускорить остеоинтеграцию трансплантатов, сформировать полноценное имплантационное ложе, способное обеспечить первичн^ю и дол^овременн^ю стабильность надацетабулярного компонента эндопротеза.
Клиничес^ий пример по выбор^ та^ти^и операции после оценки дефектов вертлужной впадины позволяет иллюстрировать этапы проведения эндопротезирования тазобедренного сустава.
Больная Х., 1978 года рождения, история болезни №7705, инвалид 2-й группы. 20.01.2006 г. поступила в клинику с жалобами на резкие боли в правом тазобедренном суставе, трудности при передвижении и самообслуживании. Больна 12 лет. В 1994 г. была выполнена корригирующая остеотомия таза по Хаи-ри. Послеоперационный период протекал без осложнений. После операции достигнуто смещение осей тазобедренных суставов к средней линии с улучшением биомеханики, что клинически выразилось увеличением объёма движений и уменьшением болей. Однако спустя 7 лет болезнь вновь прогрессировала: в правом тазобедренном с^ставе боли постоянно^о характера, уменьшен объём движений.
При клиническом обследовании: ходит с большим трудом, движения в левом тазобедренном суставе качательные, в правом резко ограничены, отмечается укорочение правой нижней конечности на 2 см.
На рентгенограммах правого тазобедренного сустава: выраженный склероз краёв впадины, в верхненаружном полюсе переацетабулярной области на 12 и 13 часах две кисты с общим объёмом 3 см3, уплощение крыши со значительным недопокрытием головки бедренной кости, деформация и утончение тазовой пластинки и протрузия дна.
Клинико-рентгенологический диагноз: правосторонний диспластический коксартроз III стадии, дефекты первого (единичные кисты), третьего (отсутствие части крыши), четвертого «а» (протрузия и деформации дна) типа.
27.01.2006 г. больной выполнено тотальное эндопротезирование правого тазобедренного сустава с укрепляющей пластикой дна, восстановлением крыши вертл^жной впадины и заполнением ^истозных п^стот по разработанному способу. Операция проведена под общим наркозом в положении больной на боку из переднебокового доступа по Хардингу. Из-за протрузии ^олов^а бедренной ^ости извлечена после двойной остеотомии шейки бедренной кости. Иссечены остатки капсулы и связочного аппарата по периметру впадины. Введенной с заглублением фрезой удалены нежизнеспособные и с^лерозированные ^остные т^ани впадины и выровнена её нарушенная геометрия. С резецированной головки удалены хрящевая и фиброзная ткань, фрагменты склероза и некроза костной ткани, после чего головка промыта в растворе Рингера. Затем из её верхнелатерально^о отдела по направлению ^ центр^ выр^блен ^линовидный трансплантат для пласти^и дефекта крыши вертлужной впадины. В верхнемедиальном се^менте оставшейся части ^олов^и срезана кортикальная пластинка толщиною 2 мм, шириной 15 мм и длиною 45 мм для укрепляющей дно пластики. Из пластин^и солом^ой нарезаны фра^менты шириной до 4 мм. Оставшаяся часть головки измельчена на костную стружку и крошку. Все вырезанные трансплантаты, костная стружка и крошка промыты и выдержаны в растворе Рингера. Далее костную крошку смешали с гранулами Коллапана в соотношении 10:1 и измельчили, получив равномерный мелкодисперсный порошок. Кисты вскрыли, удалили фиброзное закапсулирован-ное содержимое, образованные костные пустоты промыли раствором перекиси водорода и заполнили гелем Коллапана. На дно вертлужной впадины уложили пластинку Коллапана, затем с 2-4-миллиметровыми зазорами кортикальную соломку. Образованные между и о^оло пластино^ зазоры заполнили при^отовленным порошком. Провели легкое поверхностное уплотнение слоев. Долотом осторожно сформировали разрез в верхнелатеральном отделе подвздошной ^ости над зоной дефекта крыши. Отогнули мобильный нижний участок к вертлужной впадине. В образованный расщеп ввели заострённым концом подготовленный клиновидный аутотрансплантат. Пустоты заполнили приготовленным порошком. Грибовидной фрезой выровняли поверхность имплантационного ложа. На полученную поверхность нанесли тонкий слой приготовленного порошка и лёгкой поверхностной импакцией заполнили поверхностные микрозазоры. Затем в имплантационное ложе установили бесцементную чашку ЭСИ. Оставшаяся часть операции тотального эндопротезирования эндопротезом ЭСИ проведена по стандартной схеме.
Послеоперационный период протекал без особенностей. Больная активизирована на 10-й день после операции. На контрольной рентгенограмме через 21
день: отсутствие воспаления в зоне пластики, чашка в правильном положении. Кожные швы сняты на 14-е сутки. На 15-й день больная выписана из стационара.
При контрольных осмотрах больной через 2 и 6 месяцев болей в правом тазобедренном суставе нет, объём движений полный. На рентгенограмме через 6 месяцев: полная костная интеграция трансплантатов в переацетабулярной области, чашка в физиологически правильном положении, эндопротез стабилен.
Ал^оритм выбора метода артропласти^и при эндопротезировании тазобедренно^о с^става
Ал^оритм выбора хир^р^ичес^ой та^ти^и при асептичес^ой нестабил ьности вертл^жно^о ^омпонента эндопротеза в зависимости от типа дефе^тов вертлужной впадины (по рабочей классификации)
|
Типы дефектов |
Рекомендуемые методики |
|
I, II (S>90%) |
Установка компонента «press-fit» фиксации. |
|
III (S>75%) |
Установка компонента «press-fit» фиксации, для увеличения площади контакта на границе кость-имплантат возможно применение аутокостной стружки (полученной в процессе обработки вертлужной впадины фрезами) |
|
IV A IV Б |
A)S>65% Аллокостная пластика дефектов монолитными трансплантатами в сочетании с установкой компонента «press-fit» фиксации Б) S<65% Установка антипротрузионных конструкций в сочетании с аллокостной пластикой «чипсами» |
|
V A V Б |
A)S>65% Аллокостная пластика дефектов «чипсами» в сочетании с установкой компонента «press-fit» фиксации Б) S<65% Установка антипротрузионных конструкций в сочетании с аллокостной пластикой «чипсами» |
|
VI |
Установка антипротрузионных конструкций в сочетании с аллокостной пластикой дефектов массивными трансплантатами |
|
S - площадь контакта на границе кость-имплантат |
|
Список литературы Тактика эндопротезирования тазобедренного сустава при дефектах вертлужной впадины
- Абельцев, В.П. Двухэтапное эндопротезирование тазобедренного сустава/В.П.Абельцев//Эндопротезирование в России.-Казань;СПб., 2007.-С.97-103.
- Иванов, С.С. Некоторые вопросы ВТЭ после эндопро-тезирования тазобедренного сустава/С.С.Иванов, Н.А. Дятлова//Врачебно-трудовая экспертиза и показания к трудоустройству больных и инвалидов с дегенеративно-дистрофическими поражениями тазобедренного сустава.-Л., 1986.-С. 97-102.
- Корнилов, Н.В. Тотальное эндопротезирование тазобедренного сустава: Пособие для врачей/Н.В.Корнилов, А.В.Войтович, С.А.Воронцов.-СПб., 1997.-37 с.
- Малютин, А.П. Классификация дефектов вертлужной впадины и выбор способа установки вертлужного компонента эндопротеза тазобедренного сустава после реконструктивных оперативных вмешательств/А.П.Малютин, И.А.Норкин//Саратовский научно-медицинский журнал.-2006.-№ 3(13).-С.27-29.
- Katthagen, B.D. The German Society of Orthopedics and Traumatology classification of bone defects in total hip endoprostheses revision operations/D.Bettin, B.D.Katthagen//Z. Orthop. Ihre Grezgeb.-1997. Bd.135. -№ 4.-S.281-284.
- Mikhail, W.E. Impaction grafting with cement. In Master Techniques in Orthopedic Surgery/W.E.Mikhail, L.R.A.Weidenhielm//The Hip/Ed. by Clement B. Sledge. -Philadelphia: Lippincott-Raven, 1998.-P.335-341.
- Paprosky, W.G. Acetabular defect classification and surgical reconstruction in revision arthroplasty. A 6 year follow-up evaluation/W.G.Paprosky, P.G.Perona//J. Arthroplasty.-1994.-Vol. 9.-P.33-44.
- Pellicci, P.M. Posterior approach to total hip replacement using enhanced posteriorsofttissue repair/P.M.Pellicci, M.Bostrom, R.Poss//Clin Orthop. -1998. -Vol.355. -P.224-228.
- Taunton, O.D. Treatment of complications in primary cementless total hip arthroplasty/O.D.Taunton, W.J.Culpepper, C.A.Engh//Clin. Orthop.-1997.-Vol.344.-P.150.


