Тактика ведения больных после эндовенозной лазерной облитерации
Автор: Мазайшвили Константин Витальевич, Хлевтова Т.В., Кутидзе И.А., Моренко Д.Н.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Оригинальные статьи
Статья в выпуске: 4 т.6, 2011 года.
Бесплатный доступ
В данной статье представлена тактика ведения больных после эндовенозной лазерной облитерации (ЭВЛО). Освещены важные аспекты динамического наблюдения, позволяющие избежать опасных осложнений. Изложена тактика компрессионной терапии и наблюдение пациентов в раннем послеоперационном периоде. Подробно представлена ультразвуковая картина состояния облитерированых вен на разных сроках послеоперационного контроля.
Эндовенозная лазерная облитерация
Короткий адрес: https://sciup.org/140188002
IDR: 140188002 | УДК: 616.142:615.849.19
Текст научной статьи Тактика ведения больных после эндовенозной лазерной облитерации
Прошло всего десять лет с момента внедрения эн-довенозной лазерной облитерации (ЭВЛО) в практику лечения варикозной болезни вен нижних конечностей. Это десятилетие продемонстрировало поистине триумфальное шествие метода по всем пяти континентам. Отсутствие необходимости госпитализации в стационар, выполнения разрезов и незначительное ограничение трудоспособности после вмешательства сделали ЭВЛО одним из ведущих способов устранения стволового рефлюкса в большинстве развитых стран мира. В НМХЦ им. Н.И. Пирогова ЭВЛО проводится с 2002 года. Эта технология активно применяется как в стационаре, так и в амбулаторных условиях на базе поликлиники Пироговского Центра. Опыт лечения с применением ЭВЛО составляет более 3000 пациентов. Активно проводится обучение специалистов. В институте усовершенствования врачей НМХЦ им. Н.И. Пирогова создан отдельный цикл, посвященный эндовенозной лазерной облитерации в лечении патологии вен нижних конечностей [3]. Как любое хирургическое вмешательство, ЭВЛО имеет свой послеоперационный период, который может сочетать в себе определенные клинические симптомы:
– тянущие боли вдоль коагулированной магистральной вены, низкой или средней интенсивности. Болевые ощущения исчезают на 2 сутки после ЭВЛО, затем вновь возникают на 5–7 сутки после вмешательства, что обусловлено развитием посткоагуляционных флебитических явлений;
– появление кровоподтёков по ходу коагулированной вены. Причина появления кровоподтеков кроется как в перфорациях вены (рис. 1) при ЭВЛО, так и в повреждении мелких сосудов при выполненении тумесцентной анестезии;
– чувство «хорды» вдоль бедра (при ЭВЛО большой подкожной вены). При полном разгибании конечности в коленном суставе пациент ощущает натяжение в месте расположения большой подкожной вены (БПВ), ме- шающее до конца разогнуть конечность. Как правило, данное ощущение исчезает в сроки до 1,5 месяцев;
– кратковременный подъем температуры до субфебрильных цифр через несколько часов после проведения ЭВЛО отмечается у части пациентов. Этот подъём обусловлен пирогенным действием образовавшихся после ЭВЛО продуктов деградации белков. При необходимости он может быть купирован приёмом нестероидных противовоспалительных средств (НПВС);
– довольно редко, преимущественно у пациентов с низким болевым порогом, в первые сутки после ЭВЛО может возникать достаточно интенсивная болезненность в оперированной конечности. Необходимо помнить, что часто такой болевой синдром связан не с операционной травмой, а с неправильно наложенным компрессионным бандажом, который может сильно сдавливать конечность. С тех пор как мы отказались от использования эластичных бинтов в пользу компрессионных чулков, такие жалобы стали редки.
После выполнения ЭВЛО и надевания компрессионного трикотажа 2 класса компрессии пациенту рекомендуется пешая прогулка около 40 минут. Непрерывная (круглосуточная) компрессия показана в срок от 3 до 5 суток. В дальнейшем пациент носит компрессионный трикотаж только в дневное время. Общая продолжительность ношения лечебного компрессионного трикотажа не превышает 1,5–2 месяцев. В первые сутки после ЭВЛО пациенты предъявляют жалобы на неприятные ощущения вдоль коагулированной БПВ ( малой подкожной вены (МПВ). У 20,4% больных болевые ощущения требовали приёма обезболивающих препаратов (кеторол 10 мг однократно на ночь). Интенсивность болевых ощущений напрямую зависела от объёма выполненной операции (в основном за счет объема минифлебэктомии) и слабо коррелировала с длиной облитерированного ствола БПВ или МПВ.
Учитывая, что окклюзия БПВ (МПВ) после ЭВЛО возникает не ранее чем через 24 часа, первая перевязка
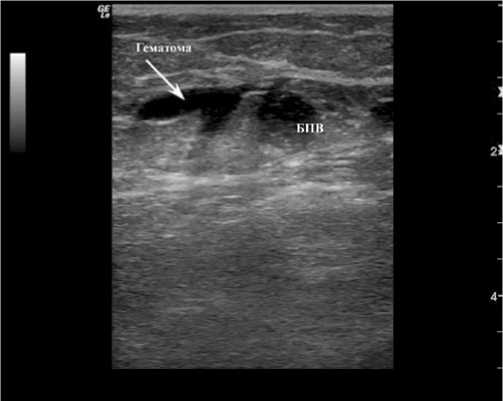
Рис. 1. Перфорация БПВ с образованием гематомы в паравазальных тканях
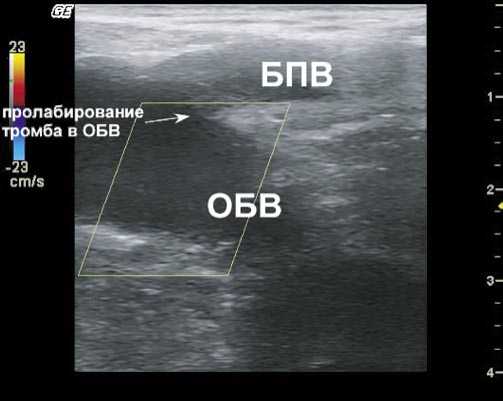
Рис. 2. СФС 2-е сутки после ЭВЛО. Незначительное пролабирование тромба в общую бедренную вену (ОБВ)
выполняется, как правило, на третьи сутки после вмешательства. При этом удаляются пелоты, наложенные над местами удалённых или склерозированных притоков, а также вдоль ствола БПВ (МПВ). Обязательно выполняется ультразвуковое ангиосканирование (УЗАС) с оценкой состояния сафено-феморального соустья (СФС) или сафено-поплитеального соустья (СПС). При этом следует исключить переход тромба в бедренную (подколенную) вену. Оценивается состояние магистрального венозного ствола, где производилась ЭВЛО. Необходимо убедиться, что кровоток в вене отсутствует. Если при осмотре на 2–3 сутки после ЭВЛО не будет достигнуто эффекта, следует в этот же день провести повторную ЭВЛО или эхо-контролируемую склерооблитерацию. Следует отметить, что окончательный ответ на вопрос об эффективности метода могут дать только результаты отдалённых наблюдений. Наши результаты показывают, что полная окклюзия БПВ (МПВ) в отдаленном периоде достигается у 94,5% оперированных больных.
Состояние культи БПВ (МПВ) в этот срок отчётливо не определяется, так как вена тромбируется в проксимальной её части за счёт резкого снижения объёмного кровотока в этом участке. Первые признаки реканализации этого участка могут возникнуть не ранее, чем через десять дней. Иногда можно наблюдать пролабирование части тромба в бедренную или подколенную вену (рис. 2).
Такое пролабирование как правило, безопасно, роста тромба в проксимальном направлении мы не наблюдали ни в одном случае. Тем не менее, эта ситуация доставляет оперирующему хирургу неприятные переживания и требует от него проведения профилактики тромбоза глубоких вен. Пролабирование тромба в глубокую вену наблюдается в тех случаях, когда при позиционировании перед ЭВЛО рабочий торец световода подводится слишком близко к бедренной вене [5].
У большинства пациентов, в сроки от четвёртых до седьмых суток послеоперационного периода развиваются, в той или иной степени, клинически выраженные флебитические явления в коагулированной вене. Субъективно пациенты ощущают умеренную болезненность тянущего характера в проекции облитерированной вены. В редких случаях отмечается кратковременный подъём температуры до 37–37,2° С. Необходимо отметить, что такие признаки не влияют на трудоспособность пациентов, основная часть из которых продолжала трудиться в послеоперационном периоде. Поскольку сама технология ЭВЛО подразумевает развитие воспаления в коагулированной вене, то такое состояние следует расценивать как нормальные проявления послеоперационного периода. При этом выраженность этих явлений зависит от трёх факторов: плотности потока энергии во время процедуры ЭВЛО, наличия перфораций в облитерированной вене и близости расположения венозного ствола к коже.
При отсутствии облитерации вены на 2–3 сутки после ЭВЛО, следует незамедлительно выполнить повторное ЭВЛО или склеротерапию ствола БПВ (МПВ). Если этого не сделать, то у данного пациента может развиться восходящий тромбофлебит с выраженными местными воспалительными явлениями.
Плотный фасциальный футляр БПВ препятствует вовлечению кожи и подкожной жировой клетчатки в воспалительные процессы. Тем не менее, существуют две ситуации, при которых это правило нарушается: во-первых в нижней части бедра, где фасциальный футляр слабо выражен и, во-вторых, при редукционных типах расположения БПВ относительно фасции. Следует отметить, что кожа и подкожная жировая клетчатка вовлекаются в воспалительный процесс вторично, так как водная прослойка, создаваемая во время тумесцентной анестезии, защищает их от теплового повреждения во время ЭВЛО.

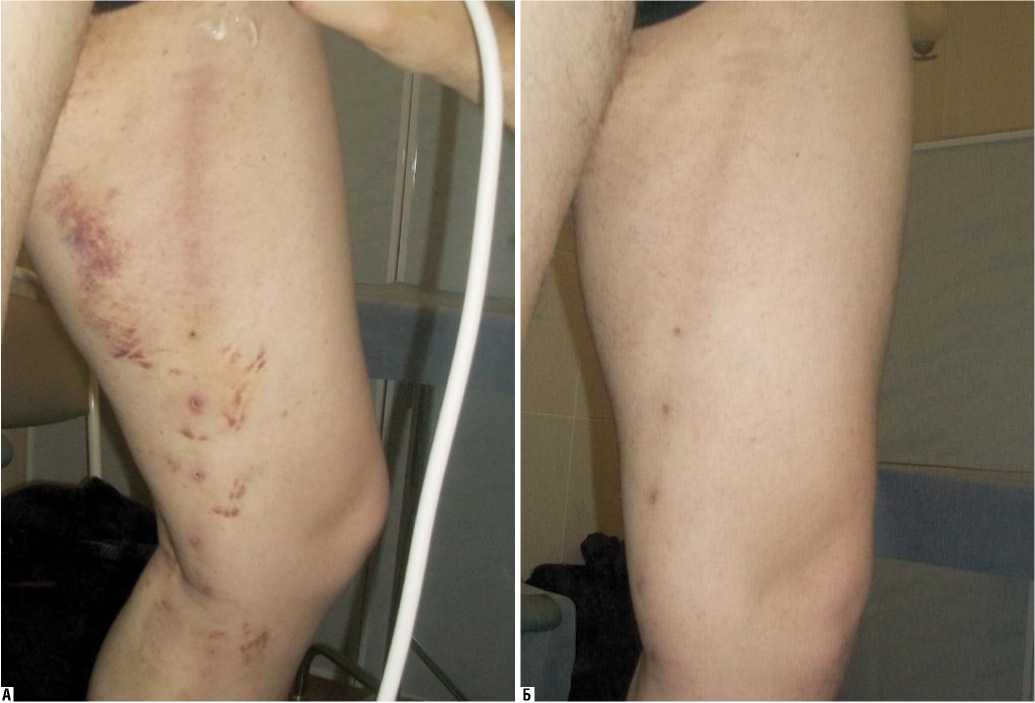
Рис. 3. А – пациент с s-типом расположения БПВ на 5-е сутки после ЭВЛО БПВ и надфасциально расположенного притока. Выраженные явления флебита. Б – тот же пациент через 4 недели после ЭВЛО БПВ и надфасциально расположенного притока. Сохраняется гиперпигментация
У больных с редукционными типами расположения БПВ мы отказались от выполнения ЭВЛО надфасциаль-но расположенного притока, так как при этом довольно часто развиваются перифлебит и пигментации (рис. 3). У части больных мы выполняли эхо-склерооблитерацию надфасциального притока при редукционных типах расположения БПВ. Однако при этом часто возникают и длительно существуют болезненные уплотнения на месте притока. Это явилось поводом отказаться от склеротерапии в данной ситуации. Для такого анатомического варианта, с нашей точки зрения, оптимальным является удаление надфасциально расположенного притока методом минифлебэктомии (рис. 2).
Следующий контрольный осмотр пациента проводится через 2 недели. В эти сроки флебитические проявления исчезают. Из жалоб незначительная часть пациентов отмечает чувство натяжения в месте расположения БПВ при максимальном разгибании конечности. При УЗАС оценивается состояние СФС (СПС), состояние облитерированной вены и крупных притоков, впадающие в неё. Появление реканализции через две недели после проведенной ЭВЛО свидетельствует о технических ошибках во время выполнения процедуры, приведших к уменьшению плотности потока энергии лазера в вене.
Если в этот срок в БПВ (МПВ) или крупных притоках определяется кровоток, следует выполнить повторную ЭВЛО БПВ (МПВ) или склерооблитерацию притоков под контролем ультразвука. В случаи, если ЭВЛО сочеталась со склеротерапией притоков, необходимо обязательно удалить коагулы из этих притоков. Если этого не выполнить, может появиться пигментация кожи (рис.5). Выявление в эти сроки культи БПВ (МПВ) требует динамического наблюдения. Следует помнить, что сама по себе культя БПВ не является рецидивом [8].
Два месяца – стандартный срок ношения компрессионного трикотажа 2 класса компрессии после ЭВЛО. Жалоб в эти сроки пациенты, как правило, не предъявляют. При осмотре иногда определяются лишь следы от проколов кожи после выполненной минифлебэктомии. При УЗАС оценивается состояние СФС (СПС) и наличие функционирующих притоков. Если определяются длинные идущие параллельно БПВ вены, имеющие кровоток, то желательно выполнить их склерооблитерацию, даже при отсутствии рефлюкса в них, так как при сохранённой культе весьма вероятно вторичное возникновение рефлюкса. В этот срок окончательно становится ясным – произошла ли облитерация вен или нет. На рисунке 6 показана ультразвуковая картина приустьевого отдела не-

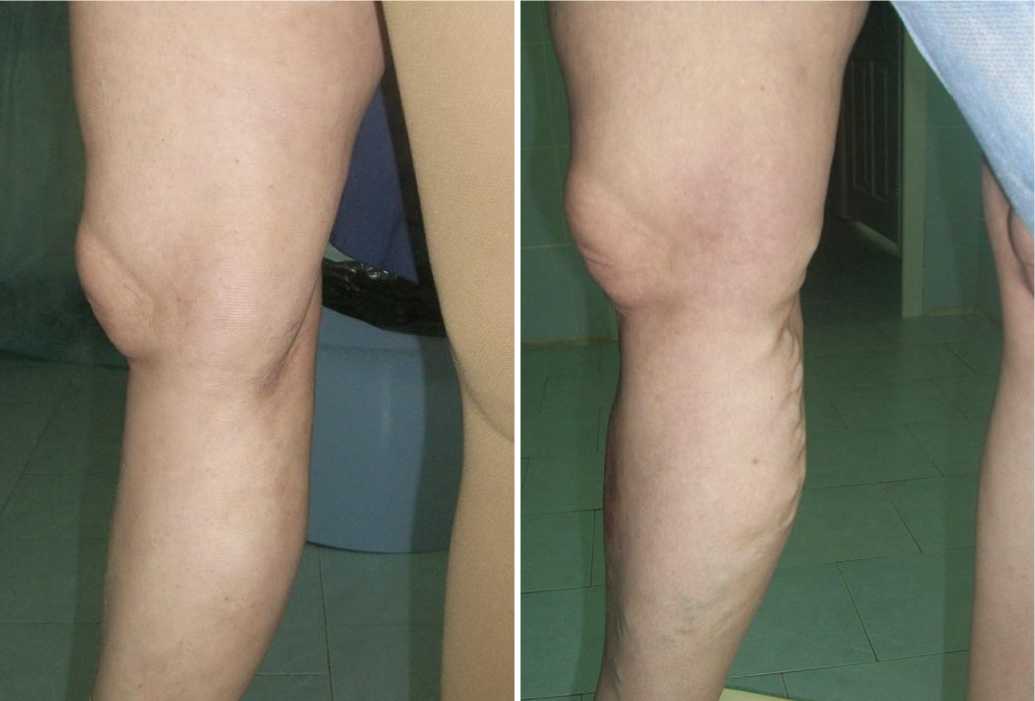
Рис. 4. Вид конечности перед ЭВЛО БПВ с s-типом расположения на бедре и спустя 2 месяца после операции
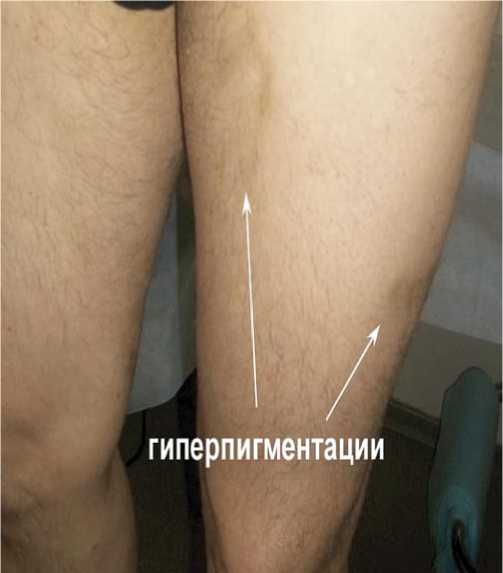
Рис. 5. Гиперпигментации кожи, сохраняющиеся через 4 месяца после ЭВЛО БПВ совместно со склерооблитерацией притоков
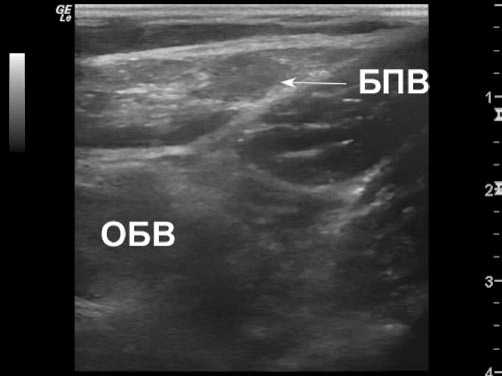
Рис. 6. Облитерированная БПВ через 2 месяца после ЭВЛО
обратимо облитерированной БПВ в В-режиме. Отчетливо видно однородное заполнение вены гиперэхогенной формирующейся рубцовой тканью. Контуры вены неровные, нечёткие. Стенка вены не определяется.
В использовании ЭВЛО остаются свои технические и теоретические недоработки, поскольку прошёл слишком короткий период с начала его использования. Тем не ме-

нее, высокая косметичность вмешательства, отсутствие сколько-нибудь выраженного реабилитационного периода даёт право утверждать, что технология ЭВЛО займёт достойное место во флебологической практике.
Список литературы Тактика ведения больных после эндовенозной лазерной облитерации
- Кириенко А.И. Новые технологии лечения ХВН -что об этом думают специалисты?//Флеболимфология. -2006. -№ 27. -С. 15.
- Гужков О.Н. Эндовазальная лазерная коагуляция в комплексном лечении больных с варикозной болезнью вен нижних конечностей: автореф. дис. д-ра мед. наук: Москва. -2008. -32 с.
- Шевченко Ю.А., Стойко Ю.М., Мазайшвили К.В. Лазерная хирургия варикозной болезни. Москва: «Боргес», 2010. -195 с.
- Bergan J.J. The vein book. London, 2007. -617 p.
- Dunst K.M., Huemer G.M., Wayand W., Shamiyeh A. Diffuse phlegmonous phlebitis after endovenous laser treatment of the greater saphenous vein//J. Vasc. Surg. -2006. -№ 5. -Vol. 43 -Р. 1056-1058.
- Fan C.M., Rox-Anderson R. Endovenous laser ablation: mechanism of action//Phlebology. -2008. -№ 23. -Vol. 5. -Р. 206-213.
- Mordon S.R., Wassmer B., Zemmouri J. Mathematical modeling of endovenous laser treatment (ELT)//Biomed. Eng. Online. -2006. -Vol. -25. -N.5:26.
- Cavezzi A., Labropoulos N., Partsch H., et al. Duplex Ultrasound Investigation of the Veins in Chronic Venous Disease of the Lower Limbs-UIP Consensus Document. Part II. Anatomy//Eur. J. Vasc. Endovasc. Surg. -2006. -N. 31. -P. 288-299.


