Типы пищевого поведения и клинико-психологические особенности детей и подростков, страдающих ожирением
Автор: Самойлова Ю.Г., Кравец Е.Б., Семке В.Я., Белокрылова М.Ф.
Журнал: Сибирский вестник психиатрии и наркологии @svpin
Рубрика: Психосоматические расстройства
Статья в выпуске: 3 (41), 2006 года.
Бесплатный доступ
Проведено комплексное клинико-психологическое обследование 320 детей и подростков, страдающих ожирением, изучены типы пищевого поведения, качество жизни данной категории пациентов. Анализ соматопсихологических особенностей у детей с давностью ожирения менее 5 лет показал наличие высокого уровня тревожности по сравнению с возрастными нормами, формирование агрессивного поведения, комплекса неполноценности, снижение уровня социальных контактов, слабую мотивацию к соблюдению диеты и самоконтролю веса. С целью коррекции выявленных нарушений проводилось мотивационное обучение с элементами поведенческой терапии, применение которого в комплексе с диетотерапией ожирения помогает изменить пищевые стратегии, мотивации пациентов как в отношении массы тела, метаболических нарушений, так и динамики комплайнса, приверженности к выполнению врачебных рекомендаций и способствует повышению качества жизни пациентов.
Короткий адрес: https://sciup.org/14295146
IDR: 14295146
Types of eating behavior and clinical-psychological peculiarities of children and adolescents with obesity
Complex clinical-psychological inspection of 320 children and the teenagers, suffering is carried out(spent) by adiposity, types of food behaviour, quality of life of the given category of patients are investigated. The analysis of clinical -psychological features at children of the basic group both in 1 and in 2 subgroups with prescription of adiposity less than 5 years has shown presence of a high level of uneasiness in comparison with age norms, formation of aggressive psychosocial behaviour, complex to inferiority which was combined with feeling of loneliness, to the isolability, the reduced level of social contacts, low expressiveness of affective factors (influencing on motivation on observance of a diet, self-checking of weight. With the purpose, the revealed infringements motivational training with elements of behavioural therapy which application in a complex with dietoterapi adiposity helps to change food strategy psychological motivations of patients as concerning weight of a body, metabolic infringements, and dynamics (changes) complainz was carried out(spent), to adherence to performance of medical recommendations and promotes improvement of quality of life of patients.
Текст научной статьи Типы пищевого поведения и клинико-психологические особенности детей и подростков, страдающих ожирением
Изучение проблемы ожирения обусловлено их медико-социальной значимостью, широкой распространенностью и ростом числа лиц, имеющих избыточную массу тела. Данной патологией страдают от 20 до 50 % активного населения, не менее 15 % составляют дети. Ожирению сопутствуют нарушения пищевого поведения, которым уделяется недостаточное внимание [2, 4]. Именно недооценка особенностей пищевого поведения у данной категории больных приводит к снижению комплаентности, отказу от лечения либо к рецидиву после его проведения. Литературные данные свидетельствуют о том, что 95 % пациентов не удерживают достигнутую в результате лечения массу тела в течение 2 лет и более. Большинство отечественных [3, 7] и зарубежных авторов [8, 9] отмечают, что ни при одном другом заболевании фармакотерапия не обладает столь низкой эффективностью, как при ожирении. В связи с этим необходимо делать акцент на поиске и разработке новых комплексных программ реабилитации больных с данной патологией.
Цель : изучить типы пищевого поведения, клинико-психологические особенности детей, подростков с ожирением конституциональноэкзогенного генеза и оценить их влияние на эффективность реабилитационных мероприятий.
Материалы и методы . В исследование было включено 320 детей и подростков, страдающих ожирением конституциональноэкзогенного генеза (165 девочек и 155 мальчиков), получающих лечение в эндокринологическом отделении Детской больницы № 1 и ГУЗ Областном эндокринологическом диспансере Томска. Средний возраст пациентов 15,0±1,3 года, длительность ожирения 6,3±1,2 года. Группу сравнения для оценки психологических особенностей составили дети и подростки, сопоставимые по возрасту и полу, с нормальной массой тела, не имеющие тяжелой хронической патологии, проживающие в Томске, учащиеся лицея № 7, гимназий №№ 55 и 56 (150 чел., 85 девочек и 65 мальчиков).
Для верификации диагноза ожирения использовались антропометрические методы, измерение индекса массы тела (ИМТ), расчет долженствующих значений массы тела по перцентильным таблицам с вычислением % ИМТ, общеклинические (ОАК, ОАМ), биохимические методы (ОХ, ТГ, ЛПНП, ЛПОНП, индекс атеро-генности), у всех обследованных оценивался гормональный профиль (ЛГ, ФСГ, Прл, тестостерон, эстрадиол, СТГ, ИФР-1, лептин, С-пептид, инсулин), вычислялся индекс инсули-норезистентности (НОМА), проводился стандартный глюкозотолерантный тест (СТТГ); клинико-психопатологический и экспериментальнопсихологический методы: личностный опросник Кэттелла (1950) – два варианта HSPQ адапти- рованный вариант для подростков 12—18 лет в модификации А. Ю Панасюка (1978) и CPQ для детей 8—12 лет, адаптированный Э. М. Александровской, И. Н. Гильяшевой (1986), тест оценки тревожности Кондаша (1973), опросник родительского отношения (Варга А. Я., Столин В. В., 1984.); качество жизни оценивали по общему опроснику SF-36, прошедшему процедуры валидизации в России1.
Типы пищевого поведения определялись по модифицированному для целей настоящего исследования опроснику DEBQ (Dutch Eating Behavior Questionnaire, Van Strein T. et al., 1986). Опросник позволяет качественно определить тип нарушения пищевого поведения: «эмоцио-генный» (стремление к приему пищи в ответ на появление отрицательных эмоций – тревоги, депрессии, скуки, волнения); «экстернальный» (прием пищи в ответ на внешние стимулы – рекламу пищевых продуктов, вид и запах готовых блюд); «ограничительный» (сознательный контроль приема пищи с целью снизить массу тела). Степень выраженности вариантов пищевого поведения оценивалась по балльной системе DEBQ («экстернальному», «ограничительному», «эмоциогенному» соответствует количество баллов, превышающее 2,68, 2,43 и 2,03). Особенности пищевых привычек изучали с помощью «дневника питания» и специально разработанной для детей и подростков анкеты, комплаентность оценивали по частоте проведения самоконтроля (измерение веса, заполнение дневника не менее 2 недель до очередного визита к врачу).
Данные об обследованных, приведенные в таблице, свидетельствуют об отсутствии достоверных различий по возрасту, полу и длительности патологического процесса. Все пациенты были подразделены на две группы в зависимости от терапевтической тактики. Первую группу составили 155 чел., прошедших мотивационное обучение (курс из 5 занятий по разработанной, адаптированной для детей программе обучения с элементами поведенческой терапии с учетом типов пищевого поведения), кроме того, всем рекомендовалась диетотера- пия и расширение двигательной активности. Больные второй группы (165 чел.) не проходили обучения, получая лишь рекомендации по диетотерапии, лечебной физкультуре без элементов поведенческой терапии и элементов психологической коррекции, динамическое наблюдение осуществлялось в условиях Областного эндокринологического диспансера.
Таблица Распределение детей и подростков в зависимости от пола, возраста, индекса массы тела
|
Параметры |
1-я группа (n=155) |
2-я группа (n=165) |
Контроль (n=150) |
|
Возраст (годы) |
14,7 ±1,4 |
15,3± 1,3 |
15,1±1,2 |
|
Пол ( м/ж) |
70/85 |
85/80 |
65/85 |
|
ИМТ кг/м2 |
34,3±2,3 |
32,6±3,1 |
18,1±1,2 |
|
Длительность ожирения (годы) |
5,9±1,3 |
6,8±1,1 |
- |
Период наблюдения был разделен на три этапа: I этап – инициации снижения массы тела (первые 6 месяцев), II этап – стабилизации массы тела (6—12 месяцев), III этап – динамическое наблюдение пациентов (12—24 месяцев). При завершении каждого этапа проводилась оценка эффективности лечения по антропометрическим, метаболическим показателям, динамике изменения пищевого поведения, психологического статуса, комплаентности и по уровню КЖ пациентов.
Условием успеха пожизненной терапии ожирения, как и любого другого хронического заболевания, является высокая и длительно поддерживаемая приверженность пациентов к лечению, иными словами, осознанное, грамотное и неуклонное соблюдение врачебных рекомендаций по изменению образа жизни, в первую очередь стереотипа питания. Хорошей принято считать такую приверженность к лечению, когда рекомендации выполняются не менее чем на 80 %. Приверженность к диетотерапии составляет от 3 до 50 % [2, 11]. Это и служит реальной причиной широко распространенного заблуждения, что диета не является эффективным методом лечения ожирения. На самом деле проблема состоит не в эффективности правил рационального питания, а в степени и длительности их соблюдения, т. е. приверженности пациентов к диетотерапии.
Следованию врачебным рекомендациям способствует высокая информированность больных о своем заболевании. Таким образом, одним из принципов терапии ожирения является образовательный. Оценка уровня знаний, проведенная по специально разработанной нами анкете, показала исходно низкую информированность о своем заболевании, методах лечения как детей, страдающих ожирением, так и их родителей. Низкий уровень знаний отмечался по всем разделам предложенной программы обучения, но наибольшие трудности возникали у обследованных по разделу питания и самоконтроля. Родители не планировали повседневный пищевой рацион детей, не имели навыков подсчета калорийности и состава пищи. Большинство родителей не оценивали адекватно состояние своего ребенка, считая его «здоровым», не имея положительной мотивации на снижение массы тела в связи с отсутствием четкого представления о причинах развития ожирения, о дальнейшем прогнозе заболевания, правильном решении данной проблемы.
Качество обучения больных в «Школе коррекции веса» на 50 % от зависит т. н. когнитивных факторов, относительно устойчивых индивидуальных особенностей личности, определяющих успех познавательной деятельности (внимание, память, мышление и т. д.), на 25 % – от эмоционального отношения к процессу обучения и мотивов участия в нем [6, 9].
Анализ соматопсихологических особенностей детей как в 1-й и 2-й группах с давностью ожирения менее 5 лет показал наличие высокого уровня тревожности по сравнению с возрастными нормами, формирование агрессивного поведения, комплекса неполноценности, чувства одиночества, изолированности, снижение уровня социальных контактов, слабую мотивацию по соблюдению диеты и самоконтролю веса. Несмотря на различия характерологических признаков у пациентов с ожирением, можно выделить общие психологические аспекты, выраженность которых коррелирует с периодом начала заболевания и степенью ожирения. Анализ результатов теста тревожности Конда-ша показал, что чем раньше диагностировано ожирение, тем менее выражен уровень тревожности и отмечено преобладание «чрезмерного спокойствия». У девочек данной группы получены достоверно значимые значения (r=0,51) по фактору «О» (+) (по результатам личностного опросника Кэттелла), определяющего тревожность и беспокойство. Пациенты, имеющие высокие значения по данному фактору, отличались склонностью к печальным размышлениям, формированию страхов, тяжело переживали жизненные трудности. Но при этом в данной возрастной группе получена обратная корреляционная зависимость (r=-0,49) выраженности высоких значений фактора тревожности – «О» и длительности заболевания. Чем больше давность патологического процесса, тем ниже показатели тревожности по фактору «О». У мальчиков- подростков 15—18 лет получены достоверно значимые высокие показатели по фактору «E» (+) (r=0,59), определяющему агрессивность, упрямство и своенравность [8]. Наиболее высокие значения по этому фактору имели дети, воспитывающиеся в условиях «симбиотических» отношений с матерью. Родитель, ощущая себя с ребенком единым целым, стремится удовлетворить все потребности ребенка, оградить его от трудностей и неприятностей жизни. Постоянная тревога за ребенка, кажущегося «маленьким и беззащитным», усиливается при попытках «автономии» ребенка, так как родители не предоставляют ему самостоятельности. Юноши обеих групп с давностью ожирения более 5 лет тяжело переживали наличие у них заболевания, чувствовали свою неполноценность, испытывали дискомфорт при посещении спортивных секций, отказывались от участия в соревнованиях, не веря в успех. По данным опросника родительского отношения, родители большинства пациентов находились в «симбиотических» отношениях со своими детьми. Гиперопека над ребенком приводила к формированию синдрома «выученной беспомощности», которая проявлялась в психологической незрелости, неготовности к жизни, снижении самостоятельности и ответственности за свои поступки; уменьшении социальной активности детей. Родители в таких семьях пытались сглаживать ссоры и налаживать взаимоотношения с детьми, «снимать» эмоциональную напряженность с помощью вкусной еды, любимых блюд.
Высокие значения всех видов тревожности наблюдались на начальном периоде наблюдения, через 6 месяцев отмечено отсутствие значительного изменения массы тела («плато») вследствие перехода организма на «экономный» расход энергетических запасов.
При анализе типов пищевого поведения у детей и подростков выявлено переедание богатой углеводистой, сладкой пищи, редкие и обильные приемы пищи, чаще в вечернее время. По данным опросника DEBQ, у обследованных с давностью ожирения более 5 лет чаще диагностировался «эмоциогенный» тип пищевого поведения (46,3 %), средние значения составляли 2,71 балла (N=2,03). «Экстерналь-ный» тип пищевого поведения зарегистрирован у 27,15 % пациентов, при этом средние значения 3,34 балла не имели достоверной разницы с контрольной группой наблюдения 3,3 – (N=3,2). «Ограничительное» пищевое поведение чаще отмечалось у пациентов (26,5 %) с небольшим стажем заболевания (1—3 года), средние показатели (2,88) также отличались от нормальных (N=2,4), но не имели достоверной разницы с группой контроля (2,5). Вкусовые качества пищи использовались как фактор снятия внутреннего эмоционального напряжения, ухода от реальности у большинства пациентов с ожирением. Гипералиментацию можно оценить как неполноценную форму психоэмоциональной адаптации [2], которая способствует усугублению течения ожирения и выступает как предиктор формирования пищевой аддикции, замыкая патологический «порочный круг».
Ожирение относится к числу заболеваний, которые требуют от больного и членов его семьи больших ограничений и меняют весь уклад жизни. Основная цель мотивационного обучения с элементами поведенческой терапии сводилась к тому, чтобы дать больному, его родителям знания, которые помогли бы осознать необходимость изменения образа жизни, выработать такой жизненный уклад, при котором терапевтические мероприятия заранее планируются, включаются в распорядок дня и воспринимаются как обычное явление. Обязательными условиями, учитывающими и изменяющими психологию пищевого поведения в процессе психотерапевтического воздействия, являлись выработка мотивации к здоровому питанию, постановка и формирование программы снижения массы тела, визуализация и конкретизация цели, обязательное составление плана, ведение пищевого дневника, быстрое или постепенное изменение пищевых привычек, настрой на успех, выработка уверенности в себе, навыков конструктивного копинг-поведения в ситуациях эмоционального напряжения.
Анкетирование в начале исследования показало, что большинство пациентов не выполняют рекомендации врачей, комплаентность составляла менее 25 %. После проведения обучения данный показатель в 1-й группе составил через 6 месяцев - 78 %, во 2-й - 44 %. Через 12 месяцев - 58 и 37 %, через 24 месяца - 27 и 16 %. Естественное снижение уровня знаний через 6—12 месяцев в группах свидетельствует о необходимости повторения краткосрочных курсов для поддержания мотивации ранее обученных больных. Динамику изменений психологических особенностей на этапах эволюции заболевания можно расценить как реакцию организма ребенка на стрессовый фактор, в данном случае на наличие заболевания, в дальнейшем как адаптацию к стрессогенному фактору, которая проявляется в виде полного безразличия к окружающим.
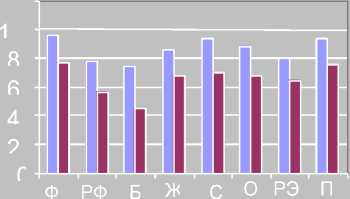
Шкалы SF-36
Контрольная группа Больные с ожирением
Рис. Показатели качества жизни у больных с ожирением после обучения в «Школе коррекции веса» (по опроснику SF-36)
На рисунке приведены условные обозначения: Ф – физическое функционирование; РФ – ролевое физическое функционирование; Б – интенсивность боли; Ж – жизнеспособность; СФ – социальное функционирование; ОЗ – общее состояние здоровья; РЭФ – ролевое эмоциональное функционирование; ПЗ – психическое здоровье
Психоэмоциональные нарушения у пациентов не могут не отразится на интегральном показателе здоровья - КЖ. По данным опросника SF-36 выявлено снижение показателей по шкале жизненной активности (р=0,05). Доказана статистическая достоверность снижения значений по шкалам ролевого физического функционирования (p<0,0018) и социального функционирования (p<0,007) по сравнению с контрольной группой. После терапии, направленной на изменение пищевых стратегий и коррекцию пищевой аддикции, наметилась положительная динамика показателей КЖ (рис.).
На I этапе лечения отмечалось статистически значимое снижение массы тела у 205 чел. (64,06 %) (р<0,001), в 1-й группе в среднем на 9,6±0,3 кг, во 2-й - на 10,3±0,3. При этом 88 (41 %) пациентов первой группы снизили исходный вес на 12—15 %. Во 2-й группе клинически значимое снижение массы тела достигли 39 больных (38 %). На II этапе в 1-й группе статистически значимого изменения массы тела не получено, т. е. 159 пациентов (74 %) смогли удержать достигнутую массу тела в течение 6 месяцев, 120 чел. (56 %) - в течение 12 месяцев. Во 2-й группе на II этапе лишь 28 обследованных (26,6 %) смогли стабилизировать вес в течение 6 месяцев и 19 больных 2-й группы (18,09 %). На этапе динамического наблюдения показатели массы тела по сравнению со II этапом не имели статистически значимых отличий (р=0,61), во 2-й группе наблюдения 40 (38 %) больных набрали массу тела. Средняя масса тела больных 2-й группы превышала показатели 1-й группы (р<0,05). Динамика антропометрических параметров сопровождалась изменением метаболических показателей, о чем свидетельствовали результаты анализа липидного спектра крови. Дислипидемия была диагностирована до лечения в 1-й группе у 77 (36 %) пациентов и 33 (31 %) - во 2-й, после лечения изменения липидного спектра регистрировались у 45 (21 %) и 26 (24,7 %). Гиперхолестеринемия, отмечавшаяся у 73 пациентов (34 %) 1-й группы и 40 (38 %) 2-й, уменьшилась до значений 5,43 ±1,23 ммоль/л через 6 месяцев у 45 (21 %) и 32 (30 %). Через 12, 24 месяца статистически значимых изменений показателей липидного спектра у больных первой группы в сравнении с результатами, достигнутыми после I этапа. Во 2-й группе у 18 пациентов, набравших вес через 12 месяцев, данные показатели увеличились на 14±0,13 %. Целевых показателей липидного спектра достигли 12 (5,58 %) пациентов 1-й группы, у которых коэффициент комплаентно-сти и приверженности к выполнению врачебных рекомендаций достигал 98,4 %.
Комплексное клинико-психологическое обследование показало, что для большинства детей и подростков с конституциональноэкзогенным ожирением характерны «эмоцио-генный» тип пищевого поведения, слабая мотивация к соблюдению диеты и самоконтролю веса. Высокий уровень тревожности сочетается с формированием агрессивного поведения, комплекса неполноценности, снижением уровня социальных контактов, показателей качества жизни по шкалам жизненной активности, ролевого физического и социального функционирования. Проводимая с целью коррекции выявленных нарушений программа мотивационного обучения способствует в комплексе с диетотерапией изменению пищевых стратегий, мотивации пациентов как в отношении уменьшения массы тела, метаболических нарушений, так и динамики комплайнса, приверженности к выполнению врачебных рекомендаций и повышению КЖ пациентов.


