Торакоскопические методы диагностики заболеваний респираторной системы у пациентов с ВИЧ-инфекцией
Автор: Абу Аркуб Т. И., Барский Б. Г., Синицын М. В.
Журнал: Московский хирургический журнал @mossj
Рубрика: Торакальная хирургия
Статья в выпуске: 3 (73), 2020 года.
Бесплатный доступ
Введение. При недостаточности неинвазивных методов для установления диагноза заболеваний легочной системы требуется морфологическая верификация. Особое значение своевременная диагностика имеет значение у ВИЧ-инфицированных пациентов. Целью настоящей работы является изучение результатов и безопасности хирургической диагностики пациентов с недифференцированными легочными и внутриплевральными процессами, не диагностированными при традиционных методах обследования. Материалы и методы. В период с 2014 по 2019 год в клинике № 2 ГБУЗ «МНПЦ борьбы с туберкулезом ДЗМ» для верификации диагноза было выполнено 404 диагностических торакальных вмешательств, из них 111 - у ВИЧ-инфицированных. Результаты. При торакоскопии у больных с плевритом бугорковые опухолеподобные высыпания на париетальной плевре были выявлены у 69,4% пациентов. При гистологическом исследовании в 65% случаях отмечено формирование классических гранулем. Кислотоустойчивые бактерии были определены в 48% случаев. ДНК МБТ в изменённой плевре обнаружено у 84% пациентов, из них у 23,5% пациентов обнаружена устойчивость к рифампицину. В шести случаях у пациентов без ВИЧ-инфекции была выявлена мезотелиома плевры. При резекционных вмешательствах у 40% пациентов был подтвержден туберкулез легких, у 15,7% больных доброкачественные опухоли легких, у 20,2% пациентов злокачественные опухоли легких, в 23,8 % случаев верифицированы редкие и нетипичные патологические легочные процессы. Заключение. Использование хирургических методов в диагностике заболеваний органов грудной клетки является безопасным, эффективным и не приводит к значительному числу осложнений и летальности среди больных ВИЧ-инфекцией вне зависимости от исходного иммунного статуса. Невысокая выявляемость возбудителя в экссудате позволяет считать торакоскопию с биопсией единственным надежным методам диагностики плеврита, несущей также лечебный санационный характер. При использовании тест-системы T-SPOT®.TB определено, что анализ плевральной жидкости позволяет повысить клиническую чувствительность тест-системы до 91,3% по сравнению с анализом периферической крови (83,7%).
Торакоскопия, вич-инфекция, резекция легкого, биопсия плевры
Короткий адрес: https://sciup.org/142226444
IDR: 142226444 | УДК: 616.24-002.5 | DOI: 10.17238/issn2072-3180.2020.3.40-46
Diagnostic thoracoscopic methods of respiratory system diseases in patients with HIV infection
Introduction. In the absence of non-invasive methods morphological verification is required to establish a diagnosis of diseases of pulmonary system. The most importance is the early diagnostic HIV-infected patients. The aim of this work is to study the results and safety of surgical diagnostics of patients with undifferentiated pulmonary and intrapleural processes not diagnosed with traditional examination methods. Materials and methods. In the period 2014-2019, 404 diagnostic thoracic interventions were performed at the Clinic 2 of Moscow Research and Clinical Center for Tuberculosis Control to verify the diagnosis, 111 of them were HIV-infected. Results. Tuberous tumor-like rashes on parietal pleura were in 69.4% of patients with pleurisy during thoracoscopy. In 65% of cases of histological examination verified the formation of classical granulomas. Acid-fast bacilum were identified in 48%. DNA of tuberculosis mycobacteria in altered pleura was found in 84%. Resistance to rifampicin was found in 23.5% of patients. In six cases patients without HIV defined pleural mesothelioma. In the group of lung resection 40% of patients confirmed pulmonary tuberculosis, 15.7% of patients had benign lung tumors, 20.2% of patients had malignant lung tumors, 23.8% had rare and atypical pathological pulmonary processes. Conclusion. Surgical diagnostic methods of pulmonary and pleura diseases is safe, effective and does not lead to a significant number of complications and mortality among patients with HIV infection, regardless of the initial immune status. The low detection of the pathogen in the exudate allows considering thoracoscopy biopsy to be the only reliable diagnostic method for pleurisy which also has a medical character. Using the T-SPOT®.TB test system of pleural fluid increases the clinical sensitivity to 91.3% compared with the analysis of peripheral blood (83.7%).
Текст научной статьи Торакоскопические методы диагностики заболеваний респираторной системы у пациентов с ВИЧ-инфекцией
Заболевания легочной системы по распространенности делят первые места с патологией сердечно-сосудистой системы и новообразованиями. По статистике, около 43% всех болезней приходится именно на легкие, плевру и бронхи. Рост числа онкологических заболеваний способствует появлению в практике торакальных хирургов множества пациентов с рентгенологическими изменениями в легких неуточненной этиологии. Сходная рентгенологическая картина и клинические проявления не позволяют установить этиологию изменений в легких, наиболее часто дифференциальную диагностику проводят с туберкулезом и злокачественными новообразованиями бронхолегочной ткани [2-6]. Стоит также отметить увеличение числа пациентов с аутоиммунными заболеваниями, саркоидозом и нетуберкулезными микобактериальными поражениями легких. Диагностические ошибки при этих состояниях достигают 75–78%, а специализированная помощь оказывается с опозданием на 1,5-2 года. Нередко достаточно агрессивная этиотропная терапия (глюкокортикоиды, цитостатики, специфическая химиотерапия и др.) назначается без морфологической верификации, что может не только затянуть время, но и привести к «обратному» терапевтическому эффекту. В связи с этим при недостаточности неинвазивных методов для установления диагноза требуется морфологическая верификация. Хирургические методы входят в диагностические алгоритмы при обследовании пациентов с заболеваниями органов грудной клетки, нередко оставаясь единственным надежным способом верификации патологических состояний [2, 4-7]. При этом только около 30% пациентов направляются на биопсию легких и плевры, остальным проводится лечение без морфологического подтверждения диагноза [2, 7-13].
Особое значение своевременная диагностика имеет значение у ВИЧ-инфицированных пациентов. Неуклонное прогрессирование ВИЧ-инфекции, даже в присутствии антиретровирусной терапии (АРТ), сопровождается развитием оппортунистических заболеваний. Для продления жизни больным ВИЧ-инфекцией необходимо не только своевре- менное назначение АРТ, но и профилактика, диагностика и лечение вторичных заболеваний [1].
Патоморфоз многих заболеваний органов грудной клетки, нетипичная клиническая картина и спорные результаты лабораторных исследований диктуют необходимость изучения и применения хирургических методов диагностики в наиболее ранние сроки от обращения за медицинской помощью [4].
Целью настоящей работы является изучение результатов и безопасности хирургической диагностики пациентов с недифференцированными легочными и внутриплевральными процессами, не диагностированными при традиционных методах обследования.
Материалы и методы
В период с 2014 по 2019 год в клинике № 2 ГБУЗ «МНПЦ борьбы с туберкулезом ДЗМ» для верификации диагноза было выполнено 404 диагностических торакальных операций, из них 111 — у ВИЧ-инфицированных.
Мужчин было 251 (62,1%), женщин — 153 (27,9%). Возраст колебался от 19 до 62 лет, в среднем — 41,7±7,0.
Больные ВИЧ-инфекцией имели в основном поздние стадии заболевания — 95 человек (85,6%). У 40 (36%) больных стадия 4Б, у 55 (49,5%) — 4В, стадия 3 (субклиническая) — у 16 (14,4 %). Большинству пациентов диагноз ВИЧ-инфекции был установлен в течение последних 5-ти лет — 63 (56,7%), на протяжении от 5 до 10 лет — 35 (31,5%), более 10 лет — 13 (11,7%). Получали АРТ 69 (62%) пациентов, вне противовирусного лечения было 42 (38%). Больные ВИЧ-инфекцией имели различный уровень иммуносупрессии, в соответствии с которым выделено пять групп. 1 группа — уровень CD4+ лимфоцитов ниже 50 кл/мкл, имели 11 (10%) больных; 2 группа — уровень CD4+ лимфоцитов 50-199 кл/ мкл, имели 40 (36%) больных; 3 группа — уровень CD4+ лимфоцитов 200-349 кл\мкл, имели 33 (29,7%) больных; 4 группа — уровень CD4+ лимфоцитов 350-499 кл\мл, имели 13 (11,7%) больных; 5 группа — уровень CD4+ лимфоцитов более 500 кл/мкл, имели 14 (12,6%) больных. Большинство пациентов имело сопутствующие заболевания, среди которых на первом месте — хронический вирусный гепатит С, диагностированный у 53 (47,7%) пациентов, сочетание хронических вирусных гепатитов В и С выявлено у 7 (6,3%) пациентов, сифилис выявлен у 4 (3,6 %) пациентов, кроме того, 48 (43,2%) пациента являлись активными потребителями психоактивных веществ.
В предоперационном периоде все больные были обследованы по общепринятым во фтизиатрической практике диагностическим алгоритмам, включая иммунологическую диагностику, лучевое обследование с применением компьютерной томографии, комплексное микробиологическое и молекулярно-генетическое исследование мокроты и промывных вод бронхов. При плевритах также исследовалась плевральная жидкость и участки плевры, полученные при пункционной биопсии. Результаты проведенного неинвазивного и малоинвазивного обследования у этих пациентов не позволили окончательно верифицировать диагноз, что послужило поводом для проведения торакальных диагностических операций. Выполнены торакоскопии с биопсией легкого и плевры, видеоассисти-рованные торакотомии с резекционными вмешательствами различного объема.
Преимущественными показаниями к операции являлись плевриты неясной этиологии (158 — из них 56 с ВИЧ), округлые образования (135 — из них 30 с ВИЧ) и диссеминации неясного генеза (47 — из них 9 с ВИЧ).
Результаты и обсуждение
При плевритах во всех случаях при УЗИ плевральных полостей отмечалось ячеистость и неоднородность содержимого. Впервые была использована и проанализирована диагностическая ценность тест-системы T-SPOT®.TB при исследовании периферической крови и плевральной жидкости у больных с подозрением на туберкулезный плеврит при наличии выпота в плевральную полость. При торакоскопии у всех 85 больных (61 — без ВИЧ и 24 — с ВИЧ) имелся выпот на стороне поражения в объеме от 1000 до 2000 мл с множественными перегородками и ячеистой структурой, бугорковые опухолеподобные высыпания на париетальной плевре выявлены у 59 (69,4%) пациентов. При этом отмечено, что наибольшие изменения плевры имеются в зоне слипчатого процесса. Во всех случаях выполнена прицельная биопсия плевры по типу частичной плеврэктомии, а также произведено разрушение перегородок с эвакуацией содержимого. После операции у всех пациентов отмечено полное расправление легкого.
При гистологическом исследовании серозных оболочек были визуализированы скопления казеозного некроза без формирования «классических» гранулем (30; 35%), в 55 (65%) случаях отмечено формирование классических гранулем. При окраске по Цилю-Нильсену кислотоустойчивые бактерии в биоптатах были определены в 41 случае (48%). ДНК МБТ в изменённой плевре обнаружено у 72 пациентов (84%), из них у 20 пациентов (23,5%) обнаружена устойчивость к рифампицину. На фоне противотуберкулезной терапии у всех пациентов наступил регресс плеврита через 1-2 месяца. В шести случаях у пациентов без ВИЧ-инфекции выявлена мезотелиома плевры.
Резекционные вмешательства в количестве 247 выполнялись по стандартной методике с использованием линейных эндоскопических сшивающих аппаратов. При увеличении внутригрудных лимфоузлов в сочетании с внутрилегочными изменениями выполняли торакоскопическую резекцию легкого в сочетании с лимфаденэктомией средостенных узлов, как правило, паратрахеальной группы.
При гистологическом, бактериологическом и молекулярно-генетическом исследовании биопсийного материала установлено, что у 99 пациентов (40%) подтвержден туберкулез легких, у 39 больных (15,7%) — доброкачественные опухоли легких, у 50 пациентов (20,2%) — злокачественные опухоли легких. В остальных 59 случаях верифицированы редкие и нетипичные патологические легочные процессы, что составило 23,8 % всех наблюдений. Среди них встречались: саркоидоз, аспергиллез, фиброзирующий альвеолит, гистиоцитоз Х, микотические абсцессы легкого, нетуберкулезные микобактериозы и др.
У больных ВИЧ-инфекцией после проведения хирургических резекционных вмешательств (55 пациентов) диагноз туберкулеза был установлен у 22 (40%) больных, доброкачественные опухоли у 9 (16,3%) больных, у 7 (12,7%) пациентов — злокачественные опухоли легких, 17 пациентов имели редкие и нетипичные патологические легочные процессы (30%). Как видно из представленных цифр, в структуре выявляемой патологии при ВИЧ-инфекции частота редкой и нетипичной патологии превышает таковую в общей популяции пациентов.
Во время операций осложнений не было, среднее время операции составило 40 минут при видеоторакоскопиях и медиастиноскопиях, от 1,5 до 3 часов при резекциях легкого и пневмонэктомиях. Послеоперационный период протекал в соответствии со сроками и объёмами операций, послеоперационное ведения больных проводилось стандартно — с применением антибактериальной, обезболивающий терапии. Все пациенты в течение первых суток наблюдались в отделении интенсивной терапии. После перевода в хирургическое отделение наркотическое обезболивание не требовалось ни одному пациенту. Ненаркотическое обезболивание применялось 4-9 дней, (при эндохирургических вмешательствах после удаления дренажей потребности в обезболивающих не было). Сроки стояния дренажей составляли 2-8 дней в зависимости от объёма операции, темпа экссудации и сброса воздуха. Различия в послеоперационном периоде у пациентов без ВИЧ-инфекции и в группе ВИЧ-инфицированных пациентов не отмечено.
Из 80 операций у пациентов с ВИЧ-инфекцией (торакоскопии при плевритах и резекционные вмешательства) у 15 (18,75%) после операции отмечено увеличение уровня СD4+ лимфоцитов, у 9 (11,25%) отмечено снижение уровня СD4+ лимфоцитов, у 56 (70%) изменений не выявлено, что позволяет судить о том, что наркоз, объём операции, операционная травма, послеоперационный период и период реабилитации не имеют влияющего действия на уровень лимфоцитов. Прямой корреляции между показателями иммунного статуса и течением послеоперационного периода не выявлено.
Приведем наиболее редкие и интересные для клинической практики случаи.
Больная А. 37 лет, с ВИЧ негативным статусом, поступила в стационар по поводу плеврита справа неясной этиологии, туберкулезом ранее болела в 2014, перенесла 2 операции: атипичную резекцию верхней доли правого легкого, и отсроченную 3-х реберную торакопластику. В 2016 году была снята с учета. В январе 2020 г. появились жалобы на боли в правой половине грудной клетки справа, кашель. Обратилась к фтизиатру, проба с АТР от 17.04.2020 г. — папула 19 мм, при рентгеновском контроле выявлен плеврит справа, выполнялось дренирование правой плевральной полости, пункции правой плевральной полости, назначен 1 РХТ. Однако, несмотря на высокую вероятность туберкулеза, на фоне проводимой терапии отмечена отрицательная динамика при МСКТ ОГК (рис. 1).
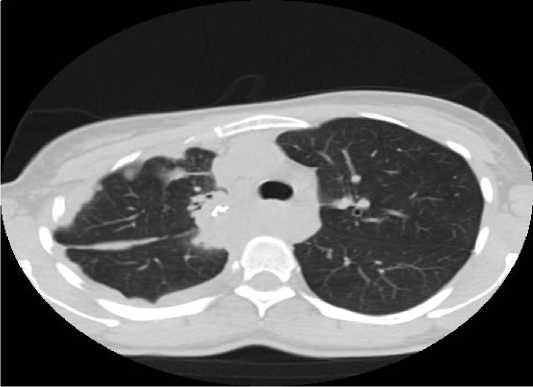
Рис. 1. КТ картина плеврита
С диагностической целью пациентке выполнена ВТС справа, санация плевральной полости, биопсия плевры по типу селективной плеврэктомии. Интраоперационная картина расценена как дифференциальный диагноз между мезотелиомой и туберкулезом плевры (рис. 2.). Гистологически: мезотелиома плевры.
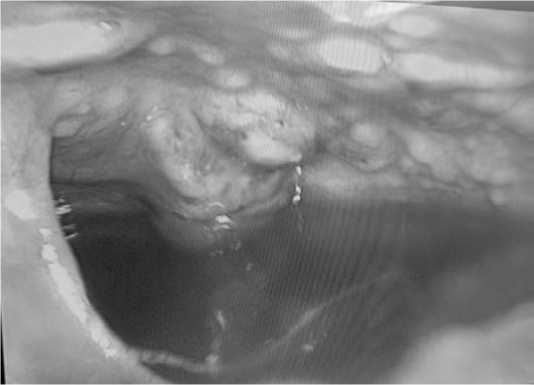
Рис. 2 . Интраоперационная картина
Пациентка О., 28 л., ВИЧ-инфекция в течение 10 лет, на учёте в Центре СПИД состоит 9 лет, АРТ получает последние 3 года. Около 5 лет назад верифицирован диссеминированный туберкулез легких, туберкулез внутригрудных лимфатических узлов (МБТ –). Проведен курс химиотерапии с хорошим положительным эффектом, переведена в III группу диспансерного учета. При контрольном обследовании в 2016 г. установлен рецидив туберкулеза легких (рис. 3), на фоне химиотерапевтического лечения без положительной рентгенологической и клинической динамики. Иммунный статус от 2016 г.: CD4+ лимфоциты 307 клеток (28%), вирусная нагрузка 50 копий/мл.
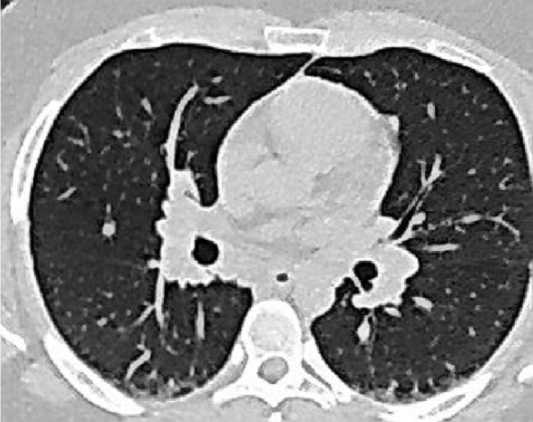
Рис. 3. Диссеминация в легких у больной с ВИЧ инфекцией. МСКТ
С учетом отсутствия эффекта от проведенной терапии выполнена видеоторакоскопия слева, биопсия легкого и внутри-грудных лимфоузлов. Интраоперационные изменения легких и плевры отчетливо видны на рис. 4, макроскопическая картина не соответствует туберкулезу, по результатам гистологического исследования установлен саркоидоз, выявлено гранулематозное воспаление без казеозного некроза в центре гранулем.
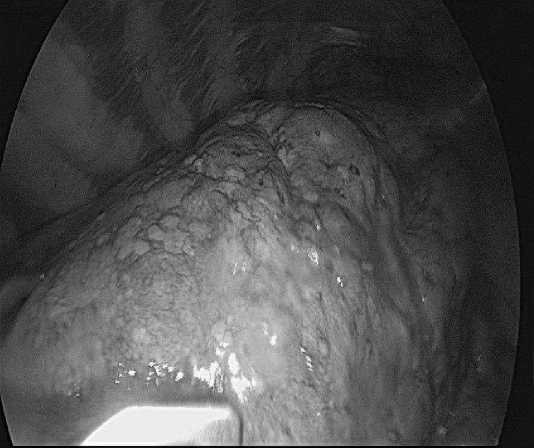
Рис. 4. Интраоперационная картина изменений в легком и плевре пациентки О. Видеоторакоскопия
Больной К., 46 л., ВИЧ-инфекция в течение 17 лет, на учете в Центре СПИД состоит, АРТ получает последние 4 года. Иммунный статус: CD4+ лимфоциты — 11 клеток (3%), вирусная нагрузка — 279 335 коп\мл. Туберкулезом ранее не болел, последние 6 месяцев отмечает повышение температуры тела до 38 ºС, кашель, нелокализованные боли в грудной клетке. Госпитализирован в стационар с подозрением на туберкулез легких. При КТ грудной клетки — диссеминированный процесс в обоих легких (рис. 5).
В мокроте, бронхиальных смывах — кислотоустойчивые микобактерии и ДНК микобактерий туберкулеза не обнаружены. Назначена противотуберкулезная тест-терапия, которая положительного эффекта не дала. С учетом отсутствия улучшения в состоянии пациента после проведенной терапии, отсутствия верификации возбудителя, сохранения клинических проявлений (кашель, лихорадка) болезни, выполнена видеоторакоскопия слева, биопсия легкого (рис. 6). При исследовании биоптата обнаружены гифы грибов, что соответствует микотическим абсцессам легких.
Анализируя полученный нами опыт оперативных диагностических вмешательств, считаем, что ранняя инвазивная диагностика неясных патологических процессов в легких и плевре способствует точной морфологической верификации диагноза и во многих случаях, также является окончательным методом лечения. Выбранная тактика позволяет уменьшить сроки диагностики, лечения данной категории пациентов.
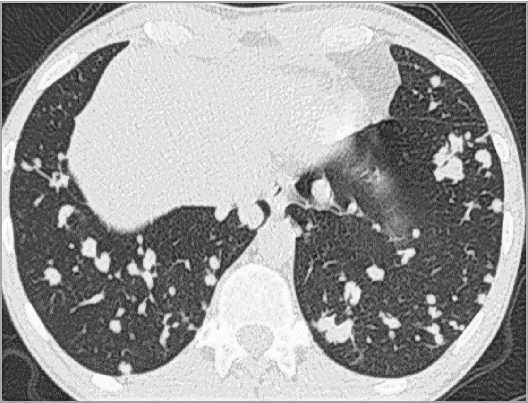
Рис. 5. Диссеминация в легких у больного с ВИЧ-инфекцией. МСКТ
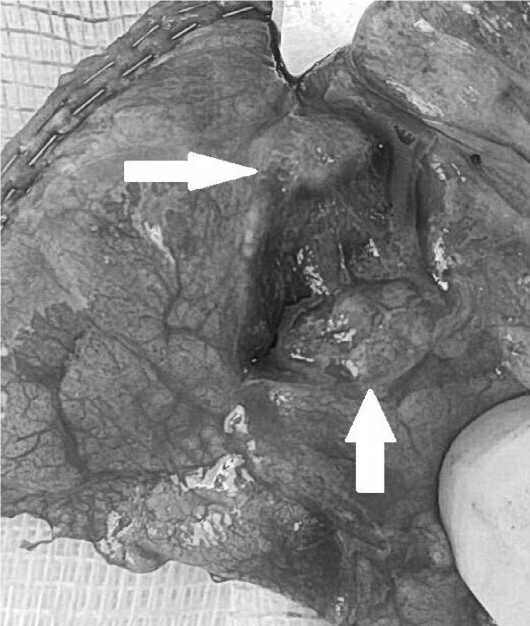
Рис. 6. Макропрепарат — фрагмент S6 с патологическом образованием
Заключение
Отсутствие типичных клинико-рентгенологических проявлений, недостаточная информативность лабораторных и других неинвазивных методов диагностики у ряда больных с патологическими изменениями со стороны органов грудной клетки требует более активных действий с применением торакальных вмешательств, что позволяет достоверно снизить сроки госпитализации, продолжительность лечения и смертность.
Использование хирургических методов в диагностике заболеваний органов грудной клетки является безопасным, эффективным и не приводит к значительному числу осложнений и летальности среди больных ВИЧ-инфекцией вне зависимости от исходного иммунного статуса. При этом решение вопроса о целесообразности оперативного вмешательства в большей степени зависит от необходимости верификации диагноза с целью назначения адекватного лечения, нежели от степени иммунодефицита.
Лучевые методы диагностики и анализы плевральной жидкости нередко не дают ответа о природе изменений на плевре. Низкая специфичность активности АДА у больных с ВИЧ-инфекцией, невысокая выявляемость возбудителя в экссудате позволяет считать торакоскопию с биопсией единственным надежным методам диагностики плеврита, несущей также лечебный санационный характер. При использовании тест-системы T-SPOT®.TB определено, что анализ плевральной жидкости позволяет повысить клиническую чувствительность тест-системы до 91,3% (95%ДИ 83,8-95,5%) по сравнению с анализом периферической крови (83,7%, 95%ДИ 74,8-89,75; р=0,04). Прогностическая ценность отрицательного результата исследования в 1,3 раза выше при использовании плевральной жидкости по сравнению с исследованием периферической крови. Результаты лабораторного теста при исследовании периферической крови и плевральной жидкости согласованы, диагностическая эффективность и специфичность теста равноценны (κ=0,6; p=0,005). Частота положительных результатов теста среди больных с плевральным выпотом туберкулезной этиологии не зависит от ВИЧ-статуса пациента.
Список литературы Торакоскопические методы диагностики заболеваний респираторной системы у пациентов с ВИЧ-инфекцией
- Васильева И.А., Белиловский Е.М., Борисов С.Е., Стерликов С.А., Синицын М.В. Туберкулез, сочетанный с ВИЧинфекцией, в странах мира и Российской Федерации. Туберкулез и болезни легких. 2017. №9 (25). С. 8-18.
- Шевченко Ю.Л., Аблицов Ю.А., Ветшев П.С., Кашеваров С.Б., Василашко В.И., Аблицов А.Ю., Орлов С.С., Травин Н.О. Видеотехнологии в торакальной хирургии. Альманах клинической медицины. 2007. № 16. С. 214 - 216.
- Барчук А.С., Лемехов В.Г., Клименко В.Н., Горохов Л.В. Значение видеоторакосокпии в диагностике новообразований органов средостения. Вопросы онкологии. 1999. № 3. С. 298-301.
- Жарахович И.А. Биопсия в диагностике заболеваний органов дыхания. Хирургия. 1974. № 8. С. 71-76.
- Luo Q., Han Q., Chen X., Xie J., Wu L., Chen R. The diagnosis efficacy and safety of video-assisted thoracoscopy surgery (VATS) in undefined interstitial lung diseases: a retrospective study. J. Thorac. Dis., 2013, 5(3). pp. 283-288. DOI: 10.3978/j.is-sn.2072-1439.2013.04.12
- Дмитриева Л.И., Шмелев Е.И., Степанян И.Е., Апаев А.Т. Лучевая диагностика интерстициальных заболеваний легких. Вестник рентгенологии и радиологии. 2000. № 2. С. 9-17.
- Котив Б.Н., Чуприна А.П. Видеоторакоскопия в дифференциальной диагностике и лечении периферических образований легких. Вестник национального медико-хирургического центра им. Н. И. Пирогова. 2012. Т. 7. № 2. С. 18-21.
- Bensard D.D., Mclntyre Jr. R.C., Waring B.J., Simon J.S. Comparison of videothoracoscopic lung biopsy to open lung biopsy in the diagnosis of interstitial lung disease. Chest., 1993, 103, pp. 765-70.
- Baughman RP. Pulmonary sarcoidosis. Clin Chest Med., 2004, Sep, № 25(3), рр. 521-30.
- Fibla J.J., Molins L., Blanco A. Video-assisted thoracoscopic lung biopsy in the diagnosis of interstitial lung disease: a prospective, multi-center in 224 patients. Archivos de Bronconeumologia, 2012, 48, pp. 81-85.
- Корнев Б., Попова Е., Коган Е. Поражение легких при системных заболеваниях соединительной ткани. Врач. 2000. № 9. С. 22-25.
- Жестков К.Г., Воскресенский О.В., Фурса Е.В., Вирский Н.Ю. Торакоскопия и мини-инвазивная хирургия туберкулеза. Тихоокеанский медицинский журнал. 2002. № 2. С. 13-15.
- Клименко В.Н., Барчук А.С., Лемехов В.Г., Щербаков A.M. Видеоторакоскопия в диагностике и лечении новообразований легкого, средостения и плевры. Вопросы онкологии. 2002. № 3. С. 371-376.


