Тотальное эндопротезирование при диспластическом коксартрозе
Автор: Тугизов Бунд Эсанбоевич, Хамраев Алишер Шахобович, Хамраев Шахоб Шамсиевич, Нуримов Гайрат Кадамбоевич
Журнал: Гений ортопедии @geniy-ortopedii
Рубрика: Оригинальные статьи
Статья в выпуске: 2, 2013 года.
Бесплатный доступ
Цель исследования. Оценка эффективности тотального эндопротезирования тазобедренного сустава у больных с диспластическим коксартрозом. Материалы и методы. Анализируются результаты лечения 103 больных с диспластическим коксартрозом. Средний срок наблюдения составил 5,1 года. Результаты. При оценке результатов лечения по методу Harris выявлено 76,2 % отличных и хороших исходов. Заключение. Успех тотального эндопротезирования тазобедренного сустава, особенно при явлениях дисплазии, зависит от стабильности ацетабулярного и феморального компонентов эндопротеза при правильных их анатомических соотношениях. Правильные анатомические соотношения можно достигнуть только реконструктивными костно-пластическими вмешательствами в области вертлужной впадины и проксимального конца бедренной кости.
Диспластический коксартроз, тотальное эндопротезирование тазобедренного сустава, асептическая нестабильность
Короткий адрес: https://sciup.org/142121664
IDR: 142121664
Total hip replacement for dysplastic coxarthrosis
Purpose. To evaluate the effectiveness of total hip replacement in patients with dysplastic coxarthrosis. Materials and Methods. The results of treatment of 103 patients with dysplastic coxarthrosis analyzed. Mean follow-up – 5.1 years. Results. When assessing the results according to Harris 76.2 % of excellent and good outcomes revealed. Conclusion. The success of total hip replacement, especially in case of dysplasia, depends on the stability of implant acetabular and femoral components with their correct anatomical relations. The latters can only be achieved using reconstructive osteoplastic interventions in the area of acetabulum and proximal femoral end.
Текст научной статьи Тотальное эндопротезирование при диспластическом коксартрозе
Недоразвитие вертлужной впадины становится основной причиной развития прогрессирующей патологии тазобедренного сустава, именуемой как диспла-стический коксартроз. Патология эта занимает особое место среди ортопедических заболеваний в связи с широким диапазоном пациентов, нуждающихся в хирургическом лечении - от детей до пожилого возраста. Удельный вес диспластического коксартроза, по литературным данным, составляет 40-87 % от общей патологии тазобедренного сустава [1]. Учитывая, что развитие артроза на фоне дисплазии тазобедренного сустава неизбежно, это побуждает продолжать поиски решения методов лечения данной патологии. У основной группы этих больных восстановление опорной и двигательной функции нижней конечности возможно только эндопротезированием тазобедренного сустава [2]. Однако возникает немало трудностей для достижения стабильной установки чаши в недоразвитую впадину [3]. Важным моментом эндопротезирования является то, что патологические анатомические взаимоотношения при диспластическом коксартрозе требуют дифференцированного подхода при имплантации компонентов эндопротеза [4]. При эндопротезировании тазобедренного сустава, несмотря на совершенствование технологии оперативного вмешательства, качества материалов для изготовления имплантатов и их дизайна [5, 12, 13, 14], частота асептической нестабильности протеза довольно высока [12, 14].
МАТЕРИАЛЫ И МЕТОДЫ
В РСЦХСиК по поводу диспластического кок-сартроза оперировано 103 больных на 109 суставах, которым имплантирован эндопротез тазобедренного сустава. Женщин было 72 %, мужчин 28 %. Возраст -ной диапазон составил от 20 до 72 лет (в среднем 40,2±0,7 года). У 6 пациентов замена сустава произведена с обеих сторон (табл. 1).
Для оценки степени дисплазии тазобедренного сустава использовалась классификация Growe [9], согласно которой проксимальное смещение головки бедренной кости на расстояние менее 10 % высоты таза (менее 50 % высоты головки) соответствует I степени дисплазии, на расстояние 10-15 % высоты таза (50-75 % высоты головки) – II степени, на расстояние 15-20 % высоты таза (75-100 % высоты головки) – III степени, на расстояние более 20 % высоты таза (более 100 % высоты головки) – IV степени (табл. 2).
Таблица 1
Распределение больных по возрасту
|
Возраст на момент операции |
Число больных |
|
20-29 |
2 |
|
30-39 |
8 |
|
40-49 |
9 |
|
50-59 |
15 |
|
60-69 |
36 |
|
70-79 |
31 |
|
80-≤ |
2 |
Таблица 2
Распределение больных по классификации Growe
|
Степень |
Число больных |
|
I степень |
37 |
|
II степень |
45 |
|
III степень |
14 |
|
IV степень |
7 |
|
Итого |
103 |
На рентгенограммах больных c диспластическим коксартрозам наблюдались краевой склероз, пологость крыши вертлужной впадины (уменьшение угла вертикального наклона вертлужной впадины и угла Виберга), грибовидная деформация головки бедренной кости с кистозными очагами и асептическим некрозом. У больных, долгое время пользовавшихся костылями, на фоне дегенеративно-дистрофических изменений наблюдался остеопороз бедренной кости и атрофия мышц пораженной нижней конечности. Доминирующая часть больных состояла на учете у ортопедов с детства. Они регулярно получали курсы консервативного лечения, 11 ранее были подвержены оперативному вмешательству (открытые вправления, опорные остеотомии Шанца, межвертельные остеотомии, формирование крыши вертлужной впадины). Вследствие недоразвития вертлужной впадины у этих пациентов наблюдался подвывих или вывих головки бедренной кости. Сопутствующая приводяще-сгибательная контрактура и ограничение движений в тазобедренном суставе затрудняли у них передвижение, походка была «утиной». У больных с односторонним поражением имелась асимметрия длины конечностей от 1 до 9 см.
Для замены сустава использовали эндопротезы BIOMET – 8, Герчева – 33, Ричардса – 9, De Puy – 42, Howmedica – 16, гибридные конструкции (в 9 случаях), 34 протеза цементной фиксации, 66 - безцемент-ной фиксации.
В предоперационном периоде и после операции пациентов распределяли по категориям в соответствии с системой Merle d’Aubigne и Postel в модификации Charnley [10] (табл. 3).
Техника операции
Операции эндопротезирования тазобедренного сустава выполняли в положении на боку, под общей анестезией (88 больных), комбинированной общей и спинномозговой (12) или перидуральной (9). В целях обеспечения минимальной травматичности уже атрофированных мышц области тазобедренного сустава оптимальным сочли доступ Хардинга, где вероятность сохранения кровоснабжения и иннервации мышц капсуло-связочного аппарата тазобедренного сустава и проксимального отдела бедра максимальна. Доступ заключается в субпериостальном отсепаровывании от передней поверхности большого вертела боковой широкой мышцы бедра и средней ягодичной мышцы единым блоком. При интраоперационном исследовании вертлужной впадины уточняли ее глубину, ориентацию относительно сагиттальной плоскости тела, состояние крыши и задней стенки. При I и II стадии дисплазии чашку эндопротеза возможно установить несколько выше истинного центра впадины с возможным использованием нескольких спонгиозных винтов для получения более надёжной первичной стабильности. Если объем непокрытой ко- стью чашки составляет 30-35 % и больше, необходимо использовать костную пластику крыши впадины. При III стадии дисплазии головка бедра находится в положении подвывиха. В этой ситуации формируется ложная впадина, которая связана с истинной. Ложная впадина, мелкая, вертикально направленная и вытянутая сверху вниз, с большим дефектом задней стенки. В такой ситуации мы устанавливали чашку выше истинной впадины с применением костной пластики. Особые трудности во время операции представляет IV стадия дисплазии. Головка бедра вывихнута полностью и упирается в крыло подвздошной кости. В этих случаях (4 пациента) готовили место для чашки эндопротеза в ложной впадине путем углубления в губчатой кости. Кость в истинной впадине остаётся сохраненной для последующих ревизионных операций, и нет необходимости выполнять остеотомию бедренной кости для её укорочения. Несмотря на III-IV степень дисплазии тазобедренного сустава по Growe [9], чашку эндопротеза стремились установить по возможности соответствующему расположению, так как восстановление центра вращения головки, адекватного физиологическому, обеспечивает оптимальные условия функционирования всего пояса нижней конечности и самого имплантата. У 13 больных с III-IV степенью дисплазии тазобедренного сустава по Growe эндопротезирование произведено в два этапа, где вначале выполнена аутокостная пластика крыши вертлужной впадины из крыла подвздошной кости на мышечной ножке и втором этапом само эндопротезирование. В 4 (II стадия дисплазии) случаях установленная чашка под углом 430 выступила своей 1/3 частью за пределы впадины. У этих больных выполнена пластика крыши вертлужной впадины костным цементом с армированным основанием. При фиксации чашки использовали 1-3 спонгиозных винта, недоввинченных в тазовую кость на 4-5 мм, которые заливали костным цементом.
Наблюдения показали, что у большей части больных с дисплазией тазобедренного сустава чрезмерно выражена антеверзия шейки и гипоплазия бедренной кости. В связи с этим ориентацию бедренного компонента эндопротеза проводили по горизонтальной плоскости и часто использовали круглые ножки (типа Вагнера) малого размера с латерализированной шейкой, что облегчает процесс вправления бедренного компонента в чашку. С целью облегчения низведения и вправления головки, декомпрессии и снижения трения компонентов, а также уменьшения давления между имплантатом и костью производили субпериостальное отсепаровыва-ние m. iliopsoas у места прикрепления к малому вертелу (№ IAP 20100081). Для устранения же приводящей контрактуры выполнялась подкожная тенотомия приводящих мышц бедра. После тенотомии этих мышцы удалось низведение бедра на 2-3 см.
Таблица 3
Распределение больных по категориям Merle d’ Aubigne и Postel в модификации Charnley
|
Время обследования |
Категория по Charnley |
Число операций эндопротезирования |
Боль Функция Объем движений |
||
|
баллы |
|||||
|
А |
69 |
2,7 |
2,9 |
2,4 |
|
|
До операции |
В |
25 |
2,6 |
2,0 |
2,7 |
|
С |
15 |
2,4 |
2,2 |
2,3 |
|
|
А |
55 |
5,6 |
5,0 |
5,4 |
|
|
После операции |
В |
12 |
5,4 |
5,0 |
5,5 |
|
С |
9 |
5,6 |
5,3 |
5,2 |
|
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
Оценка результатов проводилась через 3, 6, 12 месяцев после операции, далее ежегодно. При контрольном обследовании выполнялась рентгенография таза в прямой проекции и оперированного сустава в проекции Лаунштейна (рис. 1). Функциональные результаты оценивалась по системам Harris [11].
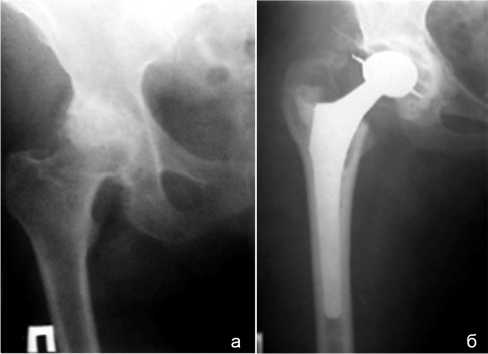
Рис. 1. Рентгенограммы тазобедренного сустава больного с диспластическим коксартрозом: а – до операции, б – через 4 года после тотального эндопротезирования правого тазобедренного сустава имплантатом “Howmedica” с цементной фиксацией
Рентгенологическая оценка цементной мантии проводилась по системе Barrack и соавт. [7], включающей 4 категории (A, B, C, D): категория А – равномерное и полное заполнение рентгеноконтрастным цементом пространства костномозгового канала вокруг ножки эндопротеза; категория В – наличие незначительных дефектов на границе «цемент – кость»; категория С – просветление рентгеновского изображения на границе «цемент – кость» протяженностью от 50 до 99 % или неполная мантия; категория D – просветление до 100 % или отсутствие цемента в области верхушки ножки.
Оценка динамики рентгенологической плотности на границах «металл – цемент», «цемент – кость» проводилась по системе Gruen [10] в 7 зонах вокруг ножки эндопротеза (рис. 2).
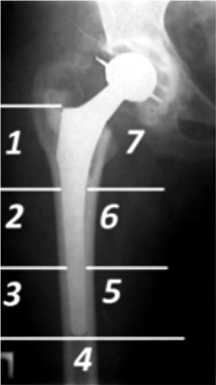
Рис. 2. Оценка состояния бедренного компонента по системе Gruen
Состояние ацетабулярного компонента оценивалось по De Lee и Charnley [8] (рис. 3). Срок наблюдения больных составил от 3 до 140 месяцев. Отдаленные результаты изучены у 79 из 103 пациентов (86 суставов).
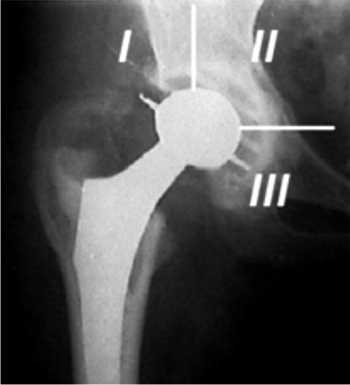
Рис. 3. Оценка состояния ацетабулярного компонента по системе De Lee и Charnley
Функциональная оценка. На момент осмотра из 79 пациентов 68 были социально реабилитированы, бытовая и трудовая активность восстановлена на удовлетворяющем их уровне. Оценка по Harris у них составила 97,3 балла. У остальных 11 пациентов активность ограничена, 4 из них большую часть времени вынуждены находиться в сидячем положении. Средняя оценка по Harris составила 68,3 балла.
Рентгенологическая оценка. Рентгенометрия выполнена по снимкам в прямой и аксиальных проекциях у 79 больных из 103 оперированных (86 сустава). По системе Barrack и соавт. [7] большинство эндопроте-зированных суставов (55) соответствовали категории В. К категории А отнесены 34 сустава. В 82 %случаев отмечена варусная или вальгусная инклинация ножки не более 3о. Линия просветления во всех трех зонах на границе «цемент – кость» вокруг чашки обнаружена у 6 пациентов.
Из 103 оперированных по поводу диспластическо-го коксартроза у 13 больных выполнена ревизия области эндопротеза в сроки от 3 до 15 лет. Причем, у 4 больных реэндопроттезирование выполнено дважды. В 6 случаях произведена замена ножки эндопротеза (эндопротез Герчева), в 5 случаях – замена чашки эндопротеза (эндопротез Герчева). В 5 случаях – замена обоих компонентов. При протрузии чашки эндопротеза реимлантация выполнялась с костной пластикой дна впадины аутотрансплантатом, взятым из гребня подвздошной кости.
Немало технических хлопот возникает при низведении оперируемой конечности при III-IV степени дисплазии тазобедренного сустава по Growe. Насильственное вправление чревато тем, что при этом увеличивается давление головки эндопротеза на впадину, нарушается пространственная ориентация компонентов эндопротеза, ускоряется развитие асептической нестабильности компонентов эндопротеза, кроме того, происходит напряжение передней группы мышц, обусловливая резкое ограничение сгибания в коленном суставе. Для устранения или хотя бы уменьшения подобных негативных явлений необходимо выполнять субпериостальное отсепаровывание m.iliopsoas у места прикрепления к малому вертелу и подкожную тенотомию приводящих мышц бедра. При этом появляется возможность устранения укорочения больной конечности, уменьшения компрессионного компонента, профилактики асептической нестабильности компонентов эндопротеза, уменьшение износа трущихся поверхностей. При эндопротезировании тазобедренного сустава у больных с диспластическим коксартрозом существуют следующие неблагоприятные условия, которые отрицательно сказываются на прочности фиксации компонентов имплантата: дефекты бедренной кости и вертлужной впадины; отсутствие стенок вертлужной впадины; изгиб костномозгового канала; сужение проксимального отдела бедренной кости. Наличие вышеуказанных анатомических вариаций становится причиной укорочения конечности и смешения центра вращения сустава. При этом необходимо планировать установку вертлужного компонента с совпадением центра вращения эндопротеза с центром вращения сустава. Как мы видим, при эндопротезировании тазобедренного сустава в условиях дисплазии возникают две проблемы: значительные изменения в биомеханике тазобедренного сустава и несоответствие формы и размеров обычных имплантатов форме и размерам вертлужной впадины и бедренной кости пациента.
Необходимо отметить, что успех тотального эндопротезирования тазобедренного сустава, особенно при явлениях дисплазии, зависит от стабильности ацетабулярного и феморального компонентов эндопротеза при правильных их анатомических соотношениях. Правильные анатомические соотношения порой можно достигнуть только реконструктивными костно-пластическими вмешательствами в области вертлужной впадины и проксимального конца бедренной кости. Среди них важную роль играет восстановление уровня ротации головок по плоскостям. При этом достигается не только низведение бедра и декомпрессия сустава, которые способствуют устранению разрыва по линии Шентона и восстановлению длины конечности, но и нормализуют мышечный баланс, который усиливает отводящее, разгибающее и внутренне-ротирующее влияние ягодичных мышц.
ВЫВОДЫ
-
1. В целях декомпрессирующей мобилизации тазобедренного сустава при низведении бедренной кости необходимо выполнить субпериостальное от-сепаровывание m. iliopsoas у места прикрепления к малому вертелу и подкожную тенотомию приводящих мышц бедра.
-
2. При наличии дефектов вертлужной впадины необходима реконструктивная операция до или в момент
-
3. При установлении чашки в диспластичную впадину необходимо добиваться первичной стабильности тазового компонента эндопротеза.
-
4. При эндопротезировании тазобедренного сустава необходимо планировать установку компонентов эндопротеза с совпадением центра вращения эндопротеза с центром вращения сустава.
эндопротезирования.


