Тотальный аганглиоз толстого кишечника у глубоко недоношенного ребенка
Автор: Малюжинская Н.В., Петрова И.В., Нищенкова В.М.
Журнал: Волгоградский научно-медицинский журнал @bulletin-volgmed
Рубрика: Случай из практики
Статья в выпуске: 4 (60), 2018 года.
Бесплатный доступ
В данной статье описан клинический случай тотального аганглиоза толстого кишечника у недоношенного ребенка. Изучение особенностей диагностики данной патологии на конкретном примере показывает важность своевременной постановки диагноза в целях сокращения сроков лечения и реабилитации недоношенных детей. Применение гистохимического исследования биоптатов толстого кишечника является одним из ключевых звеньев в процессе диагностики тотального аганглиоза, позволяющее с высокой точностью верифицировать данную патологию еще в неонатальном периоде.
Новорожденные, недоношенные, болезнь гиршпрунга, тотальный аганглиоз, некротический энтероколит, гистохимическое исследование, биопсия толстого кишечника
Короткий адрес: https://sciup.org/142222514
IDR: 142222514 | УДК: 616-053.32
Total colonic aganglionosis in extremely premature infant
The article describes the clinical case of total colonic aganglionosis in a premature infant. The study of the diagnosis characteristics this pathology with specific example is demonstrating the importance of duly determination diagnosis with the aim of decrease term of treatment and rehabilitation in premature infants. The use of histochemical biopsy of large intestine is one of the key elements in the process of diagnosing total colonic aganglionosis, which allow to confirm a diagnosis this pathology still in the neonatal period.
Текст научной статьи Тотальный аганглиоз толстого кишечника у глубоко недоношенного ребенка
Болезнь Гиршпрунга – это врождённый дефект толстой кишки, характеризующийся агенезией ганглиев подслизистого и мышечнокишечного нервных сплетений. По данным зарубежных публикаций, частота возникновения данного порока варьирует от 1:2000 до 1:30 000 к общему числу новорожденных [4]. У мальчиков заболевание встречается в 5 раз чаще, чем у девочек. В зависимости от протяженности зоны аганглиоза выделяют четыре варианта болезни Гиршпрунга: тотальный аганглиоз толстого кишечника, тотальный кишечный аганглиоз, аган-глиоз ультракороткого дистального сегмента, аганглиоз проксимального сегмента. Частота встречаемости различных форм заболевания зависит от протяженности зоны аганглиоза. Случаи с коротким сегментом встречаются в 80 % случаев от общего числа. Остальные 20 % наблюдений приходятся на тотальный аганглиоз толстой кишки, при котором аганглионарная зона распространяется не более чем на 50 см проксимальнее илеоцекального клапана, и тотальный аганглиоз кишечника (синдром Зульцера-Вильсона), при котором аганглионарный участок может распространяться вплоть до дуоденоеюнального перехода [3]. Патогенез данного заболевания связан с нарушением миграции нейробластов из вагусного нервного гребешка в толщу кишечной стенки между 5-й и 12-й неделями эмбриогенеза. В настоящее время подобный патогенетический механизм объединен общим названием «нейрокристопатии». Чем раньше прекращается миграция нейробластов, тем длиннее аганглионарный сегмент. На месте ганглиев определяются лишь нервные волокна и мелкие глиальные клетки. Накопление ацетил-холинэстеразы в слизистой оболочке наряду с отсутствием медиаторов, обеспечивающих тор- мозящий эффект в кишечной стенке, вызывает стойкий спазм, который служит патогенетическим признаком болезни Гиршпрунга. Нарушение миграции нейробластов может быть следствием повреждающего воздействия различных внешних факторов (гипоксии, инфекций, химических, радиационных).
Клиническая картина тотального аганглиоза толстого кишечника у недоношенных детей сочетается с признаками поражения других органов и систем, возникающих на фоне незрелости, малого срока гестации и особенностей адаптации в неонатальном периоде [1, 2].
ЦЕЛЬ РАБОТЫ
Изучение особенностей диагностики тотального аганглиоза толстого кишечника у глубоконедоношенного ребенка.
МЕТОДИКА ИССЛЕДОВАНИЯ
В работе приведено описание клинического случая тотального аганглиоза толстого кишечника у недоношенного ребенка, проходившего лечение в отделении реанимации и интенсивной терапии новорожденных.
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯИ ИХ ОБСУЖДЕНИЕ
Мальчик от 1-й беременности, самостоятельных преждевременных родов на сроке 26– 27 недель. Родился первым от монохориальной диамниотической двойни, второй плод погиб антенатально.
При рождении состояние ребенка тяжелое, за счет дыхательной недостаточности, неврологических и метаболических нарушений, на фоне тяжелой асфиксии, крайней степени морфо-функциональной незрелости. Вес при рождении – 850 г., рост – 35 см, оценка по шкале Апгар – 3/5/6 баллов, заинтубирован в родзале. Пробная энтеральная нагрузка была проведена на вторые сутки жизни, в объеме соответствующем минимальному трофическому. Самостоятельного отхождения мекония в первые сутки не было.
Со вторых суток жизни при осмотре отмечалось расширение венозной сети передней брюшной стенки, умеренное вздутие живота, болезненность при пальпации. Стул скудный, с комочками слизи, на 3-и сутки жизни после очистительной клизмы.
В течение первых 7 суток энтеральное питание осуществлялось в минимальном объеме (11 мл/кг/сут.) с трофической целью, проводилось полное парентеральное питание. При увеличении энтеральной нагрузки на 12-е сутки жизни возникли частные эпизоды срыгиваний, застойное отделяемое по орогастральному зонду, прогрессирующее вздутие живота, гипоперистальтика. На обзорной рентгенограмме органов брюшной полости – пневматоз петель кишечника (рис. 1).
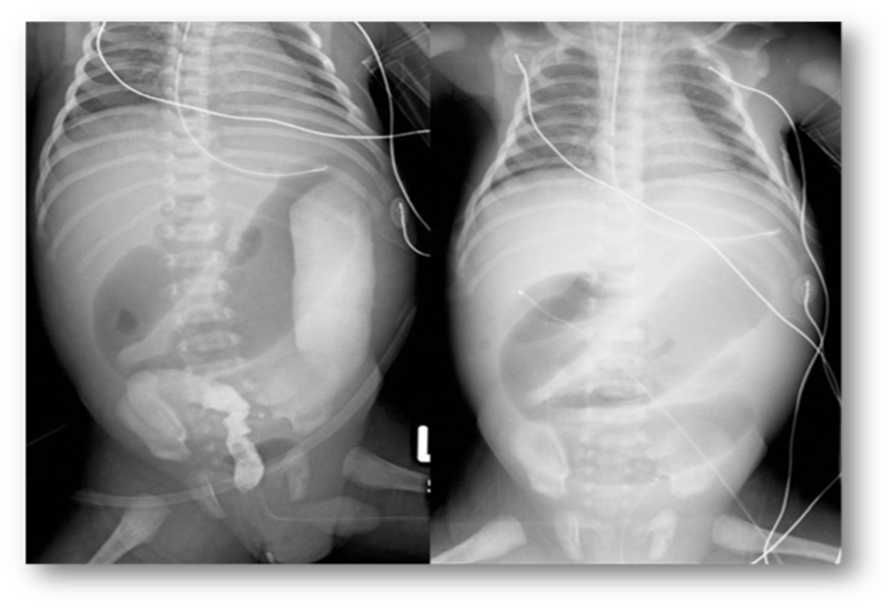
Рис. 1. Рентгенограмма органов брюшной полости – пневматоз петель кишечника
На фоне динамического пареза кишечника на 18-е сутки возникла острая задержка мочи, был установлен мочевой катетер. По данным ультразвукового исследования органов брюшной полости: в левой подвздошной области свободной жидкости до 3 мм, и до 4 мм между петлями кишечника. При лапароцентезе по дренажу из брюшной полости эвакуировано 15 мл мутного экссудата желтого цвета. Поставлен клинический диагноз: Некротический энтероколит. Энтеральное питание было отменено, проведена декомпрессия желудка, назначена антибактериальная и иммунокорректирующая терапия.
На 23-е сутки жизни – состояние с отрицательной динамикой: нарастание симптомов низкой кишечной непроходимости, метаболических нарушений. В экстренном порядке проведена операция: лапаротомия, двойная энтеростомия по Микуличу с выведением илеостомы, санацией, дренированием брюшной полости. В результатах гистологического исследования биоптатов стенки толстого кишечника – ганглиозных клеток межмышечного и подслизистого слоев не обнаружено. Поставлен клинический диагноз: Тотальный аганглиоз толстого кишечника.
Динамика состояния ребенка в послеоперационном периоде была нестабильна. В раннем послеоперационном периоде, в течение первых 7 суток от момента операции, состояние ребенка было тяжелым, аускультативно перистальтика не выслушивалась, ребенок находился на полном парентеральном питании. В клиническом анализе крови – умеренный лейкоцитоз. В биохимическом анализе крови: увеличение концентрации общего билирубина за счет прямой фракции (34 %), повышение АлАТ, АсАТ; СРБ. Была изменена схема антибактериальной терапии, назначен курс гепатопротекторной терапии. В позднем послеоперационном периоде (с 8-го дня после операции) энтеральное пита- ние проводилось адаптированной молочной смесью в объеме, соответствующем минимальному трофическому, далее до 15-х суток разовый объем был постепенно увеличен до 10 мл. На 16-е сутки от момента оперативного вмешательства, в ответ на повышение разового объема энтеральной нагрузки до 12 мл, появилось застойное отделяемое по орогастральному зонду, вздутие живота. Энтеральное питание было отменено, проведена смена антибактериальной терапии. В последующие дни состояние ребенка имело положительную динамику. В возрасте 57 суток мальчик был переведен из хирургического стационара в отделение реанимации новорожденных (ОРИТН) детской больницы с клиническим диагнозом: Поздний сепсис новорожденных. Острая врожденная низкая кишечная непроходимость, тотальный аганглиоз толстого кишечника.
На момент переводаотмечалось тяжелое состояние, ребенок находился на аппаратной ИВЛ. При физикальном обследовании – умеренное вздутие живота, ослабление перистальтики. Вес ребенка – 1224 г., дефицит массы тела – 14,4 %. Объем энтеральной нагрузки в течение первых 18 суток пребывания ребенка в отделении реанимации соответствовал минимальному трофическому (по 8 мл 8 р/сут.). В дальнейшем проводилось постепенное наращивание энтеральной нагрузки. В возрасте 6 месяцев мальчик был переведен из ОРИТН в отделение по выхаживанию недоношенных детей. Учитывая дефицит массы тела (15 %), ребенок дополнительно получал частичное парентеральное питание; наращивание энтеральной нагрузки переносил удовлетворительно, были введены прикормы.
Динамика темпов наращивания массы тела ребенка с рождения до 8 месяцев представлена на рис. 2.
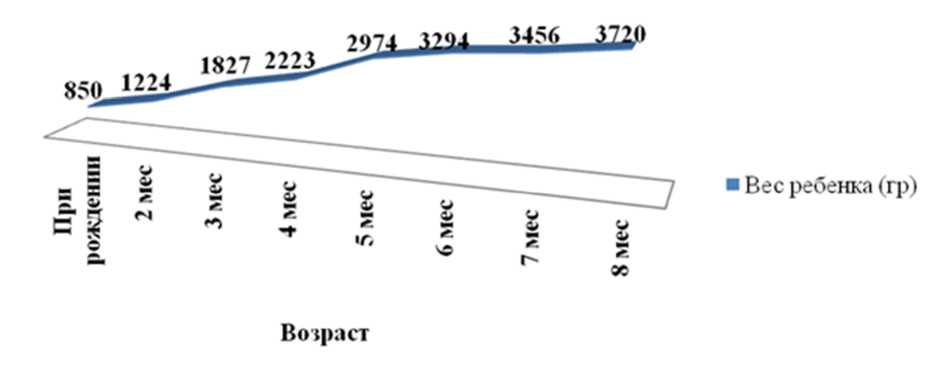
Рис. 2. Динамика темпов наращивания массы тела
В возрасте 8 месяцев ребенок был переведен из отделения по выхаживанию недоношенных детей в детский дом с массой тела 3720 г., дефицитом массы тела – 26 %.
ЗАКЛЮЧЕНИЕ
Сочетание в клинике симптомов инфекционно-воспалительного процесса, гипоксически-ишемического поражения ЦНС на фоне крайней степени морфо-функциональной незрелости ребенка затруднили своевременную диагностику заболевания. В приведенном клиническом примере у пациента наблюдалась картина некротического энтероколита с острым течением, отличить которую от энтероколита на фоне тотального аганглиоза толстого кишечника только на основании данных осмотра, клинической картины и неинвазивных методов диагностики не представлялось возможным. Проведение гистохимического исследования биоптатов толстого кишечника позволило установить не только отсутствие ганглиозных клеток в пред- ставленных участках, но и оценить протяженность аганглионарного сегмента.
Список литературы Тотальный аганглиоз толстого кишечника у глубоко недоношенного ребенка
- Морозов, Д. А. Диагностика и лечение болезни Гиршпрунга у детей в Российской Федерации, подготовка проекта федеральных клинических рекомендаций / Д. А. Морозов, Е. С. Пименова // Российский вестник детской хирургии, анестезиологии и реаниматологии. - 2018. - № 8 (1). - С. 6-12.
- Опыт диагностики и лечения пациентов с тотальным и субтотальным аганглиозом кишечника / А. И. Чубарова [и др.] // Российский вестник детской хирургии, анестезиологии и реаниматологии. - 2016. - Т. 6, № 2. - С. 26-27.
- Пороки развития кишечника у недоношенных, протекающие под маской некротического энтероколита / Ю. И. Кучеров [и др.] // Вопросы современной педиатрии. - 2015. - № 14 (2). - С. 300-304.
- Шелыгин Ю. А. Клинические рекомендации / Ю. А. Шелыгин // Колопроктология. - М.: ГЭОТАР-Медиа, 2015. - С. 50-51.


