Трансанальная эндоскопическая хирургия в лечении опухолей прямой кишки
Автор: Кит О.И., Геворкян Ю.А., Солдаткина Н.В., Гречкин Ф.Н., Харагезов Д.А.
Журнал: Злокачественные опухоли @malignanttumors
Рубрика: Медицинские науки
Статья в выпуске: 3 (10), 2014 года.
Бесплатный доступ
Актуальность. Для лечения доброкачественных и злокачественных опухолей прямой кишки применяется эндоскопическая электроэксцизия через колоноскоп, трансанальное удаление опухолей, а также и их трансабдоминальное удаление. Эти методы имеют как определенные преимущества и показания, так и ограничения и недостатки. Приоритеты современной онкологии в разработке органосохраняющих методов лечения привели к появлению метода трансанальной эндоскопической хирургии. Полный визуальный контроль и микрохирургическая техника обеспечивают возможность прецизионного удаления опухолей n-блоком с адекватными латеральными границами, с возможностью иссечения на всю толщину стенки кишки. Цель работы. Оценить результаты трансанального эндоскопического удаления опухолей прямой кишки.Материалы и методы. 46 больных, оперированных методом трансанальной эндоскопической хирургии по поводу аденом и начальных форм рака прямой кишки. Опухоли располагались на расстоянии от 3 до 13 см от зубчатой линии, их размер был от 1,2 до 5 см, у 85% опухолей было широкое основание. Полностенному удалению подвергались полипы прямой кишки (65%), удаление опухоли вместе с подлежащей мезоректальной клетчаткой осуществлялось при полипах с признаками малигнизации, начальном раке прямой кишки (35%). Послеоперационное патоморфологическое исследование у 15% больных в аденомах прямой кишки выявило участки аденокарциномы in situ. Результаты: Послеоперационные осложнения развились у 3 больных (6,5%). В 2 случаях возникла фебрильная температурная реакция. В 1 случае наблюдалось кишечное кровотечение, остановленное консервативными мероприятиями. Больные находятся под наблюдением от 3 месяцев до 2 лет. За время наблюдения рецидив опухоли прямой кишки выявлен у 2 больных (4,3%) через 10-14 месяцев после операции. Трансанальное эндохирургическое вмешательство на прямой кишке не оказало существенного влияния на функцию прямой кишки.Заключение. Описанные возможности позволяют рекомендовать данный метод к широкому внедрению в хирургическую практику. На основании полученных результатов можно заключить, что трансанальное эндоскопическое удаление опухолей вполне может стать методом выбора у больных с начальными формами рака прямой кишки.
Опухоли прямой кишки, трансанальная эндоскопическая микрохирургия
Короткий адрес: https://sciup.org/14045483
IDR: 14045483
Текст научной статьи Трансанальная эндоскопическая хирургия в лечении опухолей прямой кишки
Kit O. I., Gevorkyan Y. A., Soldatkina N. V., Grechkin F. N., Kharagezov D. A.
Среди всех заболеваний прямой кишки самыми распространенными являются доброкачественные и злокачественные опухоли, причем их частота имеет тенденцию к росту. Так, в настоящее время в России частота аденоматозных полипов и ворсинчатых опухолей прямой кишки составляет 10–15% от всех заболеваний прямой кишки, а рака прямой кишки — 45% среди всех опухолей кишечника. Актуальность вопроса доброкачественных опухолей прямой кишки обусловлена не только большой частотой распространения, но и высокой частотой их малигнизации. Проведенными фундаментальны- ми и клиническими исследованиями установлено, что большинство злокачественных опухолей прямой кишки возникает в аденоматозных полипах и ворсинчатых опухолях (Одарюк Т. С. и соавт., 2005). В 10,6% удаленных аденомах прямой кишки и в 27% удаленных ворсинчатых опухолей послеоперационное патоморфологическое исследование обнаруживает очаги малигнизации (Чер-никовский И. Л., 2008).
В недалеком прошлом для лечения опухолей прямой кишки используется эндоскопическая электроэкс-цизия через колоноскоп, метод трансанального удаления
Журнал «Злокачественные опухоли»
Локализованный рак прямой кишки
Таблица 1. Преимущества и недостатки основных методов лечения опухолей прямой кишки
|
Методы |
Преимущества |
Недостатки |
|
Эндоскопическая электроэксцизия через колоноскоп |
(Яицкий Н. А. и соавт., 2004; Черниковский И. Л., 2008; Шелыгин Ю. А. и соавт., 2013) |
(Сорокин Е. В., 2004; Захараш М. П., 2006; Шелыгин Ю. А. и соавт., 2011, 2013; Swanstrom L. L. et al., 1997 |
|
Трансанальное удаление опухолей |
Органосохраняющий характер вмешательства (Шелыгин Ю. А. и соавт., 2013) |
1. Метод ограничен опухолями вблизи аноректальной линии 1. Относительно большое число осложнений — 14,9%, 3. высокая частота рецидивов — 12–41,6% (Воробьев Г. И. и соавт., 2005; Васильев С. В. и соавт., 2007; Черниковский И. Л., 2008) |
|
Трансабдоминальные хирургические вмешательства |
Максимальный радикализм оперативного вмешательства, минимальное число рецидивов (Одарюк Т. С. и соавт., 2005; Кит О. И., 2013) |
(Temple L. K. et al., 2005; Wallner C. et al., 2008) |
опухолей и трансабдоминальное вмешательство при невозможности их малоинвазивного удаления. Эти методы имеют как свои показания и преимущества, так и недостатки (табл. 1).
Основным преимуществом эндоскопической элек-троэксцизии через колоноскоп и метода трансанального удаления опухолей прямой кишки является органосохраняющий характер вмешательства. При невозможности малоинвазивного удаления опухолей применяются трансабдоминальные вмешательства.
Несмотря на большую травматичность и худшие функциональные результаты, трансабдоминальные вмешательства являются стандартом хирургического лечения злокачественных опухолей прямой кишки. При этом частично или полностью удаляется прямая кишка, зачастую — вместе с запирательным аппаратом. Основными видами таких вмешательств являются передняя резекция, брюшно-анальная резекция и брюшно-промежностная экстирпация прямой кишки (Ptok H. et аl., 2007; De Graaf E. J. et аl., 2009). Совершенствование техники оперативных вмешательств, внедрение сшивающих аппаратов создали возможность выполнения низких передних резекций прямой кишки тем больным, которым ранее выполнялись брюшно-промежностные экстирпации, что позволило 40% больных избежать формирования постоянной колостомы (Одарюк Т. С. и соавт., 2005; Кит О. И., 2013). Внедрение низких передних резекций прямой кишки является бесспорным достижением онкохирургии, однако, удаление части прямой кишки с расстройством или утратой ее функции снижает функциональные результаты лечения (Temple L. K. et al., 2005; Wallner C. et al., 2008).
Органосохраняющие операции на прямой кишке позволяют избежать этих проблем, и приобретают особую актуальность в связи с тем, что начальные стадии рака прямой кишки не являются большой редкостью. Проведенные исследования показали, что результаты местного удаления начальных форм рака прямой кишки (Тis-1N0М0) сопоставимы с таковыми при брюшно-промежностных экстирпациях прямой кишки (Шелы- гин Ю. А. и соавт., 2011; Baatrup G. et аl., 2009; Bach S. P. et аl. 2009; You Y. N. et al. 2007) и позволяют снизить число осложнений (Lee W. et аl., 2003; Ptok H. et аl., 2007; You Y. N. et al. 2007; De Graaf E. J. et аl., 2009).
Приоритеты современной онкологии в разработке органосохраняющих методов лечения привели к разработке метода трансанальной эндоскопической хирургии профессором Buess G. и соавт. в 1983 г. (Buess G. et al., 1983). Усовершенствованный операционный ректоскоп со стереоскопической оптикой, обеспечивающий хороший обзор операционного поля, и микрохирургические инструменты позволили авторам успешно удалять новообразования нижне- и среднеампулярного отделов прямой кишки вместе с подслизистым слоем.
Дальнейшее применение метода показало, что полный визуальный контроль и микрохирургическая техника обеспечивают возможность прецизионного удаления опухолей любого отдела прямой кишки n-блоком, с адекватными латеральными границами по окружности стенки кишки, с возможностью иссечения на уровне подслизистого слоя, в пределах мышечного, а также на всю толщину стенки кишки (Buess G. et al., 1988; Ptok H. et аl., 2007; You Y. N. et al. 2007; De Graaf E. J. et аl., 2009).
Указанные преимущества делают метод трансанальной эндоскопической хирургии исключительным при полипах на широком основании, ворсинчатых опухолях и малигнизированных аденомах прямой кишки (Воробьев Г. И. и соавт., 2005; Bretagnol F. et аl., 2007; Lin G. L. et аl., 2007). Это объясняется не только тем, что трансанальная эндоскопическая техника позволяет обеспечить радикальность оперативного вмешательства (удаление опухоли в окружении здоровых тканей), адекватность (удаление близлежащих тканей должно свести к минимуму риски возникновения осложнений) и функциональность (сохранение или восстановление функции органа после операции). В этих ситуациях нет альтернативы органосохраняющего лечения, поскольку электроэксцизия таких опухолей через колоноскоп и трансанальное удаление затруднено и часто приводит
Таблица 2. Число послеоперационных осложнений при трансанальной эндоскопической микрохирургии
Преимуществами метода трансанальной эндохирургии является низкое число рецидивов после удаления полипов прямой кишки (около 8%) (Vorobiev G. I. et аl., 2006; Bretagnol F. et аl., 2007) и небольшое число послеоперационных осложнений (табл. 2).
Значимым преимуществом трансанальной эндоскопической хирургии является сохранение функционального состояния прямой кишки и ее запирательного аппарата, что позволяет сохранить качество жизни больного (Сорокин Е. В., 2004).
Возможность полностенного иссечения опухолей прямой кишки, располагающихся ниже уровня тазовой брюшины, с частью прилегающей мезоректальной клетчатки, позволила использовать метод трансанальной эндоскопической хирургии в органосохраняющем лечении начальных формах рака прямой кишки (Юдин И. В., 2007; Buess G. et al., 1991; Mentges B. et al., 1997).
После трансанальной эндоскопической резекции прямой кишки по поводу начальных форм рака частота рецидивов, естественно, выше, чем после стандартного оперативного вмешательства и может достигать 15,4% (табл. 3). Еще выше частота рецидивов при лимфо-венозной инвазии опухоли и глубокой инфильтрации подслизистого слоя стенки кишки (Stipa F. et аl., 2006; Ptok H. et аl., 2007; Baatrup G. et аl., 2009; Bach S. P. et аl. 2009; De Graaf E. J. et аl., 2009).
С целью снижения частоты рецидивов после трансанального эндохирургического удаления опухоли прямой кишки с эффектом проводится лучевую терапию, что позволило получить хорошие функциональные результаты, небольшое число осложнений и низкую частоту рецидивов (Черниковский И. Л., 2008).
Метод трансанальной эндомикрохирургии очень быстро зарекомендовал себя за рубежом как самостоятельный и эффективный способ лечения эпителиальных новообразований прямой кишки (Buess G. et al., 1988; Steele R. J. et al., 1996; Lezoche E. et аl., 2007). В России применение метода трансанальной эндоскопической хирургии началось гораздо позже. Однако в последние годы увеличилось число сообщений об успешном применении метода трансанальной эндохирургии в лечении опухолей прямой кишки (Денисенко В. Л., 2011; Пироговский В. Ю. и соавт., 2011; Шелыгин Ю. А. и соавт., 2011, 2013).
Метод трансанальной эндоскопической хирургии опухолей прямой кишки внедрен и в повседневную практику клиники ФГБУ «Ростовский научно-исследовательский онкологический институт» Минздрава РФ.
С 2012 г. методом трансанальной эндоскопической хирургии прооперировано 46 больных (22 мужчин и 24 женщины) в возрасте от 43 до 64 лет по поводу аденом и начальных форм рака прямой кишки.
Помимо стандартного клинико-лабораторного и инструментального обследования, больным выполнялось трансректальное ультразвуковое исследование, МРТ органов брюшной полости и малого таза для уточнения характера местного распространения опухоли прямой кишки и состояния регионарных лимфоузлов. Всем больным проводилось морфологическое исследование биопсийного материала.
Для трансанального эндоскопического удаления злокачественных опухолей прямой кишки пациентов отбирали по следующим критериям:
-
1) глубина инвазии стенки кишки опухолью не глубже мышечного слоя, при отсутствии признаков поражения параректальных лимфатических узлов, по данным эндоректального ультразвукового исследования и МРТ — Тis-2N0M0;
-
2) высокая степень дифференцировки опухоли — G1-G2;
-
3) локализация опухоли до 13 см от зубчатой линии;
-
4) диаметр опухоли не более 5 см;
-
5) экзофитный рост опухоли;
У больных, включенных в исследование, доброкачественные и злокачественные опухоли прямой кишки располагались на расстоянии от 3 до 13 см (8,6±3,5 см) от зубчатой линии, их размер колебался от 1,2 до 5 см (2,5±1,6 см), в 85% наблюдений опухоли располагались на широком основании. Опухоль локализовалась на задней стенке прямой кишки у 60% больных, на пе-
Таблица 3. Частота рецидивов опухолей прямой кишки при различных методах хирургического лечения:
|
Методы лечения |
Аденомы |
Рак |
|
Трансанальная эндоскопическая операция |
1,2–2,1% (Иотаутас В. и соавт., 2010; Пироговский В. Ю., 2011) 7,6–8% (Vorobiev G. I. et аl., 2006; Bretagnol F. et аl., 2007) |
рTis-Т 2N0М0 3,9% — 15,4% (Lee W. et аl., 2003; Lin G. I. et al., 2006; Lezoche E. et аl., 2007; Maslekar S. et аl., 2007) |
|
Резекция или экстирпация прямой кишки с тотальной мезоректумэктомией |
рТ 1N0М0–1,4% рТ 2N0М0–5,6–6,5% (Ptok H. et аl., 2007; Пироговский В. Ю., 2011) |
Локализованный рак прямой кишки
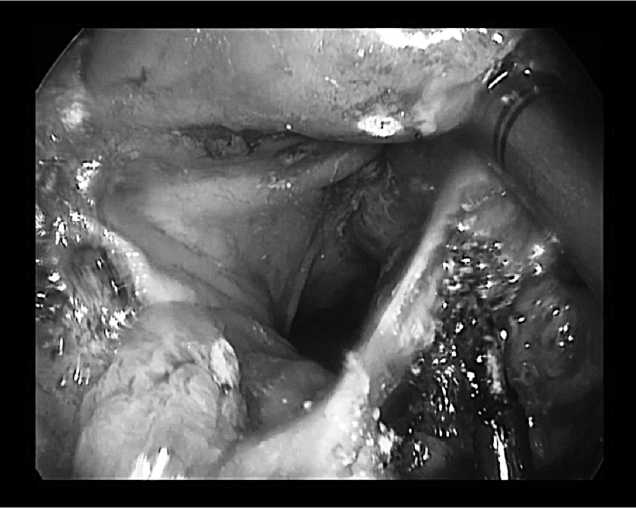
Рисунок 1. Иссечение стенки прямой кишки с опухолью
редней стенке — у 30% больных, на боковых стенках — у 10% больных.
Локализация опухоли по окружности кишечной стенки имела значение в расположении больного на операционном столе. Для обеспечения адекватной экспозиции при выполнении эндоскопических манипуляций использовали следующие способы укладки больного: на спине с разведенными в стороны ногами при расположении опухоли на задней стенке прямой кишки; в положении на животе при локализации опухоли на передней стенке прямой кишки; на стороне поражения при локализации опухоли на боковых стенках прямой кишки.
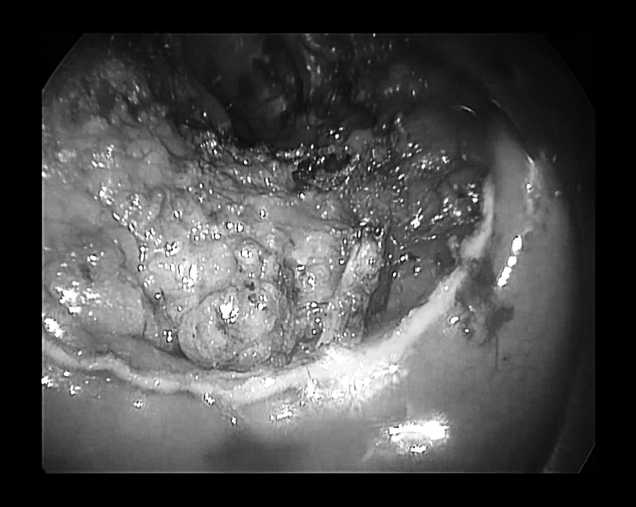
Рисунок 2. Вид прямой кишки после удаления препарата
Трансанальное эндоскопическое удаление опухолей прямой кишки проводили с помощью специального операционного ректоскопа производства фирмы КаrlStorz (Германия), адаптированного к стандартной лапароскопической стойке, с использованием приспособлений для его фиксации, инсуффлятора для нагнетания углекислого газа в прямую кишку и набора инструментов для эндоскопических манипуляций (высокочастотный электрокоагулятор, коагуляционные ножницы «Harmonic», зажимы для тканей, ножницы). Использование эндоскопического микроскопа позволяет достичь 5-и кратного увеличения изображения на широкоформатном экране и высокой степени его детализации. Манипуляции длинными параллельно расположенными инструментами осуществляются в условиях ограниченного пространства, что делает этот вид оперативного вмешательства технически достаточно сложным.
Иссечение стенки прямой кишки с опухолью производилось под визуальным контролем. Операцию начинали с маркировки границы иссечения стенки прямой кишки с опухолью электрокоагулятором, отступая от края доброкачественной опухоли не менее 5 мм, а при малигнизированных полипах и раннем раке прямой кишки — не менее 10 мм. В последующем производили иссечение участка стенки прямой кишки с опухолью в пределах здоровых тканей, рассекая всю толщу стенки прямой кишки коагуляционными ножницами «Harmonic». При этом зажимом захватывали стенку кишки с опухолью и приподнимали ее (рис.1).
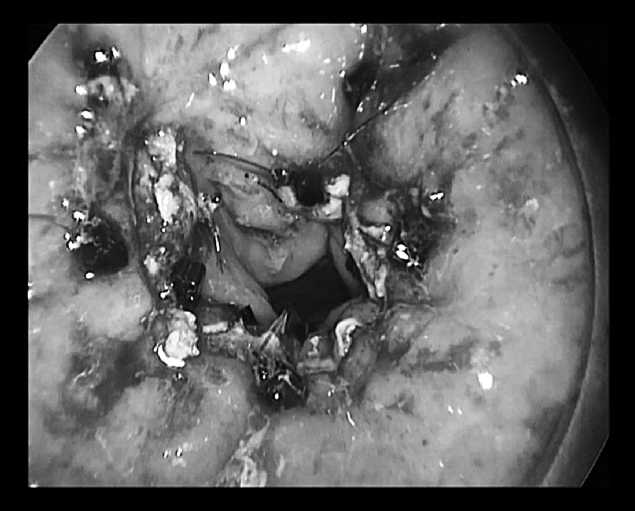
Рисунок 3. Дефект прямой кишки ушит в поперечном направлении
От характера самой опухоли зависел выбор глубины иссечения стенки прямой кишки. Полностенному удалению подвергались полипы прямой кишки (65%). Полностенное удаление опухоли вместе с подлежащей мезоректальной клетчаткой осуществлялось при полипах с признаками малигнизации, начальном раке прямой кишки (35%). Считаем принципиальным полнослойно удалять стенку прямой кишки даже при аденомах в связи с достаточно высокой частотой выявления в них признаков малигнизации при послеоперационном патоморфо-логическом исследовании [8]. Вид прямой кишки после удаления препарата представлен на рисунке 2.
После удаления опухоли раневой дефект обрабатывали бетадином. Ушивание дефекта стенки прямой кишки производили в поперечном направлении узловым однорядным швом (Polisorb, Monocryl 2/0), который фиксировали по краям с использованием клипаппликатора Lapra TY (рис.3).
Длительность оперативного вмешательства составила в среднем 75±28 мин. Интраоперационная кровопотеря составила 36±31 мл. Интраоперационных осложнений не наблюдалось. В послеоперационном периоде
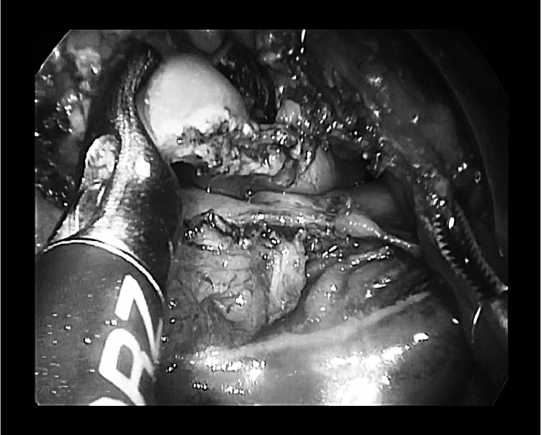
Рисунок 4. Проникающее отверстие в свободную брюшную полость
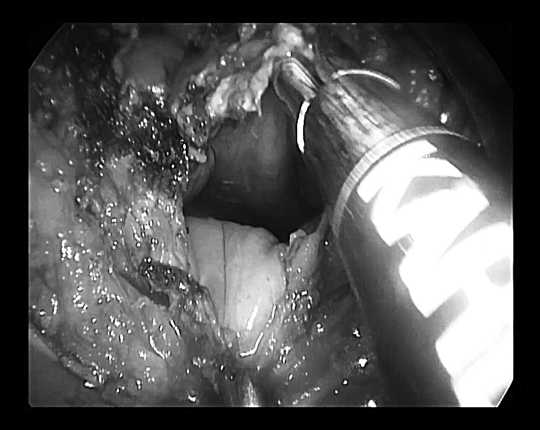
Рисунок 5. Через отверстие визуализируется тазовая брюшина и серозная оболочка прямой кишки
больные придерживались бесшлаковой диеты в течение 5–6 суток. Антибиотикопрофилактика проводилась только интраоперационно.
Послеоперационное патоморфологическое исследование у 15% больных, оперированных по поводу аденом прямой кишки, выявило участки аденокарциномы in situ, что подтвердило целесообразность полнослойного удаления стенки прямой кишки. У больных, оперированных по поводу начальных форм рака прямой кишки, гистологически уточнена глубина распространения и степень зрелости опухоли, у 85% больных она соответствовала рТ 1G1–2, у 15% — рT2G1–2.
Из интраоперационных осложнений можно отметить проникновение в свободную брюшную полость у 2 больных при трансанальной эндоскопической резекции прямой кишки по поводу доброкачественной опухоли. У 1 больного ворсинчатая опухоль располагалась от 5 до 13 см от зубчатой линии, по задней стенке прямой кишки. Диаметр отверстия при этом был 4 см (рис.4–5).
Нами рассматривались следующие варианты выхода из развившейся ситуации: низкая передняя резекция прямой кишки, либо ушивание дефекта стенки кишки. В литературе дискутируется и вопрос наложении превентивной колостомы при проникновении в свободную брюшную полость. Нами было решено ушить дефект прямой кишки. Учитывая отсутствие натяжения и хороший герметизм линии шва, превентивная колостома не накладывалась. Послеоперационный период протекал без осложнений.
У 2 больной ворсинчатая опухоль 4х3 см располагалась на 12 см от аноректальной линии по передней стенке прямой кишки. При резекции стенки прямой кишки образовалось проникающее отверстие в свободную брюшную полость диаметром 1,5х1 см, которое было ушито также без выведения превентивной колостомы. Послеоперационный период протекал без осложнений.
В послеоперационном периоде осложнения развились у 3 больных (6,5%). В 2 случаях возникла фебриль- ная температурная реакция, которая была купирована в течение 4–5 дней на фоне антибактериальной терапии. В 1 случае наблюдалось кишечное кровотечение на 2 сутки послеоперационного периода, остановленное консервативными мероприятиями.
Пребывание больных в стационаре не превышало 9 дней.
Больные находятся под наблюдением от 3 месяцев до 2 лет. За время наблюдения рецидив опухоли прямой кишки выявлен у 2 больных (4,3%). При этом, у 1 больного возник рецидив ворсинчатой опухоли прямой кишки через 14 месяцев после операции. У 1 больного рецидив рака прямой кишки выявлен через 10 месяцев после операции.
У больных трансанальное эндохирургическое вмешательство на прямой кишке не оказало существенного влияния на функцию прямой кишки.
Итак, полученный в ФГБУ «РНИОИ» МЗ РФ опыт позволил подтвердить литературные данные и наработать перспективные подходы к применению метода трансанального эндоскопического удаления опухолей. Установлено, что трансанальное эндоскопическое удаление доброкачественных и начальных форм злокачественных опухолей прямой кишки является современным высокоэффективным методом лечения, обеспечивающим, благодаря применению высокоточных хирургических инструментов, прецизионную технику вмешательства, позволяющую удалять опухоль радикально в пределах любого слоя стенки прямой кишки и прилежащей мезо-ректальной клетчатки, с сохранением функции прямой кишки после операции. Описанные возможности позволяют рекомендовать данный метод к широкому внедрению в хирургическую практику. На основании полученных результатов можно заключить, что трансанальное эндоскопическое удаление опухолей вполне может стать методом выбора у больных с начальными формами рака прямой кишки.
Журнал «Злокачественные опухоли»
Локализованный рак прямой кишки
Список литературы Трансанальная эндоскопическая хирургия в лечении опухолей прямой кишки
- Васильев С. В., Попов Д. Е., Черниковский И. Л., Григорян В. В. Использование методики трансанальной эндоскопической микрохирургии в лечении новообразований прямой кишки//Вестник хирургии им. И. И. Грекова. № 5. 2007. С.65-68
- Воробьев Г. И., Царьков П. В., Сорокин Е. В. Малоинвазивное лечение опухолей нижнеампулярного отдела прямой кишки. Актуальные проблемы колопроктологии. Научная конференция с межд. участием 2-4 февраля 2005 г., тезисы докладов. Под ред. акад. РАМН, проф. Г. И. Воробьева, проф. И. Л. Халифа. Москва, 2005. C.188-190
- Денисенко В. Л. Первый опыт применения трансанальной эндоскопической микрохирургии при лечении опухолей прямой кишки//Новости хирургии. Т. 19. № 2. 2011. С.128-131
- Захараш М. П. Состояние колопроктологической помощи в Украине, ее проблемы и перспективы. Матерiали II з їзду колопроктологi в України з мiжн. участю 1-2 листопада 2006 р., «Медицина», Львiв, 2006. C.21-22
- Иотаутас В., Пошкус Е., Жеромскак П. и др. Лечение опухолей прямой кишки посредством трансанальной эндоскопической микрохирургии: шестилетний опыт в Литве//Новости хирургии. № 1. Т. 18. 2010. С. 67-74
- Кит О. И. Проблема колоректального рака в начале ХХI века: достижения и перспективы//Российский журнал Гастроэнтерологии, Гепатологии, Колопроктолгии. 2013. Т. 23. № 3. С.65-71
- Одарюк Т. С., Воробьев Г. И., Шелыгин Ю. А. Хирургия рака прямой кишки. ООО «Дедалус», Москва. 2005. с. 21
- Пироговский В. Ю., Сорокин Б. В., Задорожний С. П. и др. Применение трансанальной эндоскопической микрохирургии в лечении больных опухолями прямой кишки//Онкология. № 3. Т. 13. 2011. С.239-242
- Сорокин Е. В. Трансанальное эндохирургическое удаление доброкачественных эпителиальных опухолей прямой кишки: Автореф. дис. … канд. мед. наук. М., 2004. 26с
- Черниковский И. Л. Современные возможности хирургического лечения доброкачественных новообразований прямой кишки с использованием методики трансанальной эндоскопической микрохирургии: Дис. … канд. мед. наук. СПб., 2008. 179с
- Шелыгин Ю. А., Кашников В. Н., Еропкин П. В., Пересада И. В. Органосохраняющие методы лечения ранних форм рака прямой кишки//Клиническая онкология. 2011. Специальный выпуск I
- Шелыгин Ю. А., Ачкасов С. И., Веселов В. В. и др. Современные принципы лечения крупных аденом прямой кишки//Онкология. № 2. 2013. С.32-37
- Юдин И. В. Использование минимальноинвазивных технологий для трансанального удаления опухолей прямой кишки: Автореф. дис. … канд. мед. наук. Рязань, 2007. 24 с
- Яицкий Н. А., Седов В. М., Васильев С. В. Опухоли толстой кишки. «МЕДпресс-информ». Москва. 2004. с. 250-252
- Baatrup G., Breum B., Qvist N. et аl. Transanal endoscopic microsurgery in 143 consecutive patients with rectal adenocarcinoma: results from a Danish multicenter study//Colorectal Dis., 11 (3). 2009. Р.270-275
- Bach S. P., Hill J., Monson J. R.T. et аl. A predictive model for local recurrence after transanal endoscopic microsurgery for rectal cancer//British. J. Surgery. № 96. 2009. Р.280-290
- Barendse R. M., Fockens P., Bemelman W. A. et аl. The significant rectal neoplasm and mucosectomy by transanal endoscopic microsurgery//Br. J. Surg. 2011; 98: 1342-1344
- Bretagnol F., Merrie A., George B. et аl. Local excision of rectal tumours by transanal endoscopic microsurgery//Br. J. Surg. 2007. 94 (5). Р.627-633
- Buess G., Theiss R., Hutterer F. et al. Die transanale endoscopische Rectumoperation -Erprobung einer neuen Methode im Tierversuch//Leber Magen Darm. 1983. № 13. Р.73-77
- Buess G., Kipfmuller K., Hack D. et al. Technique of microsurgery//Surg. Endosc. 1988. № 2. Р.71
- Buess G., Kipfmuller K., Ibald R. et al. Clinical results of transanal endoscopic microsurgery//Surg. Enclose. 1988. № 2. Р.245
- Buess G., Mentges B., Mawhecke K. et al. Minimal invasive surgery in the local treatment of rectal cancer//Int. J. Colorectal Dis. 1991. № 6. Р.77
- De Graaf E. J., Doornebosch P. G., Tollenaar R. A. et аl. Тransanal endoscopic microsurgery versus total mesorectal excision of T1 rectal adenocarcinomas with curative intention//Eur. J. Surg. Oncol. 2009. 35 (12). Р.1280-1285
- Dickinson A. J., Savage A. P., Mortensen N. J., Kettlewell M. G. Long-term survival after endoscopic transanal resection of rectal tumours//Br. J. Surg. 1993. № 80. Р.1401-1404
- Duek Simon D., Issa Nidal, Hershko Dan D. et аl. Outcome of Transanal Endoscopic Microsurgery and Adjuvant Radiotherapy in Patients with T2 Rectal Cancer//Dis. Colon. Rectum. 2008. № 51. Р.379-384
- Lee W., Lee D., Choi S. et аl. Transanal endoscopic microsurgery and radical surgery for T1 and T2 rectal cancer//Surg. Endosc. 2003. № 17. Р.1283-1287
- Lin G. L., Lau P. Y., Qiu H. Z., Yip A. W. Local resection for early rectal tumours: сomparative study of transanal endoscopic microsurgery (TEM) versus posterior transsphincteric approach (Mason’s operation)//Asian. J. Surg. Oct. 2007. № 29 (4). Р.227-232
- Lezoche E., Baldarelli M., De Sanctis A. et аl. Early rectal cancer: definition and management//Dig. Dis. 2007. № 25 (1). Р.76-79
- Maslekar S., Pillinger S. H., Sharma A. Cost analysis of transanal endoscopic microsurgery for rectal tumors//Colorectal Dis. 2007. № 9 (3). Р.229-234
- Mentges B., Buess G., Effinger G. et аl. Indications and results of local treatment of rectal cancer//Br. J. Surg. 1997. № 84. Р.348-351
- Morino, M., Allaix M. E., Caldart M. et аl. Risk factors for recurrence after transanal endoscopic microsurgery for rectal malignant neoplasm//Surg. Endosc. 2011. Nov 7; 25 (11). Р.3683-90
- Ptok H., Marusch F., Meyer F. et аl. Oncological Outcome of Local vs Radical Resection of Low-Risk pT1 Rectal Cancer//Arch. Surg. 2007. № 142 (7). Р.649-654
- Serra-Aracil X., Caro-Tarrago A., Mora-Lpez L. et аl. Transanal endoscopic surgery with total wall excision is required with rectal adenomas due to the high frequency of adenocarcinoma//Dis Colon Rectum. 2014. Jul. 57 (7). Р.823-829
- Steele R. J., Hershman M. J., Mortensen N. J. et аl. Transanal endoscopic microsurgery-initial experience from three centres in the United Kingdom//Br. J. Surg. 1996. № 83. Р.207-210
- Stipa F., Burza A., Lucandri G. et аl. Outcomes for early rectal cancer managed with transanal endoscopic microsurgery. A5-year follow-up study//Surg. Endosc. 2006. № 20. Р.541-545
- Swanstrom L. L., Smiley P., Zeiko J., Cagle L. Video endoscopic transanal rectal tumor excision//Am. Surg. 1997. № 173. Р.383-385
- Temple L. K., Bacik J., Savatta S. G. et al. The development of a validated instrument to evaluate bowel function after sphincter-preserving surgery for rectal cancer//Dis. Colon. Rectum. 2005. № 48. Р.1353-1365
- Vorobiev G. I., Tsarkov P. V., Sorokin E. V. Gasless transanal endoscopic surgery for rectal adenomas and early carcinomas//Tech. Coloproctol. 2006. № 10 (4). Р.277-281
- Wallner C., Lange M. M., Bonsing B. A. et al. Causes of fecal and urinary incontinence after total mesorectal excision for rectal cancer based on cadaveric surgery: a study from the Cooperative Clinical Investigators of the Dutch total mesorectal excision trial//J. Clin. Oncol. 2008. № 26. Р.4466-4472
- You Y. N., Baxter N. N., Stewart A. et al. Is the increasing rate of local excision for stage I rectal cancer in the United States justified?: a nationwide cohort study from the National Cancer Database//Ann. Surg. 2007. № 245 (5). Р.726-733


