Трансуретральная резекция предстательной железы у пациента, длительно страдающего синдромом нижних мочевых путей
Автор: Ханалиев Б.В., Нестеров С.Н., Барсегян А.Г., Косарев Е.И.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Клинические наблюдения
Статья в выпуске: 1 т.15, 2020 года.
Бесплатный доступ
Представлено описание клинического наблюдения трансуретральной резекции простаты у пациента, длительно страдающим дизурическими явлениями ввиду наличия доброкачественной гиперплазии предстательной железы.
Доброкачественная гиперплазия предстательной железы, трансуретральная резекция предстательной железы, качество жизни, клинический случай
Короткий адрес: https://sciup.org/140249351
IDR: 140249351 | DOI: 10.25881/BPNMSC.2020.42.14.025
The effectiveness of transurethral resection of the prostate in a patient with long-term lower urinary tract syndrome
This article presents a clinical case of transurethral resection of the prostate in a patient with long-term dysuria due to benign prostatic hyperplasia.
Текст краткого сообщения Трансуретральная резекция предстательной железы у пациента, длительно страдающего синдромом нижних мочевых путей
Актуальность
Доброкачественная гиперплазия предстательной железы (ДГПЖ) является одной из самых распространённых патологий среди мужчин. Данное заболевание наблюдается у половины мужчин старше 50 лет [1; 2]. Примерно у 40–60% пациентов, страдающих ДГПЖ, заболевание осложняется симптомами нижних мочевых путей (СНМП) [3].
Симптомы нижних мочевых путей (СНМП) термин, объединяющий в себя симптомы накопления и опорожнения мочевого пузыря, и симптомы, возникающие при и после акта мочеиспускания [4]. В мире распространенность СНМП оценивается в пределах от 14,8% среди мужчин 40–49 лет до 38,4% среди мужчин от 80 лет и старше [5]. Около 50% муж- чин с СНМП сообщают как о симптомах накопления, так и симптомах нарушения выведения мочи [6]. Хотя в большинстве случаев СНМП не несут угрозы для жизни, они значимо ухудшают качество жизни [8]. Считается, что определенную роль в патогенезе СНМП играют изменения физиологии предстательной железы и мочевого пузыря. Например, ДГПЖ может приводить к обструкции простатической части уретры, приводя к компенсаторным изменениям в детрузоре мочевого пузыря.
В случаях выраженной симптоматики и неэффективности медикаментозной терапии наиболее оптимальной тактикой лечения является хирургическое вмешательство [7]. Золотым стандартом в хирургическом лечении ДГПЖ является трансуретральная резекция предстательной железы (ТУР-ПЖ), которая в значительной степени улучшает качество жизни пациентов. В первую очередь, ТУР-ПЖ приводит к элиминации структурной патологии, которая приводит к СНМП.
Описан случай эффективной трансуретральной резекции предстательной железы у пациента, страдающим СНМП на протяжение 10 лет.
Пациент И., 55 лет вфеврале 2019 г. в плановом порядке госпитализирован в отделение урологии «НМХЦ им. Н.И. Пирогова» Минздрава России для проведения трансуретральной резекции предстательной железы.
С 2009 г. пациент отмечает мочеиспускание вялой струей, ночное мо-

Ханалиев Б.В., Нестеров С.Н., Барсегян А.Г., Косарев Е.И.
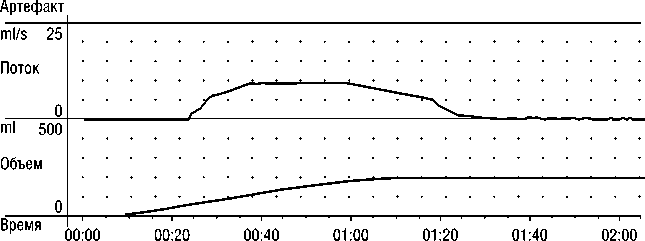
ТРАНСУРЕТРАЛЬНАЯ РЕЗЕКЦИЯ ПРЕДСТАТЕЛЬНОЙ ЖЕЛЕЗЫ У ПАЦИЕНТА, ДЛИТЕЛЬНО СТРАДАЮЩЕГО СИНДРОМОМ НИЖНИХ МОЧЕВЫХ ПУТЕЙ чеиспускание до 3 раз. Самостоятельно принимал альфа-блокаторы без положительного клинического эффекта. Ухудшение состояния с декабря 2018 г., когда отметил появление болей при мочеиспускании, прерывистое мочеиспускание вялой струей, ночное мочеиспускание до 15 раз. При обследовании: УЗИ предстательной железы от 18.12.2019 г.: объем простаты 31 см3, объем остаточной мочи 50 см3. Общий ПСА крови — 0,74 нг/мл от 29.11.2019 г. Урофлоуме-трия от 21.12.2019 г. — Q max — 9 мл/сек, объем выделенной мочи — 64 мл. При уретроскопии данных за наличие стриктур уретры не выявлено (Рис. 1).
На догоспитальном этапе пациент проходил анкетирование SF-36 при котором выявлено снижение как физического, так и психологического компонента здоровья до 34,3 и 23,6 баллов соответственно.
Результаты
Средняя скорость потока : 0,7 ml/s
Макс, скорость потока : 9,8 ml/s
Время до макс.потока :17,2s
Выделенный объем :199,7 ml
Время потока : 59,9 s
Время мочеиспускания : 148,0 s
Интервалы : 6
Время задержки : 24,7 s
Рис. 1. Урофлоуметрия пациента до операции.
Результаты
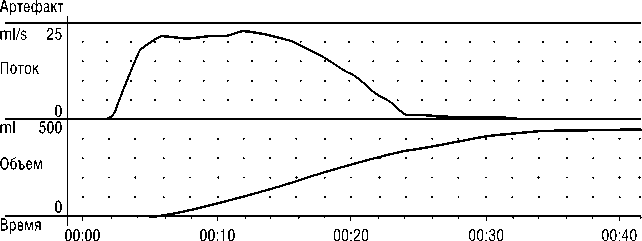
Средняя скорость потока : 17,0 ml/s Время потока :32,0 s
Макс, скорость потока : 22,3 ml/s Время мочеиспускания : 32,0 s
Время до макс.потока : 7,5 s Интервалы : 1
Выделенный объем : 446,3 ml Время задержки : 4,6 s
Рис. 2. Урофлоуметрия на следующий день после удаления уретрального катетера.
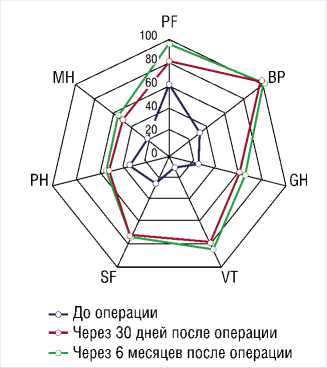
Рис. 3. Уровень качества жизни в соответствии с опросником SF-36 у данного пациента до оперативного вмешательства, через 30 суток и через 6 месяцев. PF — физическое функционирование, RH — ролевое функционирование, обусловленное физическим состоянием, BP — интенсивность боли, GH — общее состояние здоровья, VT — жизненная активность, SF — социальное функционирование, RE — ролевое функционирование, обусловленное эмоциональным состоянием.
Пациенту выполнена трансуретральная резекция предстательной железы биполярным резектоскопом. Уретральный катетер удалён на 4-е сутки после оперативного вмешательства. При контрольной урофлоуметрии на 5-е сутки после операции отмечено выраженное повышение максимальной скорости потока до 25 мл/с, объем выделенной мочи 264 мл. При УЗ-контроле остаточной мочи в полости мочевого пузыря не выявлено. При динамическом наблюдении в период восстановления самостоятельного мочеиспускания пациент не отмечал ночного пробуждения, вызванного позывом к мочеиспусканию.
В удовлетворительном состоянии пациент выписан под наблюдение уролога по месту жительства. В качестве оценки эффективности проводимого лечения, через 30 суток и 6 месяцев после операции (в амбулаторном порядке)
пациент прошёл повторное анкетирование с последующим проведением уроф-лоуметрии и определением остаточной мочи. При повторном анкетировании через 30 дней выявлено увеличение баллов PH и MH до 45,29 и 45,31, соответственно. При урофлоуметрии отмечено стойкое повышение Qmax до 20 мл/с, объем выделенной мочи составлял 230 мл. При анкетировании пациента через 6 месяцев, значения физического и психологического компонентов здоровья также составляли 45,29 и 45,31 баллов, соответственно. При контрольной урофлоу-метрии Qmax составлял до 21 мл/с, объем выделенной мочи — 446 мл. Остаточной мочи при УЗ-исследовании выявлено не было (Рис. 2).
Наличие ДГПЖ снижает качество жизни пациента, влияя на физическое и психологическое здоровье. Инструментальные методы диагностики наряду с опросником SF-36 позволяют объективно и достоверно оценить состояние здоровья больного до и после оперативного вмешательства, даже в отдаленные сроки. Полученные результаты свидетельствуют о том, что ТУР-ПЖ привело к стойкому улучшению качества жизни у пациента. Рецидивов дизурических явлений за время наблюдения у данного пациента отмечено не было (Рис. 3).

Крайнюков П.Е., Николенко В.К., Колодкин Б.Б. и др.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ НЕВРИНОМ ПЕРИФЕРИЧЕСКИХ НЕРВОВ. ИНФОРМАТИВНОСТЬ УЛЬТРАЗВУКОВОЙ ДИАГНОСТИКИ
Авторы заявляют об отсутствии конфликта интересов (The authors declare no conflict of interest).
Список литературы Трансуретральная резекция предстательной железы у пациента, длительно страдающего синдромом нижних мочевых путей
- Chapple CR, Wein AJ, Abrams P, et al. Lower urinary tract symptoms revisited: a broader clinical perspective. Eur Urol. 2008;54(3):563-566. DOI: 10.1016/j.eururo.2008.03.109
- Gharaee-Kermani M, Kasina S, Moore BB, et al. CXC-type chemokines promote myofibroblast phenoconversion and prostatic fibrosis. PLoS One. 2012;7(11):e49278.23. DOI: 10.1371/journal.pone.0049278
- Na R, Helfand BT, Chen H, et al. A genetic variant near GATA3 implicated in inherited susceptibility and etiology of benign prostatic hyperplasia (BPH) and lower urinary tract symptoms (LUTS). Prostate. 2017;77:1213-1220. 10.1002/ pros.23380. DOI: 10.1002/pros.23380
- Abrams P, Cardozo L, Fall M, et al. The standardization of terminology of lower urinary tract function: report from the Standardisation Sub-committee of the International Continence Society. Neurourol Urodyn. 2002;21:167-178. DOI: 10.1067/mob.2002.125704
- Lee SW, Chan EM, Lai YK. The global burden of lower urinary tract symptoms suggestive of benign prostatic hyperplasia: a systematic review and meta-analysis. Sci Rep. 2017;7:7984. DOI: 10.1038/s41598-017-06628-8
- Sexton CC, Coyne KS, Kopp ZS, et al. The overlap of storage, voiding and postmicturition symptoms and implications for treatment seeking in the USA, UK and Sweden: EpiLUTS. BJU Int. 2009;103 Suppl 3:12-23. DOI: 10.1111/j.1464-410X.2009.08369.x
- Qian X, Liu H, Xu D, et al. Functional outcomes and complications following B-TURP versus HoLEP for the treatment of benign prostatic hyperplasia: a review of the literature and meta-analysis. Aging Male. 2017;20(3):184-191. DOI: 10.1080/13685538.2017.1295436
- Lee CL, Kuo HC. Pathophysiology of benign prostate enlargement and lower urinary tract symptoms: current concepts. Ci Ji Yi Xue Za Zhi. 2017;29:79-83. DOI: 10.4103/tcmj.tcmj2017


