Трехплоскостная структурная сохраняющая маммопластика при коррекции птоза I-III степени на импланте
Автор: Козлов А.В., Федорова П.А., Анашкина А.С., Ким Д.А.
Журнал: Хирургическая практика @spractice
Рубрика: Хирургия
Статья в выпуске: 3 т.8, 2023 года.
Бесплатный доступ
Цель - изучить эффективность трехплоскостной структурной сохраняющей маммопластики при коррекции птоза I-III степени на импланте.Материалы и методы. В исследование включены 40 женщин в возрасте от 24 до 46 лет, которым проведена коррекция птоза молочных желез. Пациентки разделены на две группы по 20 человек: в основной группе применяли технику трехплоскостной структурной маммопластики, а в группе сравнения использовали стандартные методы коррекции птоза (периареолярная, вертикальная и перевернутая Т-образная мастопексия). Отличием трехплоскостной техники от стандартных методик является формирование третьей плоскости над мембранозной пластиной с проведением отслойки кожи и подкожно-жировой клетчатки.Результаты. Трехплоскостная техника коррекции птоза молочных желез позволяет уменьшить интенсивность боли в 1,4 раза - до 5 ± 1 баллов (р ≤ 0,05), длительность экссудации (удаление дренажей) в 2,5 раза - до 18 ± 2 ч (р ≤ 0,05), способствует сокращению длительности госпитализации в 2 раза - до 23 ± 2 ч (р ≤ 0,05), дает возможность переходить на мягкие фиксаторы на 14-е сутки послеоперационного периода.Заключение. Трехплоскостная структурная сохраняющая маммопластика при коррекции птоза I-III степени на импланте является высокоэффективным методом, который сохраняет связочный аппарат молочной железы, позволяет снизить частоту осложнений и восстановить форму железы без разреза на коже нижнего полюса и сосково-ареолярной области, что улучшает эстетический результат и качество жизни пациентов.
Птоз молочных желез, мастопексия, маммопластика, коррекция птоза, подтягивание мягких тканей, двойная плоскость, карман импланта
Короткий адрес: https://sciup.org/142239974
IDR: 142239974 | УДК: 617-089.844 | DOI: 10.38181/2223-2427-2023-3-2
Triple-plane structural preservation mammoplasty with implant integration for grade I-III ptosis correction
Aim. To assess the effectiveness of triple-plane structural preservation mammoplasty in correcting grade I-III ptosis with breast implants.Methods. This study comprised 40 women aged 24 to 46 who underwent breast ptosis correction. The patients were divided into two groups of 20 each: the main group underwent the triple-plane technique, while the comparison group received standard ptosis correction methods (periareolar, vertical, and inverted T-shaped mastopexy).Results: Employing the triple-plane technique for correcting breast ptosis led to a 1.4-fold reduction in pain intensity to 5 ± 1 points (p ≤ 0.05), a 2.5-fold decrease in exudation duration (drain removal) to 18 ± 2 hours (p ≤ 0.05), a 2-fold reduction in hospitalization time to 23 ± 2 hours (p ≤ 0.05), and allowed for the transition to soft fiatives by the 14th day of the postoperative period.Conclusion. Triple-plane structural preservation mammoplasty for correcting grade I-III ptosis with breast implants proves highly effective. It preserves the mammary gland’s ligamentous structure, reduces complication rates, and restores glandular shape without requiring incisions on the lower pole and nipple-areolar region skin. This results in improved aesthetic outcomes and enhances patients’ quality of life.
Текст научной статьи Трехплоскостная структурная сохраняющая маммопластика при коррекции птоза I-III степени на импланте
Птоз груди является следствием гравитации и иволютивных изменений паренхимы железы. Было проанализировано, что от 70 до 90 % женщин имеют грудь с птозом различной формы и степени. Птоз молочных желез характеризуется опущением сосково-ареолярного комплекса (NAC) и паренхимы железы (Par), сопровождается снижением эластичности и упругости кожи [1].
Система поверхностных фасций отвечает за форму молочных желез. Расслабление и растяжение поверхностной фасциальной системы в результате беременности, потери веса, макромастии, старения или гормонального изменения, а также различная степень поддержки подлежащей стенки грудной клетки приводит к птозу молочной железы [2; 3]. Птоз может проявляться у женщин любого возраста и размера груди. Кроме изменения поддерживающих связок происходит растяжение кожной оболочки и протоков железы. Паренхиматозный объем молочной железы увеличивается, делая опорные структуры неэффективными и вызывая избыток кожи. Птоз также возникает, когда объем паренхимы уменьшается и возникает избыточность кожи [4].
Современные методы мастопексии основаны на разрезах на груди для коррекции птоза, тем не менее они оставляют обширные рубцы. Для многих пациенток очень сложно выбрать: грудь с видимыми рубцами или с птозом.
Классификация птоза
Степень птоза можно определять по классификации Regnault, которая оценивает грудь в соответствии с относительным положением соска по отношению к субмаммарной складке. Птоз I степени диагностируется, когда сосок находится на уровне или на 1 см ниже складки. Птоз II степени описывает сосок на уровне от 1 до 3 см ниже складки. Птоз III степени описывает сосок более чем на 3 см ниже складки или на нижнем полюсе груди. Псевдоптоз — это когда сосок находится выше или на уровне складки, а большая часть груди распологается значительно ниже складки [5]. В данной классификации III степень обозначается как конечная точка птоза, хотя такая же анатомическая конфигурация может иметь место при тубулярной деформации молочной железы с высокой субмаммарной складкой и паренхиматозной гипотрофией нижнего полюса, как описал Brink в 1993 г. [6]. Лоуренс Кирван предложил новую систему стадирования птоза первичной или неувели-ченной молочной железы. В этой системе определены 6 стадий птоза груди на расстоянии 5 см. Они названы в алфавитном порядке. Стадия А—положение соска на 2 см выше субмаммарной складки, B — выше на 1 см, C — на уровне субмаммарной складки, D — на 1 см ниже субмаммарной складки, E—ниже на 2 см, F—ниже субмаммарной складки на более чем 2 см. Данная классификация позволяет с большей точностью разработать соответствующий хирургический план [7].
Анатомические аспекты молочной железы
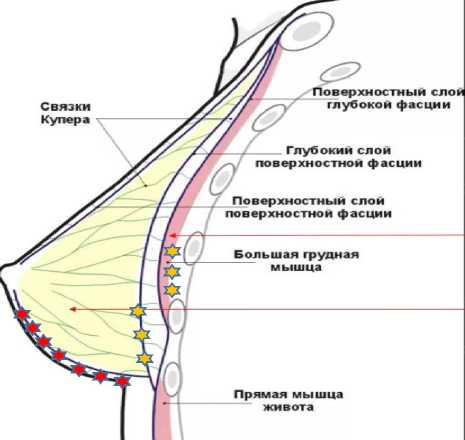
Молочная железа—парный орган, относящийся к типу апокринных желез кожи. Знание анатомии молочной железы имеет решающее значение для планирования безопасных вмешательств на молочных железах и нежелательных осложнений. Ключевые анатомические структуры молочной железы включают кожу, жир, фиброзно-железистую ткань, лимфатические и сосудисто-нервные структуры, фасциальную систему, которые расположены над грудной стенкой. К птозу молочной железы приводят растяжение и расслабление именно фасциальной системы [3].
На сегодняшний день связочный аппарат молочной железы включает в себя глубокий и поверхностный компоненты. Глубокий имеет горизонтальные, медиальные вертикальные, латеральные вертикальные, краниальные и задние связки, соединяющие грудь с грудной стенкой, а поверхностный — горизонтальные, вертикальные медиальные и вертикальные латеральные связки. Система поверхностных фасций отвечает за форму груди [8].
В 1998 г. Wuringer описал внутрижелезистую горизонтальную перегородку, которая берет начало от грудной фасции на уровне пятого ребра. На медиальном и латеральном концах она изгибается вверх к грудине от пятого ребра до второго, проникая в кожу над грудиной и вдоль латерального края малой грудной мышцы соответственно, образуя медиальную и латеральную вертикальные связки, направляя тем самым основные сосуды и нервы к соску и ареоле. Это топографическое определение актуально для повышения точности резекции при уменьшении груди. С использованием этого понимания связочного подвеса груди стало возможным выполнять безопасные резекции груди с центральной ножкой независимо от объема резекции и факторов риска [9]. В своей совокупности фиброзная перегородка и ее связки образуют перевязь из плотной соединительной ткани, выполняющую функцию бюстгальтероподобной подвешивающей системы. Эти структуры представляют собой непротиворечивые анатомические находки. Их знание имеет ценность для клинического применения. Являясь частью фасциальной системы молочной железы, фиброзная перегородка может меняться в зависимости от возраста, размера груди, веса, наличия ожирения и от активности желез. В больших, жирных молочных железах стенки перегородки истончены, ослаблены и в значительной степени пронизаны жировыми глобулами. Данная перегородка равномерно присутствует в груди с любой степенью гипертрофии; она имеет тенденцию быть более отчетливой у худощавых пациенток, в то время как в груди с большим содержанием жира перегородку становится труднее идентифицировать.
В поддержании формы груди играют роль также вертикальная перегородка и связки Купера. Вертикальная перегородка была идентифицирована в нижней части груди, лежащей на меридиане груди между двумя нижними квадрантами. Это жесткая двуслойная структура, которая простирается от середины подгрудной складки каудально до сосково-ареолярного комплекса краниально и от грудной фасции сзади до лежащей на ней кожи спереди [10]. Связки Купера, которые представляют собой специализированные вертикальные кожные связки, проходят от задней фасциальной пластинки, через грудную железу и переднюю пластинку, чтобы закрепиться в коже [3].
Помимо связочного аппарата важным аспектом анатомии при коррекции птоза молочной железы является понимание кровоснабжения и иннервации сосково-ареолярного комплекса. Существуют три основных источника кровоснабжения молочной железы, а сенсорная иннервация делится на отделы молочной железы и сосково-ареолярного комплекса.
Внутренняя грудная артерия кровоснабжает примерно 60 % паренхимы молочной железы, в основном медиальную часть молочной железы через медиальные перфоранты. Медиальная часть кожи молочной железы иннервируется передними кожными ветвями межреберных нервов со второго по седьмой. Латеральная грудная артерия кровоснабжает дополнительно 30 % паренхимы молочной железы, прежде всего верхнюю, наружную и латеральную части. Верхняя часть груди иннервируется надключичными нервами, образованными из третьей и четвертой ветвей шейного сплетения. Передняя и боковые ветви третьей, четвертой и пятой задних межреберных артерий кровоснабжают оставшийся нижний наружный квадрант молочной железы. Сосок снабжается перекрытием этих сосудистых сетей [11].
Цель — изучить эффективность трехплоскостной техники для восстановления формы молочных желез при птозе I—III степени, а также улучшить результаты лечения после коре рекции птоза.
Материалы и методы
Дизайн исследования
Исследование выполнено в медицинском центре «Авиценна», г. Новосибирск. В исследование включены 40 женщин в возрасте от 24 до 46 лет, которым проведена коррекция птоза молочных желез. Пациентки разделены на две группы по 20 человек: в основной группе применялась техника трехплоскостной структурной маммопластики (Three-plane), а в группе сравнения использовались стандартные методы коррекции птоза (периарео-лярная, вертикальная и перевернутая Т-образная мастопексия).
Критерии включения: птоз Par I—III степени и NACI—II степени; отсутствие хронических заболеваний; наличие информированного согласия на участие в исследовании. Критерии исключения: птоз молочных желез Par IV NAC III—IV степени; системные заболевания соеV динительной ткани; отказ пациента от исследования.
Наблюдение за пациентами
Наблюдение за обследованными происходило в раннем (3—5-е сутки после операции), позднем (2—3 недели) и отдаленном послеоперационном периодах (на 3-й месяц). В последующем женщин приглашали для обследования через 6 месяцев и 1 год после операции. Оценка параметров птоза проводилась на основе шкалы Джованни Ботти и Марио Пелле Чераволо.
Оценку удовлетворенности эстетических результатов проводили с помощью опросника BREAST-Q. Методы оценки результатов: объективная оценка состояния мягких тканей, маммография, УЗИ, МРТ и КТ молочных желез.
Характеристики вмешательства
Существует понятие двойной плоскости (Dual plane) — это плоскость формирования кармана для импланта (частично под большой грудной мышцей (субмускулярно) и частично под молочной железой (субгляндулярно) или под глубоким листком поверхностной фасции. Его формирование необходимо для оптимального перераспределения мягких тканей над имплантом. Если имплант размещать только в одной плоскости (например, под мышцей), то его расположение будет высоким, то есть будет увеличено расстояние от соска до субмаммарной складки (СМС), что придает груди некрасивую и неправильную форму.
Выделяют три типа двухплоскостной техники в зависимости от уровня пересечения волокон большой грудной мышцы и паренхиматозно-грудного соединения.
В своей работе мы создаем плоскость еще и над мембранозной пластиной (поверхностным листком поверхностной фасции), таким образом, формируются три плоскости (Three-plane).
Мы выделили два типа тройной плоскости. Первый тип характеризуется формированием плоскости над мембранозной пластиной путем отслойки подкожно-жировой клетчатки (ПЖК) до уровня % СМС. Данный тип используем при паренхиматозном птозе (Par) I степени и NAC I—II степени.
Второй тип также характеризуется отслойкой ПЖК над мембранозной пластиной проводим до уровня ½ СМС, но дополнительно проводится иссечение мембранозной пластины треугольной формы от субмаммарной складки до нижней границы ареолы. Это используется при птозе Par II NAC I—II (рис. 1, 2).
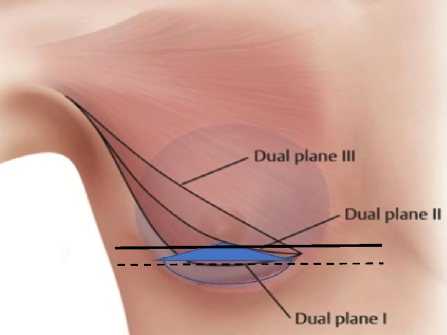
Рис. 1. Уровни препаровки тканей над мембранозной пластиной на проекции молочной железы
Fig. 1. Levels of tissue attachment above the membranous plate on the projection of the mammary gland
Нижняя граница ареолы ½ LVC

Three-plane I
Three-plane II
♦ Three-plane ф Dual plane
Рис. 2. Уровни создания плоскостей на поперечном срезе молочной железы
Fig. 2. Levels of creating planes on a transverse section of the mammary gland
При птозе Par III NAC I—II также используется тройная плоскость II типа, но из-за избытка паренхиматозной ткани выполняется резекция нижнего полюса молочной железы (без кожного разреза!), она может быть сегментарной, полуовальной либо якорной.
Коррекция кожного чехла осуществлялась с помощью обработки дополнительной (третьей) плоскости аргоноплазменной коагуляцией. При этом происходило значительное сокращение мягких тканей над мембранозной пластиной и кожи молочной железы.
Статистическая обработка и представление данных
Данные представлены в виде относительных частот объектов исследования (n, %). Для оценки различий между группами использовали точный критерий Фишера. Критический уровень значимости нулевой статистической гипотезы (р) принимали равным 0,05.
Результаты
В раннем послеоперационном периоде у 55 % пациенток из группы сравнения имелись такие осложнения, как сильный болевой синдром, отечность мягких тканей молочной железы и наличие серозной жидкости в дренажах до 100—200 мл с каждой стороны в течение одних суток. В основной группе эти осложнения наблюдались лишь в 15 % случаев, поскольку благодаря прекрасному коагуляционному эффекту аргоновой плазмы операционное поле было сухим, что способствовало статистически значимому снижению воспаления, экссудации серозной жидкости и, как следствие, уменьшало болевой синдром. При дальнейшем наблюдении за пациентами в группе сравнения у четырех женщин отмечались признаки поздней серомы (через 6 месяцев — 1 год после операции), у двух из них также была обнаружена капсульная контрактура (через 2 года после операции), что потребовало повторного оперативного вмешательства. В основной группе таких осложнений не выявлено. Данные результаты отображены в таблице 1.
Таблица 1. Сравнительная оценка осложнений при коррекции птоза, n (%)
Table 1. Comparative evaluation of complications in ptosis correction, n (%)
|
Осложнение |
Аргоновая технология |
Стандартные методы |
P |
|
Болевой синдром |
3 (15 %) |
11 (55 %) |
0,0277 |
|
Экссудативный процесс |
3 (15 %) |
11 (55 %) |
0,0277 |
|
Воспалительный процесс |
3 (15 %) |
11 (55 %) |
0,0277 |
|
Хронические серомы |
0 |
4 (20,0 %) |
0,1121 |
|
Капсульная контрактура |
0 |
2 (10 %) |
0,5000 |
Мнение пациенток о качестве коррекции птоза в двух группах оценивалось спустя год после операции с помощью опросника BREAST-Q. Самовосприятие привлекательности улучшилось у всех женщин в основной группе, а в группе сравнения —у 60 %. Чувствительность железы осталась без изменений у женщин из основной группы, ухудшилась у 20 % из группы сравнения. Отношения с партнером улучшились у всех женщин из основной группы, в группе сравнения — у 75 %, остались без изменений — у 20 %, 5 % пациенток отмечали ухудшение сексуальной жизни; 70 % женщин из группы сравнения были не удовлетворены послеоперационным рубцом на молочной железе.
Используя методику Three-plane, которая позволяла не разрушать основной связочный аппарат молочной железы, нам удалось сохранить главные сосудисто-нервные пучки, проходящие в его слое. В результате происходило быстрое восстановление тканей. Благодаря этому удаление дренажей в основной группе проводилось в среднем через 17 ч после операции, что сделало время госпитализации в 2 раза короче, чем в группе сравнения, в которой удаление дренажей проводилось через 48 ч после операции. По этой же причине пациентки из основной группы намного раньше перешли на мягкие фиксирующие топы (в среднем на 10 сутки после операции), в то время как пациентки из группы сравнения ходили в жесткой фиксации до 4 недель.
Клинический пример
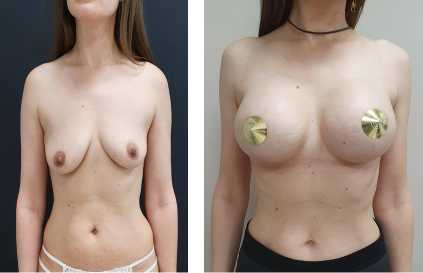
На рисунке 3 представлен клинический случай. Женщина, 34 года, обратилась с жалобами на опущение и недостаточный объем молочных желез. Поставлен диагноз: птоз молочных желез Par II, NAC II степени. Принято решение провести коррекцию птоза молочных желез Three-plane техникой II типа. Была выполнена трехплоскостная структурная сохраняющая маммопластика коррекции птоза II степени путем отслойки мягких тканей над мембранозной пластиной до уровня ½ СМС с дополнительным иссечением мембранозной пластины треугольной формы от субмаммарной складки до нижней границы ареолы. Ауг ментация проводилась имплантами фирмы MENTOR объемом 390 мл, анатомической формы, 323-го профиля, который характеризуется удлиненной СМС. 25
а б
Рис. 3. Клинический пример: а —до аугментации, б —через 3 месяца после аугментации
Fig. 3. Clinical example: a — before augmentation, б— 3 months after augmentation
Обсуждение
Коррекция птоза
Тип операции выбирается в зависимости от степени птоза и желания пациентки исправить форму груди, или объем, или и то, и другое. Коррекция птоза груди достигается с помощью различных хирургических доступов. Все хирургические подходы имеют свои преимущества и недостатки. Современные методы мастопексии основаны на разрезах на груди для исправления птоза, тем не менее они оставляют обширные шрамы. Для многих пациенток очень сложно выбрать: грудь с видимыми шрамами или птотическая грудь [12; 13].
Существуют различные типы мастопексий, которые используются в зависимости от степени птоза и качества ткани [11; 12].
Периареолярная мастопексия
Периареолярная мастопексия показана пациентам с легким или умеренным птозом (стадии А—С) или асимметрией сосков, с небольшим избытком кожи нижнего полюса, которые обладают удовлетворительным качеством кожи и паренхимы. Данная методика приводит к минимальному рубцеванию, она не подходит для паренхиматозного птоза и поэтому используется у пациентов с вертикальным избытком менее 3 см. Это предотвращает чрезмерное натяжение рубца и не дают растягиваться соску. Чаще всего этот метод применяется для изменения положения соска не более чем на 2 см. У пациентов с большим вертикальным избытком периареолярная мастопексия имеет тенденцию приводить к уплощенной, притупленной конфигурации и уменьшению проекции [14].
Вокруг ареолы рисуется эксцентричный овал, который включает больше кожи сверху, чтобы приподнять сосок. Кожа между краем соска и контуром деэпителизируется, после этого разрез вокруг соска закрывается. Хотя этот метод имеет то преимущество, что скрывает рубец на ареолярной границе, он также создает высокий уровень неудовлетворенности пациентов и повторных осмотров, вторичных по отношению к потере проекции груди, расширению и уплощению сосков. Стремясь уменьшить послеоперационный рубец, некоторые с разной степенью успеха выступают за верхнюю маркировку в форме полуме-26 сяца вместо традиционного околоареолярного овала, а также за использование кисетного шва с зазубринами или постоянным швом [11; 14].
Периареолярная мастопексия Бенелли стала более популярной по сравнению с традиционной техникой, потому что она также перераспределяет паренхиму для поддержки груди. В этой технике рисуется немного больший эллипс, затем паренхима надрезается снизу и получившиеся медиальный и латеральный края пересекаются или инвагинируются по средней линии. При этом форма груди приобретает проекцию и меньшую ширину. Важным соображением является то, что после рассечения паренхимы нормальное кровоснабжение соска нарушается и становится зависимым от верхнемедиальных сосудов [15].
Вертикальная мастопексия
Вертикальная мастопексия показана при II степени птоза (стадии D—E). Все вертикальные мастопексии влекут за собой небольшое иссечение паренхимы и ушивание кожной оболочки, поэтому они могут незначительно уменьшить размер груди. Традиционная вертикальная мастопексия с подрывом и без подрыва (методы Лежура и Лассуса соответственно) превратилась в современные методы, а именно в маммопластику SPAIR по Хаммонду и мастопексию Холла—Финдлея [16].
Периареолярная нижняя транспедикулярная редукционная маммопластика с коротким рубцом (SPAIR) была разработана Dennis C. Hammond и выполняется через околоаре-олярный эллиптический разрез. Сосок оставляют на нижней ножке с обрезанной паренхимой и перераспределяют ее вверх. Затем ножку подшивают к верхней грудной стенке подвесными швами, чтобы сосок мог сохранить свое новое положение. Затем избыток нижнего полюса иссекается и подшивается вертикально, иногда с небольшим боковым J-образным рисунком, чтобы избежать «собачьих ушей». К недостаткам можно отнести возможное снижение чувствительности сосков и изменение периареолярных складок, а также периареолярное расширение, несмотря на использование вертлюжного или блокирующего периареолярного закрытия. Из-за того что сосок остается на нижней ножке, может увеличиваться риск опущения, несмотря на использование подвесных швов. Технику, основанную на нижней ножке, также не следует использовать при сочетании аугментации и мастопексии, поскольку вес имплантата над ножкой может ослабить кровоснабжение соска [16; 17].
При вертикальной мастопексии Холла — Финдлея применяется техника медиальной или супромедиальной ножки. Он также выполняется через околоареолярный эллиптический разрез, но паренхима обрезается и перераспределяется нижнелатерально, а не сверху. Кожный избыток нижнего полюса подшивается и иссекается вертикально точно так же, как это делается с помощью техники SPAIR. Используя данную технику, нужно помнить о том, что субмаммарная складка может подняться, поэтому самая нижняя часть разреза должна заканчиваться выше складки, чтобы избежать возможного распространения рубца на живот, когда грудь опустится. Так, резецируя часть паренхимы нижнего полюса, примыкающие к латеральному и медиальному краям снизу, и сужая грудь, этот метод обеспечивает структурную поддержку, противодействует силам земного притяжения и снижает рецидивы птоза. Техника верхомедиальной ножки, используемая в этом подходе, основана на артериальном кровоснабжении соска, поэтому возможна поджелезистая или субмускулярная аугментация/мастопексия, поскольку имплантат не оказывает давления на ножку [4; 11; 18].
Непосредственно после всех вертикальных мастопексий грудь имеет неправильную перевернутую форму со скошенным нижним полюсом и преувеличенной полнотой верхнего полюса. Ткань молочной железы оседает медленно, поэтому для того, чтобы пациентка оценила окончательную форму, должно пройти несколько месяцев [11].
Перевернутая Т-образная мастопексия
Перевернутая Т-мастопексия показана пациентам с тяжелым птозом (стадия F), поскольку у них имеется избыточное соотношение кожной оболочки и паренхимы. Другим показанием является птоз любой степени у женщин с жировой паренхимой или плохим качеством кожи. Подобно вертикальной мастопексии, перевернутая Т-образная мастопек-сия имеет периареолярный и вертикальный разрезы, но также включает дополнительный горизонтальный разрез внутри самой подгрудной складки [17].
Наиболее популярным подходом к разрезу кожи был традиционный метод Wise, поскольку пластические хирурги широко используют его для редукционной маммопластики. Независимо от схемы разреза, применяемой для иссечения избыточной кожи, паренхима затем обрезается и перераспределяется. Обычно нижнее пересечение латерального и медиального краев паренхимы обеспечивает долговечность мастопексии. Чтобы улучшить полноту верхнего полюса, паренхима нижнего полюса может быть подвешена к грудной фасции. В зависимости от предпочтений хирурга при вертикальной мастопексии могут использоваться различные типы ножки и паренхиматозные манипуляции. Единственное предостережение заключается в том, что нижние ножки связаны с опусканием [17; 19].
Аугментация/мастопексия
Пациенты, стремящиеся к подтяжке груди, могут также захотеть восполнить дефицит объема, что наряду с мастопексией требует процедуры увеличения для достижения желаемого эстетического результата. Растяжение кожи и расстояние от соска до субмаммарной складки при максимальном растяжении являются ключевыми переменными при определении необходимости аугментационной мастопексии или только аугментации [18; 20; 21]. Увеличение груди может быть достигнуто с использованием аутологичной ткани молочной железы, жира или, чаще, имплантатов. Данная методика увеличивает размер молочной железы, растягивает кожную оболочку и оказывает давление на паренхиму нижнего полюса. С другой стороны, мастопексия направлена на изменение положения соска и формы груди путем иссечения избыточной кожи и перераспределения паренхимы для укрепления нижнего полюса. Таким образом, по определению, две процедуры имеют силы, работающие друг против друга [22; 23].
Одно только увеличение адекватно у пациентов с гипомастией без птоза или с минимальным птозом. У этих пациентов аугментация может спроецировать сосок и скорректировать относительную избыточность кожи. Поскольку одной мастопексии достаточно у пациентов с птозом и минимальной гипомастией путем коррекции относительного дефицита объема путем уменьшения площади поверхности, аугментация/мастопексия (сочетание аугментации и мастопексии) показана только тогда, когда дефицит объема и птоз достаточно серьезны [6; 23]. Результаты одноэтапной аугментации с мастопексией показали большой потенциал для получения надежных результатов с минимальным риском [24; 25].
Выводы
Птоз молочных желез имеет различные причины, он неизбежно формируется более чем у половины женщин. Система поверхностных фасций отвечает за форму груди, поэтому при коррекции птоза очень важно знать анатомические аспекты фасциальной системы.
Методы коррекции птоза основаны на обширных разрезах на молочной железе и зависят от степени птоза. При птозе молочных желез Par I—II NAC I—II показано формирование Three-28 plane 1 или 2. При птозе молочных желез Par III NAC I—II — Three-plane 2, а также выполнение резекции нижнего полюса. Создание Three-plane при формировании кармана привело к оптимальному перераспределению мягких тканей над имплантом, которое измеряется по LVC импланта + 1,4 мм.
Основные методы коррекции птоза молочных желез сопровождаются длительным реабилитационным периодом, нередко с развитием осложнений.
Трехплоскостная сохраняющая техника коррекции птоза молочных желез является высокоэффективным методом, позволяющим снизить частоту осложнений, восстановить форму железы без разреза на коже нижнего полюса и сосково-ареолярной области. Данная методика позволяет уменьшить интенсивность боли в 1,4 раза — до 5 ± 1 баллов (р ≤ 0,05), длительность экссудации (удаление дренажей) в 2,5 раза — до 18 ± 2 ч (р ≤ 0,05), длительность госпитализации в 2 раза — до 23 ± 2 ч (р ≤ 0,05), дает возможность переходить на мягкие фиксаторы на 14-е сутки послеоперационного периода, снизить частоту осложнений, улучшить качество жизни пациентов в 2,5 раза (р ≤ 0,05).
Список литературы Трехплоскостная структурная сохраняющая маммопластика при коррекции птоза I-III степени на импланте
- Fuente-Del-Campo A, García-García F, Ortiz-Monasterio-Todd I. Three-Flap Mastopexy with Reduction or Augmentation. Aesthetic Plast Surg. 2021 Dec;45(6):2691-2705. https://doi.org/10.1007/s00266-021-02487-x
- Ibrahim AM, Sinno HH, Izadpanah A, Vorstenbosch J, Dionisopoulos T, Markarian MK, Lee BT, Lin SJ. Mastopexy for breast ptosis: Utility outcomes of population preferences. Plast Surg (Oakv). 2015 Summer;23(2):103-7. https://doi.org/10.4172/plastic-surgery.1000916
- Rehnke RD, Groening RM, Van Buskirk ER, Clarke JM. Anatomy of the Superfiial Fascia System of the Breast: A Comprehensive Theory of Breast Fascial Anatomy. Plast Reconstr Surg. 2018 Nov;142(5):1135-1144. https://doi.org/10.1097/PRS.0000000000004948
- Sisti A, Dalfio G, Pica Alfiri E, Cuomo R, Sadeghi P, Nisi G, Grimaldi L. Recurrence of breast ptosis after mastopexy - a prospective pilot study. Acta Chir Plast. 2022 Spring;64(1):18-22. https://doi.org/10.48095/ccachp202218
- Regnault P. Breast ptosis. Defiition and treatment. Clin Plast Surg. 1976 Apr;3(2):193-203.
- Brink RR. Management of true ptosis of the breast. Plast Reconstr Surg. 1993 Apr;91(4):657-62. https://doi.org/10.1097/00006534-199304000-00013
- Kirwan L. A classifiation and algorithm for treatment of breast ptosis. Aesthet Surg J. 2002 Jul;22(4):355-63. https://doi.org/10.1067/maj.2002.126746.
- Santos DC, Cardoso A, Martins JM, da Luz Barroso M, Costa H. Suspensory Ligament of the Mammary Gland: A Case Report. Aesthetic Plast Surg. 2016 Feb;40(1):98-101. https://doi.org/10.1007/s00266-015-0589-2
- Würinger E, Mader N, Posch E, Holle J. Nerve and vessel supplying ligamentous suspension of the mammary gland. Plast Reconstr Surg. 1998 May;101(6):1486-93. https://doi.org/10.1097/00006534-199805000-00009.
- Awad MA, Sherif MM, Sadek EY, Helal HA, Hamid WR. A New Septum in the Female Breast. Arch Plast Surg. 2017 Mar;44(2):101-108. https://doi.org/10.5999/aps.2017.44.2.101
- Qureshi AA, Myckatyn TM, Tenenbaum MM. Mastopexy and Mastopexy-Augmentation. Aesthet Surg J. 2018 Mar 14;38(4):374-384. https://doi.org/10.1093/asj/sjx181.
- Hidalgo DA, Spector JA. Mastopexy. Plast Reconstr Surg. 2013 Oct;132(4):642e-656e. https://doi.org/10.1097/PRS.0b013e31829fe4b4
- Hong WJ, Wang HB, Lin FC, Zeng L, Luo SK. Internal Mastopexy: A Novel Method of Filling the Upper Poles During Dual-Plane Breast Augmentation Trough Periareolar Incision. Aesthetic Plast Surg. 2021 Aug;45(4):1469-1475. https://doi.org/10.1007/s00266-020-02098-y
- Swanson E. All Seasons Vertical Augmentation Mastopexy: A Simple Algorithm, Clinical Experience, and Patient-reported Outcomes. Plast Reconstr Surg Glob Open. 2016 Dec27;4(12):e1170. https://doi.org/10.1097/GOX.0000000000001170
- Liu Y, Ren Y, Wu M, Hou K, Wu Y. Simultaneous Mastopexy via Areola Excision to Correct Mild and Moderate Breast Ptosis. Aesthetic Plast Surg. 2021 Jun;45(3):948-955. https://doi.org/10.1007/s00266-020-02049-7
- Persoff MM. Vertical mastopexy with expansion augmentation. Aesthetic Plast Surg. 2003 Jan-Feb;27(1):13-9. https://doi.org/10.1007/s00266-002-0072-8
- Hammond DC, O’Connor EA, Knoll GM. The short-scar periareolar inferior pedicle reduction technique in severe mammary hypertrophy. Plast Reconstr Surg. 2015 Jan;135(1):34-40. https://doi.org/10.1097/PRS.0000000000000802
- Calobrace MB, Herdt DR, Cothron KJ. Simultaneous augmentation/mastopexy: a retrospective 5-year review of 332 consecutive cases. Plast Reconstr Surg. 2013 Jan;131(1):145-156. https://doi.org/10.1097/PRS.0b013e318272bf86
- Hu H, Guan Q, Zheng Y, Zhong Y, Min N, Wei Y, Geng R, Hong C, Li J, Zhang Y, Li X. Inverted-T pattern reduction mammoplasty in bilateral breast ptosis: cosmetic and oncological outcomes. Gland Surg. 2021 Oct;10(10):2925-2934. https://doi.org/10.21037/gs-21-561
- Abdelkader R, Raafat S, Sakr W, Abdelaziz M, ElNoamany S. Augmentation Mastopexy: A Fivestep Standardized Strategy Approach. Plast Reconstr Surg Glob Open. 2022 Jun 15;10(6):e4349. https://doi.org/10.1097/GOX.0000000000004349
- Khavanin N, Jordan SW, Rambachan A, Kim JYS. A systematic review of single-stage augmentation-mastopexy. Plast Reconstr Surg. 2014 Nov;134(5):922-931. https://doi.org/10.1097/PRS.0000000000000582
- Beale EW, Ramanadham S, Harrison B, Rasko Y, Armijo B, Rohrich RJ. Achieving predictability in augmentation mastopexy. Plast Reconstr Surg. 2014 Mar;133(3):284e-292e. https://doi.org/10.1097/PRS.0000000000000079
- Coombs DM, Srivastava U, Amar D, Rubin JP, Gusenoff JA. The Challenges of Augmentation Mastopexy in the Massive Weight Loss Patient: Technical Considerations. Plast Reconstr Surg. 2017 May;139(5):1090-1099. https://doi.org/10.1097/PRS.0000000000003294
- Gounot N. Chirurgie secondaire des cures de ptose avec prothèses [Secondary surgery for breast ptosis with implants]. Ann Chir Plast Esthet. 2019 Nov;64(5-6):569-574 (in French). https://doi.org/10.1016/j.anplas.2019.05.011
- Brown T. An Analysis of Ptosis following Subfascial Breast Augmentation: Calculations That Explain Dogma. Plast Reconstr Surg. 2021 Nov 1;148(5):993-1004. https://doi.org/10.1097/PRS.0000000000008477


