Трубно-перитонеальное бесплодие: возможности восстановления репродуктивной функции
Автор: Щербакова Л.Н., Бугеренко К.А., Бугеренко А.Е., Иванова Н.В., Фотина Е.В., Новицкая Н.А., Панина О.Б.
Журнал: Хирургическая практика @spractice
Рубрика: Статьи
Статья в выпуске: 2 (42), 2020 года.
Бесплатный доступ
Актуальность. Несмотря на широкое распространение вспомогательных репродуктивных технологий проблема восстановления проходимости маточных труб у пациенток с гидросальпинксами, с окклюзией дистального отдела трубы, с перитубарными и периовариальными спайками остается актуальной и в настоящее время.Цель. Целью исследования явилась оценка эффективности лапароскопии в восстановлении фертильности у пациенток с трубно-перитонеальным бесплодием.Материалы и методы. В исследование было включено 99 пациенток, прооперированных по поводу трубно-перитонеального бесплодия. В послеоперационном периоде проводилась оценка частоты наступления беременности.Результаты. Беременность наступила у 41 (41,4%) пациенток с трубно-перитонеальным бесплодием в анамнезе. При этом из 66 пациенток с выполненными реконструктивно-пластическими операциями на маточных трубах у 17 (25,8%) женщин - самопроизвольно. Вследствие невозможности адекватного восстановления проходимости маточных труб 33 пациенткам была выполнена тубэктомия. У 24 (24,2%) пациенток беременность наступила после проведения ЭКО (после сальпингоовариолизиса или тубэктомии). Частота наступления беременности после ЭКО у этих пациенток была в 1,5 выше, чем в этом же лечебном учреждении в аналогичный период (42,5% и 27,8% соответственно).Заключение. У пациенток с трубно-перитонеальным бесплодием, в возрасте до 35 лет с сохраненной овуляцией и отсутствием патоспермии у партнера лапароскопия является эффективным методом восстановления проходимости маточных труб. При выраженном изменении маточных труб у пациенток с бесплодием целесообразно выполнять двустороннюю тубэктомию, что увеличивает эффективность ЭКО.
Трубно-перитонеальное бесплодие, сальпингоовариолизис, сальпингостомия, фимбриопластика, гидросальпинкс
Короткий адрес: https://sciup.org/142226490
IDR: 142226490 | УДК: 618.12-089.86 | DOI: 10.38181/2223-2427-2020-2-56-62
Tubal factor infertility: possible options of reproductive function restoration
Relevance. Despite the assisted reproductive techniques being widely used in modern gynaecology, the challenge of restoring fallopian tube patency in patients with hydrosalpinx, distal tubal occlusion, peritubal and periovarial adhesions remains relevant.Objective. The aim of this study was to evaluate the effectiveness of laparoscopic surgery in restoring fertility in patients with tubal factor infertility.Materials and methods. We included 99 patients, who underwent laparoscopic surgery for tubal factor infertility. During the follow-up we assessed the rate of spontaneous pregnancy and pregnancy after IVF.Results. Pregnancy occurred in 41 (41.4%) patients with a history of tubal factor infertility. Moreover, after reconstructive plastic surgery on the fallopian tubes out of 66 patients, in 17 cases (25.8%) pregnancy occurred spontaneously. In 33 patients tubectomy was performed due to impossibility of adequate fallopian tube reconstruction. In 24 (24.2%) patients, pregnancy occurred after IVF (after salpingo-ovariolysis or after tubectomy). The frequency of pregnancy after IVF in these patients was 1,5 times higher than in patients that underwent IVF in the same medical institution during the same period (42.5% and 27.8%, respectively).Conclusion. In patients with tubal factor infertility younger than 35 with preserved ovulation and the absence of pathospermia in a partner, laparoscopy is an effective method for restoring patency of the fallopian tubes. If a severe falopian tube lesions are present in patients with infertility, bilateral tubectomy should be considered, since bilateral tubectomy in such patients increases the effectiveness of IVF.
Текст научной статьи Трубно-перитонеальное бесплодие: возможности восстановления репродуктивной функции
Проблема бесплодия в течение многих лет остается одной из самых актуальных в практике врачей акушеров-гинекологов. В течение последних двух десятилетий основными двумя причинами женского бесплодия являются непроходимость маточных труб и наружный генитальный эндометриоз [1]. Безусловно, с внедрением в клиническую практику лапароскопического лечения острых воспалительных заболеваний придатков матки в сочетании с применением антибиотиков широкого спектра действия частота последующей окклюзии маточных труб в последние годы значительно уменьшилась. Напротив, все чаще основным этиологическим фактором ненаступления беременности становится наружный генитальный эндометриоз. Оценка проходимости маточных труб проводится практически всем пациенткам до 35 лет с подтвержденной овуляцией и нормальными показателями спер-мограммы партнера [2]. До этапа лапароскопии для этого применяются малоинвазивные методики, к которым относится гистеросальпинграфия и эхогидросонография. По результатам данных тестов принимается решение о целесообразности проведения лапароскопии этим пациенткам. Пациенткам с подтвержденными в анамнезе перенесенными специфическими инфекциями, передаваемыми половым путем, проведение лапароскопии показано без этапа предварительной оценки состояния маточных труб [3]. Хирургическое лечение по поводу трубно-перитонеального бесплодия может быть органосохраняющим и заключаться в восстановлении проходимости маточных труб. Для этого проводятся такие операции как сальпингоовариолизис, сальпингостомия и фимбриопла-стика. Широкое распространение методов ЭКО позволило преодолеть абсолютное трубное бесплодие. В связи с этим оперирующие акушеры-гинекологи при наличии выраженных изменений в маточных трубах склоняются к их удалению с дальнейшим включением пациенток в программу ЭКО. В то же время применение методов вспомогательных репродуктивных технологий связано с этическими и религиозными проблемами, что приводит к тому, что не все супружеские пары готовы прибегнуть к искусственному оплодотворению. В связи с этим проблема восстановления проходимости маточных труб у пациенток с гидросальпинксами, с окклюзией дистального отдела трубы, с перитубарными и периовари-альными спайками остается актуальной и в настоящее время. Остается нерешенным вопрос и целесообразности предварительной тубэктомии перед проведением ЭКО пациенткам с измененными маточными трубами. Следовательно, целью настоящего исследования явилась оценка эффективности лапароскопии в восстановлении фертильности у пациенток с трубно-перитонеальным бесплодием.
Материалы и методы исследования. В исследование было включено 99 пациенток, прооперированных в Центре планирования семьи и репродукции Департамента здравоохранения г. Москвы и Медицинском научно-образовательном центре МГУ имени М.В.Ломоносова по поводу трубно-перитонеального бесплодия. Критерием включения пациенток в исследование был возраст до 35 лет, подтвержденное по данным лапароскопии трубно-перитонеальное бесплодие, наличие овуляции, нормальные показатели спермограммы у партнера. Средний возраст пациенток, включенных в исследование, составил 32,7 ± 4,2 года, при этом 80% женщин были в возрасте 28-33 года. Все пациентки предъявляли жалобы на отсутствие беременности в течение не менее 1 года регулярной половой жизни без контрацепции. Первичное бесплодие было выявлено у 42 (42,4%) женщин, вторичное бесплодие — у 57 (57,8%). При анализе акушерского анамнеза было установлено, что самопроизвольные или оперативные роды были отмечены у 26 пациенток, внематочная беременность была у 16 пациенток (всем пациенткам была произведена односторонняя тубэктомия), искусственный аборт по желанию пациентки был произведен в 9 наблюдениях, самопроизвольное прерывание беременности было у 7 обследованных. У 55 пациенток гинекологический анамнез был отягощен перенесенным острым воспалением придатков, причиной которой была урогенитальная инфекция. Гистероскопия с раздельным диагностическим выскабливанием по поводу гиперпластических процессов эндометрия была выполнена 14 пациенткам, у 10 пациенток была выявлена патология шейки матки. Отсутствие указаний на перенесенные гинекологические заболевания в анамнезе была выявлено у 16 пациенток.
Во время лапароскопии у 55 (55,5%) пациенток с ТПБ был выявлен спаечный процесс I–II степени, у 44 (45,5%) пациенток распространенность спаечного процесса определяясь как III–IV степень. Объем операции у всех пациенток с ТПБ определялся индивидуально в зависимости от возраста пациенток, перенесенных ранее оперативных вмешательств, состояния маточных труб и распространенности спаечного процесса. Всем пациенткам была проведена оперативная лапароскопия с использованием комплекта эндоскопического оборудования и инструментов «KARL STORZ®». Операция проводилась под эндотрахеальным наркозом. Лапароскопия выполнялась в условиях пневмоперитониума с поддержанием внутрибрюшного давления на уровне 12-15 мм рт. ст. Оценка проходимости маточных труб осуществлялась во время лапароскопии при помощи установленной в цервикальный канал маточной канюли Cohen и введения кон- трастного вещества с одномоментным визуальным контролем.
Целью оперативного вмешательства было восстановление нормальной анатомии органов малого таза и восстановление проходимости маточных труб. Для этого на первом этапе проводился адгезиолизис и сальпингоовариолизис, на втором этапе — фимбриопластика при наличии межфимбриальных спаек и частичной проходимости маточной трубы или сальпингостомия при запаянном фимбриальном отделе маточной трубы. Сальпингостомия проводилась монополярным игольчатам электродом (Рис. 1), вывернутый край ампулы трубы фиксировался при помощи биполярных щипцов (Рис. 2). После реконструктивно-пластического этапа проводился контроль проходимости маточных труб путем повторного введения контрастного вещества через цервикальный канал. Результат операции считался удовлетворительным при поступлении контрастного вещества в маточные трубы и свободном его излитии в брюшную полость (Рис. 3).
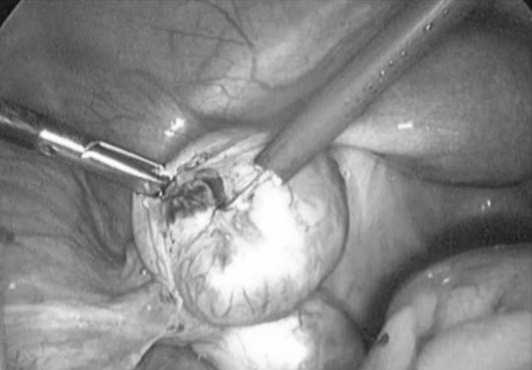
Рис.1. Вскрытие запаянного ампулярного отдела маточной трубы при помощи монополярного электрода (Сальпингостомия)
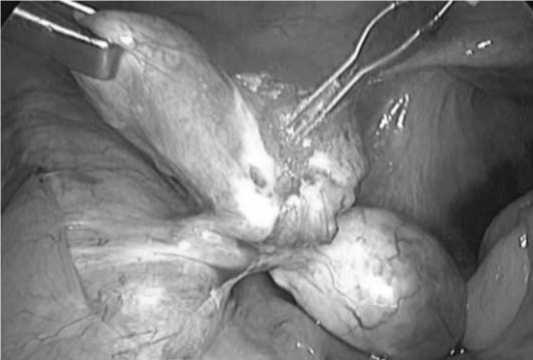
Рис. 2. Фиксация вывернутого края ампулярного отдела маточной трубы при помощи биполярных щипцов в ходе сальпингостомии
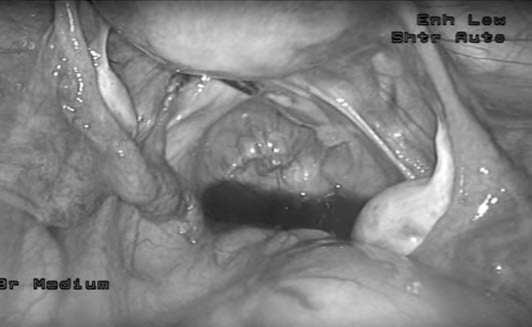
Рис. 3. Контрастное вещество в Дугласовом кармане при контрольной хромосальпингоскопии после восстановления проходимости маточных труб
При невозможности проведения реконструктивной операции (наличие нодозного сальпингита, проведение реконструктивно-пластических операций на маточных трубах в анамнезе, отсутствие сохраненных фимбрий, непоступление контрастного вещества после этапа восстановления проходимости маточных труб) производилась одностороння или двусторонняя тубэктомия. В связи с вышеизложенным подходом оперативное вмешательство в объеме только сальпингоовариолизиса было выполнено у 36 пациенток, дополнительно сальпингостомия была произведена у 30 обследованных. Односторонняя тубэктомия с сохранением контрлатеральной трубы выполнялась 18 пациенткам. В 33 наблюдениях была двусторонняя тубэктомия или удаление единственной маточной трубы, что привело к формированию абсолютного трубного бесплодия. Этим пациенткам далее было проведено ЭКО.
Оценка эффективности оперативной лапароскопии проводилась через 1-2 года после операции путем телефонного анкетирования пациенток. Оценивалось количество наступивших самопроизвольных беременностей, а также число беременностей в результате применения ЭКО. Исход беременности в оценке эффективности лечения бесплодия не оценивался.
Статистическая обработка данных проводилась с помощью методов непараметрической статистики в программе MedCalc. Для оценки качественных признаков рассчитывался критерий согласия Пирсона (критерий χ2). В качестве критического уровня значимости был принят p<0,05 (доверительный интервал составил 95%).
Результаты исследования. Беременность наступила у 41 (41,4%) пациенток с трубно-перитонеальным бесплодием в анамнезе. При этом из 66 пациенток с выполненными реконструктивно-пластическими операциями на маточных трубах у 17 (25,8%) женщин — самопроизвольно. У 24 (24,2%) пациенток беременность наступила после проведения ЭКО (после сальпингоовариолизиса или тубэктомии).
При анализе эффективности хирургического лечения бесплодия в зависимости от распространённости спаечного процесса было установлено, что самопроизвольно беременность наступила у 14 из 40 (35,0%) пациенток со спаечным процессом I-II степени и у 3 из 26 (11,5%) при наличии грубого спаечного процесса в малом тазу III-IV степени. Сравнение частоты самопроизвольного наступления беременности у пациенток с различной степенью тяжести спаечного процесса показало, что при наличии грубых спаек эффективность лапароскопии в преодолении бесплодия была достоверно ниже по сравнению с пациентками со спаечным процессом I-II степени (11,5% и 35,0% соответственно, χ2= 4,5, p=0,034).
При подробном анализе результатов с учетом объема операции, было выявлено, что у 36 пациенток, которым был выполнен только сальпингоовариолизис, беременность наступила самопроизвольно у 14 (38,9%). После сальпингосто-мии беременность наступила у 3 из 30 пациенток (10,0%). Проведенный статистический анализ позволил установить, что самопроизвольно беременность достоверно чаще наступала после сальпингоовариолизиса, чем в тех ситуациях, когда требовалось сочетание лизиса спаек с сальпингостомией (38,9% и 10,0% соответственно, χ2= 7,1, p=0,008).
В нашем исследовании при невозможности восстановления проходимости маточных труб 33 пациенткам выполнялась двусторонняя тубэктомия или тубэктомия единственной маточной трубы, что приводило к формированию абсолютного трубного бесплодия. Частота наступления беременности после ЭКО у этих пациенток была в полтора раза выше, чем в среднем по ЦПСиР за этот же период (42,5% и 27,8% соответственно).
Обсуждение. Эффективность хирургического лечения трубно-перитонеального бесплодия зависит от многих факторов: возраста пациенток, характера изменений маточных труб, степени выраженности спаечного процесса, объема выполненного оперативного вмешательства. Критерием включения в исследование был возраст пациенток до 35 лет. Этот возраст определен в клинических рекомендациях по ведению пациенток с бесплодием [2]. В связи с этим данный показатель нами не учитывался при определении факторов, влияющих на эффективность лапароскопии в восстановлении фертильности. Наиболее важным критерием, определяющим успех операции, по нашему мнению, является исходное состояние маточных труб, а также наличие спаечного процесса в малом тазу.
Развитию спаечного процесса способствуют перенесенные инфекции, передающиеся половым путем, а также оперативные вмешательства, особенно лапаротомным доступом. Об увеличении спаечного процесса после перенесенной операции свидетельствуют многие авторы [4,5]. Патогенез образования спаек является многофакторным процессом, в основе которого лежат молекулярные механизмы. Важное значение при этом имеет повреждение брюшины в результате инфекции, травмы, сопровождающиеся развитием воспалительной реакции, начинающейся с высвобождения вазоактивных веществ из разрушенных тучных клеток стромы (гистамина и кининов), которые повышают проницаемость сосудов. В очаг повреждения мигрируют полиморфноядерные лейкоциты, макрофаги, фибробласты, мезотелиальные клетки, которые пролифирируют и дифференцируются. Всеми этими клетками продуцируются различные медиаторы воспалительного ответа: хемоаттрактанты, цитокины, факторы роста, компоненты системы активации плазминогена, метаболиты арахидоновой кислоты, активные формы кислорода и азота. Воспаление является неотъемлемой частью регенеративного процесса и практически всегда наблюдается при тканевых повреждениях [6]. Важное значение в воспалительной фазе отводится макрофагам, которые во многом определяют эффективность этой фазы. Макрофаги секретируют факторы роста и стимулируют хемотаксис клеток мезенхимальной природы. Приход этих клеток ознаменовывает новую фазу — фазу репарации. Восстановление дефектов тканей происходит за счет пролиферации и дифференцировки соответствующих тканеспецифичиных стволовых клеток. Однако наряду с этими клетками в тканях млекопитающих, в том числе и человека, обнаружены и мезенхимальные стволовые клетки, ответственные за восполнение всей соединительной ткани организма [7]. Мезенхимальные клетки — мезенхимальные стволовые клетки, фибробласты и миофибробласты — синтезируют коллаген, как правило, III-го типа, и таким образом ремоделируют грануляционную ткань, постепенно замещая ее постоянной [6]. Дальнейшее ремоделирование внеклеточного матрикса ознаменовывает следующую стадию заживление — регенерацию. Грануляционная ткань может замениться или фиброзной тканью (с образованием спаечного процесса) или полноценной функциональной тканью. У взрослого человека регенерация завершается обычно на стадии ремоделирования и полное восстановление структуры и функции ткани практически никогда не происходит [6]. Образование спаечного процесса обусловлено более выраженным и длительно текущим воспалительным процессом в сочетании с наследственной предрасположенностью в результате чего снижается способность к восстановлению функциональной ткани.
В нашем исследовании было продемонстрировано, что беременность самопроизвольно наступила после лапароскопии у 25,8% пациенток с трубно-перитонеальным бесплодием. О сходной частоте восстановления фертильности у пациенток с гидросальпинксами сообщается и в метаанализе Chu et al: суммарная частота естественной клинической беременности в 22 включенных в метаанализ исследованиях (2810 пациентов) составила 27% (95% доверительный интервал: 25-29%) [8]. В метаанализ были включены исследования за длительный период (1972-2014 гг.), с применением различных доступов (лапаротомный и лапароскопический) и оперативных техник (холодная и электрохирургическая диссекция). К сожалению, разнородность клинических исследований авторам метаанализа не позволили сравнить хирургические техники и сделать вывод о преимуществе того или иного подхода к восстановлению функциональной способности маточной трубы. Авторы считают, что лучшие результаты лечения трубно-перитонеального бесплодия, которые указываются в исследованиях последних десятилетий, связаны с одной стороны с применением лапароскопии, а с другой стороны - с восстановлением проходимости в менее поврежденных маточных трубах, тогда как при выраженном изменении труб, в связи с широким распространением методов вспомогательных репродуктивных технологий, в настоящее время чаще выполняется тубэктомия.
Влияние на эффективность хирургического лечения оказывает выраженность исходного спаечного процесса и характер требуемого объема оперативного вмешательства. По нашим данным, при наличии грубых спаек эффективность лапароскопии в преодолении бесплодия была достоверно ниже по сравнению с пациентками со спаечным процессом I-II степени. Кроме того, самопроизвольно беременность достоверно чаще наступала после сальпингоовари-олизиса, чем в тех ситуациях, когда требовалось сочетание лизиса спаек с сальпингостомией. Это объясняется исходно меньшей выраженностью повреждения маточной трубы. После проведения сальпингоовариолизиса практически не требуется достижение полной регенерации ткани, целью этого этапа операции является разрушение тех спаек, которые возникли ранее вследствие острого воспаления, что и приводит к восстановлению функциональной способности трубы. Тогда как сальпингостомия и фимбриопластика направлены на достижение проходимости маточной трубы при ее окклюзии и во многом зависят от регенеративной способности ткани и возможности дифференцировки мезенхимальных стволовых клеток и тканеспецифичных стволовых клеток.
Выраженный спаечный процесс, возникший вследствие перенесенной инфекции или оперативного вмешательства, при лечении трубно-перитонеального бесплодия требует более агрессивной хирургической тактики, что запускает вновь фазы воспаления и репарации в малом тазу. Для перехода в стадию регенерации важное значение имеет быстрое купирование признаков воспаления, которое достигается уменьшением ожоговой поверхности (особенно при применении монополярной коагуляции), тщательностью точечного гемостаза для снижения выброса вазоактивных веществ и как следствие медиаторов воспаления, а также применением антибактериальной терапии, проводимой в пери- и послеоперационным периодах. Следует учитывать, что практически невозможна регенерация ожоговой поверхности, заживление возможно только путем замещения дефекта фиброзной тканью. С другой стороны, монополярная коа- гуляция и диссекция обеспечивает быстрое и практически бескровное рассечение тканей. Применение холодных хирургических ножниц обеспечивает ровный линейный дефект с хорошей васкуляризацией тканей, что увеличивает шансы на регенерацию и восстановление функции органа. В связи с вышеописанной классической динамикой заживления раны, хирург должен взвешенно подходить к выбору инструментов и вида энергии при лечении трубно-перитонеального бесплодия. Обоснованным является применение монополярной энергии для сальпингоовариолизиса тонких плоскостных спаек (Рис. 4), рассечение которых, не вызывает выраженной экссудации при заживлении ожоговой поверхности и не приведет к развитию новых рубцовых сращений. При сальпингостомии и фимбриопластики использование монополярной энергии возможно на тех участках, где не требуется регенерация (например, создание нового устья в воронке маточной трубы), а там, где необходимо восстановление функциональной тканью, более целесообразным является использование холодных ножниц.
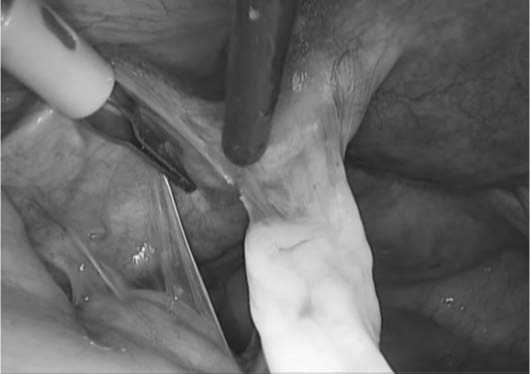
Рис. 4. Рассечение плоскостных слабоваскуляризированных спаек монополярным электродом
У ряда пациенток во время лапароскопии проводилось удаление маточных труб перед предстоящим ЭКО. У этих пациенток мы наблюдали более высокую эффективность ЭКО, чем в ЦПСиР в тот же период времени, что может объясняться элиминацией очага хронической инфекции, поддерживающего воспалительную реакцию и препятствующего имплантации. Во многих исследованиях было показано, что наличие гидросальпинкса отрицательно влияет на показатели беременности и увеличивает риск самопроизвольного выкидыша у пациенток после ЭКО. Еще в метаанализе 1998 года, уже ставшим классическим, было показано, что в 1144 циклах ЭКО у женщин с гидро-сальпинксами частота имплантации и беременности была приблизительно на 50% ниже, чем в 5569 циклах ЭКО, проводимых женщинам без гидросальпинксов [9]. Считается, что это связано с токсическим воздействием содержимого гидросальпинкса на гаметы, эмбрион и имплантационные свойства эндометрия [10]. Устранение гидросальпинксов перед ЭКО возможно путем удаления маточной трубы, сальпингостомии, окклюзии проксимального отдела маточной трубы лапароскопическим или гистероскопическим доступами, аспирации содержимого гидросальпинк-са под ультразвуковым контролем без или в сочетании со склеротерапией. В недавнем мета-анализе 2019 года Volodarsky-Perel et al. исход ЭКО после тубэктомии сравнивался с вариантами лечения без удаления маточной трубы [11]. Авторами не было обнаружено отрицательного влияния тубэктомии на функцию яичника в цикле ЭКО: количество извлеченных ооцитов, продолжительность стимуляции и общая доза ФСГ была сравнима у пациенток, у которых было проведено удаление маточных труб по поводу гидросальпинсков и у которых окклюзия маточных труб осуществлялась иными способами. При этом в рандомизированных контролируемых исследованиях, включенных в метаанализ, уровень рождаемости, частота клинической беременности, а также показатели имплантации были выше у пациенток после тубэктомии.
Таким образом, у пациенток с трубно-перитонеальным бесплодием, в возрасте до 35 лет с сохраненной овуляцией и отсутствием патоспермии у партнера лапароскопия является эффективным методом восстановления проходимости маточных труб. При выраженном изменении маточных труб у пациенток с бесплодием целесообразно выполнять двустороннюю тубэктомию, что увеличивает эффективность ЭКО.
Финансовая поддержка работы: работа выполнена в рамках государственного задания МГУ имени М.В.Ломоносова.
Список литературы Трубно-перитонеальное бесплодие: возможности восстановления репродуктивной функции
- Бугеренко К.А., Щербакова Л.Н., Бугеренко А.Е., и др. Непроходимость маточных труб: верификация диагноза // Врач. 2015. Vol. 9. P. 37-40.
- Женское бесплодие (современные подходы к диагностике и лечению) // Клинические рекомендации *протоколы лечения. 2019. 99 c.
- Lindsay T.J., Vitrikas K.R. Evaluation and treatment of infertility. // Am. Fam. Physician. 2015. Vol. 91, № 5. P. 308-314.
- Dawood A.S., Elgergawy A.E. Incidence and sites of pelvic adhesions in women with post-caesarean infertility. // J. Obstet. Gynaecol. 2018. Vol. 38, № 8. P. 1158-1163.
- Ikechebelu J.I. et al. Comparison of the prevalence of adhesions at the time of diagnostic laparoscopy for infertility between patient who had open myomectomy and those who had no previous pelvic-abdominal surgery or pelvic inflammatory disease. // Niger. J. Clin. Pract. 2018. Vol. 21, № 11. P. 1415-1421.
- Ткачук В.А. Стволовые клетки и регенеративная медицина. Москва: Издательство МГУ, 2014. 220 с.
- Калинина Н.И., Сысоева В.Ю., Рубина К.А., Парфенова Е.В. и др. Мезенхимальные стволовые клетки в процессах роста и репарации тканей // Acta Naturae. 2011. Т. 3. С. 32-39.
- Chu J. et al. Salpingostomy in the treatment of hydrosalpinx: a systematic review and meta-analysis. // Hum. Reprod. 2015. Vol. 30, № 8. P. 1882-1895.
- Zeyneloglu H.B., Arici A., Olive D.L. Adverse effects of hydrosalpinx on pregnancy rates after in vitro fertilization-embryo transfer // Fertil. Steril. 1998. Vol. 70, № 3. P. 492-499.
- Ozmen B., Diedrich K., Al-Hasani S. Hydrosalpinx and IVF: assessment of treatments implemented prior to IVF // Reprod. Biomed. Online. 2007. Vol. 14, № 2. P. 235-241.
- Volodarsky-Perel A., Buckett W., Tulandi T. Treatment of hydrosalpinx in relation to IVF outcome: a systematic review and meta-analysis. // Reprod. Biomed. Online. 2019.


