Уникальные медицинские случаи в онкоурологической практике
Автор: Токтомушев А.Т., Тилеков Э.А., Саяков У.К., Сулайманов М.Ж., Ибраев Т.Б.М., Саякова А.У., Керимов А.Д., Токтомушова А.А., Икбал М.В., Таалайбекова А.Т., Салихар Р.И.
Журнал: Хирургическая практика @spractice
Статья в выпуске: 2, 2018 года.
Бесплатный доступ
Данная статья посвящена к необычным клиническим ситуациям в онкоурологической практике. Как известно, в современной медицине го- сподствует стандартизация, внедряются клинические протоколы диагностики и лечения, где нет места нетипичным, казуистическим случаям, нивели- руются индивидуальные особенности больных, течения заболевания и соответственно методов лечения. В статье авторы детально описывают пять наи- более казуистичесих случаев из их медицинской практики в Научном центре онкологии и гематологии Республики Кыргызстан. Цель статьи - описать уникальные случаи в онкоурологоической практике, так как представленные истории болезней могут существенно помочь в научных исследованиях или работе других врачей, если те столкнутся со столь же странными симптомами.
Онкологические болезни, протокольное лечение, казуистические случаи в практике онкологической урологии: гиперлипидэмия, симфизит, забытый марлевый тампон, тромбоэмболический болезнь, внутриматочная спираль
Короткий адрес: https://sciup.org/142221896
IDR: 142221896 | УДК: 616.6
Unique medical cases in oncurological practice
This article is devoted to unusual clinical situations in oncourological practice. As is known, standardization prevails in modern medicine, clinical pro-tocols for diagnosis and treatment are implemented, where there is no place for atypical, casuistic cases, individual characteristics of patients, course of the disease and, accordingly, methods of treatment are leveled. The authors describe in detail the five most casuistic cases from their medical practice in the Scientific Center of Oncology and Hematology of the Kyrgyz Republic in this article. The purpose of the article is to describe unique cases in oncourological practice, since the presented case histories can significantly help in the scientific research or the work of other doctors if they encounter the same strange symptoms.
Текст научной статьи Уникальные медицинские случаи в онкоурологической практике
Миграция внутриматочной спирали в мочевой пузырь
Одним из наиболее распространенных и эффективных методов контрацепции является применение внутриматоч-ной спирали (ВМС). Около 10 % женщин развитых стран и 16,5 % женщин развивающихся стран с целью предохранения т нежелательной беременности прибегают к применению ВМС [1].
Однако при применении ВМС в 1,3-1,6/1000 случаев происходит миграция ВМС в свободную брюшную полость и полость малого таза, а также в мочевой пузырь или сигмовидную кишку. Возможна также миграция спирали под эндо-
-
a E-mail: asanbek.toktomushev@mail.ru
метрий или миометрий, при которой часто развиваются воспалительные процессы и пельвальгии [2]. Причиной выхода ВМС за пределы матки, как правило, считается перфорация матки во время введения спирали, которая не диагностируется в течение длительного времени [3]. В гинекологической практике врачи иной раз, проводят технически неправильную манипуляцию, что приводит пациента к дополнительным страданиям [4]. Приводим пример.
Больная С., 37 лет (с медицинским образованием), поступила в онкоурологическое отделение с направительным диагнозом: «Рак мочевого пузыря Т2N0М0». Жаловалась на неприятные ощущения внизу живота, а именно в области мочевого пузыря; временами на наличие крови в моче, периодически на дизурию.
Из анамнеза: больной себя считает в течение последних 6-7 лет. Однократную гематурию отмечает 5 месяцев тому назад. В последнее время беспокоили рези в конце мочеиспускания и неприятные ощущения в мочевом пузыре. При обследовании по месту жительства заподозрена опухоль мочевого пузыря, по поводу чего направлена в институт онкологии.
Гинекологический анамнез: менструации с 14 лет, половая жизнь с 23 лет, беременностей – 5, родов – 2, мед. абортов – 3. ВМС установлена 8 лет тому назад в городской клинической больнице.
Объективно: общее состояние удовлетворительное; телосложение нормостеническое; регионарные лимфатические узлы не изменены, безболезненны при пальпации. Со стороны органов и систем патологии не выявлено.
При выделительной урографии: функция почек не нарушена, контраст заполняет все отделы верхних мочевыводящих путей; мочеточники прослеживаются на всем протяжении.
Заключение УЗИ мочевого пузыря: возможно объемное образование до 11 мм. в области дна мочевого пузыря. Цистоскопически: на левой стенке мочевого пузыря обнаружено образование, на поверхности которого наложены фибринозные налеты с инкрустацией солями.
При оперативном вмешательстве выявлено: экзофитное образование, которое принято за новообразование, оказалось инородном телом, представляющим собой ВМС с корпусом-трубочкой диаметром 0,5 см и длиной 5 см, исходящим со стороны полости матки (рис. 1).

Рис. 1. Внутриматочная спираль с корпусом
В просвете трубки оказалась не достигшая своей цели спираль. Поверхность образования инкрустирована солями. Трубка была удалена, дефекты мочевого пузыря ушиты. Послеоперационный период протекал гладко. Больная в удовлетворительном состоянии выписана из клиники.
Успешное лечение рака мочевого пузыря в сочетании с гиперлипидемией и сахарным диабетом
Известны такие способы лечения рака мочевого пузыря: химиотерапия, иммунотерапия, лучевая терапия, эндоскопические методы хирургического лечения и радикальные операции с различными способами отведения мочи, а также различные комбинации этих методов лечения при различных стадиях заболевания [5]. Однако случаи осложненного течения заболевания часто не позволяют применить ввиду их выраженной токсичности для организма. Также известны случаи, когда при диагностическом обследовании у пациента были выявлены заболевания [6], не вылечив которые было невозможно приступить к запланированному хирургическому вмешательству по поводу рака мочевого пузыря.
Адекватная выработка лечебной тактики при осложненной форме рака мочевого пузыря сопряжена с определенными трудностями. Ниже приводим крайне редкие наблюдения из нашей практики, которые сложны в диагностике и лечении сопутствующих патологий у больного раком мочевого пузыря.
Больной, 64 года, поступил с жалобами на периодическую гематурию, сухость во рту, полидипсию, похолодание пальцев стопы.
Анамнез болезни: болен в течение 3-х месяцев, с момента, когда впервые обратил внимание на наличие безболевой гематурии. Обратился к урологу по месту жительства, откуда был направлен в онкоурологическое отделение с подозрением на опухоль мочевого пузыря.
Анамнез жизни: 10 лет тому назад лечился и в течение 2-х лет наблюдался в НИИ туберкулеза по поводу туберкулеза легких. С учета снят по выздоровлении. Имеет взрослых здоровых детей. Курит с юношеского возраста. Всю жизнь работал в колхозе полеводом, выращивал сельскохозяйственные культуры.
Общий статус: общее состояние удовлетворительное, кожа и видимые слизистые обычной окраски. В нижних веках определяются мелкие ксантомы. Питание пониженное (вес 55 кг). Регионарные лимфоузлы не увеличены. Пульсация на периферических артериях нижней конечности ослаблена. АД – 120 на 80 мм рт. ст., пульс удовлетворительного наполнения и напряжения, 68 ударов в минуту. Язык чистый и влажный. Живот при пальпации безболезненный, печень и селезенка без особенностей.
Урологический статус: симптом поколачивания по XII ребру с обеих сторон отрицательный. Почки при пальпации безболезненные, наружные половые органы развиты нормально. При ректальном пальцевом исследовании: предстательная железа незначительно увеличена, тугоэластической консистенции, безболезненная.
Цистоскопия: в мочевой пузырь введен цистоскоп. Остаточной мочи нет. Емкость пузыря 260 мл, выше устья левого мочеточника определяется ворсинчатое опухолевидное об- разование в виде «тутовой ягоды» до 2-х см в диаметре. Слизистая оболочка у основания опухоли без изменений. Устья мочеточников идентифицируются отчетливо.
На основании предварительных данных обследования был поставлен диагноз: Рак мочевого пузыря T1-2 NxMx. Облитерирующий атеросклероз сосудов нижних конечностей без нарушения трофики тканей.
При дальнейшем обследовании врачи столкнулись с парадоксальной сложностью, связанной с забором крови из вены для биохимического исследования. Иными словами, порция полученной крови была в виде сметаны. При биохимическом исследовании данного субстрата удалось получить ответы только по двум параметрам: содержание липидов и сахара в крови, 176 г/л (в норме до 48 г/л); 11,9 ммоль/л (в норме до 5,5 ммоль/л) соответственно. Определить другие показатели крови практически было невозможным. В суточной моче уровень сахара доходил до 75 ммоль/л.
Больной был консультирован эндокринологом и ему был поставлен диагноз: нарушение жирового обмена, гиперлипидемия, сахарный диабет средней тяжести. Назначено лечение: стол № 9, простой инсулин по 4 Ед. 4 раза в сутки, (суточная доза составила 16 Ед), общеукрепляющая и витаминотерапия.

Рис. 2. В пробирке хилезные крови в течение недели
Больной в течение 10 дней получал вышеуказанное лечение. Однако кровь также оставалось хилезной (рис. 2), неподлежащей адекватному исследованию. По рекомендации эндокринолога суточная доза инсулина доведена до 32 Ед., что оказалось недостаточным для анализа крови. Только при суточной дозе 42 Ед. инсулина врачи смогли получить пригодную для биохимического исследования кровь из вены, т. е. спустя 36 дней с момента применения инсулинотера-пии. При этом липиды и сахар крови снизились до 10 мг/л и 6,7 ммоль/л соответственно. Другие показатели крови в пределах нормы. Следует отметить, что в период лечения в стационаре наблюдалась картина обострения хронического панкреатита. Проведена соответствующая терапия с эффектом. После нормализации уровня сахара и липидов в крови было выполнено запланированное хирургическое вмешательство по поводу рака мочевого пузыря: резекция мочевого пузыря с удалением опухоли, размером до 2-х см в диаметре. При патогистологическом исследовании выявлен переходно-клеточный рак G2, прорастающий в начальный отдел мышечной оболочки (Т2).
Послеоперационный период протекал гладко, без осложнений. Заживление раны происходило первичным натяжением. Суточная доза инсулина до выписки из стационара была 42 Ед. Проведен курс адъювантной химиотерапии тио-тефом по 40 мг, № 5, через день. Осложнения не наблюдались. Из стационара больной выписан в удовлетворительном состоянии. Больной в течение одного года наблюдался в поликлинике, рецидивов болезни не было зарегистрировано. В связи с выбытием из республики дальнейшая судьба больного не известна.
Послеоперационные осложнения при резекции мочевого пузыря
Резекция мочевого пузыря – операция, которая заключается в иссечении части мочевого пузыря. Она проводится при определенных заболевания, в основном при опухолях, дивертикулах мочевого пузыря и т. д [7]. Приводим случай послеоперационных осложнений при резекции мочевого пузыря.
Больной Г., 68 лет, находился на стационарном лечении в течение 94 дней с диагнозом: рак мочевого пузыря Т2NoMo. Состояние после резекции мочевого пузыря с послеоперационным осложнением: остеит лобковых костей и симфизит (рис. 3), синдром Райта, дисбактериоз.
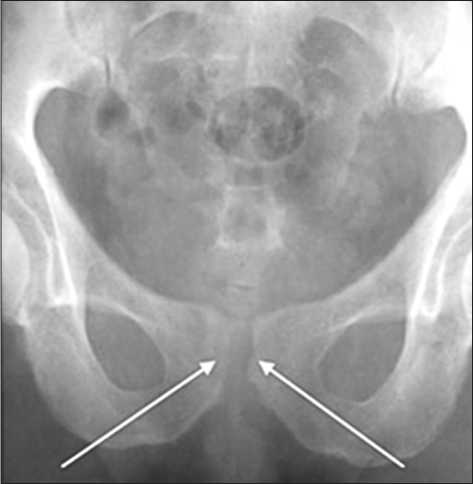
Рис. 3. Тазовая кость: на снимке межлонная щель расширена – острый симфизит
При обследовании больного обнаружен рак мочевого пузыря. Опухоль была небольшая, поверхностная. Оперативное вмешательство не представлялось сложным и занимало всего 50 минут. Выполнена плоскостная резекция мочевого пузыря с удалением опухоли. Гистологически – переходноклеточный рак первой степени злокачественности (G1). Таким образом, прогноз болезни был не мрачным, а наоборот – благоприятным.
Ближайший послеоперационный период протекал относительно гладко, больной получал противовоспалительное, общеукрепляющее лечение.
На 15-е сутки после операции больной жаловался на слабость, повышение температуры тела до 38°С в вечернее время, боли в области лонного сочленения, отсутствие аппетита. В анализах крови отмечался лейкоцитоз со сдвигом влево. Появилась невыносимая боль в области лонного сочленения. Интенсивность ее с каждым днем усиливалась. На серии рентгенснимков определялось расплавление костной ткани по верхнему краю горизонтальной ветви правой лобковой кости. Щель лонного сочленения была расширена. Больной перестал ходить и находился в постельном режиме. Нуждался в постоянной посторонней помощи. Был организован консилиум врачей в составе урологов, невропатолога. Постановлен диагноз: послеоперационный остеит лонных костей, симфи-зит.
Больным выполнялись назначения невропатолога и уролога с добавлением мелкодисперсных белков, компонентов крови, витаминотерапии и обезболивающих препаратов. Было проведено 4 курса активной антибиотикотерапии, вследствие чего развился дисбактериоз. Проведено соответствующее лечение. В результате проведенной терапии уменьшились боли над лоном и больной стал ходить. Но эффект от проведенной терапии наступил только через два месяца. На контрольном снимке лонного сочленения отмечена положительная динамика (рис. 4). Больной выписан с выздоровлением.
Случай предотвращения тромбоэмболии
Приводим крайне редкое наблюдение, где во время операции обнаружен опухолевый эмбол в просвете почечной вены, размером чуть больше спичечной головки [8].
Больной женшине 64 лет установлен клинический диагноз: рак левой почки T3N1M. Заланирована типовая операция – нефрэктомия слева.
После соответствуюшей предоперационной подготовки больная взята на операцию. Операция проходила без осложнений. При ревизии почки установлено, что опухоль располагалась в среднем сегменте размером 3-4 см в диаметре. Без особых технических трудностей было мобилизована почка, пораженная опухолью. Сосудистая ножка (art. еt vena renalis) выделена на всем протяжении. При этом в просвете почечной вены обнаружена свободно флотируюшая белесоватая ткань на тонкой ножке. Образование периодически «выглядывает» из ворот почки: то исчезает, то появляется и занимает 1/4 часть просвета сосуда. При легком надавливании вены оно видно более отчетливо и визуализируется через тонкую стенку почечной вены. При дальнейшей манипуляции, вдруг «образование» пошло по току венозной крови в сторону нижней полой вены. Оперативно почечная вена придавлена пальцеми и наложен зажим, лигирована и перевязана почечная вена, затем перевязана магистральная артерия почки. Выполнена нефрэктомия с лимфодиссекцией. Послеоперационный период протекал без особенностей.
Макропрепарат: новообразование почки небольшого размера (рис. 5). Опухоль занимает средний сегмент органа. При гистологическом исследовании установлен – почечноклеточный рак, G3. На проксимальном отделе почечной вены выявлен сформировавшийся нежный опухолевый эмбол, а в просвете отрезка вены обнаружен опухолевый эмбол размером 0,5 см в диаметре с тонкой ножкой, оторвавшийся от основной массы опухоли (рис. 6). Патогистологическое заключение – клетки рака.
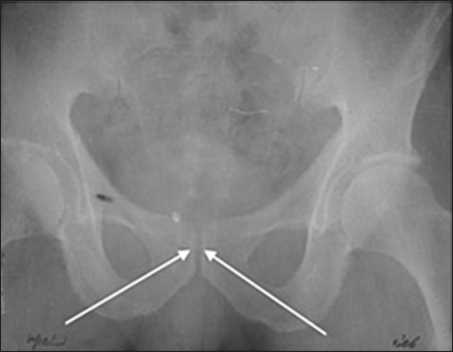
Рис. 4. Обзорный рентгеноснимок: симфиз не нарушен, хрящевая щель без особенностей, репарация костно-хрящевого сегмента лонного сочленения восстановлена

Рис. 5. Удаленный препарат
Исходя из данного казуистического клинического наблюдения мы считаем, что мобилизация опухоли почки порой может привести к внезапному отрыву тромба.
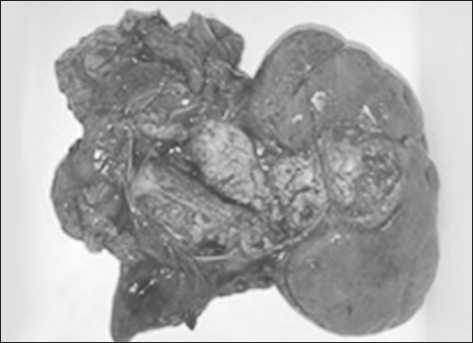
Рис. 6. Опухолевой эмбол в просвете левой почечной вены
Неоперативное удаление марлевого тампона в мочевом пузыре
Инородное тело мочевого пузыря – проблема, с которой урология встречается достаточно часто. Одна из распространенных причин попадания инородных тел в мочевой пузырь – случайное попадание инородного тела в результате технических ошибок при манипуляциях и операциях на мочевом пузыре и соседних органах (лигатуры, обломки инструментов, марлевые шарики и салфетки) [9]. Приводим пример из практики.
Больная К., 50 лет поступила в онкоурологическое отделение с жалобами на чувство неполного опорожнение мочевого пузыря, боль режущего характера, периодически примесь крови в моче, распирание в области мочевого пузыря.
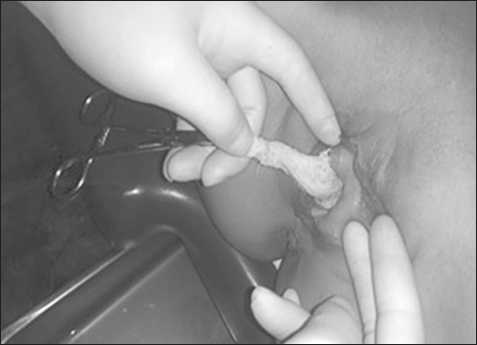
Рис. 7. Удаление через уретру марлевого тампона с помощью биопсийных щипцов
Больная около 1 года тому назад, по месту жительства перенесла операцию в малом тазе: удаление миоматозного узла матки. Выполнена операция: надвлагалищная ампутация органа. После оперативного вмешательства постоянно беспокоит выше перечисленные жалобы. Получала лечение. Улучшение со слов пациента не было отмечено. После компьютерной томографии заподозрена опухоль мочевого пузыря и больная была направлена в онкоурологическое отделение Национального центра онкологии. Размер новообразования был 3х4 см в диаметре (рис. 7). К сожалению, на выписке истории болезни о ранении мочевого пузыря во время операции в протоколе не было указано.
При цистоскопии на задней стенке мочевого пузыря обнаружен гиперемированный участок. При биопсии с помощью щипцов выявлены разволокненные отдельные ниточки. Участок расширен кончиками инструмента. При дальнейшей манипуляции из этого места выделен марлевый тампон, оставленный во время предыдущей операции – на малом тазу. Тампон извлечен без особых усилий и осложнений. При контрольном осмотре пациент жалоб не предъявлял.
Благодаря профессионализму урологов инородное тело было удалено без открытого хирургического вмешательства.
Выводы
В данной статье авторы в детальной форме изложили свои редкие, порой уникальные наблюдения, делясь своим опытом. Предоставив полный анамнез жизни и болезни пациентов, описав ход лечения и возникавшие осложнения при оперативном вмешательстве и неоперативных методах лечения, авторы предоставляют возможность детально изучить описанные случаи, что может существенно помочь в научных исследованиях или работе других врачей, если те столкнутся со столь же странными симптомами.
Список литературы Уникальные медицинские случаи в онкоурологической практике
- United Nations, Population Division, Dept. of Economic and Social Affairs. World Contraceptive Use 2007. - New York, USA, 2007. - Available at: http://www.un.org/esa/population/publications/contraceptive2007/ contraceptive2007.htm
- Soydinc H.E., Evsen M., CaÇa F., Sak M.E., Taner M.Z., Sak S. Translocated intraute rine contraceptive device: experiences of two medical centers with risk factors and the need for surgical treatment. J Reprod Med, 2013, 58(5-6), P. 234-240
- Рахмонов Д.А., Рашидов Ф.Ш., Калмыков Е.Л., Маризое- ва М.М., Бобджонова О.Б., Бокиев Ф.Б., Амонов Ш.Ш., Садри- ев О.Н. Миграция внутриматочной спирали в свободную брюшную полость // Российский медико-биологический вестник имени академика И.П. Павлова. 2017. Т. 25. №2. С. 247-255
- Вопрос: Какие побочные эффекты и последствия может вызвать внутриматочная спираль? - Режим доступа: www.tiensmed.ru/ news/answers/kakie-pobochnie-effekti-vizivaet-vnutrimatochnaya-spiral.html
- Коган М.И., Перепечай В.А. Современная диагностика и хирургия рака мочевого пузыря. Ростов-на-Дону: РМГУ, 2002
- Abbate S.L., Brunzell J.D. Pathophysiology of hyperlipidemia in diabetes mellitus, J Cardiovasc Pharmacol. 1990, 16(9), P. 1-7
- Токтомушев А.Т. Не вреди. Форс-мажор в хирургии. Бишкек, 2013
- Вихрова Н.Б., Долгушин Б.И., Панов В.О., Матвеев В.Б., Ши- мановский Н.Л., Дворова Е.К. Лучевые методы диагностики в определении структуры опухолевого тромба в нижней полой вене при раке почки // Онкоурология. 2015. № 3. С. 40-45
- Инородное тело мочевого пузыря // Красота и медицина. - Режим доступа: http://www.krasotaimedicina.ru/diseases/zabolevanija_ urology/bladder-foreign-body


