Успешное хирургическое лечение пациентки с переломом проксимального отдела бедренной кости
Автор: Ямщиков О.Н., Емельянов С.А., Перегородов А.Н., Чумаков Р.В., Павлова К.А.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Клинические наблюдения
Статья в выпуске: 1 т.19, 2024 года.
Бесплатный доступ
Переломы шейки бедра происходит обычно у пожилых пациентов в результате снижения прочности костной ткани по мере естественного старения организма. У женщин переломы шейки бедра выявляются вдвое чаще, чем у мужчин. Для пожилых людей перелом шейки бедра является тяжелой травмой, поскольку в силу возрастных изменений и имеющихся хронических заболеваний костные структуры характеризуются значительно меньшей способностью к регенерации. Жизнеугрожающими для пожилого пациента становятся осложнения от длительного обездвиживания и пребывания в постели после травмы. В наши дни наиболее эффективным методом лечения переломов шейки бедренной кости является эндопротезирование. Замена тазобедренного сустава искусственными имплантами обеспечивает ранний подъем с постели, позволяет существенно сократить период реабилитации и восстановить опорную функцию нижней конечности.Цель: демонстрация успешного опыта лечения пациентки - долгожителя с переломами проксимального отдела бедренных костей с учетом дифференцированного подхода к выбору тактики хирургического вмешательства.Материалы и методы. Для написания статьи использованы данные медицинской документации травматологического стационара, данные инструментального исследования и результаты динамического наблюдения. Также поиск был проведен в открытых электронных научных базах данных PubMed национальной электронной медицинской библиотеки США и баз данных российской научной электронной библиотеки elibrary по ключевым словам и словосочетаниям: перелом бедренной кости, проксимальный отдел, хирургическое лечение.В результате остеосинтеза перелома правого бедра Gamma-3 и эндопротезирования левого тазобедренного сустава достигнута ранняя активация пациентки и возможность самостоятельного передвижения.Заключение. Применение интрамедуллярного остеосинтеза сокращает сроки стационарного лечения, улучшает качество жизни пациентов и возвращает возможность к восстановлению двигательной активности с первых дней после операции. Описанный клинический случай отражает важность дифференцированного подхода к планированию оперативного лечения с учетом соматического статуса пациентов.
Перелом бедренной кости, проксимальный отдел, хирургическое лечение
Короткий адрес: https://sciup.org/140307029
IDR: 140307029 | DOI: 10.25881/20728255_2024_19_1_170
Successful surgical treatment of a proximal femur fracture
Introduction: Femoral neck fractures usually occur in older patients as a result of a decrease in the strength of bone tissue as the body naturally ages. In women, femoral neck fractures are detected twice as often as in men. For older people, a hip fracture is a serious injury because, due to age-related changes and existing chronic diseases, bone structures are characterized by a significantly lower ability to regenerate. Complications from prolonged immobilization and staying in bed after injury become life-threatening for an elderly patient. Nowadays, the most effective treatment for femoral neck fractures is endoprosthetics. Replacement of the hip joint with artificial implants ensures early getting out of bed, can significantly shorten the rehabilitation period and restore the supporting function of the lower limb.Aim: to demonstrate the successful experience of treating a long-lived patient with fractures of the proximal femur, taking into account a differentiated approach to the choice of surgical tactics.
Текст научной статьи Успешное хирургическое лечение пациентки с переломом проксимального отдела бедренной кости
В настоящее время с каждым годом увеличивается количество травматических повреждений шеечной области бедренной кости у гериартрических слоев населения [1; 2]. При этом перелом проксимального отдела бедренной кости занимает 6% от всех повреждений, а травмы шейки бедра из общего количества переломов бедренной кости составляют около 25% зарегистрированных клинических наблюдений. Среди па- циентов с переломом шейки бедра значительную часть составляют пожилые люди старше 65 лет — 90%, большую часть из которых составляют пациенты женского пола [3; 4]. Для абсолютного большинства пациентов такая травма означает потерю прежней степени мобильности, а для менее активных пациентов — стойкую потерю возможности к самообслуживанию [5]. Переломы проксимального отдела бедра являются тяжелыми и усугубляют существую- щие соматические заболевания, нередко приводят к летальному исходу. Лечение столь серьезного повреждения всецело трактуется состоянием и возрастом пациента, а также наличием у него других заболеваний и факторов риска, локализации перелома относительно головки кости. При выборе вида лечения специалисты травматологического профиля в большинстве случаев отдают предпочтение хирургическому вмешательству [6]. В настоящее время существует два

направления оперативного лечения, выбор между которыми осуществляет травматолог в зависимости от индивидуальных характеристик каждого конкретного случая и пациента: остеосинтез и эндопротезирование [7]. С помощью остеосинтеза осуществляется фиксация бедренной кости в месте перелома с помощью различных металлических винтов или других конструкций, к примеру таких, как Dinamic Hip Screw (DHS), Proximal Femoral Nail (PFN), Gamma Nail (GN). Исходя из опубликованных трудов отечественных авторов, можно сделать вывод, что выбор типа применяемой конструкции является индивидуальным при каждом случае необходимости его применения [8–12]. В тех случаях, когда после перелома шейки бедра присутствует значительный риск несращения перелома, а также возникновения асептического некроза головки бедренной кости и при значительном смещении отломков оптимальным лечением является эндопротезирование тазобедренного сустава. Артропластика является малотравматичной операцией, которая по времени проведения занимает около часа и сопровождается минимальной кровопотерей. Современные эндопротезы позволяют пациентам уже на следующий день ходить с полной нагрузкой на оперированную ногу и полностью восстановиться в течение 7–8 суток. Ранняя активизация травмированных больных является одним из ключевых условий для эффективного восстановления активной жизнедеятельности в наиболее ранние сроки [13].
Цель : демонстрация успешного опыта лечения пациентки — долгожителя с переломам проксимального отдела бедренных костей с учетом дифференцированного подхода к выбору тактики хирургического вмешательства.
Материалы и методы
Для написания статьи использованы данные медицинской документации травматологического стационара, электронной медицинской системы, данные инструментального исследования, результаты динамического наблюдения. Также поиск был проведен в открытых электронных научных базах данных PubMed национальной электронной медицинской библиотеки США и баз данных российской научной электронной библиотеки elibrary по ключевым словам и словосочетаниям: перелом бедренной кости, проксимальный отдел, хирургическое лечение.
Результаты и обсуждение
Больная Г. 93 года доставлена в приёмное отделение 1 октября 2021 г. по направлению из больницы по месту жительства с жалобами на умеренную боль в правом бедре, нарушение функции опоры. Из анамнеза травма бытовая получена в результате падения на правое бедро 30 сентября 2021 г. Была доставлена в ЦРБ по месту жительства, где была выполнена рентгенография правого тазобедренного сустава. Диагностирован закрытый перелом шейки правого бедра. В приемном отделении осмотрена травматологом. При осмотре умеренный отек правого бедра. При пальпации определяется болезненность области верхней трети правого бедра. Патологическая подвижность в верхней трети. Пассивные и активные движения в конечности резко болезненны. Пульс на сосудах нижней конечности не ослаблен. Нарушения чувствительности не определяются. Больная госпитализирована в травматологическое отделение. Проведено лабораторное обследование и предоперационная подготовка.
После обследования и установления диагноза был собран консилиум, учитывая характер перелома, его локализацию (вертельная область) было решено провести интермедулярный остеосинтез Gamma-3 под спинальной анестезией.
Операция проводилась следующим образом: положение больной на операционном столе на спине. После репозиции на операционном столе в правильном положении правой нижней конечности. Кожа операционного поля 3-х кратно обработана раствором маркирующего антисептика. В верхней трети правого бедра по наружной поверхности выполнен разрез кожи 10 см. Тупо и остро выполнен доступ к бедренной кости. Текущий гемостаз (электрокоагуляция). Промывание раны 0,9% изотоническим раствором натрия хлорида, осушение раны. Введен направляющий стержень. Гемостаз. Открытие костномозгового канала. Гемостаз. Введен штифт в костномозговой канал. Гемостаз. Введена направляющая спица в шейку бедренной кости, рентген-кон-троль, стояние спицы правильное. Удаление направляющей спицы и установка винта шейки бедренной кости, рентген-контроль, стояние винта правильное. Рана салфетками осушена. Сверлом сделаны 2 отверстия. Метчикование отверстий. Установка 2 кортикальных винтов, рентген контроль, состояние правильное. Заключительный гемостаз, сухо. Подсчет салфеток. Рана ушита наглухо послойно.
Асептическая повязка со спиртом. Кровопотеря составила 80 мл.
В послеоперационном периоде больная переведена в палату. В течение двух недель наблюдалась положительная динамика, стихание болевого синдрома и увеличение объема движений в конечности. Больная выписана на амбулаторное лечение у травматолога по месту жительства в удовлетворительном состоянии. Даны рекомендации, разрешена ходьба с помощью костылей или ходунков без нагрузки на больную конечность. Назначены препараты кальция. Консолидация перелома диагностирована спустя 4 месяца после операции по данным контрольной рентгенографии. Несмотря на возраст, пациентка адаптирована к передвижению с помощью дополнительных подручных средств опоры.
Через два года больная 95 лет доставлена бригадой скорой медицинской помощи в приемное отделение 28 апреля 2023 г. с жалобами на боль и невозможность наступать на левую нижнюю конечность. Из анамнеза травма получена в результате падения на левое бедро с высоты собственного роста. Осмотрена травматологом. При осмотре незначительный отек верхней трети левого бедра. Наружная ротация конечности. Пальпаторно определяется болезненность области верхней трети левого бедра, тазобедренного сустава. Положительный симптом прилипшей пятки слева. Пассивные и активные движения резко болезненны. Пульс на сосудах нижней конечности не ослаблен, чувствительность сохранена. Больная, госпитализирована в травматологическое отделение. Выполнена рентгенография тазобедренных суставов, при анализе которой выявлен перелом шейки левой бедренной кости со смещением отломков (Рис. 1). Проведено лабораторное обследование и предоперационная подготовка.
После подтверждения диагноза и полного лабораторного обследования было принято решение провести эндопротезирование левого тазобедренного сустава однокомпонентным эндопротезом.
На следующий день под спинномозговой анестезией была проведена артропластика левого тазобедренного сустава.
Операция проводилась следующим образом: положение пациента на правом боку. Кожа операционного поля трехкратно обработана раствором маркирующего антисептика. По наружной поверхности левого бедра над областью

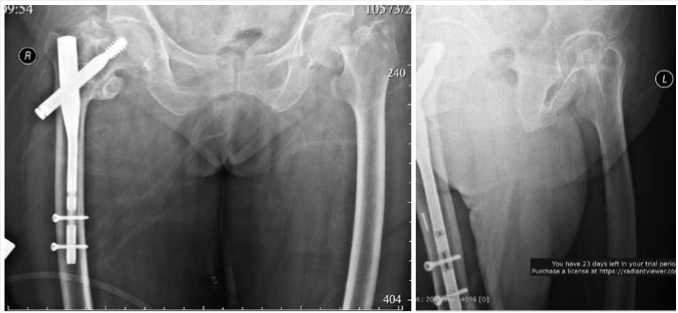
Рис. 1. Рентгенограмма тазобедренных суставов больной на момент поступления (прямая и боковая проекции).
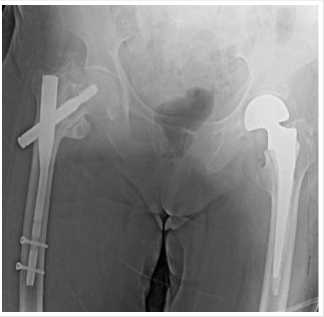
Рис. 2. Рентгенограмма тазобедренных суставов после операции (прямая проекция).
большого вертела выполнен продольнодугообразный разрез 12 см (по Хардингу) рассечены кожа, подкожная клетчатка, фасция, гемостаз. Поднадкостно выделена и отсечена передняя порция средней ягодичной мышцы. Т-образно вскрыта капсула сустава. При этом выявлено, что целостность шейки бедренной кости нарушена. Линия перелома проходит через середину шейки, края ее покрыты формирующимся рубцом. Рубцы иссечены на всем протяжении до задних отделов капсулы. Головка бедренной кости свободно вращается в вертлужной впадине. Головка извлечена с помощью штопора, размер ее составляет 47 мм в диаметре. Вертлужная впадина внешне сохранна. Структура кости головки рыхлая, порозная. Кусачками удалены края шейки бедренной кости. Окончатым долотом сформировано начальное ложе на проксимальном конце бедренной кости и разверткой определено направление в костномозговой канал. Рашпилями сформировано окончательное ложе под ножку эндопротеза под размер 2. Установлены тестовые головки на шейку ножки и произведено предварительное вправление. Определены размеры большой головки однокомпонентного биполярного эндопротеза. В костномозговой канал установлена пробка из аутокости из головки бедра, на 3 см глубже длины рашпиля. Тщательный туалет ложа. Вскрыты и имплантированы на костный цемент Biofix 1 однокомпонентный биполярный эндопротез, большая головка 47. Произведено вправление. Тенденции к вывиху нет. Объем движений полный. По ходу операции производился туалет раны и ее гемостаз. Послойное ушивание раны. Объем кровопотери составил около 250 мл.
На следующий день выполнена рентгенография тазобедренных суставов (Рис. 2).
Учитывая сложность и объем операции, возраст пациентки и сопутствующие соматические патологии больная переведена в отделении реанимации. В раннем послеоперационном периоде в отделении анестезии и реанимации проводилась антибактериальная терапия в целях профилактики инфекционных осложнений, перевязки, купирование болевого син-
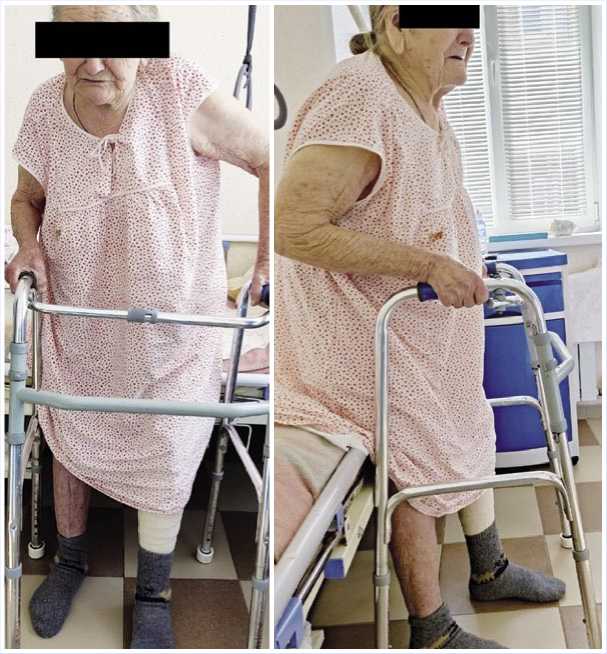
Рис. 3. Активизация пациентки Г. на вторые сутки после операции.
дрома и стабилизация гемодинамики. На следующий день после операции пациентка выполняла ЛФК в неповрежденных суставах конечности, пассивные движения в левом тазобедренном суставе. На вторые сутки больная переведена в травматологическое отделение. Активно выполняла назначения врача и пассивную гимнастику в левом тазобедренном суставе, присаживалась в кровати, опускала ноги, вставала с кровати, опираясь на ходунки без нагрузки на больную конечность (Рис. 3).
Выводы
Использование активной хирургической тактики при переломах проксимального отдела бедренной кости снижают число осложнений и неблагоприятных исходов лечения у пожилых пациентов. Методы остеосинтеза, такие как остеосинтез канюлированными винтами, динамическим бедренным винтом, интрамедуллярными стержнями, спицами, системой телескопических винтов, выполненные при соблюдении показаний позволяют не только активизировать пациента, но и в ряде случаев добиться консолидации перелома. Применение интрамедуллярного остеосинтеза сокращает сроки стационарного лечения, улучшает качество жизни пациентов и возвращает возможность к восстановлению двигательной активности с первых дней после операции. Для пациентов пожилого и старческого возраста первостепенное значение отводится ранней активизации, поскольку присутствует риск развития послеоперационных осложнений. Самыми опасными являются пролежни и застойная пневмония, которые нередко заканчиваются смертельным исходом. Как видно из приведенного клинического примера одним из важнейших звеньев лечения этой категории пациентов является дифференцированный подход к оперативному лечению, который должен учитывать как анатомо-морфологические особенности пациента, так и его общий соматический статус. При наличии у пациентки долгожителя благоприятного в плане консолидации перелома учитывали также и способность к восстановлению опороспособности конечности и адаптационные возможности организма диктует необходимость полноценного остеосинтеза. Проведение остеосинтеза при первой госпитализации оправдало надежды, и пациентка вернулась к активности, близкой к периоду, предшествовавшему травме. При второй госпитализации ситуация изменилась, еще больший возраст, неблагоприятная локализация перелома диктовала необходимость быстрого оперативного лечения и активизации пациентки. Учитывая возможность адаптации пациентки к передвижению, но при этом приоритет малой травматичности операции перед сроком выживаемости эндопротеза принято решение о проведении гемиартропластики биполярным однокомпонентным эндопротезом с минимальным уровнем травматичности, что также оправдало ожидания. Пациентка адаптирована к привычному уровню физической активности, удалось избежать гипостатических осложнений и декомпенсации хронических заболеваний. Описанный клинический случай отражает важность дифференцированного подхода к планированию оперативного лечения с учетом соматического статуса пациентов.
Список литературы Успешное хирургическое лечение пациентки с переломом проксимального отдела бедренной кости
- De Vincentis A, Behr AU, Bellelli G, Bravi M, et al. Management of hip fracture in the older people: rationale and design of the Italian consensus on the orthogeriatric co-management. Aging Clin Exp Res. 2020; 32(7): 1393-1399.
- Суеркулов Б.Т. Биполярное эндопротезирование тазобедренного сустава при переломах шейки бедренной кости у лиц пожилого и старческого возраста // Вестник КГМА им. И.К. Ахунбаева. — 2015. — № 1. — С.115-117.
- Боровков В.Н., Хрупалов А.А., Сорокин Г.В. Опыт применения фиксатора PFN для лечения переломов проксимального отдела бедренной кости у пациентов пожилого и старческого возраста // Травматология и ортопедия России. — 2010. — С.27-31. doi: 10.21823/2311-2905-2010-0-2-27-31.
- Шигарев В.М., Тимофеев В.Н. Эволюция лечения переломов шейки бедренной кости // Гений Ортопедии. — 2007. — № 3. — С.75-77.
- Дубров В.Э., Шелупаев А.А., Арутюнов Г.П. Переломы проксимального отдела бедренной кости. Клиника, диагностика и лечение // Вестник травматологии и ортопедии им. Н.Н. Приорова. — 2021. — Т.28. — № 4. — С.49-89. doi: 10.17816/vto100763.
- Lewis SR, Macey R, Lewis J, et al. Surgical interventions for treating extracapsular hip fractures in older adults: a network meta-analysis. Cochrane Database Syst Rev. 2022; 2(2): CD013405. doi: 10.1002/14651858.CD013405.pub2.
- Акулич А.Ю., Акулич Ю.В. Дифференцированный подход к хирургической тактике при переломах шейки бедра // Военно-медицинский журнал. — 2014. — Т.335. — № 2. — С.68-69. doi: 10.17816/RMMJ75458.
- Ямщиков О.Н. Использование автоматизированного выбора металлоконструкции для остеосинтеза переломов проксимального отдела бедренной кости на основе компьютерного моделирования // Врач-аспирант. — 2014. — Т.65. — № 4. — С.26-30.
- Du YR, Ma JX, Wang S, et al. Comparison of Less Invasive Stabilization System Plate and Retrograde Intramedullary Nail in the Fixation of Femoral Supracondylar Fractures in the Elderly: A Biomechanical Study. Orthop Surg. 2019; 11(2): 311-317. doi: 10.1111/os.12449.
- Ямщиков О.Н. Компьютерное моделирование в травматологии и ортопедии // Вестник Тамбовского университета. — 2014. — Т.19. — № 6. — С.1974-1979.
- Lewis SR, Macey R, Lewis J, et al. Surgical interventions for treating extracapsular hip fractures in older adults: a network meta-analysis. Cochrane Database Syst Rev. 2022; 2(2): CD013405. doi: 10.1002/14651858.CD013405.pub2.
- Tu J, Jiang H, Li C, Huang X, Li X. Clinical Outcomes of Treatment Strategies for Postoperative Plate Fracture and In Situ Fracture of the Femoral Shaft. Biomed Res Int. 2022; 2022: 8145438. doi: 10.1155/2022/8145438.
- Беспальчук П.И., Прохоров А.В., Волотовский А.И. Операции в травматологии и ортопедии. — Минск: Поппури, 2001. — 208с.


