Успешное лечение пациента с глубокой распространенной флегмоной мягких тканей левого плеча методом управляемого отрицательного давления
Автор: Левчук А.Л., Стойко Ю.М., Сысоев О.Ю.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Клинические наблюдения
Статья в выпуске: 4-2 т.17, 2022 года.
Бесплатный доступ
Представлено клиническое наблюдение успешного лечения методом локального отрицательного давления пациента с глубокой флегмоной мягких тканей левого плеча с распространением инфекционного процесса на предплечье и подмышечную область.
Глубокая флегмона верхней конечности, метод локального отрицательного давления
Короткий адрес: https://sciup.org/140300782
IDR: 140300782 | DOI: 10.25881/20728255_2022_17_4_2_153
Clinical observation of successful treatment of deep soft tissue phlegmon of the left shoulder using negative pressure wound therapy
A clinical follow-up of the patient was revealed by the method of follow-up observation of negative pressure with deep phlegmon of the soft tissues of the left eye and the spread of the infectious process to the forearm and axillary region.
Текст научной статьи Успешное лечение пациента с глубокой распространенной флегмоной мягких тканей левого плеча методом управляемого отрицательного давления
Keyword: deep phlegmon of the upper limb, negative pressure wound therapy.
Актуальность
Лечение ран на протяжении всей истории цивилизации не теряет своей медицинской и социальной значимости. Раневая инфекция может вызвать тяжелые повреждения, независимо от её локализации, с обширным распространением гнойно-септического процесса.
Инфекция верхних конечностей, при отсутствии своевременной диагностики и должного лечения, может приводить к значительным негативным последствиям: инвалидизации и летальности пациентов [1].
Плечо, предплечье и кисть, являясь одним из самых подвижных и работоспособных частей тела, подвержены наибольшему риску травматизации, нарушению целостности кожных покровов и появлению входных ворот для инфекционного агента. Основные возбудители не отличаются от инфекций других локализаций. К ним относятся: Staphylococcus aureus, Streptococcus β-haemolyticus [2]. Наиболее часто (около 50%), особенно у жителей городов, высевается в ранах верхней конечности метициллин-рези-стентный золотистый стафилококк [2]. Однако выделяют и несколько других классических ассоциаций микроорганизмов в зависимости от характера повреждения (Eikenella corrodens и Pasteurella multocida), наиболее часто встречающиеся при укусах человека и животных, соответственно [3].
Особенность течения и характер распространения инфекции верхних конечностей обусловлены их анатомическим строением. Многочисленные анатомические структуры верхних конечностей (фасциальные влагалища, нервы, сосуды) лежат поверхностно под кожей, в непосредственной близости от костей и суставов, что создаёт предпосылки для распространения инфекции в глубжележащие ткани. Футлярное строение мягкотканных структур верхнего плечевого пояса приводит к быстрому распространению инфекции на всю анатомическую область и глубину, а хорошее сообщение пространств руки не препятствует переходу инфекции на соседние анатомические области, как в проксимальном, так и дистальном направлениях [4]. В настоящее время в лечении гнойных ран активно используется метод управляемого отрицательного давления (ВАК-терапия) [5].
Приводим клиническое наблюдение.
Пациент К., 39 лет госпитализирован в НМХЦ им. Н.И. Пирогова в экстренном порядке с жалобами на боли, отек и покраснение левого плеча. Со слов больного 2 недели назад заметил болезненный мягкотканный «шарик» в левой подмышечной области, за медицинской помощью не обращался. При осмотре обращает внимание болезненный инфиль- трат по передне-внутренней поверхности левого плеча с переходом на подмышечную ямку и переднюю поверхность грудной клетки.
Лабораторные данные: гемоглобин 132 г/л, лейкоциты 15,9 х 10 9 /л с нейтрофильным сдвигом, тромбоциты 365 х 109/л, глюкоза 5,8 ммоль/л, АСТ 24 Ед/л, АЛТ 30 Ед/л, креатинин 80 мкм/л, С-реактив-ный белок 148 мг/л, прокальцитонин 0,55 нг/л. УЗИ мягких тканей: отек мышечной ткани и подкожной жировой ткани с полосками свободной жидкости до 3 мм (Рис. 1).
Установлен диагноз: глубокая обширная флегмона левого плеча с распространением на подмышечную область и переднюю грудную стенку. В экстренном порядке выполнено оперативное вмешательство: вскрытие и санация гнойного очага на плече, в подмышечной впадине, предплечье и передней грудной стенке. Удалено 150 мл сливкообразного гноя, очаги некроза подкожной жировой клет-
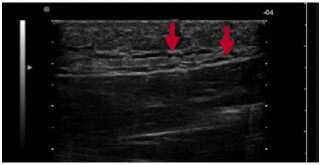
Рис. 1. УЗ-картина мягких тканей левого плеча пациента К.

Левчук А.Л., Стойко Ю.М., Сысоев О.Ю.
УСПЕШНОЕ ЛЕЧЕНИЕ ПАЦИЕНТА С ГЛУБОКОЙ РАСПРОСТРАНЕННОЙ ФЛЕГМОНОЙ МЯГКИХ ТКАНЕЙ ЛЕВОГО ПЛЕЧА МЕТОДОМ УПРАВЛЯЕМОГО ОТРИЦАТЕЛЬНОГО ДАВЛЕНИЯ
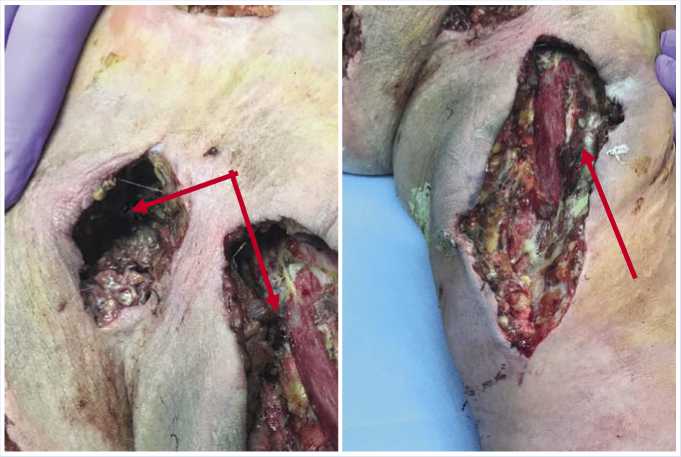
Рис. 2. Рана левого плеча, передней грудной клетки и подмышечной впадины больного К. на 1-е сутки после первой операции с зонами вторичных некрозов.
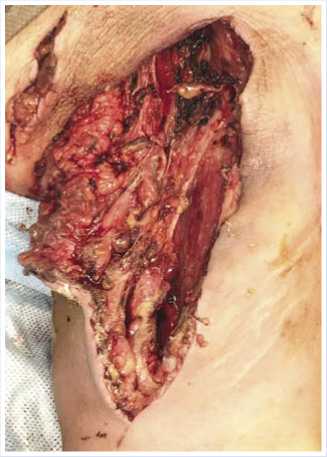
Рис. 3. Рана левого плеча, передней грудной клетки, подмышечной впадины больного К. на 3-и сутки после установки ВАК-системы с вялыми грануляциями.
чатки иссечены и удалены. Взят бактериологический посев, местно рана обработана водорастворимой мазью левомеколь. В послеоперационном периоде больной получал эмпирическую антибактериальную терапию (амоксиклав внутривенно 1 г х 3 р/сутки), анальгезирующую и противоязвенную терапию, выполнена иммобилизация левой верхней конечности лонгетой.
Через сутки после операции на перевязке отмечено появление новых некрозов мягких тканей, распространение гнойного процесса дистальнее на верхнюю треть предплечья (Рис. 2). Учитывая прогрессирующий характер межфасциальной флегмоны, принято решение о проведении вторичной хирургической обработки ран с установкой вакуум-аспи-рационной системы (Рис. 4).
После вторичной хирургической обработки ран левого плеча, предплечья, иссечения нежизнеспособных мягких тканей с участками некроза и вскрытия межфасциальных футляров, в первые сутки вакуум-аспирационной системой по дренажу удалено 150 мл гнойного содержимого с ихорозным запахом. При бактериологическом исследовании выявлен золотистый стафилококк, чувствительной к проводимой эмпирической антибактериальной терапии, что не требовало её смены.
На третьи сутки выполнена смена вакуумной повязки и аспирационного дренажа, раны очистились от гнойного налёта и фибрина, экссудация значительно уменьшилась (до 20 мл в сутки). Про- должающихся некрозов, распространения гнойного процесса не выявлено (Рис. 3). Лабораторные данные: лейкоциты снизились до 12,3х109/л, С-реактивный белок уменьшился до 112 мг/л, прокальцитонин нормализовался (<0,5 нг/л). Контамини-рованность раны составила 5 КОЕ/г.
На 3-и сутки лечения гнойных ран левого плеча и предплечья методом управляемого отрицательного давления наступило значительное улучшение течения раневого процесса (некрозов не выявлено, гнойной экссудации нет, прогрессирование флегмоны остановлено, появились вялые розовые грануляции, определилась демаркационная линяя, мышцы жизнеспособны). Продолжена ВАК-терапия, антибактериальное лечение.
На 6-е сутки следующая смена вакуумной повязки, в ране плеча отмечается рост грануляционной ткани. Раны на груди, в подмышечной области и предплечья ушиты с наложением вторичных швов. VAC-терапия раны на плече продолжена (Рис. 5, 6). Лабораторные данные: лейкоциты нормализовались (8,7 х 10 9 /л), С-реактивный белок снизился (54 мг/л), прокальцитонин <0,5 нг/л. Контамини-рованность раны составила 3 КОЕ/г.
На 9-е сутки послеоперационного периода в ране на плече отмечались обильные грануляции, выполнено снятие вакуум-аспирационной системы (Рис. 7). Рана мягких тканей плеча ушита с оставлением активного дренажа по Редону (Рис. 8). Лабораторные данные: лейкоциты 8,3 х 10 9 /л, С-реактивный белок нормализовался (12 мг/л), прокаль-

Рис. 4. Аппарат отрицательного давления, который был применён в лечении ран пациента К.
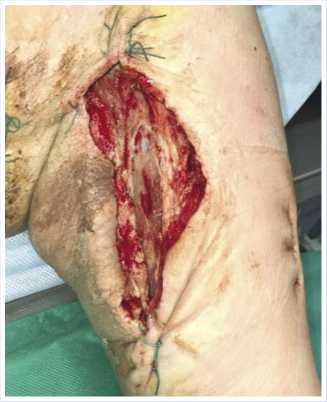
Рис. 5. Гранулирующая рана левого плеча, передней грудной клетки, подмышечной впадины 6-е сутки с наложением частичных вторичных швов.

Левчук А.Л., Стойко Ю.М., Сысоев О.Ю.
УСПЕШНОЕ ЛЕЧЕНИЕ ПАЦИЕНТА С ГЛУБОКОЙ РАСПРОСТРАНЕННОЙ ФЛЕГМОНОЙ МЯГКИХ ТКАНЕЙ ЛЕВОГО ПЛЕЧА МЕТОДОМ УПРАВЛЯЕМОГО ОТРИЦАТЕЛЬНОГО ДАВЛЕНИЯ
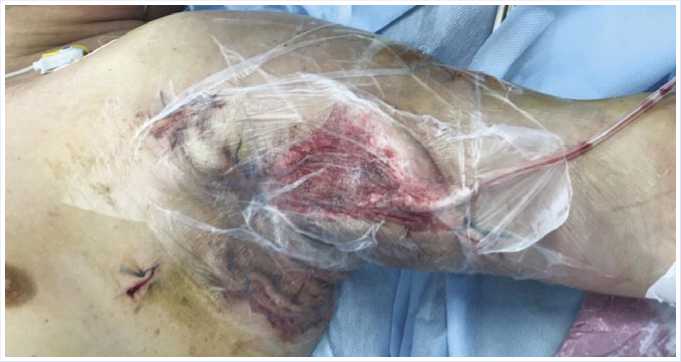
Рис. 6. Гранулирующая рана левого плеча, передней грудной клетки, подмышечной впадины на 6-е сутки после наложения вторичных швов и установленной ВАК-системой.
цитонин <0,5 нг/л. Посевы из раны не дали роста.
На 12-е сутки по данным УЗИ жидкостные скопления в области ран не определяются, отделяемого по дренажу нет. Дренаж удален. Антибактериальная терапия завершена. На 14-е сутки пациент выписан в удовлетворительном состоянии на амбулаторный этап лечения, функция левой верхней конечности восстановилась полностью.
Заключение
Раны любого происхождения едины в своих биологических законах заживления, которые детерминированы генетически. Поэтому общие принципы лечения должны быть едины для ран любой этиологии, а лечебная тактика местной терапии должна определятся фазой раневого процесса и его особенностями течения.
Инфекция мягких тканей верхней конечности сопровождается выраженной общей клинической симптоматикой (гипертермия, отек, гиперемия). Лечение такого инфекционного процесса всегда требует активной хирургической тактики. Несвоевременная диагностика и неадекватная хирургическая обработка могут привести к быстрому распространению инфекции по фасциальным футлярам и подкожной клетчатке на соседние анатомические области. Наличие инфильтрата, воспалительной реакции крови с местными проявлениями: зоной флюктуации или жидкостными скоплениями по данным УЗИ или магнитнорезонансной томографии, — являются абсолютными показаниями к активной хирургической тактике — вскрытию и дренированию флегмоны широкими лампасными разрезами с тщательной
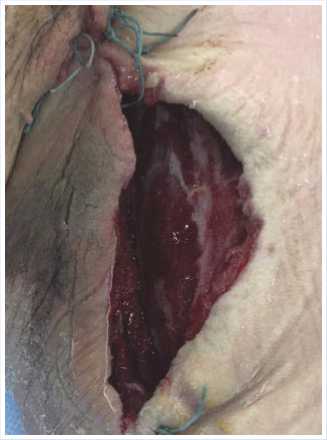
Рис. 7. Вид раны левого плеча больного К. на 9-е сутки после снятия ВАК-системы и окончательной санации.
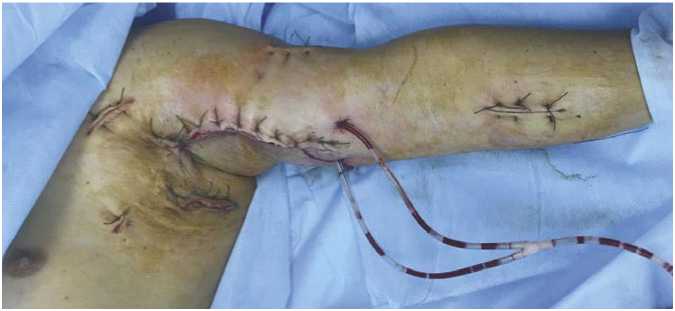
Рис. 8. Ушитая рана левого плеча больного К. с наложением вторичных швов и установкой активного дренажа по Редону.
ревизией всех карманов и иссечением нежизнеспособных тканей.
Использование вакуум-терапии в лечении инфицированных ран позволяет максимально обеспечить санацию гнойного очага и предотвратить его распространение. Под действием локального отрицательного давления ускоряются фазы течения раневого процесса, тем самым позволяя в более ранние сроки закрыть санированную рану, сокращая сроки выздоровления пациента.
Авторы заявляют об отсутствии конфликта интересов (The authors declare no conflict of interest).
Список литературы Успешное лечение пациента с глубокой распространенной флегмоной мягких тканей левого плеча методом управляемого отрицательного давления
- Osterman M, Draeger R, Stern P. Acute hand infections. J Hand Surg Am. 2014; 39(8): 1628-35. doi: 10.1016/j.jhsa.2014.03.031.
- Kistler JM, Thoder JJ, Ilyas AM. MRSA Incidence and Antibiotic Trends in Urban Hand Infections: A 10-Year Longitudinal Study. Hand (N Y). 2019; 14(4): 449-454. doi: 10.1177/1558944717750921.
- Rerucha CM, Ewing JT, Oppenlander KE, Cowan WC. Acute Hand Infections. Am Fam Physician. 2019; 99(4): 228-236.
- Malizos KN, Papadopoulou ZK, Ziogkou AN, Rigopoulos N, Athanaselis ED, Varitimidis SE, Dailiana ZC. Infections of Deep Hand and Wrist Compartments. Microorganisms. 2020; 8(6): 838. doi: 10.3390/microorganisms8060838. PMID: 32503146.
- Стойко Ю.М., Левчук А.Л., Сысоев О.Ю. Применение метода локального отрицательного давления в комплексном лечении пациентов с раневой инфекцией // Вестник СурГУ. Медицина. — 2021. — №2(48). — С.8-14.


