Виртуальная бронхоскопия мультиспиральной компьютерной томографии в диагностике опухолевых поражений бронхов
Автор: Котляров Петр Михайлович, Сергеев Николай Иванович, Ребрикова Вера Александровна, Татарникова Ольга Валерьевна
Журнал: Сибирский онкологический журнал @siboncoj
Рубрика: Клинические исследования
Статья в выпуске: 6 т.15, 2016 года.
Бесплатный доступ
Цель исследования - изучить роль виртуальной бронхоскопии (ВБ) в повышении диагностической информативности МСКТ в оценке распространенности опухолевого поражения бронхов. Материал и методы. Проанализированы данные МСКТ 61 больного с опухолевым поражением бронхов первичного и вторичного генеза, которая проводилась на компьютерном томографе AquilionONE (320-срезовый). Результаты и обсуждение. По данным ВБ наблюдалось 3 варианта опухолевого поражения бронхов - преимущественно перибронхиальное, преимущественно внутрибронхиальная и смешанная форма. При внутрибронхиальном росте опухоли ведущей методикой определения макроструктуры и границы поражения была fly through ВБ. При этом визуализировались бугристые, полипообразные массы, расположенные, как правило, на широком основании, которые суживали бронх вплоть до полной обструкции. Признаками инфильтрации при fly through ВБ главного бронха, трахеи было сужение просвета, отсутствие визуализации хрящевых структур - бронх превращался в деформированную трубчатую структуру. При метастатическом поражении легких, лимфоузлов ворот органа определялась инфильтрация сегментарных, долевых бронхов, что приводило к нарушению вентиляции пораженных сегментов, долей легких вплоть до развития ателектаза. Для доброкачественных образований была характерна правильная форма образования, гладкая поверхность, однородная внутренняя структура, отсутствие инфильтрации стенки бронха. Заключение. Виртуальная бронхоскопия мультиспиральной компьютерной томографии с возможностями мультипланарных и объемных реконструкций, постпроцессинговой обработки изображений - оптимальный метод уточнения опухолевого поражения бронхов, его распространенности при раке легкого, проведения дифференциальной диагностики внешнего давления на бронх от его опухолевого поражения.
Виртуальная бронхоскопия, мультиспиральная компьютерная томография, опухоли бронхов
Короткий адрес: https://sciup.org/140254082
IDR: 140254082 | УДК: 616.233-006-072.1-073.756.8 | DOI: 10.21294/1814-4861-2016-15-6-5-13
Virtual multislice-CT-bronchoscopy as a diagnostic tool in patients with bronchial tumors
Purpose: to study the role of virtual multislice-CT-bronchoscopy in the detection of bronchial tumors and assessment of bronchial tumor extension. Material and methods. Findings of the virtual multislice-CTbronchoscopy were analyzed in 61 patients with primary and secondary bronchial tumors. Virtual multislice-CTbronchoscopy was performed using the AquilionONE (320-slice) CT scanner. Results. Virtual bronchoscopy revealed 3 types of bronchial involvement: peribronchial, intrabronchial and mixed tumor infiltrations. The virtual fly through bronchoscopy was used to assess the macrostructure and tumor margins in patients with intrabronchial tumor growth. Broad-based polypoid masses causing the obstructing narrowing of the bronchus were visualized inside the bronchial lumen. The narrowing of the bronchial lumen and no visualization of the cartilaginous structures (the bronchus turned into the deformed tubular structure) were the signs of infiltration of the main bronchi and the trachea. In patients with lung and hilar lymph node metastases, infiltration of segmental and lobar bronchi led to the impaired ventilation of the affected segments or lobes of the lungs, thus resulting in the development of atelectasis. In patients with benign tumors, the lesion was characterized by the regular shape, smooth surface and homogeneous internal structure, as well as the absence of infiltration of the bronchial wall. Conclusion. Virtual multislice-CT-bronchoscopy with multiplanar and three dimensional reconstruction is a reliable noninvasive method for accurate diagnosis of bronchial involvement and the differential diagnosis between extrinsic pressure on the bronchial tree and bronchial tumor.
Текст научной статьи Виртуальная бронхоскопия мультиспиральной компьютерной томографии в диагностике опухолевых поражений бронхов
Опухолевое поражение бронхиальной системы – одно из распространенных среди мужского населения и составляет 17,8 % онкологических заболеваний [1]. Кроме центрального рака, крупные бронхи могут вторично поражаться при периферической форме злокачественного процесса, ряд доброкачественных образований растет внутрь просвета, обусловливая нарушение вентиляции легкого. Новые технологии сбора информации и постпроцессинговой обработки изображений, получаемых при мультиспиральной компьютерной томографии (МСКТ), позволили разработать программу 3D-реконструкции трахео-бронхиальной системы (ТБС) с возможностью просмотра ее внутренней поверхности в режиме реального времени – виртуальной бронхоскопией (ВБ) [2–21]. Дополнение ВБ изображениями в режиме минимальной и максимальной интенсивности (MinIP, MIP), в режиме оттененных поверхностей – VTR позволяет оценить состояние наружной стенки
ТБС, взаимоотношение системы с прилегающими органами и тканями [2, 3, 13, 14]. Сравнение данных ФБС и ВБ зоны интереса показало их совпадение в части оценки макроструктуры просвета бронха, наличия внутрибронхиальных опухолевых масс, их вида и локализации [3, 10, 15]. В отечественной литературе недостаточно работ, посвященных МСКТ ВБ в уточнении опухолевого поражения главных, долевых, сегментарных бронхов, его распространения по бронхиальной системе, а сам метод слабо используется в учреждениях здравоохранения для уточнения нативных данных МСКТ легких. Кроме того, исследование бронха дистальнее стеноза при бронхоскопии затруднительно, и ВБ становится единственным методом, дающим возможность оценить макроструктуру бронха за местом сужения [3].
Цель исследования – изучить роль ВБ в повышении диагностической информативности МСКТ при оценке распространенности опухолевого поражения бронхов.
Материал и методы
Проанализированы данные МСКТ 61 больного с опухолевым поражением бронхов первичного и вторичного генеза, гиперплазированными лимфоузлами. Рак легкого диагностирован у 35 (57,37 %) (15 – периферическая форма с централизацией и 20 – центральная), метастатическое поражение легких, лимфоузлов – у 5 (8,19 %), поствоспалительная гиперплазия лимфоузла, прилежащего к бронху, – у 4 (6,55 %) больных. У 17 (27,86 %) пациентов выявлены доброкачественные образования бронхов, аденома – 8, полипоз – 5, папилломатоз – 4. Во всех случаях диагноз верифицирован по данным фибробронхоскопии (ФБС) и морфологического исследования операционного материала. У 15 больных патологии бронхов не выявлено, они составили контрольную группу по оценке макроструктуры бронхов по данным ВБ.
МСКТ проводилась на компьютерном томографе и AquilionONE (320-срезовый) по ранее описанной методике [1–3]. Сравнительный анализ ценности различных методик МСКТ ВБ в определении поражения ТБС показал необходимость их комплексного использования для полноценной характеристики как внутрипросветной части от карины трахеи вплоть до сегментарных, субсегментарных бронхов («fly through» – «полет внутри»), так и взаимоотношения ТБС с легочной тканью на изображениях минимальной (MinIP) и максимальной (MIP) интенсивности.
На современном этапе развития ВБ возможен анализ внутреннего просвета ТБС до уровня бронхов диаметром до 10 мм и более (как правило, уровень дистальных отделов сегментарных бронхов). На ВБ отчетливо прослеживались макроструктура трахеи, места ветвлений главных, сегментарных бронхов, бронхов пирамиды. Хрящевые кольца придавали четкообразный вид внутренней поверхности ТБС, за счет их «выбухания» в просвет бронхов, трахеи. В норме внутренняя поверхность бронхов, их разветвления гладкие, с постепенным сужением диаметра к периферии. На ВБ не находили отображения слизистая, подслизистая оболочка, нет дифференциации мышечного слоя. Техника объемного преобразования – получение полупрозрачного изображения легких, где на фоне наружных контуров визуализировались все структуры трахеобронхиального дерева, дополняла данные ВБ в плане оценки наружной стенки, уточнения состояния и диаметра просвета структур ТБС. При fly through невозможны измерения вследствие искажений, связанных с их перспективой. Однако этот недостаток легко устранялся измерениями в зонах интереса по данным нативных срезов, полипозиционных переформатирований, изображений в MinIP- и MIP-режимах. Существенную роль в оценке макроструктуры бронхов играют
а
б
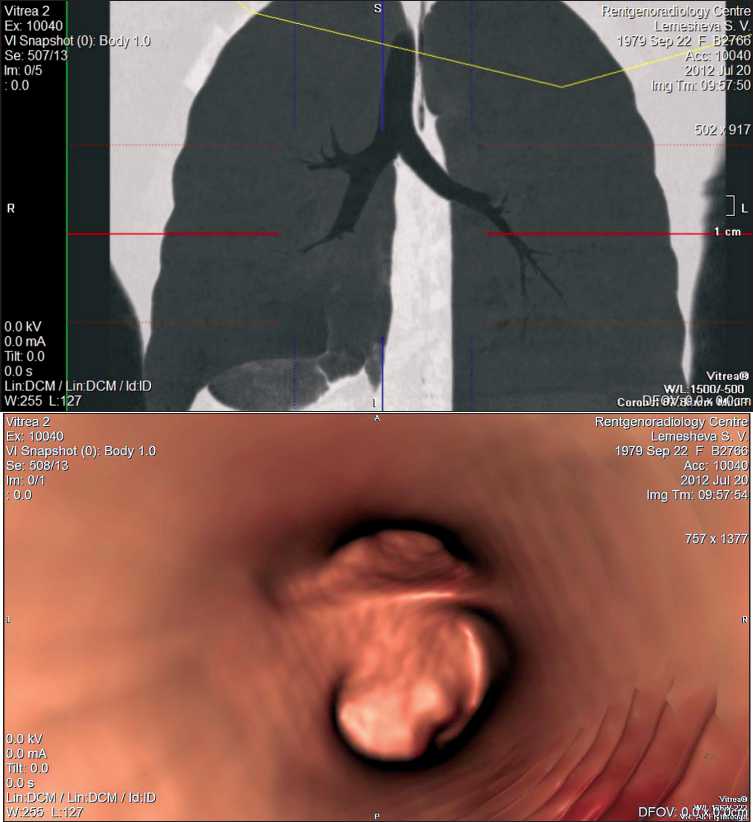
Рис. 1. МСКТ ВБ. Рак нижнедолевого бронха справа: а) MinIP, фронтальная реконструкция, в просвете нижнедолевого бронха бугристые массы, гиповентиляция нижней доли легкого справа; б) ВБ – бугристая опухоль на широком основании стенозирует просвет нижнедолевого бронха правого легкого ниже отхождения среднедолевого бронха
методики MinIP и MIP, позволяющие на фоне выделенных бронхиальных структур оценить как внутрипросветный компонент опухоли, так и связь его с легочной тканью, степень обструкции просвета элементов ТБС.
Проанализированы данные МСКТ ВБ у 35 больных раком легкого. В результате проведенного исследования по данным методик ВБ наблюдалось 3 варианта опухолевого поражения бронхов – преимущественно перибронхиальное, преимущественно внутрибронхиальное и смешанная форма инфильтрации. При внутрибронхиальном росте опухоли (10 больных центральным и 13 больных периферическим раком легкого с централизацией) ведущей методикой определения макроструктуры и границы поражения была fly through ВБ. Внутри просвета бронха визуализировались бугристые, полипообразные массы, расположенные, как правило, на широком основании, они суживали бронх вплоть до полной обструкции (рис.1).
Хрящевые структуры бронха в области поражения не визуализировались. При распространении поражения на область разветвления бронхов последняя теряла «заостренный» вид, увеличивалась, деформировалась. Аналогично вела себя карина трахеи при перибронхильном распространении опухоли – из гладкой и пикообразной она превращалась в покрытое опухолевыми разрастаниями бесформенную структуру. Изображения трахеи и бронхов в MinIP- и MIP-режимах, 3D-объемных реконструкциях дополняли картину ВБ fly through, позволяя оценить связь внутрибронхиальных масс с легочной частью опухоли и тем самым получить целостное представление о распространенности рака легкого (рис. 2).
При перибронхиальной инфильтрации (4 пациента с центральным раком легкого) семиотическим признаком в режиме MinIP было локальное сужение просвета бронха различной степени. Место перехода патологически измененного участка в неизмененную ткань бронха являлось границей
а
б
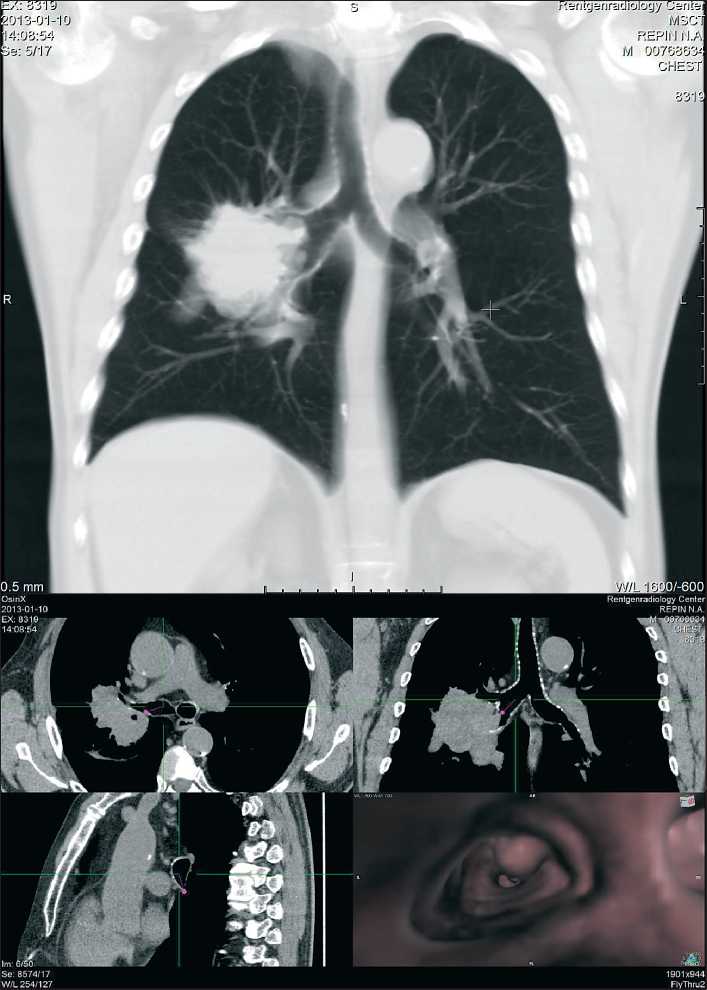
Рис. 2. МСКТ ВБ. Периферический рак правого легкого с централизацией: а) MIP, фронтальная реконструкция 20 мм, опухоль подрастает к верхнедолевому и промежуточному бронхам; б) ВБ – в просвете проксимальной части промежуточного бронха опухолевые массы
инфильтрации и выглядело как «штыкообразное» расширение просвета. Анализ показал наличие подвариантов перибронхиального роста опухоли – циркулярную, когда инфильтрировались все стенки бронха, и очагово-сегментарную, при которой опухоль поражала одну из стенок бронха. Методика fly through ВБ выявляла у данной группы пациентов, наряду с сужением просвета бронха, исчезновение четкообразности строения бронха за счет инфильтрации хрящевых полуколец.
Для смешанного варианта инфильтрации ТБС (6 больных центральным и 2 больных периферическим раком) было характерно сочетание симптомов обоих вариантов ВБ. При этом наряду с внутрибронхиальным компонентом опухоли определялся ее перибронхиальный рост по направлению к главным, долевым бронхам, трахее.
Одной из задач МСКТ при раке легкого является определение границы опухолевой инфильтрации,
а
б
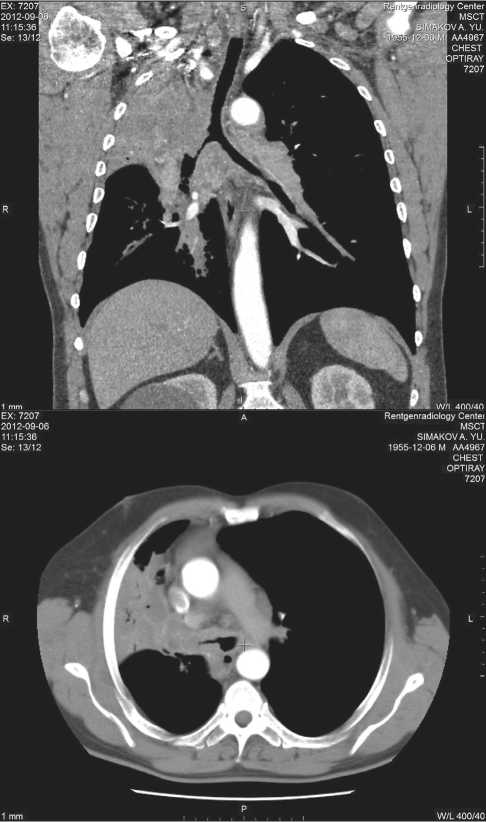
Рис. 3. МСКТ ВБ. Центральный рак верхней доли правого легкого, ателектаз верхней доли, распространение опухоли на главный бронх, трахею: а) MinIP, фронтальная реконструкция; б) аксиальный срез – правый главный бронх сужен за счет опухолевой инфильтрации, подозрение на опухолевое поражение трахеи ее распространенности на проксимальные отделы ТБС, что существенно для планирования операции. Это обусловлено тесной связью в области ворот легких бронхов, крупных артериальных и венозных сосудов, лимфатических узлов, фиброзных изменений как результата предшествующих воспалительных процессов, что делает затруднительным выявление опухолевой инфильтрации главных бронхов, трахеи по данным нативной КТ, однако существенно для планирования оперативного вмешательства [8]. Данные нативной МСКТ далеко не всегда позволяют полностью ответить на вопрос о поражении трахеи при раке легкого. Опухолевая инфильтрация может наблюдаться как при центральном, так и при периферическом раке с централизацией. Признаками инфильтрации при fly through ВБ главного бронха трахеи было сужение просвета, отсутствие визуализации хрящевых структур – бронх превращался в деформированную трубчатую структуру. Область сохранных хрящевых структур указывала на край опухолевой инфильтрации. По данным МСКТ ВБ нами выделено 3 варианта опухолевого поражения трахеи при раке легкого – преимущественно перитрахеальное (2 пациента), преимущественно внутрибронхиальное (3 пациента) и смешанная форма инфильтрации (1 больной). При первом варианте – перитрахеальной инфильтрации – ведущей методикой являлся анализ изображений минимальной интенсивности, позволивший уточнить данные первичной МСКТ. Семиотическим признаком в MinIP режиме инфильтрации наружной части трахеи опухолью было локальное сужение просвета трахеи. Граница инфильтрированных тканей, как и при поражении бронхов, определялась местом визуализации хрящевых колец и расширением просвета трахеи. При преимущественно внутритрахеальном росте опухоли ведущей методикой определения макроструктуры и границы поражения были ВБ и изображения в режиме MinIP, MIP. При этом хрящевые структуры не визуализировались, просвет представлялся или в виде суженной гладкой «трубы», или в просвете органа определялись бугристые, полипообразные массы. Хрящевые структуры зоны поражения не визуализировались (рис. 3).
В режиме полупрозрачных или оттененных поверхностей 3D-реконструкции носили вспомогательный характер, давая объемное представление о протяженности изменений, дополняли данные обеих методик в отношении как инфильтративных изменений, так и границ. Построение 3D-реконструкций позволяло получить объемное изображение зоны патологии и окружающих тканей, в том числе сосудов, сопоставив их с массивом опухоли, что позволяет осуществить виртуальную реконструкцию зоны оперативного вмешательства для оптимального выбора хирургической тактики.
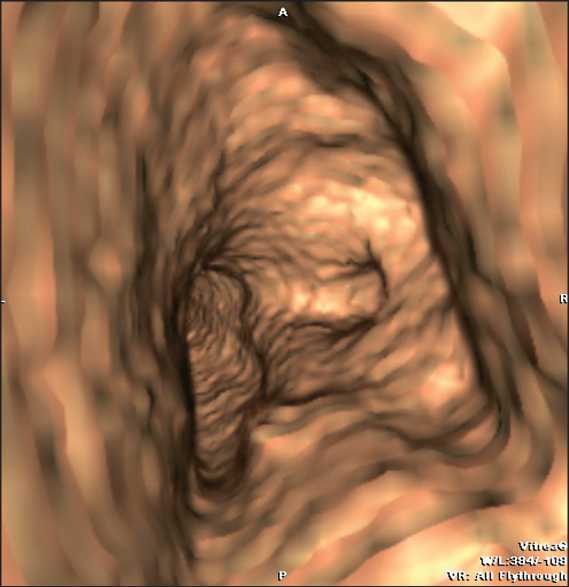
Рис. 4. ВБ. Вид из трахеи – правый главный бронх циркулярно сужен, опухоль распространяется на правую полуокружность трахеи и карину
У 5 больных было выявлено метастатическое поражение легких, лимфоузлов ворот органа (первичная опухоль: рак почки – 3, рак толстой кишки – 2). Часть очагов инфильтрировали сегментарные, долевые бронхи, пакеты увеличенных лимфатических узлов вызывали их сдавление, что приводило к нарушению вентиляции пораженных сегментов, долей легких вплоть до развития ателектаза. При fly through ВБ пораженных бронхов отчетливо выявлялись суживающие просвет узловые образования, изменения макроструктуры стенки бронха в зоне инфильтрации, которые идентифицировались как вторичные очаги при сопоставлении с результатами анализа MinIP изображений зоны интереса, с данными нативной МСКТ. При сдавлении бронха пакетами метастатических лимфоузлов регистрировалось сужение просвета вплоть до его перекрытия без признаков инфильтрации стенки (рис. 4).
Проанализированы данные МСКТ ВБ 17 пациентов с доброкачественными образованиями трахеи (аденома, полип и др.). Для доброкачественных образований была характерна правильная форма образования, гладкая поверхность, однородная внутренняя структура, отсутствие инфильтрации стенки, разрушения хрящей стенки бронха. При локализации образования на слизистой опухоль визуализировалась в просвете бронха, вызывая его сужение (рис. 5).
Папилломатоз, полипы проявлялись визуализацией гладких, на ножке, правильной формы, исходящей из слизистой бронха структур. В ряде случаев внешнее давление прилежащего единичного увеличенного лимфатического узла может симулировать доброкачественную опухоль (4 пациента). Комплексный анализ данных нативной МСКТ и fly through ВБ позволял определить, что деформация, сужение просвета бронха связаны с наличием внешнего давления прилежащего к бронху лимфатического узла (рис. 6). Наличие визуальной информации давало возможность раз-
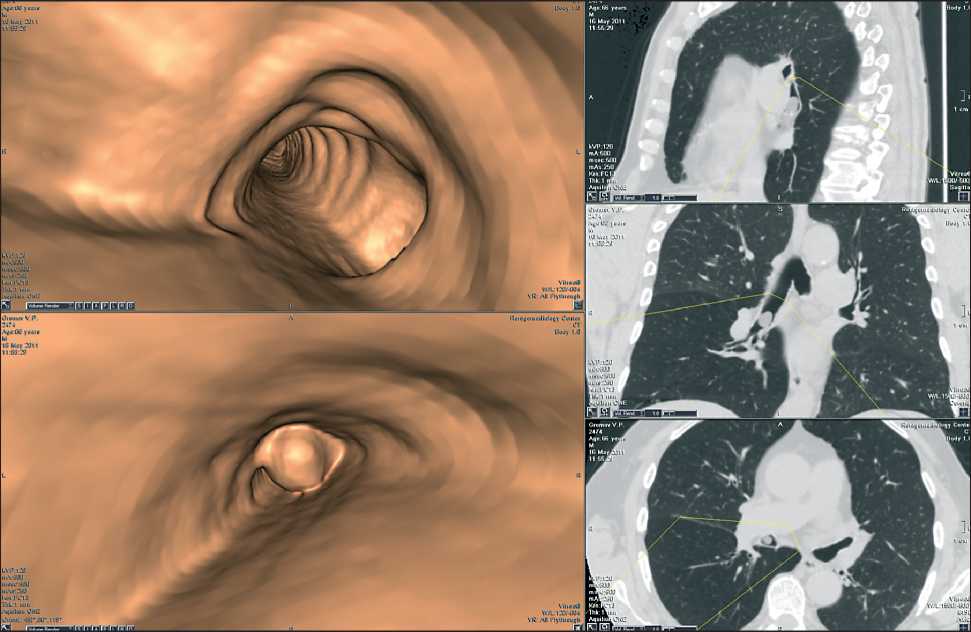
Рис. 5. ВБ МСКТ. Аденома правого промежуточного бронха – на нативных КТ (правая часть рис.) в просвете правого промежуточного бронха определяется образование, которое на ВБ исходит из слизистой стенки бронха. Опухоль с ровными четкими контурами, макроструктура бронха сохранена
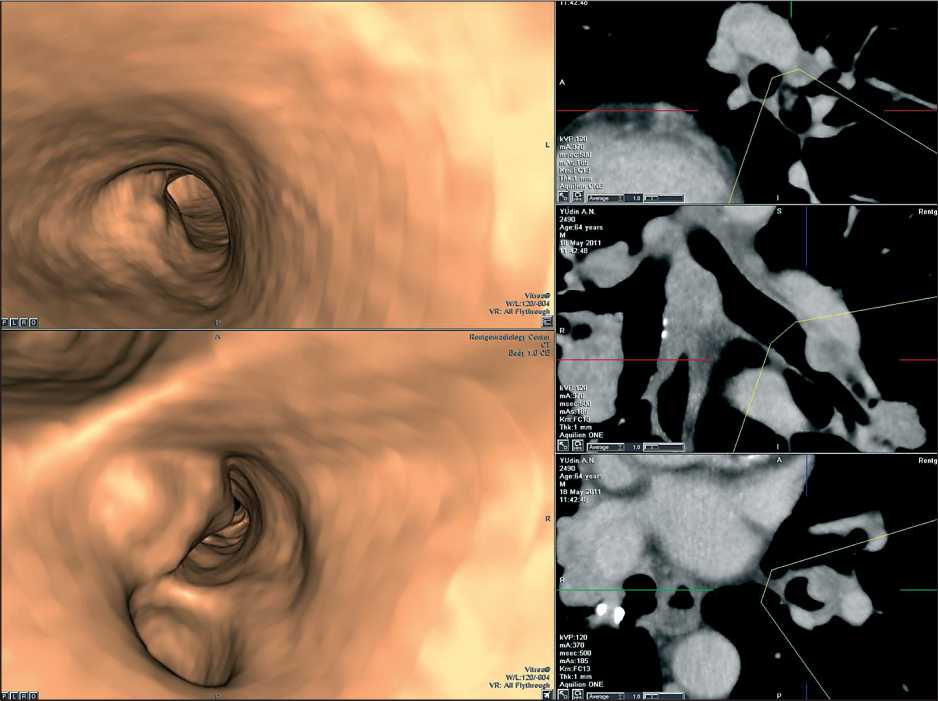
Рис. 6. МСКТ ВБ. Деформация стенки бронха под внешним воздействием. В дистальном отделе левого нижнедолевого бронха определяется прилежащий к бронху лимфоузел, деформирующий просвет бронха без деструкции его хрящей. По данным морфологии (ФБС) – в лимфоузле признаки воспалительных изменений
работать «дорожную карту» для выполнения ФБС с целью определения оптимального места забора материала для цитологического исследования, рассчитать глубину пункции стенки пораженной части бронха.
Как показал сочетанный анализ нативных данных МСКТ и методик ВБ, данный подход обладает высокой эффективностью в предсказательном тесте природы как первичного, так и вторичного поражения бронхов. Для доброкачественных образований (аденома, полип и др.) было характерно наличие ножки, связывающей образование и слизистую трахеи, стенка которой не была утолщена или инфильтрирована. Доброкачественное образование пролябировало в просвет органа, имело правильную форму, гладкую поверхность, однородную структуру. Для злокачественного поражения было характерно наличие в просвете бугристых опухолевых масс, исчезновение кольцевидной структуры за счет разрушения хрящей. При перибронхо-трахальном росте определялось сужение просвета с исчезновением кольцевидных хрящевых структур.
В таблице представлены сравнительные данные по оценке поражения структур ТБС по результатам нативной МСКТ и сочетанного анализа нативной и ВБ МСКТ. Дополнительное применение ВБ дало возможность более точного предсказания распространенности опухолевого процесса.
Обсуждение
Проведенное исследование показало, что методики постпроцессинговой обработки нативных данных МСКТ позволяют получить дополнительную информацию о ТБС при раке легкого, вторичном поражении, доброкачественных образованиях. В отличие от ранее проведенных исследований [11, 12, 19, 21], когда при анализе использовалась только методика fly through ВБ в отрыве от результатов постпроцессинговых реформаций и нативной МСКТ, нами применялся комплексный анализ всех данных, что позволило повысить информативность таблица
Методики вБ в уточнении опухолевого поражения тБс нативной МсКт
|
Признак |
Всего больных |
Нативные данные МСКТ |
MinIP, ВБ, 3D, MIP |
|
Опухолевое поражение бронха |
57 |
41 (71,92 %) |
57 (100 %) |
|
Распространение на главный бронх |
15 |
10 (66,66 %) |
14 (93,33 %) |
|
Распространенность на трахею |
6 |
3 (50 %) |
6 (100 %) |
МСКТ в целом и относительно поражения ТБС в частности, что не позволяет согласиться с мнением вышеприведенных авторов об ограниченных возможностях ВБ при патологии легких. Большинство работ, посвященных ВБ, основаны на отдельных клинических наблюдениях и данных литературы [13, 14, 16, 17]. Наше исследование проведено на основе анализа значительного клинического материала с разработкой семиотических признаков поражения ТБС, определением диагностической ценности методик ВБ и их сочетанного анализа с результатами нативной МСКТ. В целом наше мнение о необходимости широкого применения
Список литературы Виртуальная бронхоскопия мультиспиральной компьютерной томографии в диагностике опухолевых поражений бронхов
- Злокачественные новообразования в России в 2014 году (заболеваемость и смертность) / Под ред. А.Д. Каприна, В.В. Старинского,Г.В. Петровой. М., 2016. 250 с.
- Котляров П.М., Темирханов З.С., Флеров К.Е., Гомболевский В.А., Черниченко Н.В., Нуднов Н.В., Солодкий В.А. Виртуальная бронхоскопия в диагностике рака легкого и его распространенности, мониторинге послеоперационных изменений. Вестник РНЦРР Минздрава России. 2013; 4 (13): 3.
- Котляров П.М., Нуднов Н.В., Егорова Е.В. Мультиспиральная компьютерно-томографическая виртуальная бронхоскопия при бронхоэктатической болезни и остеохондропластической бронхопатии. Пульмонология. 2014; 24: 64-68.
- Котляров П.М. Виртуальная бронхоскопия мультиспиральной компьютерной томографии в диагностике опухолевых поражений трахеи. Пульмонология. 2016; 26 (3): 261-266.
- Котляров П.М., Темирханов З.С., Щербахина Е.В. Мультипланарные реконструкции и виртуальная бронхоскопия в оценке состояния трахео-бронхиальной системы по данным мультисрезовой компьютерной томографии. Лучевая диагностика и терапия. 2011; 2(2): 50-55.


