Влияние низкоинтенсивного лазерного излучения на репаративные процессы у больных с ущемленными вентральными грыжами
Автор: Жуков Б.Н., Шестаков Евгений Викторович, Быстров С.А., Каторкин С.Е.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Оригинальные статьи
Статья в выпуске: 2 т.10, 2015 года.
Бесплатный доступ
Проведен анализ лечения 265 пациентов, которые методом случайной выборки были разделены на основную I и II (n = 138), контрольную I и II (n = 127) группы. Пациентам основных групп применялись ненатяжные и традиционные способы герниопластики, устройство для профилактики эвентерации и лазерное излучение. В контрольных группах данное устройство и лазеротерапия не использовались. Исследуемые группы по основному заболеванию, полу и возрасту статистически сопоставимы. Изучены непосредственные и отдаленные результаты оперативного лечения. Сочетанное применение сетчатых протезов, лазеротерапии и устройства для профилактики эвентерации позволяют достоверно снизить частоту развития послеоперационных раневых осложнений с 32,8% до 8,9% (р
Ущемленная вентральная грыжа, хирургическое лечение, лазеротерапия, компьютерная термография
Короткий адрес: https://sciup.org/140188429
IDR: 140188429 | УДК: 617.55-007.43:615.849.19
The influence of low intensity laser therapy on reparative process of patiens suffering from strangulated ventral hernia
The methods we employed to advance the understanding of the subject include the comparative analysis of 265 cases of curing the strangulated ventral hernia. Based on random sampling technique the total number of cases was divided into two parts: the main treatment group I и II (n = 138) and control group I и II (n = 127). The patients of the main group were providing with the following treatment : traditional and tension - free hernioplasty, eventration preventive devices as well as laser therapy. The treatment methods of the control group patients were deprived of the above mentioned eventration preventive devices and laser therapy. From the point of view of conducting the statistical investigation, the present groups of patients are matching on the following bases: prior disease, gender and age. The aboce mentioned comparative evaluation gave us opportunity to draw the following conclusion : the use of reticular implants, laser therapy, eventration preventive devices greatly contributes and significantly reduces the number of postoperative complications from 32,8% to 8,9% (р
Текст научной статьи Влияние низкоинтенсивного лазерного излучения на репаративные процессы у больных с ущемленными вентральными грыжами
Одной из актуальных проблем современной хирургии является лечение ущемленных грыж передней брюшной стенки, которые выявляются у 3–4% населения, а среди лиц пожилого и старческого возраста – у 13–17% [2, 8, 11]. В России ежегодно выполняется до 200 тыс. операций по поводу грыж брюшной стенки, среди которых на долю ущемленных приходится около 8–10% [1, 2]. Отмечается неуклонный рост послеоперационных вентральных грыж (ПОВГ) [3, 11].
Настоящий период развития герниологии характеризуется переходом на ненатяжные способы пластики, позволяющие снизить частоту послеоперационных осложнений (п/о) и рецидивов [4, 7, 9, 13,]. Однако, несмотря на множество предложенных протезирующих способов пластики, результаты лечения часто не удовлетворяют ни пациентов, ни хирургов [10]. Сохраняется достаточно высокий процент рецидивов, п/о раневых осложнений – 11–23% и частота летальных исходов – 7–24% [6, 12].
В связи с этим дальнейший поиск способов лечения и профилактики раневых осложнений у больных с ущемленными вентральными грыжами является важной научной и практической задачей.
Цель исследования – улучшение результатов лечения пациентов с ущемленными грыжами передней брюшной стенки путем использования синтетических эндопротезов, устройства для профилактики эвентерации (УДПЭ) и воздействия низкоинтенсивного лазерного излучения (НИЛИ).
Материал и методы
Проведен анализ результатов обследования и лечения 265 пациентов с ущемленными паховыми, пупочными и ПОВГ.
Методом случайной выборки пациенты были разделены на основную и контрольную группы, которые в зависимости от способов герниопластики, использования НИЛИ и УДПЭ в свою очередь подразделялись на основную и контрольную группу I и II (табл. 1).
По локализации ущемленного грыжевого выпячивания пациенты основных и контрольных групп представлены в табл. 2.
Отмечается преобладание пациентов, оперированных по поводу ущемленной паховой грыжи – 112 (42,3%) и ПОВГ – 83 (31,3%).
Средний возраст пациентов основных групп (n = 138) составил 58,6 ± ,4 года. Преобладали мужчины
Табл. 2. Распределение пациентов (n = 265) по локализации ущемленной грыжи
|
Вид групп |
Вид грыжи |
Всего |
|||||||
|
Паховая |
Пупочная |
ПОВГ |
|||||||
|
Абс. |
(%) |
Абс. |
(%) |
Абс. |
(%) |
Абс. |
(%) |
||
|
Основная |
I |
28 |
41,2 |
17 |
25,0 |
23 |
33,8 |
68 |
100 |
|
II |
30 |
42,9 |
18 |
25,7 |
22 |
31,4 |
70 |
100 |
|
|
Контрольная |
I |
29 |
43,3 |
16 |
23,9 |
22 |
32,8 |
67 |
100 |
|
II |
25 |
41,7 |
15 |
25,0 |
20 |
33,3 |
60 |
100 |
|
|
Итого |
112 |
42,3 |
70 |
26,4 |
83 |
31,3 |
265 |
100 |
|

Табл. 1. Распределение пациентов (n = 265) по группам
|
Группы пациентов |
Критерии распределения пациентов |
Всего пациентов в группах |
|||||
|
Ненатяжная пластика |
Натяжная пластика |
Применение НИЛИ |
Применение УДПЭ |
Абс. |
% |
||
|
Основная |
I |
+ |
- |
+ |
+ |
68 |
100 |
|
II |
- |
+ |
+ |
+ |
70 |
100 |
|
|
Контрольная |
I |
+ |
- |
- |
- |
67 |
100 |
|
II |
- |
+ |
- |
- |
60 |
100 |
|
|
Итого |
265 |
100 |
|||||
– 98 (71,0%). В контрольных группах (n = 127) 58,1 ± 2,3 года. Мужчин было – 94 (74,0%). Статистически значимых различий по возрасту, полу и срокам заболевания в сравниваемых группах пациентов не выявлено. Следует отметить, что большая часть пациентов находилась в трудоспособном возрасте, что обуславливает большую социальную значимость изучаемой проблемы.
Всем пациентам выполнялись стандартные методы исследования. Для оценки микроциркуляции в зоне пластики и выявления раневых гнойно-септических осложнений нами применялась компьютерная термография (КТ, на тепловизоре «ИРТИС 2000», Россия). Эффективность применения НИЛИ оценивалась цитологическими методами исследования.
У пациентов I основной и I контрольной групп (n = 135) проводились различные ненатяжные способы пластики: при паховых грыжах (n = 57) – способ Лихтенштейна у 50 (87,7%), герниолапаротомия с последующей ненатяжной пластикой – у 7 (12,3%); при пупочных (n = 33) способ «onlay» – у 22 (66,7%), «sublay» – у 11 (33,3%); при ПОВГ (n=45) способ «onlay» – у 18 (40%), «in-lay» – у 11 (24,4%) и «sublay» – у 16 (35,6%) пациентов.
У пациентов II основной и II контрольной групп выполнялось грыжесечение с традиционной пластикой: при паховых грыжах (n = 55) – по Бассини – 17 (31%), Постемпски – 15 (27,3%), Жирару – Спасокукоцкому со швами Кимбаровского – 14 (25,4%). В 9 (16,3%) наблюдениях, помимо аутогерниопластики по Постемпски выполнялась лапаротомия, так как ущемление осложнилось некрозом участка тонкой кишки. При лечении пупочных грыж (n = 33) применялись способы Мейо – у 11 (33,3%) и Сапежко – у 22 (66,7%) пациентов. При ПОВГ (n = 42) в 100% наблюдений – герниолапаротомия с последующей пластикой по Сапежко.
Интраоперационная обширная отслойка подкожной жировой клетчатки от апоневроза при ПОВГ приводит к образованию остаточной полости над сетчатым эндопротезом, а также между апоневрозом и подкожной жировой клетчаткой при натяжных способах пластики. Это может сопровождаться образованием сером, гематом или абсцесса в раннем п/о периоде.
С целью уменьшения остаточной полости, анатомо – физилогического сопоставления тканей в п/о ране, уменьшения количества раневых послеоперационных осложнений и профилактики рецидива грыжеобразо-вания – у 30 (21,7%) пациентов основных групп нами применено устройство для профилактики эвентерации (патент РФ на полезную модель № 103462 от 28.04.2010), представленное на рисунке 1.
Устройство содержит пластину из полимерного материала с отверстиями, съемную крышку с фиксаторами, которая позволяет следить за состоянием раны. Через отверстия по краям пластины пропускаются концы П – образных швов, захватывающие наружные кожно – апоневротические слои брюшной стенки.
Кроме того, для профилактики раневых осложнений применяли НИЛИ в интра – и послеоперационных периодах (рационализаторское предложение СамГМУ № 81 от 24.03.2010) через дренаж по Редону, посредством гибкого моноволоконного световода. Использовали аппарат «Креолка-32» (ООО фирмы «Техника – Про», Россия). Длина волны 630 нм, мощность 3мВт/см2, экспозиция 3–5 мин. с непрерывным режимом. Курс лечения в среднем составил 6,0 ± 2,0 суток. НИЛИ обладает проникающей способностью в ткани, улучшает лимфо- и гемоциркуляцию. Это усиливает репаративные процессы и ускоряет регенерацию тканей в зоне пластики [5].
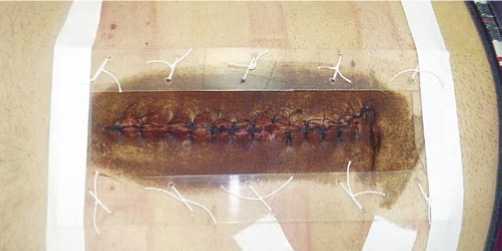
Рис. 1. Использование устройства для профилактики эвентерации

Жуков Б.Н., Шестаков Е.В., Быстров С.А., Каторкин С.Е.
ВЛИЯНИЕ НИЗКОИНТЕНСИВНОГО ЛАЗЕРНОГО ИЗЛУЧЕНИЯ НА РЕПАРАТИВНЫЕ ПРОЦЕССЫ У БОЛЬНЫХ С УЩЕМЛЕННЫМИ ВЕНТРАЛЬНЫМИ ГРЫЖАМИ
Результаты лечения оценивали, используя локальные и общие критерии. Локальные: цвет кожного покрова, ощущение боли, состояние швов, характер и сроки прекращения раневого отделяемого. Общие: общее состояние пациента, температурная реакция организма, результаты КТ, показатели лейкоформулы и цитологического метода исследования.
Для оценки репаративного процесса в ране и эффективности применения НИЛИ проводили цитологическое исследование раневого отделяемого на 1, 3, 5 сутки. Производили мазок – отпечаток по методике М. Покровского с окраской по Романовскому – Гимза.
Оценку непосредственных (период госпитализации) и отдаленных (в сроки от 1 до 5 лет) результатов лечения проводили по модифицированным критериям. В раннем п/о периоде хорошим результатом лечения считали: отсутствие жалоб и заживление раны первичным натяжением; удовлетворительным: наличие инфильтрата, серомы и гематомы в области п/о раны; неудовлетворительным – нагноение раны. В позднем п/о периоде критерии хорошего результата лечения: отсутствие лигатурных свищей и абсцесса, хронического болевого синдрома и рецидива грыжи; удовлетворительного: умеренный болевой синдром, чувство инородного тела в зоне пластики; неудовлетворительного: выраженный хронический болевой синдром, наличие лигатурного свища, рецидив грыжи.
Статистический анализ данных осуществляли с использованием пакетов «EXCEL», STATISTI-CA (версия 6,1), BIOSTAT. Применяли однофакторный дисперсионный анализ. Результаты представлены в виде среднего арифметического значения (М) и его ошибки (М ± m). Результаты считали статистически значимыми при уровне значимости р < 0,05.
Результаты и обсуждение
Интраоперационно выявлено, что характер патологических изменений органов, находившихся в грыжевом мешке при ущемлении, был неоднороден (табл. 3).
Преобладали пациенты – 151 (56,6%) с нежизнеспособным органом в грыжевом мешке, что явилось основанием для применения НИЛИ в качестве способа профилактики раневых осложнений.
Сравнительный анализ ранних послеоперационных осложнений у пациентов основных и контрольных групп представлен в табл. 4.
Данные результаты свидетельствуют, что у пациентов основных групп I и II количество раневых осложнений значительно ниже, по сравнению с таковыми в контрольных группах I и II, что составило 8,9%, 15,7% и 32,8%, 53,4%, соответственно. Нагноение п/о раны наблюдалось – у 1 (1,5%) пациента I контрольной и у 3 (5%) II контрольной групп, которым НИЛИ не применялось. В основных группах нагноения п/о раны не выявлено.
Цитологические исследования показали, что у больных основных групп, в мазках – отпечатках на 1–2 сутки преобладали эритроциты, а соотношение гранулоцитов к
Табл. 3. Интраоперационный (n = 265) характер патологических изменений органов в грыжевом мешке
|
Группа пациентов |
Состояние ущемленного органа |
Всего |
|||||||
|
Жизнеспособный |
Нежизнеспособный |
||||||||
|
Некроз большого сальника |
Некроз участка кишки |
||||||||
|
Абс. |
(%) |
Абс. |
(%) |
Абс. |
(%) |
Абс. |
(%) |
||
|
Основная |
I |
27 |
39,7 |
25 |
36,8 |
16 |
23,5 |
68 |
100 |
|
II |
31 |
44,3 |
26 |
37,1 |
13 |
18,6 |
70 |
100 |
|
|
Контрольная |
I |
29 |
43,3 |
24 |
35,8 |
14 |
20,9 |
67 |
100 |
|
II |
28 |
46,7 |
17 |
28,3 |
15 |
25,0 |
60 |
100 |
|
|
Итого |
115 |
43,4 |
92 |
34,7 |
59 |
21,9 |
265 |
100 |
|
Табл. 4. Ранние послеоперационные осложнения у пациентов (n = 265) основных и контрольных групп
Таким образом, применение НИЛИ способствовало достижению хорошего результата лечения у пациентов основных групп I и II в 91,2% и 84,3%, по сравнению с контрольными группами I и II, где данный результат наблюдался в 67,2% и 46,7% случаев (р < 0,05). Неудовлетворительных результатов лечения в основных группах не выявлено.
В отдаленном п/о периоде нами обследованы 97 (70,3%) из 138 пациентов основных групп и 89 (70%) из 127 контрольных групп в сроки от 1 до 5 лет (3,6 ± 1,4 лет). Всего из 265 пациентов обследовано – 186 (70,2%).
Лигатурные абсцессы и свищи послеоперационного рубца при применении сетчатого протеза и НИЛИ выявлены – у 1 (2,0%), а без НИЛИ – у 5 (10,7%) пациентов; хронический болевой синдром – у 2 (4%) и 6 (12,8%). Рецидивов грыж в сроки от 1 до 5 лет в исследуемых группах не выявлено.
Из 47 пациентов, оперированных традиционными способами пластики и НИЛИ, количество рецидивов в

сроки от 1 до 5 лет выявлено – в 8 (17%), лигатурных абсцессов и хронического болевого синдрома в области послеоперационного рубца – в 3 (6,4%) и 1 (2,1%) наблюдениях, соответственно. Тогда как из 42 обследованных пациентов с применением пластики местными тканями, но без применения НИЛИ и УДПЭ, рецидив выявлен – у 16 (38,1%), лигатурный абсцесс – у 7 (16,7%), а хронический болевой синдром в зоне операции – у 5 (12%) пациентов.
Больше всего частота рецидива выявлена у пациентов контрольной группы II с ПОВГ – 19,0%, паховой – 12% и пупочной грыжей – 7,1%.
Изучение отдаленных результатов лечения показало, что у пациентов, оперированных с применением сетчатых протезов, неудовлетворительных результатов лечения не выявлено, а удовлетворительный результат лечения значительно ниже у пациентов с применением НИЛИ и УДПЭ.
Воздействие НИЛИ в п/о периоде способствовало уменьшению болевого синдрома, снижению сроков дренирования с 8,1 ± 1,0 до 4,2 ± 1,0 (р < 0,05), ранних п/о осложнений и сроков госпитализации. Средний койко-день в основных группах составил: при паховых и пупочных грыжах – 6,2 ± 1,0, при ПОВГ с применением НИЛИ – 11,6 ± 1,0, а в группах сравнения – 8,4 ± 1,0 и 17,6 ± 1,0 суток, соответственно (р < 0,05).
По данным КТ (рис. 2) при благоприятном течении п/о периода у всех пациентов I и II основных групп на 1–3 сутки отмечается локальная умеренная гипертермия 0,2° С до 1,6° С, соответствующая площади эндопротеза. Это свидетельствует об умеренной воспалительной реакции и хорошей микроциркуляции. На 3–5 сутки местная температура колебалось от 0,8° С до 1,8° С, что говорит об асептическом воспалении, как естественной реакции на оперативное вмешательство. На 7–8 сутки термопрофиль зоны операции практически не отличался от окружающих тканей и разница составляла 0,2–0,5° С. При повышении локальной температуры от 0,2° С до 1,8° С отмечается гладкое течение п/о периода и отсутствие осложнений. Это наблюдалось у 88,1% пациентов I и у 82,9% – II основных групп. Повышение локальной температурной реакции в зоне пластики от 1,9° С до 2,9° С свидетельствовало о наличии инфильтрата или серомы в области п/о раны.
Повышении локального термопрофиля более 3,0° С, свидетельствовало о гнойно – септическом воспалении в области послеоперационной раны.
Заключение
Протезирующие методы пластики при ущемленных грыжах передней брюшной стенки в сочетании с НИЛИ и устройства для профилактики эвентерации позволяют достоверно улучшить ранние и отдаленные результаты оперативного лечения и приблизить их к результатам лечения в плановой хирургии. КТ позволяет своевременно выявить раневые осложнения и прогнозировать течение послеоперационного периода.
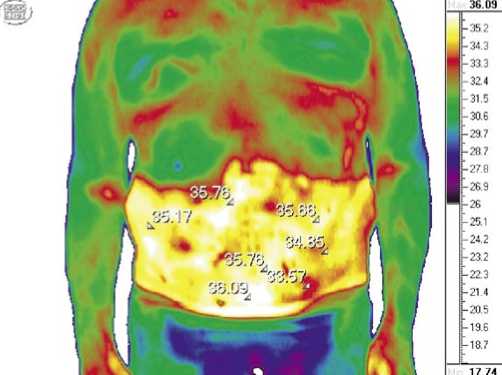
Рис. 2. Термограмма пациента М. на 5-е сутки после герниопластики сетчатым протезом «onlay», по поводу ущемленной ПОВГ
Список литературы Влияние низкоинтенсивного лазерного излучения на репаративные процессы у больных с ущемленными вентральными грыжами
- Винник, Ю.С. Оперативное лечение грыж передней брюшной стенки/Ю.С. Винник .//Монография, том I (паховые и бедренные грыжи). Красноярск, 2011. -С. 260.
- Власов, В.В. Антропометрическое исследование больных с паховой грыжей оперированных после предбрюшинной аллопластики/В.В. Власов, И.В. Бабий//Материалы международной конференции «Трудные грыжи». -М., 2012. -С. 24-25.
- Ермолов, А.С. Состояние хирургической помощи больным с острыми заболеваниями органов брюшной полости за 2008-2012 гг./А.С. Ермолов, И.А. Шляховский, М.Г. Храменков//V конгресс московских хирургов. Медицинский алфавит 2013. -М., 2013. -2(14). -С. 5-13.
- Жуков, Б.Н. Оптимизация хирургического лечения больных с ущемленной грыжей брюшной стенки/Б.Н.Жуков, С.А. Быстров, Е.В.Шестаков//Хирургия. -2014. -№ 8. -С. 67 -70.
- Жуков, Б.Н. Лекции по лазерной медицине/Б.Н. Жуков, В.Н. Бакуцкий, Н.А. Лысов, В.И. Анисимов//-Самара: СМИ. -1993. -С. 16-30.
- Зимин, Ю.И. Серома после герниопластики. Семантическое разногласие: неизбежный процесс или инфекционное осложнение//Герниология. -2009. -2 (22). -С. 27-30.
- Кукош, М.В. Профилактика ранних после-операционных осложнений при эндопротезировании вентральных грыж/М.В. Кукош, А.В. Власов, Г.И. Гомозов//Новости хирургии. -2012. -№5. -С. 32-37.
- Общие принципы хирургического лечения ущемленных грыж брюшной стенки/А.С. Ермолов, Д.А. Благовестнов, А.В. Упырев, В.А.Ильичев//Медицинский альманах. -М., 2009. -№3 (8). -С. 23-24.
- Тимошин, А.Д. Результаты хирургического лечения послеоперационных вентральных грыж/А.Д. Тимошин, А.Л. Шестаков, Е.А. Голота//Герниология. -2007. -№2. -С. 33.
- Томнюк, Н.Д. Анализ причин неудовлетворительных результатов хирургического лечения ущемленных грыж и пути их улучшения/Н.Д. Томнюк, И.А. Рябков, А.Н. Черных//Соврем. проблемы науки и образования. -2009. -№ 6. -С. 88-90.
- Цверов, И.А. Хирургическое лечение больных с вентральными грыжами: современное состояние вопроса/И.А. Цверов, А.В. Базаев//Современные технологии в медицине. -2010. -№ 4. -С. 122-127.
- Ammar, S.A. Management of complicated umbilical Hernias in cirrhotic patients using permanent mesh/Randomized clinical trial//Hernia. -2010. -Vol.14, N1. -P. 35-38.
- Beltran, M.A. Abdominal compartment syndrome in patients with strangulated Hernia/M.A. Beltran, R.A. Villar, K.S. Cruces//Hernia. -2008. -№12.-P. 613-620.


