Влияние показателей функции внешнего дыхания на непосредственные результаты хирургического лечения пациентов с аневризмой восходящей аорты
Автор: Куц Э.В., Гелашвили М.М., Мироненко В.А., Афанасьева Л.А., Миничкин И.С., Мироненко М.Ю., Голухова Е.З.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Оригинальные статьи
Статья в выпуске: 1 т.21, 2026 года.
Бесплатный доступ
Цель: определить влияние параметров функции внешнего дыхания на клиническое течение послеоперационного периода у пациентов, оперированных по поводу аневризмы восходящей аорты. Методы: в исследование были включены 321 пациент, поступивших для хирургического лечения в отделение реконструктивной хирургии приобретенных пороков сердца. Всем пациентам до операции была исследована функция внешнего дыхания (ФВД). При её анализе типы нарушения определяли на основании обьема форсированного выдоха (ОФВ 1) за секунду и форсированной жизненной емкости (ФЖЕЛ), согласно рекомендациям Американского и Европейского респираторных обществ. Критерием обструктивного типа вентиляционных нарушений являлось соотношение ОФВ1/ФЖЕЛ < 70%, рестриктивного – снижение ЖЕЛ, ФЖЕЛ < 80% при нормальных значениях ОФВ1/ЖЕЛ и ОФВ1/ФЖЕЛ, смешанного – снижение ОФВ1, ФЖЕЛ < 80%, ОФВ1/ЖЕЛ ≤ 70%. Проведен анализ взаимосвязи параметров ФВД до операции и течения послеоперационного периода. Результаты: нарушение ФВД имели не только 74 пациента с установленным диагнозом ХОБЛ, но и пациенты, не имеющие хронических заболеваний бронхо-легочной системы (64 пациента). В этой группе наиболее часто наблюдался обструктивный тип нарушения вентиляции 14,2%, рестриктивный и смешанный типы нарушения ФВД были выявлены в 6,5% и 5,3% случаев соответственно. По данным многофакторного регрессионного анализа снижение ФЖЕЛ, рестриктивный и смешанный типы нарушения функции внешнего дыхания, длительность искусственного кровообращения (ИК) и пережатия аорты, ожирение, 1 тип расслоения аорты, синдром Марфана достоверно увеличивали длительность ИВЛ, пребывания в ОРИТ и стационаре. Наличие ХОБЛ влияло на частоту развития дыхательной недостаточности после операции (p = 0,02) и увеличивало риск летального исхода (р = 0,036). Выводы: оценка параметров ФВД до операции позволяет прогнозировать осложненное течение послеоперационного периода и оптимизировать тактику предоперационной подготовки, анестезиологического пособия и перфузии.
Функция внешнего дыхания, аневризма восходящей аорты
Короткий адрес: https://sciup.org/140314176
IDR: 140314176 | DOI: 10.25881/20728255_2026_21_1_24
The impact of pulmonary function tests on early clinical outcomes after surgery of the ascending aortic aneurysm
Objective. To evaluate the impact of preoperative pulmonary function tests (PFTs) on clinical outcomes in patients undergoing surgery for ascending aortic aneurysm. Methods. 321 patients undergoing surgery for ascending aortic aneurysm were included into the study. All patients underwent PFTs before the surgery. By analysing pulmonary function, the types of respiratory dysfunction were determined based on forced expiratory volume (FEV1) in one second and forced vital capacity (FVC), according to the recommendations of the American and European Respiratory Societies. The criterion for obstructive pattern was a FEV1/FVC ratio < 70%, restrictive pattern was defined as reduced VC (vital capacity), FVC < 80% while maintaining normal FEV1/FVC ratios, and mixed pattern was characterized by reduced FEV1, FVC < 80% and a FEV1/FVC ratio ≤ 70%. An analysis of the relationship between PFTs and early clinical outcomes of surgical treatment was performed. Results. PFTs were abnormal not only in 74 patients with a diagnosed chronic obstructive pulmonary disease (COPD) but also in patients without COPD (64 patients). In this group, the obstructive pattern was most frequently observed in 14.2% patients, while restrictive and mixed patterns were detected in 6.5% and 5.3% of cases, respectively. According to multifactorial regression analysis, decreased forced vital capacity, restrictive and mixed patterns, duration of cardiopulmonary bypass, aortic clamping time, obesity, type I aortic dissection, and Marfan syndrome significantly increased the duration of mechanical ventilation, stay in the intensive care unit (ICU), and hospital length of stay. Concomitant COPD increased the frequency of respiratory failure after surgery (p = 0.02) and the rate of mortality (p = 0.036). Conclusions. Assessment of preoperative PFTs prior to surgery allows to predict the complicated outcomes, thus facilitating perioperative planning.
Текст научной статьи Влияние показателей функции внешнего дыхания на непосредственные результаты хирургического лечения пациентов с аневризмой восходящей аорты
Methods: 321 patients undergoing surgery for ascending aortic aneurysm were included into the study. All patients underwent PFTs before the surgery. By analysing pulmonary function, the types of respiratory dysfunction were determined based on forced expiratory volume (FEV1) in one second and forced vital capacity (FVC), according to the recommendations of the American and European Respiratory Societies. The criterion for obstructive pattern was a FEV1/FVC ratio <70%, restrictive pattern was defined as reduced VC (vital capacity), FVC <80% while maintaining normal FEV1/FVC ratios, and mixed pattern was characterized by reduced FEV1, FVC <80% and a FEV1/FVC ratio ≤ 70%. An analysis of the relationship between PFTs and early clinical outcomes of surgical treatment was performed.
Results: PFTs were abnormal not only in 74 patients with a diagnosed chronic obstructive pulmonary disease (COPD) but also in patients without COPD (64 patients). In this group, the obstructive pattern was most frequently observed in 14.2% patients, while restrictive and mixed patterns were detected in 6.5% and 5.3% of cases, respectively. According to multifactorial regression analysis, decreased forced vital capacity, restrictive and mixed patterns, duration of cardiopulmonary bypass, aortic clamping time, obesity, type I aortic dissection, and Marfan syndrome significantly increased the duration of mechanical ventilation, stay in the intensive care unit (ICU), and hospital length of stay. Concomitant COPD increased the frequency of respiratory failure after surgery (p = 0.02) and the rate of mortality (p = 0.036).
Conclusions: Assessment of preoperative PFTs prior to surgery allows to predict the complicated outcomes, thus facilitating perioperative planning.
ИК и варьируется от кратковременной потребности в ИВЛ до пневмонии, ателектаза, дыхательной недостаточности и в наиболее тяжелых случаях репираторного дистресса лёгких [6–8]. Частота развития бронхолегочных осложнений после операция в условиях ИК зависит от возраста, наличия исходной патологии легких, длительности ИК, пережатия аорты, объёма и травматичности оперативного вмешательства, функционального класса ХСН и составляет 3,5–29% [6; 7; 9–11].
Использование спирометрии для исследования ФВД является общепризнанным методом диагностики бронхолегочной патологии, однако какие показатели являются предикторами осложненного пооперационного течения и должна ли спирометрия быть рутинным

Куц Э.В., Гелашвили М.М., Мироненко В.А. и др.
ВЛИЯНИЕ ПОКАЗАТЕЛЕЙ ФУНКЦИИ ВНЕШНЕГО ДЫХАНИЯ НА НЕПОСРЕДСТВЕННЫЕ РЕЗУЛЬТАТЫ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПАЦИЕНТОВ С АНЕВРИЗМОЙ ВОСХОДЯЩЕЙ АОРТЫ методом обследования кардиохирургических больных, перед операцией, эти вопросы по-прежнему остаются предметом дискуссии [7; 12–14].
Целью нашего исследования было определить роль параметров ФВД на клиническое течение послеоперационного у пациентов, оперированных по поводу аневризмы восходящей аорты.
Выполненное исследование носило моноцентровый, ретроспективный характер и включало данные пациентов, перенесших оперативное вмешательство в отделении РХиКА в период с 2016 г. по начало 2020 г.
Материалы и методы
Отбор пациентов проводился в соответствии с критериями включения и исключения. Все пациенты, включенные в исследование, подписали добровольное информативное согласие на проведение диагностических исследований, оперативного вмешательства и обработку данных. Таким образом, были соблюдены все этические нормы.
Критерии включения в исследование: больные с диагнозом аневризмы восходящей аорты и хроническим расслоением аорты I и II типа в период с 2016 г. по 2020 г., перенесшие открытую операцию в условиях ИК.
Пациенты с диагнозом острого или подострого расслоения аорты были исключены из исследования.
Конечные точки исследования:
Первичная конечная точка:
– летальность на госпитальном этапе лечения.
Вторичные конечные точки:
– продолжительность пребывания в ОРИТ в днях, и длительность периода госпитализации в днях;
– послеоперационные осложнения (дыхательная недостаточность, пневмония, гидроторакс, аталектаз легких). Дыхательная недостаточность определялась как гипоксемия со снижением Ра2/FiO2 менее 300 мм рт. ст., требовавшая применение механической респираторной поддержки более 24 часов послеоперационного периода.
При обследовании пациентов применялся комплексный подход, включавший сбор анамнеза, физикальное обследование, ЭКГ, рентгенографию грудной клетки, ЭхоКГ, ангиография коронарных артерий, КТ-панаортография, УЗИ органов брюшной полости, допплерографию артерий и вен нижних конечностей, УЗДС брахиоцефальных артерий, гастроскопию. Всем пациентам до операции была проведена спирометрия для оценки ФВД в сроки до от 2 до 30 суток, медиана = 14 суток. По результатам спирометрии пациентам с индексом Тиффно или Генслера ≤70 выполнялась проба с введением 400 мкг сальбутамола с последующей оценкой динамики ОФВ 1. При увеличении ОФВ 1 на 12% или более 210 мл и более проба считалась положительной и свидетельствовала о гиперреактивности бронхов.
При анализе ФВД определили 4 типа нарушения на основании обьема форсированного выдоха (ОФВ 1) и
ФЖЕЛ, согласно рекомендациям Американского и Европейского респираторных обществ [12; 13; 15]. Критерием обструктивного типа вентиляционных нарушений являлось соотношение ОФВ1/ЖЕЛ и/или ОФВ1/ФЖЕЛ <70%. Функциональным признаком рестриктивных нарушений, независимо от причины их появления, является снижение ЖЕЛ и ФЖЕЛ при нормальных значениях ОФВ1/ЖЕЛ и ОФВ1/ФЖЕЛ. Скоростные показатели форсированного выдоха могут оставаться в границах физиологической нормы или снижаться пропорционально снижению ЖЕЛ. При смешанном типе нарушений вентиляционной функции легких отмечается снижение ЖЕЛ, ФЖЕЛ, ОФВ1, ОФВ1/ЖЕЛ и ОФВ1/ФЖЕЛ. Отсутствие вентиляционных нарушений определяли как ОФВ1/ЖЕЛ и ОФВ1/ФЖЕЛ ≥70%, и ОФВ1,ЖЕЛ и ФЖЕЛ >80% при нормальных индексах. Оценку тяжести бронхиальной обструкции определяли при сниженных индексах Тиффно и Генслера (<70%) на основании снижения ОФВ1 по классификации GOLD: GOLD 1 (легкая степень обструктивных нарушений) : ОФВ1 ≥80%, GOLD II (среднетяжелая степень обструктивных нарушений): 50% ≤ОФВ1 <80%; GOLD III (тяжелая степень обструктивных нарушений): 30% ≤ОФВ1<50%; GOLD IV (крайне тяжелая степень обструктивных нарушений) ОФВ1 <30% или ОФВ1 <50% при наличии дыхательной недостаточности.
Для изучения значимости сопутствующей патологии, прогнозирования послеоперационных осложнений и внутрибольничной летальности для всех пациентов использовалась шкала EuroSCORE, минимальный показатель которой составил минимальный – 3%, максимальный – 48,7%, средний – 8,9%.
Всем больным выполнена операция в условиях ИК и фармако-холодовой кардиоплегии – кустадиол. В 53% выполнялась операция Бенталла – де Боно, в 21,5% – су-пракоронарное протезирование восходящей аорты, 13% пришлось на раздельное протезирование аортального клапана и восходящего отдела аорты, 10% – на операцию по модификации Качукаса и 1,5% – на операции по методике Дэвида. Также встречались пациенты с расслоением, повреждающим коронарные или брахиоцефальные артерии, что потребовало увеличения объема хирургического вмешательства и выполнения сочетанных операций, на долю которых пришлось 12,8%. Операции, включающие в себя аортокоронарное шунтирование, составили 8%. У 10,5%, помимо вмешательства на аорте, выполнялась коррекция относительной митральной недостаточности (4,3% – протезирование, у 6,2% – пластика), и у 11,5% – пластика трикуспидального клапана по de Vega. В 12% была выполнена повторная операция в условиях ИК.
Методы статистической обработки
В качестве описательных статистик количественных переменных использовали медиану с межквартильным размахом (Me [1–3 квартили]) или среднее значение со стандартным отклонением (М±Sd). Номинальные дан-

ные описывались с указанием абсолютных значений (n) и относительных величин (%).
Анализ влияния сопутствующих заболеваний на неблагоприятный исход (летальность) после хирургического лечения проводили с помощью бинарного логистического регрессионного анализа. Оценка влияния коморбидной патологии на осложненный послеоперационный период также проводилась с использованием бинарной логистической регрессии.
Анализ влияния хронических заболеваний на общее количество койко-дней после операции в проспективном анализе проводили с помощью пуассоновской регрессии. В анализе влияния хронических заболеваний на количество койко-дней в ОРИТ имела место избыточная дисперсия количества койко-дней в ОРИТ, поэтому анализ проводился с помощью квазипуассоновского подхода к регрессии. В ретроспективном анализе также имела место избыточная дисперсия количества койко-дней в ОРИТ и общего количества койко-дней после хирургического лечения, поэтому тоже использовался квази-пуассоновский подход. Модель для прогнозирования койко-дней в ОРИТ и общего количества койко-дней после операции в зависимости от разных факторов, представленных количественными переменными и номинативными переменными, строилась с помощью квазипуассоновcкой регрессии. Мультиколлинеарность между предикторами определялась с помощью фактора инфляции дисперсии. При оценке результатов статистически значимыми считали результаты при значениях р<0,05. Анализ и визуализацию полученных данных проводили с использованием среды для статистических вычислений R версии 4.0.2. (R Foundation for Statistical Computing, Вена, Австрия).
Результаты
В исследование были включены 321 пациент. Подавляющее большинство больных были мужчины (231). Средний возраст составил 52±14 лет. Данные клинического обследования представлены в таблице 1.
245 больным (76,3%) была диагностирована аневризма восходящей аорты (АВА), хроническая расслаивающая аневризма аорты (ХРАА) выявлена у 76 пациентов (23,7%). Из 76 больных с расслоением I тип расслоения по DeBakey встречался у 46 (60,5%) пациентов, у 30 (39,5%) – II тип. Почти у половины пациентов – 42% (32 человека) расслоение распространялось на брахиоцефальные артерии (БЦА), что значительно увеличивало объем оперативного вмешательства. Изолированное поражение восходящей аорты имели 69 (22%) больных. В большинстве случаев аневризма аорты сочеталась с пороками аортального клапана. Относительная недостаточность митрального клапана была выявлена в 44 (13,7%) случаях. Легочная гипертензия – у 123 (38,3%). Снижение сократительной функции ЛЖ (ФВ ЛЖ <50%) было отмечено у 43 (13,4%) больных. Все пациенты находились в III или IV ФК ХСН по NYHA (Табл. 2).
Табл. 1. Исходные клинико-инструментальные данные
|
Возраст |
52±14 (15-81) |
|
Пол мужской |
231 (72) |
|
Индекс массы тела |
26 (15-40) |
|
Функциональный класс ХСН III IV |
289 (90) 32 (10) |
|
ФВ ЛЖ <40% |
51 (15,8) |
|
Фибрилляция предсердий |
69 (21,5) |
|
Легочная гипертензия |
123 (38) |
|
ХОБЛ |
74 (23,04) |
|
Курение |
119 (37,1) |
|
Ишемическая болезнь сердца |
41 (12,7) |
|
Сахарный диабет |
13 (4%) |
|
Хроническая болезнь почек |
37 (11,5) |
|
Ожирение |
135 (42%) |
|
Артериальная гипертензия |
302 (94%) |
|
Синдром Марфана |
37 (11,5%) |
|
Степень оперативного риска, Euroscore II, % |
8,9 (3-48) |
Примечание : результаты представлены в n (%), где n – число больных, медианы, нижнего и верхнего квартилей Ме (Q1-Q3), среднего значения и стандартного отклонения – M±SD.
Табл. 2. Распределение больных в зависимости от типа порока
|
Кол-во (абс) n |
% |
||
|
Изолированное поражение восходящей аорты |
69 |
22 |
|
|
Поражение аортального клапана |
Стеноз |
22 |
6,9 |
|
Недостаточность 3 ст. |
134 |
41,7 |
|
|
ВПС: 2-створчатый клапан |
88 |
27,4 |
|
|
Наличие протеза до/о |
21 |
6,5 |
|
|
Относительная недостаточность МК 2-й ст. и более |
45 |
14 |
|
|
Относительная недостаточность ТК 2-й ст. и более |
36 |
11,2 |
|
|
Легочная гипертензия |
Легкая ( И 30 мм рт. ст.) |
29 |
9 |
|
Умеренная (30–50 мм рт. ст.) |
81 |
25,2 |
|
|
Тяжелая ( Й 50 мм рт. ст.) |
13 |
4 |
|
Диагноз ХОБЛ был поставлен 74 пациентам до операции. При анализе параметров ФВД были выявлены следующие изменения. Не имели вентиляционных нарушений (в том числе и на фоне медикаментозной терапии) 35 (47,3%) пациентов. У 22 (29,7%), 6 (8,1%), 11 (14,9%) больных были обструктивный, рестриктивный, смешанный типы вентиляционных нарушений соответственно. Анализируя степень тяжести вентиляционных нарушений следует отметить, что у 38 (51%) пациентов с ХОБЛ была выявлена обструкция легкой степени (GOLD 1), у 36 (49%) – ХОБЛ среднетяжелой степени обструкции (GOLD 2). Пациентов с тяжелой степенью обструкции (Gold 3-4) в нашем исследовании не было.
Однако 64 (26%) больных, не имеющих в анамнезе хронического заболевания легких, также имели нарушения вентиляционной функции легких. Наиболее часто (29,7% всех случаев) наблюдались нарушения вентиляции по обструктивному типу. Большинство пациентов (72%)
Куц Э.В., Гелашвили М.М., Мироненко В.А. и др.
ВЛИЯНИЕ ПОКАЗАТЕЛЕЙ ФУНКЦИИ ВНЕШНЕГО ДЫХАНИЯ НА НЕПОСРЕДСТВЕННЫЕ РЕЗУЛЬТАТЫ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПАЦИЕНТОВ С АНЕВРИЗМОЙ ВОСХОДЯЩЕЙ АОРТЫ имели легкую степень тяжести обструкции (GOLD 1). Средняя и тяжелая степень обструкции была выявлена у 17 (27,5%) и 1 пациента (0,5%) соответственно. У 13 (5,3%) и 16 (6,5%) больных отмечено изменение вентиляционной функции легких по смешанному и рестриктивному типам соответственно. Данные представлены в таблице 3 и 4.
Эти результаты позволили в ряде случаев не только изменить тактику лечение ХСН, но и провести медикаментозное и нефармакологическое лечение нарушения функции лёгких согласно рекомендациям пульмонолога (бронходилататоры, ингаляционные глюкокортикостероиды, отказ от курения, дыхательная гимнастика).
При оценке сопутствующей патологии следует отметить, что кроме ХОБЛ, наиболее часто встречались ожирение (135 больных), поражение ЦНС (ОНМК в анамнезе, энцефалопатия, хроническая ишемия головного мозга, болезнь Паркинсона, хроническая болезнь почек (35 больных), соединительнотканная дисплазия (синдром Марфана) 37 пациентов).
Госпитальная летальность составила 12 (3,7%). Причиной летального исхода в 9 наблюдениях послужило развитие послеоперационной полиорганной недостаточности. В одном наблюдении наблюдался разрыв задней стенки левого желудочка. У одного пациента смерть наступила на операционном столе в результате материальной эмболии в коронарные артерии. И в одном наблюдении причиной летального исхода послужила дыхательная недостаточность.
Среди послеоперационных осложнений наиболее часто встречались дыхательная недостаточность 47 (14,6%) и сердечная недостаточность 88 (27,4%) пациентов, соответственно. В 8 случаях (2,5%) причиной острой дыхательной недостаточности был острый респираторный дистресс-синдром (ОРДС). Другими причинами ДН являлись пневмония, которая была диагностирована в 7,5% случаев (24 пациента), гидроторакс в 2,8% случаев (9 больных). Пневмоторакс и ателектаз легких был выявлен у 9 (2,8%) больных. В послеоперационном периоде у 12 (3,7%) пациентов развилась острая почечная недостаточность, что в 7 (2,1%) случаях потребовало проведение гемодиализа.
Было выявлено статистически значимое влияние ХОБЛ на развитие дыхательной недостаточности ( β = 1,65; 95% ДИ [1,04–2,89], р = 0,036). Для больных с ХОБЛ вероятность возникновения дыхательной недостаточности после операции была в 2,23 раза больше, чем для пациентов без патологии легких (ОШ = 2,23; 95% ДИ [1,08-4,47]. По данным многофакторного регрессионного анализа независимыми предикторами вероятной послеоперационной летальности являлись I типа расслоения (р = 0,065), поражение аортального клапана (р = 0,044), ХОБЛ (р = 0,036), ожирение (р = 0,054), EuroSCORE более 10% (р = 0,002), длительность ИВЛ (р = 0,003), высокий уровень креатинина (р = 0,008), время пережатия аорты (р = 0,0015), время ИК (р = 0,0005),
Табл. 3. Распределение больных по классификации GOLD
|
Обструкция по GOLD |
с ХОБЛ 74 человек |
без ХОБЛ 64 человек |
|
GOLG I – легкая (ОФВ1 ≥ 80%) |
38 (51%) |
46 ( 72%) |
|
GOLG II – средняя (50% ≤ ОФВ1 <80%) |
36 (48%) |
17(27,5%) |
|
GOLG III – тяжелая (30% ≤ ОФВ1 <50%) |
– |
1 (0,5%) |
|
GOLG IV – крайне тяжелая (ОФВ1 ≤ 30%) |
– |
– |
Табл. 4. Типы нарушения функции внешнего дыхания
|
Функция внешнего дыхания |
с ХОБЛ 74 человек |
без ХОБЛ 247 человек |
|
Без нарушений ФВД |
35 (47,3%) |
183 (74%) |
|
Рестриктивный тип нарушений |
6 (8,1%) |
16 (6,5%) |
|
Обструктивный тип нарушения |
22 (29,7%) |
35 (14,2%) |
|
Смешанный тип нарушения |
11 (14,9%) |
13 (5,3%) |
Табл. 5. Многофакторный регрессионный анализ. Факторы, влияющие на длительность пребывания в ОРИТ
Собственно сам факт наличия у пациентов ХОБЛ не влиял на количество дней, необходимое для восстановления после хирургического лечения. Количество дней, проведенных в ОРИТ пациентами с ХОБЛ (медиана 1 [1–2]), статистически значимо не отличалось от количества дней, проведенных пациентами без ХОБЛ (медиана 1 [1–1,125], р = 0,83). Также и общее количество дней пребывания пациентов с ХОБЛ в медицинском учреждении (медиана 9 [7,75–12,25]) статистически значимо не отличалось от больных без ХОБЛ (медиана 9 [8–13], р = 0,68). Однако нарушения вентиляции достоверно влияли на послеоперационный период. Предикторами, влияющими на длительность пребывания в ОРИТ, являлись: нарушения ФВД по смешанному типу (р = 0,0020), нарушения ФВД по рестриктивному типу (р = 0,01), ХРАА (р = 0,0091), варикозная болезнь н/к (р = 0,0006), синдром Марфана (р = 0,0003), порок митрального клапана (р = 0,0051) (Табл. 5).
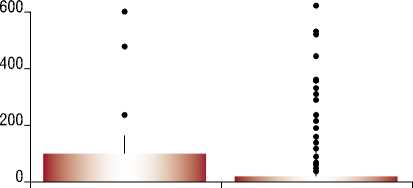
Наличие ген. патологии Отсутствие ген.патологии
Рис. 1. Влияние генетической патологии.
Табл. 6. Многофакторный регрессионный анализ. Факторы, влияющие на длительность пребывания в стационаре
|
Коэффициент β |
Стандартная ошибка |
Р-зна-чение |
|
|
Свободный член уравнения |
2,937 |
0,198 |
<0,0001 |
|
Наличие расслоения |
0,1404 |
0,0559 |
0,0125 |
|
Синдром Марфана |
0,2314 |
0,1014 |
0,0231 |
|
ФВ ЛЖ ≤ 50% |
0,2113 |
0,0646 |
0,0012 |
|
Снижение ЖЕЛ (%) |
-0,0062 |
0,0022 |
0,0046 |
|
EuroSCORE более 10% |
0,482 |
0,121 |
0,017 |
|
Время ИВЛ |
0,842 |
0,370 |
0,043 |
|
Альбумин менее 35 г/л |
-0,1487 |
0,0534 |
0,0056 |
|
Варикозная болезнь |
0,2830 |
0,0670 |
<0,0001 |
|
Время ИК более 200 мин. |
0,0444 |
0,0095 |
0,064 |
|
Время пережатия аорты более 150 мин. |
0,2355 |
0,0957 |
0,014 |

Было выявлено статистически значимое влияние генетической патологии (синдром Марфана) на длительность ИВЛ, что связано с килевидной деформацией грудной клетки, влияющей на показатели функции внешнего дыхания (р = 0,009). Пациентам с синдромом Марфана в 2,6 раза дольше проводилась ИВЛ (медиана 17 [14–103]), чем пациентам, не имеющим данного генетического заболевания (18 [13–22]).
Факторами, влияющими на общий койко-день в стационаре, являлись наряду с : ХРАА (р = 0,0125), и синдромом Марфана (р = 0,0231) являлись снижение ЖЕЛ (р = 0,0046), исходное снижение ФВ ЛЖ ≤50% (р = 0,0012), высокий EuroSCORE (р =0,017), время пережатия аорты (р = 0,014), исходно низкий уровень альбумина (р = 0,005) (Табл. 6).
Обсуждение
Дыхательная недостаточность занимала второе место в структуре послеоперационных осложнений у наших пациентов (14,6%), что согласуется с данными литературы. По результатам многих исследований частота развития ДН у пациентов, оперированных по поводу аневризмы грудной аорты или расслоения аорты, составляет 11–29%, что достоверно выше, чем при проведении АКШ, коррекции клапанных пороков сердца [6; 10; 11; 16; 17].
Наиболее часто используемые шкалы стратификации риска Euroscore II и STS включают выраженную ХОБЛ как показатель высокого риска послеоперационных осложнений [2; 16]. В исследовании Henn M. и соавторов [7] наличие умеренной или выраженной ХОБЛ до операции ассоциировалось с повышенной летальностью в течение года после протезирования аортального клапана. В группе пациентов без сопутствующего, заболевания легких летальность составила 12%, тогда как в группе с ХОБЛ – 22%. По результатам нашего исследования были также получены убедительные данные о влиянии ХОБЛ и вентиляционных нарушений на течение послеоперационного периода. Наличие ХОБЛ увеличивало риск летального исхода в 4 раза. Не столько наличие ХОБЛ, сколько снижение функции легких было причиной осложненного послеоперационного периода. Проведённый нами мультифакторный регрессионный анализ показал, что факторами, влияющими на длительность пребывания в ОРИТ и стационаре, являлись рестриктивный тип и смешанный тип вентиляционных нарушений, снижение ЖЕЛ до операции, который были следствием не только первичной легочной патологии, но и хронической сердечной недостаточности. Полученные нами данные сопоставимы с результатами других исследований. Так, Crestanello и соавторы [9]) проанализировали данные функции внешнего дыхания 9 тысяч больных из базы данных Американского общества торакальных хирургов, перенесших протезирование аортального клапана. У пациентов с ОФВ1<59% оперативная летальность была выше (OШ-2,8), а легочные осложнения достоверно встречались чаще (OШ-2,3). Эксперты Американской ассоциации сердца указывают, что ОФВ1<50% и низкая ДСЛ (менее 50% о нормы) являются предикторами неблагоприятного исхода после операции в условиях ИК [16].
Анализ дооперационных параметров ФВД показал, что почти 26% больных имели изменения вентиляционной функции легких без указаний на заболевание легких в анамнезе. У этих больных, имевших нарушения по рестриктивному, обструктивному или смешанному типам, причинами вышеуказанных нарушений являлись хроническая сердечная недостаточность и легочная гипертензия, которые стали осложнением сопутствующих декомпенсированных пороков сердца или врождённая деформация грудной клетки у пациентов с синдромом Марфана. Эти результаты согласуются с данными других авторов, которые отмечают, что у 15–39% больных кардиохирургического профиля без ХОБЛ при проведении ФВД регистрировался бронхобструктивный синдром [7; 11; 17], смешанный тип или рестриктивный типы нарушения вентиляции. В ряде исследований было показано, что снижение ОФВ1, ФЖЕЛ и DLCO могут наблюдаться при сердечной недостаточности и отсутствии заболевания легких в анамнезе [14; 18; 19]. Такие факторы как повышенная жесткость легких из–за альвеолярного выпота, ухудшение альвеолярно-капиллярной диффузии,

Куц Э.В., Гелашвили М.М., Мироненко В.А. и др.
ВЛИЯНИЕ ПОКАЗАТЕЛЕЙ ФУНКЦИИ ВНЕШНЕГО ДЫХАНИЯ НА НЕПОСРЕДСТВЕННЫЕ РЕЗУЛЬТАТЫ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПАЦИЕНТОВ С АНЕВРИЗМОЙ ВОСХОДЯЩЕЙ АОРТЫ вторичный отек бронхов, усталость дыхательных мышц, кардиомегалия и сужение альвеол с недостаточной перфузией могут быть ответственны за снижение эластичности легких и формирование рестриктивного и обструктивного типов вентиляционных нарушения легких при сердечной недостаточности [14; 17]. Следует отметить, что в нашем исследовании количество пациентов с тяжелыми обструктивными нарушениями (ОФВ 1 менее 50%), было незначительным, так как при выявлении больных с выраженными обструктивными нарушениями и отсутствием неотложных показаний к хирургическому лечению, пациентам проводилось медикаментозное лечение пульмонологом и терапия ХСН. Легочная гипертензия также способствует морфологическим изменениям во всех слоях сосудов малого круга кровообращения, что приводит к развитию нередко смешанного типа нарушения ФВД [11; 14; 17]. При стратификации риска хирургического вмешательства, выраженность легочной гипертензии также рассматривается как значимый фактор риска летального исхода [2; 16]. В нашем исследовании легочная гипертензия не влияла на исход, что указывало на ее обратимость у подавляющего числа больных и эффективностью применяемых в настоящее время методов ее лечения в раннем послеоперационном периоде.
Развитие респираторных нарушений после операции на грудной аорте и клапанах, связано не только с исходными хроническими заболеваниями легких и вторичными изменениями легких на фоне ХСН, но и влиянием таких факторов, характерных для торакальной хирургии как ателектаз, повреждение диафрагмального нерва, экссудативный плеврит/перикардит, осложнений, связанных с использованием ИК [1; 10; 11; 17; 20]. По мере накопления опыта хирургического лечения аневризмы восходящей аорты и ее осложненных форм, улучшения методов защиты миокарда и анестезиологического пособия значимость некоторых факторов риска претерпела определённую эволюцию. Но длительность времени искусственного кровообращения и пережатия по-прежнему является одним из значимых факторов риска кардиохирургического вмешательства, что и подтверждается данными регрессионного анализа. Особенно это актуально для хирургического лечения расслоения аорты 1 типа, с учетом необходимости применения циркуляторного ареста и церебральной перфузии [1; 4; 5; 20; 21]. Интраоперационная гипотермия, необходимая по протоколу при применении кустадиола, также является одним из факторов, негативно влияющих на состояние легких. Перспективным можно считать кровяную кардиоплегию с возможным выполнением операции в условиях нормотермии [21]. Но и в этом случае исходное состояние лёгких по-прежнему является важным фактором, влияющим на послеоперационный исход. Наш опыт обязательного проведения спирометрии перед кардиохирургическим вмешательством (как в условиях ИК так и эндоваскулярном протезирования аортального клапана или пластики митрального клапана) показал, что это позволяет своевременно выявить пациентов с нарушением ФВД, оптимизировать предоперационную подготовку (медикаментозная терапия, отказ от курения), разработать индивидуальный протокол хирургической вмешательства (минидоступ) и анестезиологического пособия, объём оперативного вмешательства и протокол перфузии
Заключение
-
1. Исходные параметры вентиляционной функции легких, оцененные с помощью ФВД, достоверно влияют на течение послеоперационного периода.
-
2. Рестриктивный, смешанный типы вентиляционных нарушений, снижение ЖЕЛ сопряжены с увеличением времени пребывания пациентов в отделение реанимации и интенсивной терапии, стационаре.
-
3. Одним из путей снижения риска послеоперационной дыхательной недостаточности является тщательная оценка респираторной системы пациента до операции с обязательным включением ФВД в протокол обследования, так как исследование позволяет прогнозировать осложненное течение послеоперационного периода и оптимизировать, таким образом, тактику предоперационной подготовки, анестезиологического пособия и перфузии.


