Внематочная беременность: клинико-патогистологические зарисовки казуистических случаев
Автор: Шляпников Михаил Евгеньевич, Ларина Татьяна Викторовна, Прохорова Лилия Васильевна, Петров Максим Геннадьевич, Кияшко Ирина Сергеевна
Журнал: Вестник медицинского института "РЕАВИЗ": реабилитация, врач и здоровье @vestnik-reaviz
Рубрика: Клиническая медицина
Статья в выпуске: 1 (21), 2016 года.
Бесплатный доступ
В статье приведено описание казуистических случаев внематочной беременности, представлены динамические особенности клинической картины заболевания, патогистологические характеристики операционного материала. Изложенный материал может быть использован в повседневной клинической практике для максимально актуального расширения дифференциально-диагностического поиска в случаях редких, а, порой, казуистических локализаций эктопической беременности.
Внематочная беременность, редкие формы заболевания
Короткий адрес: https://sciup.org/14344178
IDR: 14344178 | УДК: 618.31:616-039.42-071
Ectopic pregnancy: clinic-pathohistological scetches of the occasional cases
The article runs about the occasional cases of ectopic pregnancy. It describes dynamic characteristics of aspects of the clinical picture and pathohistological characteristics of surgical samples. The material can be used in everyday clinic practice for the most current expansion of the differential-diagnostic search in rare or sometimes occasional ectopic pregnancy locations.
Текст научной статьи Внематочная беременность: клинико-патогистологические зарисовки казуистических случаев
Проблема эктопической беременности на протяжении многих лет остается в центре внимания специалистов акушеров-гинекологов [1–3] во многом благодаря сочетанию рутинности настоящей патологии в повседневной клинической практике и большому количеству осложнений, представленных состояниями различной степени тяжести – начиная с формирования спаечного процесса тазовых органов, наиболее часто приводящего к манифестации синдрома хронической тазовой боли или трубно-перитонеальному бесплодию и заканчивая фатальными случаями внематочной беременности, ежегодно регистрируемыми в структуре материнской смертности в результате дефектов лечебно-диагностических мероприятий, атипично протекающих и тяжелых форм с формированием объемного гемоперитонеума, резистентного геморрагического шока на фоне, как правило, недиагностированной ранее или декомпенсированной экстрагенитальной патологии. Исходя из вышеизложенного и принимая во внимание наличие общепринятой классификации данного заболевания, единых диагностических и тактических подходов к ведению пациенток с часто встречаемыми формами внематочной беременностью [4], выявление и клиническое описание редких вариантов настоящей патологии имеет большое научно-практическое значение.
Целью настоящего исследования явилось критическое осмысление и изложение клинико-инструментальных, лабораторных и патоморфологических особенностей случаев редко встречающихся, казуистических случаев эктопической беременности, успешно диагностированных и излеченных в гинекологических отделениях ГБУЗ СО ГКБ № 1 им. Н.И. Пирогова г.о. Самара в 2015 году.
Наблюдение № 1. Пациентка Д., 32 лет, поступила по направлению из поликлиники по месту жительства в гинекологическое отделение городской клинической больницы с диагнозом: тубоовариальный абсцесс справа. Пельвиоперитонит. При осмотре в приемном отделении стационара выявлено, что больная предъявляет жалобы на постоянного характера боли внизу живота, больше справа, в течение последних 3 суток, появившихся сразу после окончания менструации, пришедшей в срок и прошедшей без особенностей. Кроме того, последние 2 суток отмечено повышение температуры тела до фебрильных цифр (максимально – 38 градусов в день обращения). Из анамнеза выявлено, что в течение последнего года пациентка излечена от генитальной хламидийной инфекции, последние 5 лет страдает хроническим ад-некситом, не реже одного раза в год проходит стационарное лечение в связи с обострением воспалительного процесса, год назад проводилось оперативное лечение по поводу наружновнутреннего геморроя, с последующим бужированием ануса, в анамнезе 2 беременности, од- на из которых закончилась оперативными родами – кесарево сечение по поводу дистоции шейки матки (неосложненное течение пуэрпериума) и один артифициальный аборт (без осложнений) в сроке 8 недель гестации. В беседе выяснено, что пациентка крайне заинтересована в дальнейшей реализации репродуктивной функции, от беременности не предохраняется. При осмотре и наружном физикальном исследование клинически значимой патологии не выявлено, при бимануальном влагалищном осмотре в проекции правых придатков матки обнаружено опухолевидное образование, без четких контуров, размерами до 6 см. в диаметре, плотно-эластической консистенции, умеренно болезненное при пальпации, фиксированное по правому краю плотной, безболезненной, не увеличенной в размере матки. Из лабораторных обращает на себя внимание повышение количества лейкоцитов в общем анализе крови и двукратное повышение уровня СРБ в крови, других отклонений в общеклинических, биохимических показателях и коагулограмме не выявлено. В результате УЗ сканирования тазовых органов, в проекции правого яичника, плотно прилегая к матке, обнаружено жидкостное образование размерами 50×48 мм с толстой капсулой, неоднородным содержимым, гиперэхогенными включениями, М-эхо – 7 мм, структура эндометрия однородная (заключение специалиста УЗД – «УЗ-признаки тубоовариального абсцесса»).
В результате анализа жалоб, анамнеза заболевания, данным осмотра и дополнительных методов обследования пациентке выставлен диагноз «Обострение хронического аднексита. Тубоовариальное воспалительное образование справа», назначено лечение (сочетанная системная антимикробная химиотерапия – цефтриаксон в сочетании с метронидазолом парентерально), планируется проведение лечебно-диагностической лапароскопии.
В следующие сутки, при нормализации температуры тела на фоне проводимого лечения, достаточного объема клинико-лабораторного и инструментального обследования, выполнена диагностическая лапароскопия. При визуализации тазовых органов выявлено, что в проекции правых придатков матки определяется единый конгломерат, состоящий из пряди большого сальника, правой маточной трубы и яичника, с вовлечением инфильтрированных тканей связочного аппарата. При попытке разрушение конгломерата обнаружено, что прядь сальника фиксирована рыхлыми висцеро-висцеральными спайками с поверхностью правого края матки, участком правой круглой маточной связки, листком висцеральной брюшины переднего Дугласова пространства, фимбриями правой маточной трубы, ткань сальника в центре воспалительной опухоли инфильтрирована, покрыта фибрином. При «раскручивании» пряди сальника – в центре конгломерата обнаружено свободно лежащее образование, размерами 4×4 см, темно-вишневого цвета, неоднородной структуры, с наличием по периферии мутного выпота в малом количестве, при нарушении целостности найденного образования – «прожилки» фиброзной ткани и фрагменты, напоминающие хорион. Правая маточная труба с незначительными изменениями воспалительного характера по типу перипроцесса со стороны серозной оболочки, фимбрилярный отдел свободен, слегка выраженная венозная гиперемия слизистой оболочки. После проведения интраоперационного консилиума верифицирован диагноз «Инфицированная сальниковая беременность», с учетом минимальных воспалительных изменений тканей, составлявших конгломерат в проекции правых придатков, решено ограничить объем операции разъединением спаек, эвакуацией плодного яйца, санацией и дренированием малого таза. Выполненное на следующие сутки исследование крови на β – ХГЧ выявило нулевые показатели данного маркера. В вагинальных мазках – признаки дис-биоза влагалища (большое количество эпителиальных клеток, единичные лейкоциты, обнаружен лептотрикс).
Течение послеоперационного периода без осложнений на фоне курсовой антимикробной терапии в начатом ранее объеме и физиотерапевтической реабилитации – локальная магнито-лазеротерапия, коррекции вагинального биоценоза. Пациентка выписана под наблюдение врача женской консультации и продолжение физиотерапевтического лечения на 8 сутки после операции.
В результате патоморфологического исследования операционного материала (рис. 1) обнаружено, что удаленное образование представлено организованным свертком крови с наличием некротизированных ворсин хориона и минимальными воспалительными изменениями.
Рис. 1. В свертке крови комплексы клеток трофобласта и единичные некротизированные ворсины хориона. Окраска гематоксилином и эозином. Увеличение х400, х250
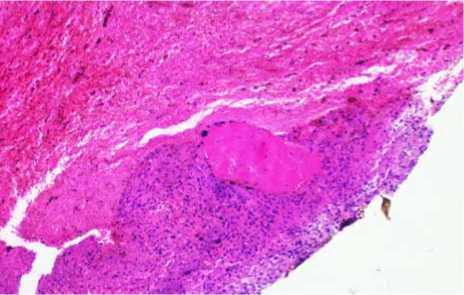
Таким образом, в результате анализа представленного клинического случая, можно сделать вывод о наличии у пациентки неклассифицируемого, согласно существующей на сегодняшний день систематизации [4], варианта эктопической беременности. Наиболее близкое состояние по действующей классификации – вторичная брюшная эктопическая беременность, которая развилась в результате полного трубного аборта, однако, отсутствие макроскопических и гистологических признаков имплантации хориона в ткани органов брюшной полости не позволяет в полной мере применить данное определение в конкретном клиническом случае. Возможным вариантом верификации заключительного диагноза можно предложить «Тубоовариальное воспалительное образование справа в результате полного трубного аборта неуточненного срока», что может соответствовать шифру О08.0 по МКБ-Х. Именно такой вариант формулировки заключительного диагноза позволяет не только акцентировать патогенетические особенности в конкретной клинической ситуации, но и с должной аргументацией объяснить объемы оперативного пособия и медикаментозного обеспечения в период госпитализации.
Больная К., 24 лет, поступила в экстренном порядке в отделение оперативной гинекологии с жалобами на обильные кровянистые выделения из половых путей. Из анамнеза выяснено, что с момента окончания последней менструации прошло 2 месяца, 2 недели назад в связи с первым эпизодом маточного кровотечения была госпитализирована в гинекологическое отделение другой городской больницы, где после обследования было проведено выскабливание полости матки, верифицирован диагноз «Неразвивающейся беременности малого срока», спустя неделю после операции выписана домой в удовлетворительном состоянии после УЗ-контроля состояния полости матки.
На момент поступления при вагинальном исследовании выявлено незначительное увеличение матки, отсутствие патологических изменений со стороны придатков матки, параметральной клетчатки. С учетом наличия обильного кровотечения из половых путей, УЗ-исследование не проводилось, пациентка из приемного покоя на каталке доставлена в операционную, где, после минимального лабораторного обследования (общеклинический анализ крови и определение группы крови и резус-фактора) и проведения периоперационной антибиотикопрофилактики ей было проведено reabrasio cavi uteri. Получен умеренный соскоб из полости матки, который был отправлен на гистологическое исследование. В послеоперационном периоде больная получала утеротоническую терапию, препараты железа в связи с развившейся постгеморрагической анемией (Hb – 85 г/л). Во время осмотра, при попытке осмотра шейки матки в зеркалах и вагинального исследования на 3 сутки после операции, у пациентки отмечен рецидив кровотечения из половых путей. Обнаружено, что в средней трети влагалища слева имеется неполная перегородка, длиной около 3 см, между латеральной стенкой которой и левой стенкой влагалища имеется образование плотно-эластической консистенции, шаровидной формы, диаметром 3,5 см, с обильно кровоточащим участком деструкции, размером до 0,5 см. Выставлен предварительный диагноз «Подозрение на трофобластическую болезнь с метастазом в стенке влагалища на фоне аномалии его развития – неполной перегородки влагалища». С учетом продолжающегося кровотечения из половых органов выполнено иссечение стенки влагалища и его перегородки в пределах здоровой ткани. При проведении срочного патоморфологического исследования операционного материала выявлено, что образование представляет собой стенку влагалища с наличием участков плацентации и участков кровоизлияний различной степени давности, что в дальнейшем нашло свое полное подтверждении при верификации заключительного патологоанатомического диагноза (рис. 2–4). Цитологическое исследование мазка-отпечатка с образования стенки влагалища выявило гиперкератоз плоского эпителий. При гистологическом изучении соскоба из полости матки, полученного при reabrasio cavi uteri обнаружен эндометрий с картиной обратного развития после нарушенной беременности, рассеянной и очаговой лимфоидной инфильтрацией. Пересмотр препаратов операционного материала, полученного при первом выскабливании полости матки выявил отсутствие в соскобе элементов плодного яйца, материал представлен исключительно некротизированной децидуальной тканью с рассеянной лимфоидной инфильтрацией. Динамический контроль уровня β – ХГЧ показал диагностически значимое двукратное снижение показателя в интервале 48 часов [4] после проведенного оперативного лечения в объеме иссечения стенки влагалища. Пациентка К., выписана на 5 сутки после проведенного оперативного лечения, под наблюдение врача женской консультации и рекомендациями по продолжению приема препаратов железа и рациональной контрацепции.
Анализируя представленную клинико-инструментальную, лабораторную и патоморфо-логическую характеристику данного случая, с учетом отсутствия данных за первоначальную локализацию плодного яйца в полости матки, лабораторную динамику β – ХГЧ в послеоперационном периоде и специфические морфологические маркеры имплантации в стенке влагалища, у данной пациентки был верифицирован заключительный диагноз «Внематочная беременность с локализацией имплантации плодного яйца в стенке влагалища на фоне аномалии его развития – неполной перегородки влагалища», что может соответствует шифру О00.8 по МКБ-Х.
Таким образом, представленные случаи внематочной беременности следует верифицировать как казуистические, не включенные в имеющиеся на сегодняшний день общепризнанные клинические и клинико-статистические систематизации болезней. Кроме того, последовательное изложение и особенности клинико-диагностических и лечебных мероприятий позволит в дальнейшем оптимизировать тактику ведения пациенток с атипично протекающими вариантами внематочной беременности.
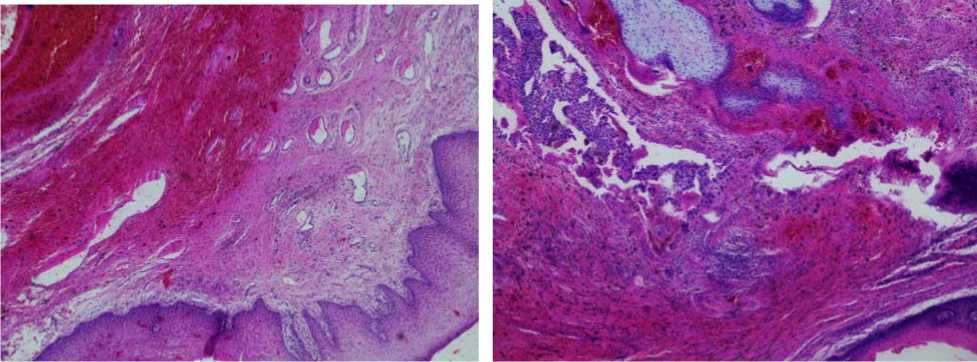
Рис. 3. Врастание ворсин хориона в стенку влагалища. Окраска гематоксилином и эозином. Увеличение х250
Рис. 2. Стенка влагалища, выстланная МПЭ, наличием большого количества сосудов и очаговым кровоизлиянием на периферии зоны имплантации. Окраска гематоксилином и эозином. Увеличение х250
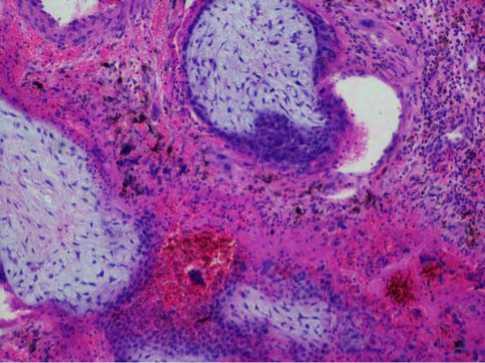
Рис. 4. Ворсины хориона (тот же препарат). Окраска гематоксилином и эозином. Увеличение х400
Список литературы Внематочная беременность: клинико-патогистологические зарисовки казуистических случаев
- Стрижаков А.Н., Давыдов А.И., Шахламова М.Н., Белоцерковцева Л.Д. Внематочная беременность. -М.: Медицина, 2001. -221 с.
- Гаспаров A.C., Каушанская Л.В., Хилькевич Е.Г., Довлетханова Э.Р. и др. Неотложная помощь в акушерстве и гинекологии//Краткое руководство для врачей акушеров-гинекологов, анестезиологов-реаниматологов, ординаторов, студентов медицинских вузов, врачей скорой медицинской помощи/под редакцией акад. РАМН В.Н. Серова. -М.: ГЭОТАР-МЕДИА, 2007. -245 с.
- Каушанская Л.В. Внематочная беременность: патогенез, клиника, диагностика, отдаленные результаты лечения: автореф. дис. … д.м.н. -М., 2010. -39 с.
- Клинические рекомендации. Акушерство и гинекология/под ред. В.Н. Серова, Г.Т. Сухих. -М.: ГЭОТАР-Медиа, 2014. -1024 с.


