Внутрибрюшная гипертензия-интегральный показатель прогрессирования перитонита с развитием абдоминального компартмент-синдрома
Автор: Левчук А.Л., Абдуллаев А.Э.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Оригинальные статьи
Статья в выпуске: 3 т.20, 2025 года.
Бесплатный доступ
Цель: изучить прогностическую ценность ВБГ у больных распространенным гнойным перитонитом, как предиктора развития послеоперационных осложнений и абдоминального компартмент-синдрома. Материалы и методы: проведено исследование с участием 130 больных, лечившихся в ГКБ СМП г. Владимира с 2019–2024 гг. с клинической картиной распространенного перитонита. Мужчин было 72 (55%), женщин 58 (44%). Средний возраст пациентов составил 56,2±11,3 лет. Степень органной дисфункции определяли по шкале SOFA. Для оценки прогноза и тяжести перитонита применяли Мангеймский индекс перитонита (МИП), шкалу APACHE-II. Мониторинг ВБД выполняли в 100% наблюдениях. Оперативные вмешательства были выполнены 125 (96%) пациентам. Результаты: исходя из этиологии перитонита, сформированы 4 группы. 1 группа (n-41) (31,5%) больные с острым гангренозно-перфоративным аппендицитом и распространенным гнойным перитонитом. Показатели интегральных шкал АРАСНЕ-II, SOFA, МИП, лактата плазмы крови, С-реактивного белка крови отражали зависимость между тяжестью течения внутрибрюшной инфекции и нарастанием ВБД. 2 группа (n-15) (11%) представлена больными деструктивным панкреатитом. В 8 (6,1%) случаях панкреонекроз был алкогольный, у 7 (5,3%) билиарный панкреатит. Результаты изучения ВБГ у этой категории больных показали взаимосвязь увеличения ВБД с ростом показателей ПОН по шкалам АРАСНЕ-II и SOFA, при этом нарастали явления системной воспалительной реакции вплоть до развития септического шока. 3 группа (n-53) (40%) пациенты с перфорацией дивертикула ободочной кишки, осложненной распространенным перитонитом. В 7 (5,3%) наблюдениях у больных распространенным каловым перитонитом выполнена лапаростома. Наименьшие показатели ВБГ были у пациентов, которым выполнена назоинтестинальная интубация тонкой кишки зондом Миллера-Эббота. В группах пациентов, ведение которых проходило с формированием лапаростомы и применением VAC-систем отрицательного давления, развитие компартмент-синдрома не отмечалось. 4 группа – (n-21) (16%) пациенты с острой спаечной тонкокишечной непроходимостью. Летальных исходов не было. Уровень ВБГ III и IV ст. на пятые сутки после операции, отмечен в 4 (3%) случаях. Это состояние было признаком развития абдоминального компартмент-синдрома. Заключение: абдоминальный компартмент-синдром – это клинико-морфологическая сущность перитонита в токсической и терминальной фазах его развития. Интраоперационная и послеоперационная декомпрессия желудка и кишечника с проведением внутрикишечного лаважа, использование тактики «открытого» живота, тщательный контроль за объемом и характером инфузионной терапии, раннее применение методов экстракорпоральной детоксикации – вот интегральные пути предотвращения развития этого грозного осложнения перитонита, которые должны выполняться всегда у пациентов данной категории, независимо от этиологических причин и пусковых моментов вторичного распространенного перитонита.
Острые хирургические заболевания органов брюшной полости, внутрибрюшная гипертензия, перитонит
Короткий адрес: https://sciup.org/140310620
IDR: 140310620 | DOI: 10.25881/20728255_2025_20_3_74
Intraperitoneal hypertension is an integral indicator of the progression of peritonitis with the development of abdominal compartment syndrome
The aim is to study the prognostic value of IBD in patients with advanced purulent peritonitis as a predictor of the development of postoperative complications and abdominal compartment syndrome. Materials and methods. A study was conducted with the participation of 130 patients treated at the State Clinical Hospital in Vladimir from 2019–2024 with a clinical picture of widespread peritonitis. There were 72 men (55%) and 58 women (44%). The average age of the patients was 56.2±11.3 years. The degree of organ dysfunction was determined by the SOFA scale. The Mannheim Peritonitis Index (MIP) and the APACHE-II scale were used to assess the prognosis and severity of peritonitis. IAP monitoring was performed in 100% of the observations. Surgical interventions were performed in 125 (96%) cases. Results: Based on the etiology of peritonitis, 4 groups were formed. Group 1 (n-41) (31.5%) patients with acute gangrenous-perforated appendicitis and widespread purulent peritonitis. The indicators of the integral scales ARASNE-II, SOFA, MIP, plasma lactate, C-reactive blood protein reflected the relationship between the severity of the course of intraperitoneal infection and the increase in IBD. Group 2 (n-15) (11%) is represented by patients with destructive pancreatitis. In 8 (6.1%) cases, pancreatic necrosis was alcoholic, in 7 (5.3%) biliary pancreatitis. The results of the study of IBD in this category of patients showed the relationship of an increase in IBD with an increase in PH on the ARASNE-II and SOFA scales, while the phenomena of a systemic inflammatory reaction increased up to the development of septic shock. Group 3 (n-53) (40%) patients with perforation of the diverticulum of the colon complicated by widespread peritonitis. Laparostomy was performed in 7 (5.3%) cases in patients with advanced fecal peritonitis. The lowest rates of IBD were in patients who underwent nasointestinal intubation of the small intestine with a Miller-Abbott probe. And in the groups of patients whose management took place with the formation of laparostomy and the use of negative pressure VAC systems, the development of compartment syndrome was not noted. Group 4 – (n-21) (16%) patients with acute adhesive small bowel obstruction. There were no fatalities. The level of IBD III and IV art. on the fifth day after surgery, was noted in 4 (3%) cases. This condition was a sign of the development of abdominal compartment syndrome. Conclusion: Abdominal compartment syndrome is the clinical and morphological essence of peritonitis in the toxic and terminal phases of its development. Intraoperative and postoperative decompression of the stomach and intestines with intra-intestinal lavage, the use of “open” abdominal tactics, careful control over the volume and nature of infusion therapy, early application of extracorporeal detoxification methods are integral ways to prevent the development of this formidable complication of peritonitis, which should always be performed in patients of this category, regardless of etiological causes and trigger points secondary widespread peritonitis.
Текст научной статьи Внутрибрюшная гипертензия-интегральный показатель прогрессирования перитонита с развитием абдоминального компартмент-синдрома
Перитонит является наиболее частым и грозным осложнением острых воспалительных заболеваний органов брюшной полости. Летальность при перитоните со- ставляет 20–30% [1; 2]. Вопреки появлению современных хирургических технологий и успехов фармакотерапии, лечение больных вторичным распространенным гнойным перитонитом остается актуальной проблемой медицины

Левчук А.Л., Абдуллаев А.Э.
ВНУТРИБРЮШНАЯ ГИПЕРТЕНЗИЯ-ИНТЕГРАЛЬНЫЙ ПОКАЗАТЕЛЬ ПРОГРЕССИРОВАНИЯ ПЕРИТОНИТА С РАЗВИТИЕМ АБДОМИНАЛЬНОГО КОМПАРТМЕНТ-СИНДРОМА
[3; 4]. Несмотря на более чем вековую историю лечения перитонита, он является причиной 95–97% летальных исходов, по причине развития различных осложнений, включая полиорганную недостаточность и септический шок [5]. Распространенный вторичный перитонит в 25% случаев осложняет течение ургентной патологии органов брюшной полости [6]. Общее количество больных распространенным послеоперационным перитонитом не снижается, а показатели летальности, как и прежде, остаются высокими и составляют, по данным некоторых авторов, от 30 до 70% [7; 8]. По обобщенным данным зарубежных исследователей внутрибрюшные инфекции в виде распространенного перитонита являются основными причинами летальных исходов в хирургических клиниках всего мира, за исключением посттравматической летальности [9; 10]. Важным звеном патогенеза перитонита и одной из причин развития полиорганной недостаточности (ПОН) и неудовлетворительных исходов хирургического лечения является развитие вну-трибрюшной гипертензии (ВБГ), которая, при отсутствии хирургического контроля, приводит к синдрому абдоминальной компрессии (САК), или «abdominal compartment syndrome» [11–13].
Внутрибрюшное давление (ВБД) – это сложное физиологическое явление, слагающееся из степени напряжения и веса брюшной стенки, тонуса мускулатуры желудочно-кишечного тракта (ЖКТ) и степени его наполнения, объема сосудистого русла и патологических процессов в брюшной полости [14]. В человеческом организме выделяют четыре компартмента (четыре «отсека») – череп, грудная клетка, брюшная полость и мышечная ткань. Внутри каждого «отсека» системы саморегуляции организма поддерживают давление, оптимальное для работы заключенных в них органов. Повышение или снижение его может привести к очень серьезным последствиям [14].
Органы живота, благодаря растяжимости передней брюшной стенки, находятся в более выгодном положении, чем содержимое других «отсеков», заключенное в ригидный костный или соединительнотканный каркас [14]. Тем не менее некоторые патологические процессы способны вызвать ВБГ, которая не только нарушает функцию органов брюшной полости, но и оказывает отрицательное влияние на весь организм [14]. Синдром ВБГ-это симптомокомплекс, развивающийся вследствие повышения давления в брюшной полости и характеризующийся стремительным развитием ПОН [14].
В последнее время большое значение при распространенном перитоните придается абдоминальному компартмент-синдрому и его составляющим – внутри-брюшной и внутрипросветной кишечной гипертензии, являющихся предикторами ПОН и развития генерализованной абдоминальной инфекции [15–18]. Установлено, что распространенный перитонит, кишечная непроходимость, панкреонекроз, оперативные вмешательства по поводу больших вентральных грыж и инсуфляция газа в брюшную полость во время лапароскопических операций, – являются непосредственной причиной повышения ВБД и развития синдрома ВБГ [19–23].
Одним из важнейших факторов, определяющих механизмы развития и степень тяжести ВБГ, является повышение интралюминарного давления в тонкой кишке, вследствие наличия синдрома энтеральной недостаточности при перитоните и послеоперационной паралитической кишечной непроходимости [24]. ВБГ возникает как следствие отека брюшины, забрюшинной клетчатки, скопления патологического экссудата в брюшной полости и паралитической кишечной непроходимости, которая неизбежно развивается в раннем послеоперационном периоде [25; 26]. Считается, что повышение внутрипросветного давления, резкое расширение петель тонкой кишки и ее гипоксия приводят к нарушению барьерной функции стенки кишки и запуску процессов бактериальной транслокации из просвета кишечника [26–28].
Клинически этот синдром проявляется значительным увеличением размера живота в сочетании с дыхательной, сердечно-сосудистой, печеночно-почечной недостаточностью и энцефалопатией [29–31]. Патологические процессы при острых хирургических заболеваниях органов брюшной полости, таких как перитонит, панкреонекроз, кишечная непроходимость, служат причиной повышения ВБД у 65–80% больных, что в отдельных наблюдениях при ВБД более 30 мм рт. ст. приводит к синдрому ВБГ [32–34]. Учитывая, что брюшная полость представляет собой замкнутое пространство, повышение ВБД можно рассматривать как проявление воспалительного процесса. Следовательно, значительному повышению ВБД способствуют: выраженное воспаление брюшины с экссудацией, прогрессирующий обширный отек тканей с развитием перитонита и прогрессированием пареза тонкой кишки, развивающийся генерализованный висцеральный отек, вследствие синдрома системного воспалительного ответа (ССВО), а также неизбежная, в данной ситуации, массивная инфузионная терапия [6; 8; 9]. Результатом ВБГ в этом случае является ишемия тканей с прогрессирующими микроциркуляторными нарушениями.
Уже ни у кого не вызывает сомнений корреляция ВБД с развивающимся воспалительно-деструктивным процессом, локализующимся в брюшной полости или забрюшин-но. Однако, по-прежнему остаются не до конца понятными отдельные звенья патогенеза этого сложного патологического процесса [34]. Поэтому исследованию и динамике ВБД в течение последних десятилетий уделяют все большее внимание [35]. Учитывая многообразие морфологических форм ВБД, фазность течения заболевания, неоднородность клинических проявлений, а также трудности лечения пациентов с тяжелой формой перитонита, вопрос о значении ВБГ остается открытым и актуальным.
Цель: изучить прогностическую ценность ВБГ у больных распространенным гнойным перитонитом, как предиктора развития послеоперационных осложнений и абдоминального компартмент-синдрома.

Левчук А.Л., Абдуллаев А.Э.
ВНУТРИБРЮШНАЯ ГИПЕРТЕНЗИЯ-ИНТЕГРАЛЬНЫЙ ПОКАЗАТЕЛЬ ПРОГРЕССИРОВАНИЯ ПЕРИТОНИТА С РАЗВИТИЕМ АБДОМИНАЛЬНОГО КОМПАРТМЕНТ-СИНДРОМА
Материалы и методы
Проведено исследование с участием 130 больных, лечившихся в ГКБ СМП г. Владимира с 2019–2024 гг. с клинической картиной распространенного перитонита. Мужчин было 72 (55%), женщин 58 (44%). Средний возраст пациентов составил 56,2±11,3 лет.
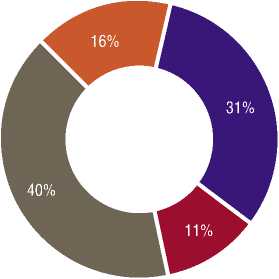
Этиологические факторы развития ВБГ были представлены: в 41 (31%) случае острым аппендицитом с распространенным перитонитом, 15 (11%) – деструктивным панкреатитом, 53 (40%) – перфорацией дивертикула ободочной кишки, 21 (16%) острой спаечной кишечной непроходимостью (Рис. 1).
В обязательную диагностическую программу входили: общеклинические исследования, УЗИ брюшной полости, малого таза, у женщин трансвагинальное УЗИ, КТ брюшной полости с внутривенным болюсным контрастированием, диагностическая эндовидеолапароскопия.
Степень органной дисфункции определяли по шкале SOFA (Sepsis organ failure assessment). Для оценки прогноза и тяжести перитонита применяли Мангеймский индекс перитонита (МИП), шкалу APACHE-II. В качестве маркера развития генерализованной абдоминальной инфекции определяли бактериемию, уровень лактата плазмы крови, С-реактивного белка, прокальцитонина и лейкоцитарного индекса интоксикации (ЛИИ) Кальф-Калифа.
В нашем исследовании оценку ВБГ проводили всем пациентам согласно рекомендациям Всемирного общества по изучению ВБГ (WSACS) путем измерения давления в мочевом пузыре по методике I. Kron (1998). При измерении больной находился в положении лежа на спине, использовалось непосредственное соединение уретрального катетера Фолея с системой для внутривенной инфузии. В мочевой пузырь вводили 25 мл 0,9% изотонического раствора натрия хлорида в качестве среды, преобразующей показания. На катетер Фолея перед выходным портом накладывали зажим. Систему для инфузии поднимали вертикально над лонным сочленением на 30–40 см, затем зажим снимали. ВБД регистрировали в мм вод. ст. (Рис. 2).
Оперативные вмешательства были выполнены в 125 (96%) наблюдениях, которые были направлены на устранение источника перитонита, санацию и дренирование брюшной полости. В 5 (3%) наблюдениях, у больных с острым панкреатитом была произведена видеолапароскопия, санация, дренирование брюшной полости. Назоинтестинальная интубация тонкой кишки зондом Миллера-Эббота выполнена у 71 (54%) пациента. Лапаростома сформирована в 15 (11%) случаях. Зафиксировано 5 (3%) летальных исходов.
Результаты и обсуждения
Исходя из этиологии перитонита больные были разделены на 4 группы:
1 группа (n-41) (31,5%) больные с острым гангренозно-перфоративным аппендицитом и распространенным гнойным перитонитом. Во всех наблюдениях давность
^™ Острый аппендицит ^^™ Острый панкреатит ^—ДБТК — оскн
Рис. 1 Структура причин развития перитонита с ВБГ.
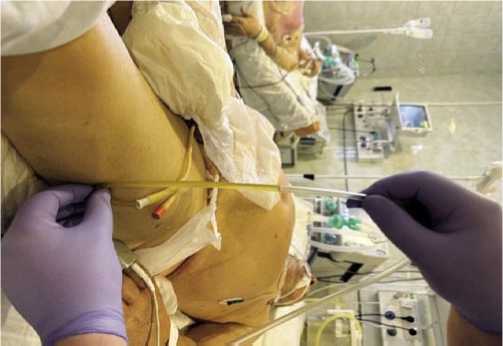
Рис. 2. Методика измерения ВБД (по Kron I.).
заболевания составляла 24–72 часа. Этим больным проводилась предоперационная подготовка в условиях ОРИТ. Объем оперативного вмешательства заключался в лапаротомии, аппендэктомии, санации и дренировании брюшной полости.
В 25 (20%) случаях была выполнена назоинтестинальная интубация тонкой кишки зондом Миллера-Эббота, у 8(7%) пациентов операция была завершена формированием лапаростомы.
Анализ распределения пациентов по степени ВБГ (Табл. 1) у больных с деструктивным аппендицитом показал минимальное количество пациентов с нормальными показателями ВБД, и наибольше количество с ВБГ III и IV ст. – 17% наблюдений.
Табл. 1. Распределение больных 1 группы по степени ВБГ
|
Показатели ВБД |
Абс. |
% |
|
|
ВБД менее 12 мм рт. ст. (16,3 см вод. ст.) |
4 |
3 |
|
|
ВБГ |
I стадия (12–15 мм рт. ст.) (16,3–20,4 см вод. ст.) |
6 |
5 |
|
II стадия (16–20 мм рт. ст.) (21,8–27,2 см вод. ст.) |
9 |
7 |
|
|
III стадия (21–25 мм рт. ст.) (28,5–34 см вод. ст.) |
12 |
10 |
|
|
IV стадия (>25 мм рт. ст.) (>35 см вод. ст.) |
10 |
8 |
|
|
Всего |
41 |
31,5 |
|
Левчук А.Л., Абдуллаев А.Э.
ВНУТРИБРЮШНАЯ ГИПЕРТЕНЗИЯ-ИНТЕГРАЛЬНЫЙ ПОКАЗАТЕЛЬ ПРОГРЕССИРОВАНИЯ ПЕРИТОНИТА С РАЗВИТИЕМ АБДОМИНАЛЬНОГО КОМПАРТМЕНТ-СИНДРОМА
Табл. 2. Динамика значений МИП и степени ВБГ у пациентов 1 группы
|
МИП |
ВБГ I ст. |
ВБГ II ст. |
ВБГ III ст. |
ВБГ IV ст. |
||||
|
Абс. |
% |
Абс. |
% |
Абс. |
% |
Абс. |
% |
|
|
15–20 баллов |
4 |
3 |
– |
– |
– |
– |
– |
– |
|
21–29 баллов |
– |
– |
3 |
2,3 |
3 |
2,3 |
9 |
6,9 |
|
>29 баллов |
3 |
2,3 |
3 |
2,3 |
7 |
5,3 |
9 |
6,9 |
|
Всего |
7 |
5,3 |
6 |
4,6 |
10 |
7,6 |
18 |
13,8 |
По МИП больные разделились следующим образом: 15–20 баллов – 4 (3%) случай, 21–29 баллов – 15 (12%), и более 29 баллов – 22 (17%). В нашем исследовании зафиксирована четкая корреляция показателей МИП и степени ВБГ (Табл. 2).
По шкале АРАСНЕ-II больные были распределены следующим образом: менее 10 баллов – 2 (1,5%) больных; 10-19 баллов – 18 (8,4%) больных; 20–29 баллов – 15 (11,5%) больных; 30 и более – 6 (4,6%) больных.
По шкале SOFA нами определялись наличие и степень ПОН. Больные разделились следующим образом: 0 баллов – 15 (12%) пациентов, 1 балла – 11 (8,4%) пациентов, 2 балла – 9 (6,9%) пациентов, 3 балла – 6 (4,6%) пациентов.
В случаях ВБГ-III и IV ст. мы наблюдали МИП от 21 до 29 баллов, по шкале АРАСНЕ-II сумма баллов составляла в среднем 20–25 баллов, SOFA 1-2 балла. Эти больные на этапах предоперационной подготовки, оценивались как наиболее тяжелые. В 25 (20%) наблюдениях была выполнена назоинтестинальная интубация тонкой кишки, а в 8 (6,1%) случаях после оперативного вмешательства была сформирована лапаростома (Рис. 3).
У пациентов с нарастающей ВБГ в послеоперационном периоде, и с целью исключения прогрессирования абдоминальной инфекции проводилось исследование лактата плазмы крови и С-реактивного белка. Эти исследования, в совокупности с данными ВБД, показателями интегральных шкал, предоставляли наиболее точно выявить прогрессирование инфекционного процесса в брюшной полости, что позволяло вовремя применить комплекс лечебно-диагностических мероприятий, направленных на купирование воспаления в брюшной полости (выполнение санационных релапаротомий по требованию).
Показатели интегральных шкал АРАСНЕ-II, SOFA, МИП, лактата плазмы крови, С-реактивного белка крови отражали зависимость между тяжестью течения внутри-брюшной инфекции и нарастанием ВБД (Табл. 3).
Уровень лактата плазмы крови и СРБ имели тенденцию к росту, вместе с нарастанием ВБГ. У больных с ВБГ I и II степени из методов декомпрессии ЖКТ выполняли назогастральное зондирование и дренирование брюшной полости. В послеоперационном периоде, в условиях ОРИТ, проводилась инфузионная, противоотечная терапия, медикаментозная стимуляция кишечника, устанавливался длительный эпидуральный блок, в некоторых случаях осуществляли продленную ИВЛ.
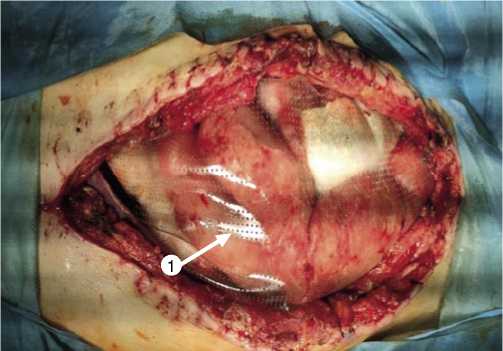
Рис. 3. Лапаростома у пациента 1 группы с временным покрытием кишечника полипропиленовой антиатгезивной пленкой. 1 – cтерильная перфорированная антиатгезивная пленка.
Табл. 3. Показатели интегральных шкал, концентрации лактата крови, СРБ и ВБГ у пациентов 1 группы
|
Показатели |
Внутрибрюшная гипертензия |
|||
|
I |
II |
III |
IV |
|
|
АРАСНЕ–II |
9±1,2 |
15±2,4 |
20±1,2 |
29±2,1 |
|
МИП |
15±0,8 |
19±2,1 |
21±2,3 |
>29 |
|
SOFA |
0 |
0 |
1 |
2 |
|
ВБД |
12±2,0 |
19±2,0 |
20±2,0 |
>24 |
|
Лактат плазмы крови (ммоль/л) |
0–0,8 |
0–1,3 |
1,5–2,0 |
>2,5 |
|
СРБ (мг/л) |
0–5 |
5–12 |
15–35 |
>45 |
У пациентов с ВБГ III и IV степени, в обязательном порядке выполняли назоинтестинальную интубацию тонкой кишки, при необходимости – декомпрессию ободочной кишки толстым кишечным зондом с целью дополнительной профилактики абдоминального компартмент-синдрома. От послойного ушивания послеоперационной раны у данной категории больных воздерживались. Швы накладывались только на кожу. В случаях распространенного фибринозно-гнойного перитонита с явлениями тяжелого абдоминального сепсиса, септического шока оперативное вмешательство завершалось, помимо декомпрессии тонкой кишки, открытой лапаростомой. Летальных исходов в исследуемой группе не зафиксировано.
2 группа (n-15) (11%) представлена больными деструктивным панкреатитом. Мужчин было 10 (7,6%), женщин 5 (3,8%). Средний возраст от 25 до 75 лет. В 8 (6,1%) случаях этиология панкреонекроза была алкогольной, у 7 (5,3%) – билиарный панкреатит.
Диагноз острого деструктивного панкреатита (панкреонекроза) был установлен на основании данных лабораторных исследований (острый анализ крови, мочи, активность липазы, амилазы крови и мочи, определение СРБ, лактата плазмы крови, уровень всех фракций билирубина, щелочной фосфатазы), инструментальных
Левчук А.Л., Абдуллаев А.Э.
ВНУТРИБРЮШНАЯ ГИПЕРТЕНЗИЯ-ИНТЕГРАЛЬНЫЙ ПОКАЗАТЕЛЬ ПРОГРЕССИРОВАНИЯ ПЕРИТОНИТА С РАЗВИТИЕМ АБДОМИНАЛЬНОГО КОМПАРТМЕНТ-СИНДРОМА
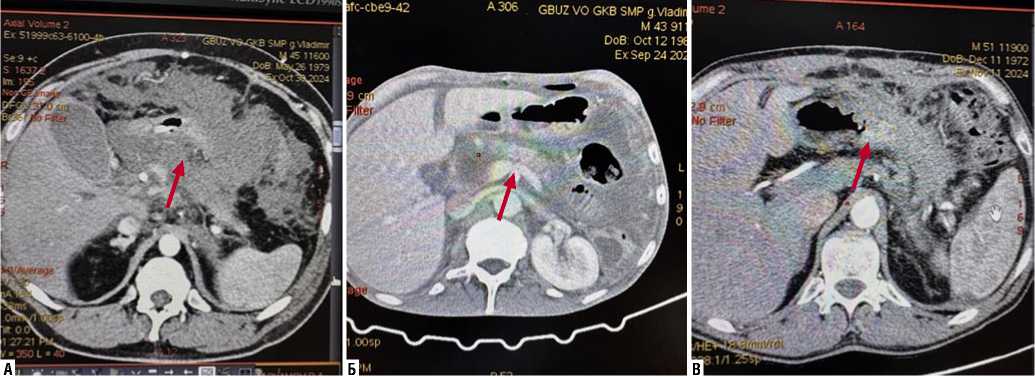
Рис. 4. Степень поражения поджелудочной железы по КТ-исследованию у пациентов 2 группы. А – острый отечный панкреатит; Б – массивный панкрео-некроз; В – тотальный панкреонекроз.
исследований (УЗИ, ФГДС, КТ). Все больные поступали преимущественно в тяжелом состоянии и были сразу госпитализированы в ОРИТ.
Лечение пациентов начинали с внутривенного введения цитостатиков, сандостатина, проведения форсированного диуреза. Парентерально вводили блокаторы Н2-рецепторов гистамина, выполняли коррекцию водно-электролитных нарушений, применяли парентеральное и раннее энтеральное питание. Антибактериальную терапию начинали с первых часов госпитализации. Использовали антибиотики широкого спектра действия, легко проникающие в ткань ПЖ и забрюшинную клетчатку. Хирургическая тактика лечения состояла из двух этапов. На первом этапе по показаниям использовали методы миниинвазивного дренирования (лечебно-диагностическая лапароскопия, пункция жидкостных образований под РТВ и УЗИ наведением). На втором этапе, при прогрессировании панкреонекроза и деструктивного процесса, выполняли лапаротомию для санации и дренирования гнойных очагов в брюшной полости и забрюшинной клетчатке.
КТ брюшной полости с внутривенным болюсным контрастированием выполняли на 3–6 сутки от начала заболевания. КТ оценивали в соответствии с КТ-индексом тяжести Balthazar [36]. Исходя из результатов КТ-исследований больные были разделены на 3 подгруппы: I подгруппа-поражение поджелудочной железы <30% (очаговый панкреонекроз) – 3 (2,3%) пациента, II подгруппа-поражение 30–60% ткани железы (массивный панкреонекроз) – 7 (5,3%) пациентов, III подгруппа-поражение >60% ткани железы (тотально-субтотальный панкреонекроз) – 5 (3,8%) пациентов (Рис. 4 А–В).
По степени ВБГ и тяжести панкреонекроза по Balthazar больные разделились следующим образом:
-
1 подгруппа – в 2 (1,5%) случаях – ВБГ I ст., у 1 (0,7%) больного – ВБД II ст., ВБГ III и IV ст. не выявлена.
-
2 подгруппа – ВБГ I ст. не было выявлено, ВБГ II ст. – 2 (1,5%) случая, ВБГ III ст. – 4 (3%) случая, ВБГ IV ст. 1 (0,7%) случая.
-
3 подгруппа – ВБГ I и II ст. не было, у 3 (2,3%) больных ВБГ III ст., и в 2 (1,5%) наблюдениях ВБГ IV ст.
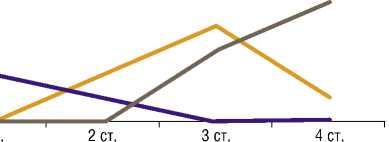
Результаты исследования ВБД у больных с различными стадиями течения панкреонекроза показали взаимосвязь с его увеличением и объемом поражения паренхимы поджелудочной железы (Рис. 5).
По шкале АРАСНЕ-II больные разделились следующим образом: менее 10 баллов – не регистрировались; 10–19 баллов – 3 (2,3%) больных; 20–29 баллов – 8 (6,1%) больных; 30 и более – 4 (3%) больных.
По шкале SOFA нами определялась степень ПОН: 0 баллов – не выявлено, 1 балла – 5 (3,8%) пациентов, 2 балла – 7 (5,3%) пациентов, 3 балла – 3 (2,3%) пациентов.
Результаты изучения ВБГ у этой категории больных показали взаимосвязь увеличения ВБД с ростом показателей ПОН по шкалам АРАСНЕ-II и SOFA, при этом нарастали явления системной воспалительной реакции вплоть до развития септического шока. Имелась четкая корреляция нарастающей ВБГ с развитием тяжелых осложнений панкреонекроза. Уровень ВБГ II ст. достоверно свидетельствовал о продолжающемся воспалительном процессе в брюшной полости,
5_
4_
3_
2_ _
0_
-
1 CT
— 1 группа — 2 группа — 3 группа
Рис. 5. Взаимосвязь ВБГ и тяжести панкреонекроза у пациентов 2 группы.
Левчук А.Л., Абдуллаев А.Э.
ВНУТРИБРЮШНАЯ ГИПЕРТЕНЗИЯ-ИНТЕГРАЛЬНЫЙ ПОКАЗАТЕЛЬ ПРОГРЕССИРОВАНИЯ ПЕРИТОНИТА С РАЗВИТИЕМ АБДОМИНАЛЬНОГО КОМПАРТМЕНТ-СИНДРОМА а именно прогрессировании эндотоксикоза с развитием ферментативного перитонита и динамического пареза кишечника. ВБГ III и IV ст. достоверно указывала на инфицирование панкреонекроза с развитием флегмоны забрюшинной клетчатки, перитонита и сепсиса.
В 3 (2,3%) наблюдениях у больных на фоне нарастающей ВБГ до 20–25 см вод. ст. была выполнена диагностическая видеолапароскопия с эвакуацией панкреатического выпота, санацией и дренированием брюшной полости и сальниковой сумки. Лечебно-диагностическая манипуляция позволила купировать явления эндотоксикоза и добиться клинического улучшения пациентов.
В 4 (3%) случаях, после формирования отграниченных объемных образований в забрюшинной парапан-креатической клетчатке было выполнено пункционное дренирование под УЗИ и РТВ наведением, с последующей динамической заменой дренажей.
У 2 (1,5%) пациентов наблюдали нарастание ВБГ до более 26 см вод. ст. По результатам КТ была выявлена флегмона забрюшинной клетчатки с формированием гнойных затеков в парапанкреатической клетчатке. Им произведена лапаротомия, вскрытие затеков, некрсекве-стрэктомия, санация и дренирование брюшной полости и забрюшинной клетчатки. Состояние этих больных осложнилось развитием острой печеночно-почечной недостаточности что потребовало проведения 3 сеансов экстракорпоральной детоксикации.
Летальные исходы в 2 (1,5%) наблюдениях. В этих случаях была констатирована ВБГ III и IV ст. с развитием абдоминального компартмент-синдрома и септического шока.
3 группа (n-53) (40%) пациенты с перфорацией дивертикула ободочной кишки осложненного распространенным перитонитом. Во всех этих случаях давность заболевания составляла 24–72 часа. Этим больным проводилась предоперационная подготовка в условиях ОРИТ. Мужчин было 38 (29,2%), женщин 15 (11,5%). Средний возраст от 32 до 85 лет.
В 43 (33%) случаях имел место острый дивертикулит сигмовидной кишки с перфорацией, этим больным выполнена обструктивная резекция сигмовидной кишки по Гартману. У 10 (7,6%) пациентов перфорация располагалась в нисходящей кишке, им была выполнена обструктивная резекция нисходящей кишки. В 7 (5,3%) наблюдениях, у больных с распространенным каловым перитонитом, выполнена лапаростома. В 22 (16,9%) выполнена назоинтестинальная интубация тонкой кишки зондом Миллера-Эббота.
По МИП больные разделились следующим образом: 15–20 баллов – 11 (8,4%) случай, 21–29 баллов – 30 (23%), и более 29 баллов – 12 (9,2%).
По шкале АРАСНЕ-II: менее 10 баллов – 10 (7,6%) больных; 10–19 баллов – 18 (13,8%) больных; 20–29 баллов – 13 (10%) больных; 30 и более – 12 (9,2%) больных. Больные по шкале АРАСНЕ-II более 28 баллов были представлены случаями распространенного калового либо гнойного перитонита с явлениями септического шока уже при поступлении в стационар.
Табл. 4. Взаимосвязь между ВБГ и ПОН у пациентов 3 группы
|
ВБД |
Интегральные показатели |
||||
|
МИП |
APACHE–II |
SOFA |
Лактат крови (ммоль/л) |
СРБ (мг/л) |
|
|
I ст. |
16±2,2 |
9±1,8 |
0 |
0–0,8 |
0–5 |
|
II ст. |
19±2,8 |
15±3,0 |
0 |
0–1,3 |
6–14 |
|
III ст. |
21±2,8 |
20±2,1 |
1 |
1,5–2,0 |
15–35 |
|
IV ст. |
>29 |
29±2,1 |
2 и более |
>3 |
>45 |
По шкале SOFA нами определялась степень ПОН. Больные разделились следующим образом: 0 баллов – 8 (6,1%) случаев, 1 балла – 20 (15,3%) пациентов, 2 балла – 18 (13,8%) пациентов, 3 балла – 7 (5,3%) пациентов.
При измерении ВБД: ВБГ I ст. – 6 (4,6%) пациентов, ВБГ II ст. – 21 (16,1%), ВБГ III ст. – 18 (13,8%), ВБГ IV ст. – 8 (6,1%) пациентов.
По результатам исследования, установлена взаимосвязь между увеличением ВБГ и прогрессированием ПОН. Это отражалось в результатах балльной оценки по шкалам APACHE-II, SOFA и увеличением концентрации лактата в плазме крови и С-реактивного белка (Табл. 4).
Наиболее тяжелую группу составляли пациенты с ВБГ III–IV ст. Особенностью этой категории больных был тяжелый распространенный гнойный или каловый перитонит, с высокой степенью эндогенной интоксикации. Мы не наблюдали прогрессирования ВБГ у больных, которым была выполнена назоинтестинальная интубация тонкой кишки и наложена лапаростома.
В 5 (3,8%) случаях распространенного гнойного перитонита была сформирована VAC-ассистированная лапа-ростома (Рис. 6) и назоинтестинальная интубация тонкой кишки (Рис. 7). У этих больных во время предоперационной подготовки ВБД составляло 28–30 см вод. ст., уровень лактата плазмы крови 3,5 ммоль/л, СРБ более 50 мг/л. У 2 (1,5%) больных, с целью лечения сепсиса был проведен курс ультрагемофильрации.
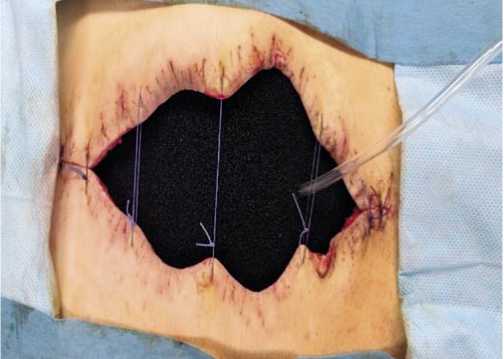
Рис. 6. VAC-ассистированная лапаростома у пациентов 3 группы.

Левчук А.Л., Абдуллаев А.Э.
ВНУТРИБРЮШНАЯ ГИПЕРТЕНЗИЯ-ИНТЕГРАЛЬНЫЙ ПОКАЗАТЕЛЬ ПРОГРЕССИРОВАНИЯ ПЕРИТОНИТА С РАЗВИТИЕМ АБДОМИНАЛЬНОГО КОМПАРТМЕНТ-СИНДРОМА
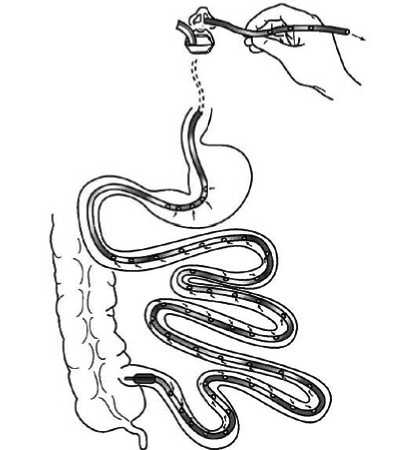
Рис. 7. Назоинтестинальная интубация у пациентов 3 группы.
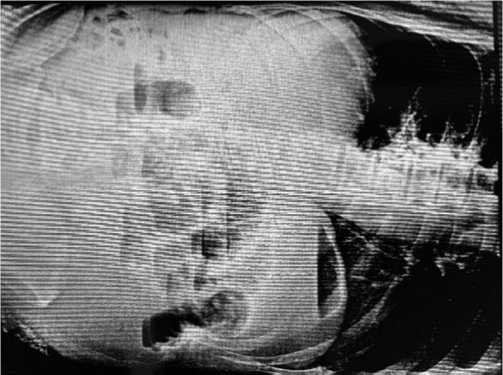
Рис. 8. Рентгенограмма острой спаечной тонкокишечной непроходимости у пациентов 4 группы.
В 4 (3%) случаях, через 2 дня после обструктивной резекции сигмовидной кишки по Гартману, констатировали прогрессирование ВБД до 28–32 см вод. ст., увеличение лактата и СРБ. При инструментальной диагностике (УЗИ, КТ брюшной полости) выявлены экссудативные затеки и скопления жидкости в брюшной полости. Этим больным выполнена релапаротомия, санация, дренирование брюшной полости, назоинтестинальная интубация тонкой кишки, лапаростома. С целью купирования острого почечного повреждения выполнялись сеансы гемодиализа.
Летальные случаи отмечали в 3 (2,3%) наблюдениях, при ВБГ III и IV ст. с развитием абдоминального компар-тмент-синдрома и инфекционно-токсического шока на фоне распространенного калового перитонита и декомпенсации тяжелой сопутствующей патологии.
Анализируя результаты полученных данных, мы пришли к выводу что наименьшие показатели ВБГ были у пациентов, которым выполнена назоинтестинальная интубация тонкой кишки зондом Миллера-Эббота. А в группах пациентов, ведение которых проходило с длительным эпидуральным блоком, формированием лапаростомы и применением VAC-систем отрицательного давления в лечении распространенного перитонита, развитие компартмент-синдрома не отмечалось.
4 группа – (n-21) (16%) пациенты с острой спаечной тонкокишечной непроходимостью. Мужчин было 15 (11,5%), женщин 6 (4,6%). Средний возраст от 35 до 74 лет. Летальных исходов не было.
В 18 (13,8%) наблюдениях имела место острая спаечная тонкокишечная непроходимость, оперативное вмешательство у этих больных выполнялось в сроки 18–24 часа (Рис. 8).
У 3 (2,3%) имела место картина внутреннего ущемления тонкой кишки с высокой тонкокишечной непроходимостью (Рис. 9 А; Б).
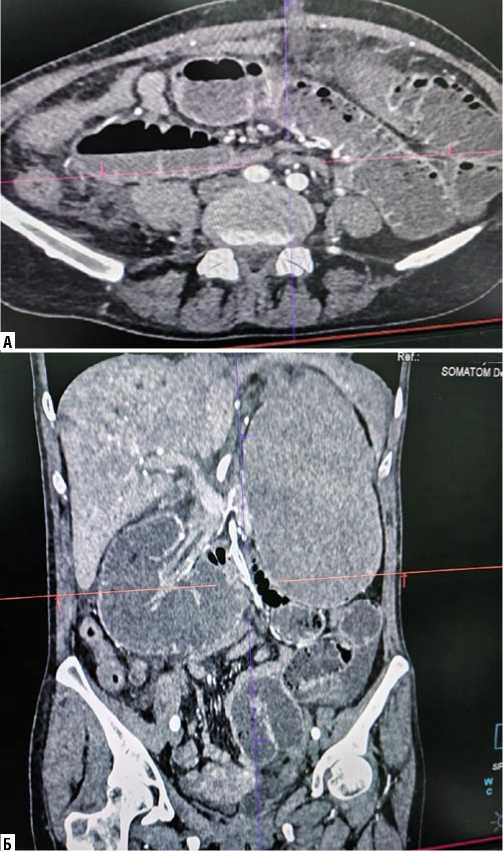
Рис. 9. КТ странгуляционной тонкокишечной непроходимости у пациентов 4 группы. А – переполненный желудок с перерастянутой двенадцатиперстной кишки; Б – перерастянутые петли тощей кишки.

Левчук А.Л., Абдуллаев А.Э.
ВНУТРИБРЮШНАЯ ГИПЕРТЕНЗИЯ-ИНТЕГРАЛЬНЫЙ ПОКАЗАТЕЛЬ ПРОГРЕССИРОВАНИЯ ПЕРИТОНИТА С РАЗВИТИЕМ АБДОМИНАЛЬНОГО КОМПАРТМЕНТ-СИНДРОМА
Табл. 5. Уровень ВБГ у больных 4 группы
|
ВБД |
При поступлении |
1-е сутки |
3-е сутки |
5-е сутки |
|
I ст. |
10 |
2 |
10 |
16 |
|
II ст. |
3 |
16 |
6 |
1 |
|
III ст. |
7 |
2 |
3 |
1 |
|
IV ст. |
1 |
1 |
2 |
3 |
У этих пациентов оперативное вмешательство произведено в сроки от 2 до 4 часов. Назоинтестинальная интубация тонкой кишки выполнена в 15 (11,5%) случаях.
Больным этой подгруппы измерение ВБД проводилось сразу при поступлении, и на 1, 3, 5 сутки после операции (Табл. 5).
Наибольшее количество случаев с ВБГ I ст. отмечалось у больных при поступлении, на 3-е и 5-е сутки после операции. Это связано с благополучным послеоперационным периодом и снижении уровня ВБД.
ВБГ III и IV ст. при поступлении, констатировались в случаях запущенной тонкокишечной непроходимости, с давностью заболевания более 48 часов, по шкале SOFA-2 балла, APACHE-II-более 25 баллов, что было показанием для предоперационной подготовке больных в условиях ОРИТ. В этих случаях имелся тотальный спаечный процесс в брюшной полости, что потребовало выполнения назоинтестинальной интубации.
В первые сутки послеоперационного периода наибольшее количество больных было с ВБГ II ст. Это явление объяснялось «ранним» послеоперационным парезом ЖКТ. Как правило, проводимая консервативная терапия и эпидуральный блок позволяли купировать явления пареза кишечника.
Наибольшее практическое значение уровня ВБГ выражалось на третьи сутки после операции. В 5 (3,8%) случаях отмечали ВБГ III и IV ст., что подтверждало диагноз ранней спаечной тонкокишечной непроходимости. Это потребовало релапаротомии, рассечения спаек, назоинтестинальной интубации, декомпрессии ободочной кишки. В послеоперационном периоде проводилась противоотечная, антибактериальная терапия, медикаментозная стимуляция кишечника, устанавливался длительный перидуральный катетер, проведено более 5 сеансов вено-венозной ультрафильтрации.
Уровень ВБГ III и IV ст. на пятые сутки после операции, отмечен в 4 (3%) случаях. Это состояние было признаком развития абдоминального компартмент-син-дрома, что потребовало выполнения релапаротомии, с назоинтестинальной интубацией тонкой кишки. От послойного ушивания раны воздерживались, накладывали швы только на кожу с целью профилактики повторного повышения ВБД.
Заключение
Абдоминальный компартмент-синдром – это клинико-морфологическая сущность перитонита в токсической и терминальной его фазах. Основные причины его развития кроются в механизмах патогенеза перитонита, как воспалительного эндотоксикоза и системной воспалительной реакции организма, независимо от этиологических пусковых моментов. Преимущество выделения компартмент-синдрома в том, что по величине ВБД можно судить в динамике о фазе развития патологического процесса в брюшной полости при перитоните, а также достаточно точно оценивать эффективность проводимого лечения и прогнозировать ситуацию. Поэтому контроль за уровнем внутриабдоминального давления должен быть обязательным в отделении интенсивной терапии на всем протяжении пребывания больного в процессе лечения распространенного перитонита.


