Вопросы диагностики изменений гемостаза у рожениц с аномалиями прикрепления плаценты
Автор: Алексеев А.Л., Легалова Т.В., Марченко Р.Н., Таусенева К.С.
Журнал: Огарёв-online @ogarev-online
Статья в выпуске: 2 т.7, 2019 года.
Бесплатный доступ
Проведено ретроспективное исследование всех родоразрешений рожениц с приращением плаценты, произошедших с 2014 по 2017 гг. в Перинатальном центре г. Тюмень. Эмболизация маточных артерий, выполненная при родоразрешении рожениц с истинным приращением плаценты, является органосохраняющей и здоровьесберегающей технологией, поскольку достоверно позволяет снизить объем кровопотери. Изменения, возникающие в системе гемостаза, выявляемые тромбоэластограммой при родоразрешении пациенток без эмболизации маточных артерий протекают по типу гипокоагуляции и напрямую зависят от большего объема кровопотери.
Кровопотеря, приращение плаценты, тромбоэластометрия, эмболизация маточных артерий
Короткий адрес: https://sciup.org/147249724
IDR: 147249724 | УДК: 618.36-007.274
Diagnostics of Hemostasis Changes in Women in Labour with Anomalies of Placentation
A retrospective study of all deliveries of pregnant women with placental increment, occurred from 2014 to 2017 in the Perinatal Center of Tyumen city, was carried out. Embolization of uterine arteries, performed during delivery of pregnant women with true increment of the placenta is an organ-preserving and health-preserving technology, because it significantly reduces the amount of blood loss. Changes in the hemostatic system detected by thromboelastogram during delivery of patients without uterine artery embolization proceed by the type of hypocoagulation and directly depend on the larger volume of blood loss.
Текст научной статьи Вопросы диагностики изменений гемостаза у рожениц с аномалиями прикрепления плаценты
Введение. Постоянно растущее число абдоминальных родоразрешающих операций наблюдается почти во всех странах мира, Российская Федерация – не исключение [1]. Данное обстоятельство связано с рядом факторов. Постоянно увеличивается число женщин, чьи первые роды происходят в возрасте более 35 лет [2]. Все больше количество экстрагенитальной патологии и различных вариантов их сочетаний, в том числе и патологии органа зрения, часто служащей показанием к данному виду родоразрешения [3]. Высока распространенность анемий [4], увеличивающих количество кесаревых сечений опосредованно через плацентарную недостаточность и задержку роста плода, острую его гипоксию. Высока доля кесаревых сечений и при преждевременных родах, при этом, чем меньше срок, тем большее их число отмечается [5]. Но кесарево сечение, несмотря на свою частоту и рутинность имеет ряд часто встречающихся осложнений, как ближайших: ранение соседних органов, массивная акушерская кровопотеря, гнойные осложнения со стороны послеоперационного шва [6], так и отдаленных. Среди отдаленных осложнений самыми грозными являются аномалии прикрепления плаценты. Показана прямая взаимосвязь между имеющимся в анамнезе кесаревым сечением и возникновением данного осложнения.
Известно, что родоразрешение пациенток с приращением плаценты сопровождается большим объемом кровопотерь [7]. В процессе оказания помощи этим роженицам требуется слаженная работа команды профессионалов анестезиологов и акушеров, адекватной инфузионной терапии и правильной акушерской тактики.
Известно, что кровотечения находят свое отражение в изменениях системы гемостаза [8]. Важна диагностика изменений всех компонентов системы гемостаза, причем как сосудисто-тромбоцитарного, так и коагуляционного, фибринолитического и антифибринолитического звеньев [9; 10]. Описаны методы диагностики отдельных звеньев системы, к примеру, сосудисто-тромбоцитарного [11]. Часть из них носит больше экспериментальный характер и не получила активного внедрения в повседневную работу. Но в клинике при оказании экстренной помощи женщине с кровопотерей решающее значение приобретает быстрота выполнения методики (требуется незамедлительное принятие решений) и высокая информативность (важна информация о состоянии всех компонентов гемостаза), легкость интерпретации. Благодаря этому широкое распространение и востребованность в родильных домах приобретает тромбоэластометрия [12].
Цель исследования : проанализировать вопросы диагностики изменений гемостаза в случаях родоразрешений женщин с приращением плаценты.
Материалы и методы исследования . Ретроспективно проведено исследование всех родоразрешений рожениц с приращением плаценты, произошедших с 2014 по 2017 гг. в Перинатальном центре (ПЦ) г. Тюмень. 38 историй родов, а также их индивидуальные карты послужили материалом для исследования. Критерий включения: диагностированная аномалия прикрепления плаценты. Изучение гемостаза проводилось тромбоэластометрическим методом. Проанализировано 70 тромбоэластограмм, включающих тесты Extem, Intem, Fibtem (тромбоэластометр Rotem). Статистически материал обработан с помощью программы STATISTICA 12.0. Рассчитывали среднее (М) и стандартное отклонение (SD), достоверность отличий определяли с помощью критерия Манна Уитни, достоверным отличие считалось при р<0,05.
Результаты исследования . В Тюменской области (ТО) организован следующий порядок оказания акушерской помощи беременным и роженицам с приращением плаценты. При поступлении пациентки в экстренном порядке в стационар ПЦ (по поводу кровотечения, вызванного предлежанием плаценты с кровотечением или преждевременной отслойкой плаценты) родоразрешение при истинном приращении плаценты, независимо от того, диагностировано оно в более раннем сроке гестации, чем при поступлении в ПЦ, или при выполнении операции кесарева сечения, завершается выполнением экстирпации матки.
Родоразрешение у женщин в истинным приращением плаценты, диагностированным во время беременности, позволяет в плановом порядке совершенно другой объем оперативного вмешательства. Так, для выполнения возможного варианта органосохраняющей операции родоразрешение проводится бригадой акушеров-гинекологов совместно не только с анестезиологами, но и с сосудистым хирургом. В ТО это осуществляется на базе ОКБ №2. Этапность выполнения операции заключается в катетеризации сосудистым хирургом маточных артерий (требуется рентген-операционная), далее нижнесрединная лапаротомия, при визуальном подтверждении и выявлении признаков приращения плаценты (маточной грыжи) следует донное кесарево сечение, извлечение плода, пуповина с материнской стороны перевязывается лигатурой и оставляется в матке, производится ушивание разреза на матке. Далее сосудистый хирург вводит эмболизат в маточные артерии и начинается этап метропластики: иссекается маточная грыжа, производится пластика данного участка матки, ушивание разреза передней брюшной стенки при отсутствующем наружном кровотечении.
Все роженицы были разделены на 2 группы: I группа – 27 (71,1%) женщин, которым было выполнено родоразрешение путем операции кесарева сечения в плановом порядке с применением метода эмболизации маточных артерий на базе ОКБ№2 г. Тюмени и II группа – 11 (28,9%) женщин, которым родоразрешение выполнено в экстренном порядке путем операции кесарева сечения с экстирпацией матки. По возрастному признаку группы женщин были однородны и достоверно не отличались между собою: в I группе средний возраст составил 33,5±4,2 года, во II –34,4±5,6 года.
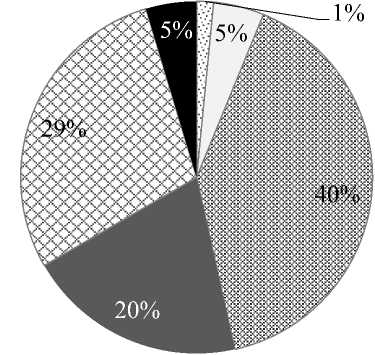
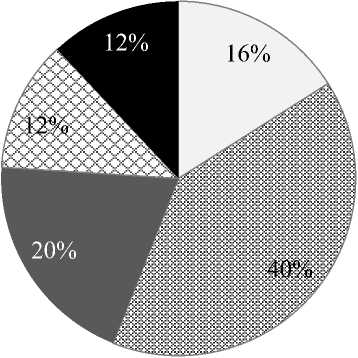
Отягощенный акушерский анамнез (ОАА) имелся у абсолютно всех пациенток. Все женщины имели рубцы на матке после перенесенного кесарева сечения. Почти в равном числе случаев по обеим группам рубец на матке сочетался с выскабливанием полости матки, выполненным с уже имеющимся рубцом, что отмечено в 48,1% случаев (I) и 50% (II группа).
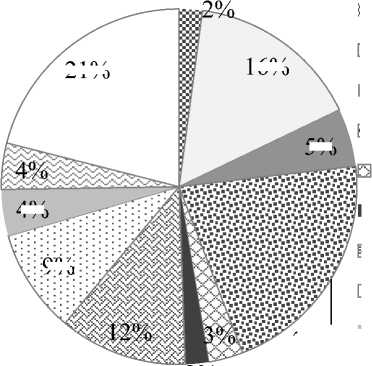
На рисунке 1 отражена структура акушерского анамнеза женщин с истинным приращением плаценты. Структура осложнений беременности представлена на рисунке 2.
I группа
-
□ Трубная беременность
-
□ Естественные роды
н Кесарево сечение
-
■ Аборты
0 Регрессы
-
■ Выкидыши
II группа
с истинным приращением плаценты.
Рис. 1. Структура акушерского анамнеза у женщин
16%
21%
4%
9%
5%
□ ложные схватки
■ кольпит
■ рвота беременных
0 гестоз
ж ГСД
□ анемия
■ ИЦН
и дисфункция плаценты
ББУ
21%
2%
I группа
-
□ ожирение
-
□ другие
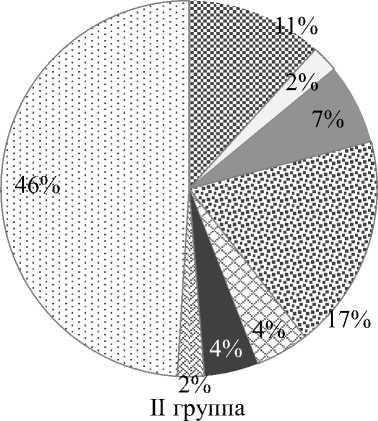
Рис. 2. Структура осложнений беременности у женщин с истинным приращением плаценты. Примечания: ГСД – гестационный сахарный диабет, ИЦН – истмико-цервикальная недостаточность, ББУ – бессимптомная бактериурия.
-
Среди других осложнений беременности наиболее часто встречались плацентарная недостаточность (74% и 80%) и угрозы прерывания беременности в различные сроки (33,3% и 60%).
Истинное приращение плаценты диагностировано у всех пациенток. Причем в 48,1% и 60% в I и II группах соответственно уже в I триместре беременности выявлялись признаки, позволяющие заподозрить аномалию прикрепления (нетипичная локализация хориона (низкое прикрепление/перекрывает внутренний зев), особенно при его локализация в области рубца на матке. Во II триместре к указанному признаку присоединилось отсутствие миграции плаценты, что выявлено в 96,2% случаев в первой группе ив 100% во второй. У 10% женщин в обеих группах диагностирована плацентарная грыжа. В III триместре плацентарная грыжа обнаружена уже в 48,1% и 20% случаев, сочетавшиеся с аномальной локализацией плаценты (92,6% и 60%), причем центральное предлежание плаценты, наблюдавшееся с первого триместра, осталось у 80 и 83,3% женщин.
Соматическая патология в обеих группах отмечалась часто, причем наиболее распространенной патологией стала анемия (55,5% и 50%) различных степеней тяжести, хронический вирусный гепатит С в 40% и ВИЧ-инфекция в 20%. Другие виды экстрагенитальной патологии встречались реже.
Родоразрешение происходило в разные сроки беременности, так выявлены достоверные в нем различия: 37,2±1,08 (I) и 32,4±4,6 (II) недель по группам. По объему кровопотери выявлены также достоверные отличия: 1362,9±289,8 мл у женщин I группы и 5633,3±3320 мл у женщин II группы.
При анализе изменений, выявляемых по тромбоэластограмме в тестах Extem, Intem у всех женщин I группы зарегистрировано состояние нормокоагуляции, а во II группе состояние гипокоагуляции у 90% женщин, у 10% – нормокоагуляция. Активации фибринолитической системы не выявлено ни у одной пациентки. Изменения, выявленные в тесте Extem, отражены в таблице 1.
Таблица 1
Изменения системы гемостаза, выявляемые в тесте Extem
|
I группа |
II группа |
|
|
CT, с |
71,64±16,47* |
46,67±6,27 |
|
CFT, с |
307,91±180,56* |
124,59±225,58 |
|
α, ° |
56,91±24,93 |
73,04±11,01 |
|
MCF, мм |
43,64±19,14* |
61,30±8,24 |
|
A10, мм |
33,36±18,14* |
52,56±9,61 |
|
A20, мм |
40,18±17,17* |
59,26±9,21 |
|
ML, % |
1,38±2,10 |
4,37±3,24 |
Примечания: CT, с – время коагуляции; CFT, с – время образования сгустка; α, ° – начальная скорость образования сгустка; MCF, мм – максимальная эластичность сгустка; A10, мм – амплитуда 10 мин после времени коагуляции; A20, мм – амплитуда 20 мин после времени коагуляции; ML, % – максимум лизиса, * – достоверные отличия между группами.
В таблице 1 отмечены достоверные отличия показателей: время коагуляции, время образования сгустка, максимальная эластичность сгустка амплитуда 10 и 20 мин после времени коагуляции и начальной скорости образования сгустка.
Изменения, выявленные в тесте Intem, отражены в таблице 2.
Таблица 2
Изменения системы гемостаза, выявляемые в тесте Intem
|
I группа |
II группа |
|
|
CT, с |
222,1 ± 88,74 |
182,21 ± 57,19 |
|
CFT,с |
366,73 ± 166,70* |
123,75 ± 53,50 |
|
α, ° |
55,91 ± 15,49* |
71,89 ± 11,77 |
|
MCF, мм |
47,18 ± 16,55* |
62,50 ± 9,30 |
|
A10, мм |
35,91 ± 16,16* |
51,28 ± 9,98 |
|
A20, мм |
43, 45 ± 16,85* |
59,64 ± 9,48 |
|
ML,% |
1,17 ± 1,93 |
0,81 ± 1,32 |
По результатам, отраженным в таблице 2, видно, что выявлены достоверные отличия показателей времени образования сгустка (CFT), начальной скорости образования сгустка, максимальной эластичности сгустка, амплитуды 10 и 20 минут после времени коагуляции. Показатель максимума лизиса достоверно не различается между группами.
Заключение . Эмболизация маточных артерий, выполненная при родоразрешении рожениц с истинным приращением плаценты, помимо главного, особенно важного для женщины достоинства, а именно сохранения репродуктивного органа, является органосохраняющей и здоровьесберегающей технологией, поскольку позволяет с достоверностью снизить объем кровопотери. Изменения, возникающие в системе гемостаза, выявляемые тромбоэластограммой при родоразрешении пациенток без эмболизации маточных артерий, протекают по типу гипокоагуляции и напрямую зависят от большего объема кровопотери.


