Возможности дооперационной диагностики непальпируемого рака щитовидной железы
Автор: Усовик О.А., Подвязников С.О., Шолохов В.Н.
Журнал: Сибирский онкологический журнал @siboncoj
Рубрика: Клинические исследования
Статья в выпуске: 4 (40), 2010 года.
Бесплатный доступ
Анализ полученных данных показал, что непальпируемые опухоли щитовидной железы обнаруживаются случайно при ультразвуковом исследовании. По ультразвуковым критериям микрокарцинома характеризовалась гипоэхогенным строением и отсутствием капсулы. Специфичных признаков для той или иной морфологической структуры не выявлено. Проведение АПБ под контролем УЗИ позволяет верифицировать опухоль щитовидной железы, размерами менее 1,0 см в диаметре. Чаще выявляется папиллярная форма рака. При этом чувствительность и точность цитологического метода диа- гностики составляет 84,3 % и 83,8 % независимо от размера опухоли.
Непальпируемые опухоли щитовидной железы, микрокарцинома, ультразвуковое исследование, аспирационная пункционная биопсия
Короткий адрес: https://sciup.org/14055656
IDR: 14055656 | УДК: 616.441-006.6-07
Potentilas of preoperative diagnostics of unpalpated thyroid cancer
The analysis of data obtained showed that unpalpated thyroid tumors were revealed accidentally during ultrasound examination. Microcarcinoma was characterized by hypoechogenic structure and the capsule absence. No specific signs for any morphological structures were found. Ultrasound-guided fine-needle aspiration biopsy allowed thyroid tumors less than 1,0 cm in diameter to be verified. Papillary thyroid cancer was observed more frequently. Sensitivity and accuracy of the cytological method were 84,3 % and 83,8 %, respectively depending no on the tumor size.
Текст научной статьи Возможности дооперационной диагностики непальпируемого рака щитовидной железы
Щитовидная железа является органом, в котором часто обнаруживается бессимптомная карцинома небольших размеров. Всемирная организация здравоохранения определяет папиллярную микрокарциному щитовидной железы как рак диаметром 1 см и менее. Многие авторы включают в эту группу также фолликулярный и медуллярный типы рака щитовидной железы (РЩЖ) [2, 5]. Однако некоторые зарубежные и отечественные исследователи отступают от классификации ВОЗ, расценивая микрокарциному как опухоль размерами от 0,5 до 1,5 см [10, 20] . В настоящее время имеется много сообщений, в которых описывается скрытая карцинома щитовидной железы, обнаруженная при патологоанатомическом исследовании. Частота подобных находок колеблется от 6,2 до 35,6 % [15, 17, 19, 23, 26].
С помощью УЗИ можно выявить узловые образования в щитовидной железе 0,2 см и более [7, 8]. В то же время верифицировать диагноз, в большинстве случаев, при помощи аспирационной пункционной биопсии (АПБ) под контролем УЗИ удаётся при размерах опухоли от 0,7 см. По данным K. Takebe et al. [25], при обследовании группы пациенток в возрасте 30 лет и старше папиллярная микрокарцинома выявлена в 84 % случаев. Эти результаты подтверждаются другими авторами, по данным которых, частота встречаемости папиллярной формы РЩЖ составила 84–96 %, фолликулярной – 8–12 % [12, 24]. Средний возраст больных, при котором выявляется большинство микрокарцином щитовидной железы, около 40 лет. Однако есть исследования, доказывающие, что этот показатель может быть меньше 31,7 года или больше [3, 21].
Единственный способ обнаружения микрокарциномы – проведение УЗИ щитовидной железы. Как правило, это случайно выявленные узловые образования, имеющие размеры до 1,0 см в диаметре [10]. Известно, что к ультра- звуковым признакам злокачественных новообразований щитовидной железы относятся: нечеткие и/или неровные контуры; солидная или гетерогенная структура; пониженная эхогенность; отсутствие капсулы; жидкостные включения. Дополнительным симптомом, позволяющим заподозрить злокачественную природу заболевания, является наличие микро-кальцинатов и полостей распада [4, 6, 9]. Однако все эти признаки являются косвенными, поскольку даже при наличии таковых необходимо верифицировать диагноз. В этой связи применяется АПБ щитовидной железы, которая является единственным дооперационным методом прямой оценки структурных изменений и определения морфологических особенностей образований в области щитовидной железы [8, 14].
Показаниями к чрескожной пункции щитовидной железы считаются изменение размеров и структуры железы, наличие в ней узловых образований с клиническими и ультразвуковыми признаками злокачественности [8] . Метод АПБ позволяет в 96,3 % случаев дифференцировать кисты, солидные и кистозно-трансформированные солидные узлы, выделить аденомы, тиреоидиты, с высокой точностью диагностировать злокачественный процесс [1, 14] .
Есть данные об использовании интраоперационной экспресс-биопсии для диагностики рака менее 1 см в диаметре. Результаты исследований, где была определена чувствительность этого метода, показывают большой разброс данных и их невысокие значения (от 9 % до 42,9 %), что позволяет многим специалистам скептически относиться к данному исследованию [13, 16, 22] . Как отмечает О.К. Хмельницкий (1993), «несмотря на заманчивость метода и результативность его в плане дифференциальной диагностики … срочное морфологическое исследование … всегда таит в себе большую возможность диагностических ошибок» [11] .
Таким образом, дальнейшее изучение не-пальпируемых опухолей щитовидной железы остаётся актуальной задачей, требующей аргументированного лечебно-диагностического подхода.
Материал и методы
В исследование вошли 120 первичных больных злокачественными непальпируемыми опу- холями щитовидной железы, находившимися на лечении в хирургическом отделе опухолей головы и шеи РОНЦ им. Н.Н. Блохина РАМН. По данным дооперационного ультразвукового исследования у всех пациентов наибольший опухолевый узел был размерам менее 1,0 см в диаметре. Среди больных было 103 (85,8 %) женщины и 17 (14,2 %) мужчин, в возрасте от 15 до 78 лет. Медиана распределения возраста составила 47 лет. Мужчины и женщины находились в одном возрастном интервале.
Всем больным выполнили аспирационную пункционную биопсию под контролем УЗИ в разные сроки после обнаружения микроузла в щитовидной железе. По гистологическому строению опухоли распределились следующим образом: 112 – папиллярный рак, 5 – медуллярный рак, 3 – фолликулярный рак.
Достоверность выявленных различий между двумя группами рассчитывалась по критерию Стъюдента. Достоверными считались различия с вероятностью не менее 95 %, то есть р<0,05.
Результаты и обсуждение
Анализ ультразвуковых томограмм, полученных при первичном обследовании больных с непальпируемыми узлами в щитовидной железе (ЩЖ), позволил выявить истинную локализацию опухолевых узлов. Была предпринята попытка обнаружить специфические признаки для конкретной морфологической формы рака щитовидной железы.
У 79 (65,8 %) больных опухоль локализовалась в правой доле, у 70 (58,3 %) – в левой доле щитовидной железы, у 14 (11,7 %) – в перешейке, 1 (0,8 %) больной обследовался по поводу метастаза папиллярного рака в лимфатический узел шеи без выявленного первичного очага. У 20 (16,7 %) проспективных больных при УЗИ проведена оценка границ и эхогенности первичного очага, выраженности капсулы узлового образования, результаты сопоставлены с данными гистологического исследования. Отмечено, что у 11 (55 %) больных капсула опухоли в щитовидной железе была на УЗИ плохо выражена, у 8 (40 %) – выражена хорошо, у 1 (5 %) – опухоль локализовалась в утолщенной капсуле кисты щитовидной железы. При гистологическом исследовании выявлено, что у 12 (60 %) больных капсула опухоли отсутствовала,
Виды доброкачественной патологии у больных с высокой и средней степенью эхогенности
Таблица 1
|
Вид доброкачественной патологии ЩЖ |
Средняя эхогенность (n=4) |
Высокая эхогенность (n=4) |
|
Узловой зоб |
3 (75 %) |
1 (24 %) |
|
Киста |
1 (25 %) |
- |
|
Тиреодит Хашимото |
- |
2 (50 %) |
|
Нет |
- |
1 (25 %) |
у 6 (30 %) – капсула была выражена, у 2 (10 %) – опухоль локализовалась в стенке кисты. Таким образом, данные ультразвукового и гистологического исследований мало разнятся. Плохо выраженная капсула опухоли была выявлена в 55 % случаев при УЗИ и в 60 % – при гистологическом исследовании. Хорошо выраженная капсула опухоли отмечалась в 40 % при УЗИ и выявлена в 30 % при гистологическом исследовании. Следовательно, при детальном осмотре первичного очага можно сделать вывод о степени выраженности капсулы в непальпи-руемых узлах щитовидной железы, что имеет прогностическое значение.
В дальнейшем была проведена попытка определить степень выраженности капсулы узла по отношению к морфологической форме опухоли по данным УЗИ. У 1 больного диагностирован медуллярный рак – капсула на УЗИ выражена плохо, у 2 – фолликулярный рак, капсула выражена хорошо и утолщена стенка кисты. У остальных 17 больных верифицирован папиллярный рак, при этом капсула была выражена плохо у 10 больных, хорошо – у 7. Таким образом, не было выявлено зависимости выраженности капсулы, характерной для той или иной морфологической формы рака щитовидной железы.
При оценке эхогенности опухоли щитовидной железы, которая является косвенным признаком злокачественности, по данным УЗИ установлено, что в 11 (55 %) случаях наблюдались гипоэхогенные образования, в 4 (20 %) – средней эхогенности, в 4 (20 %) – гиперэхогенные, в 1 (5 %) – выявлена киста с утолщенной стенкой. Отмечено, что у всех больных со средней эхогенностью в опухолевых узлах рак был обнаружен на фоне различной доброкачественной патологии щитовидной железы, а с гиперэхогенностью лишь у 3 больных (табл. 1).
На фоне доброкачественного процесса злокачественные узлы не имеют типичную эхогенность, поэтому при анализе таких очагов необходимо оценивать контуры. Наиболее часто опухоли средней степени эхогенности выявлялись на фоне узлового эутиреоидного зоба (75 %). Опухоли высокой степени эхогенности выявлялись чаще на фоне аутоиммунного тиреоидита Хашимото (50 %).
Далее мы попытались сопоставить эхогенность опухоли с морфологической формой рака. При медуллярном раке наблюдалась гипоэхогенность, при фолликулярном раке – киста и гипер-эхогенность, а при папиллярном раке – узлы были гипо-, гипер- и средней эхогенности. Таким образом, не выявлено зависимости между эхогенностью и морфологической формой рака щитовидной железы. По данным УЗИ все первичные очаги не имели специфических признаков для конкретной морфологической формы. Четких отличительных признаков между тремя основными формами рака щитовидной железы не было выявлено.
Проведён анализ данных аспирационной пункционной биопсии под контролем УЗИ. Выделены 2 группы больных, которым была выполнена аспирационная пункционная биопсия в разные сроки после постановки первичного клинического диагноза:
1-я группа – 67 (55,8 %) больных, которым провели АПБ в течение первых 6 мес после постановки диагноза непальпируемого узлового образования в щитовидной железе по данным УЗИ;
2-я группа – 53 (44,2 %) больных, которым провели АПБ после супрессорной гормонотерапии или динамического наблюдения, длительностью 6 мес и более после постановки диагноза непальпируемого узлового образования в щитовидной железе по данным УЗИ.
Таблица 2
Зависимость размера злокачественного узла от сроков проведения аспирационной пункционной терапии
|
Размеры узлов |
1-я группа (n=67) |
2-я группа (n=53) |
|
До 0,7 см |
23 (34,3 %) |
14 (26,4 %) |
|
0,7 и более |
44 (65,7 %) |
39 (73,6 %) |
Таблица 3
Чувствительность и точность цитологического исследования при размерах опухолевого узла менее 0,7 см
|
Размеры узлов |
До 0,3 см (n=5) |
0,31–0,4 см (n=5) |
0,41–0,5 см (n=15) |
0,51–0,69 см (n=12) |
Всего (n=37) |
|
Чувствительность |
80 % |
75 % |
93,3 % |
80 (n=5) |
84,3 % |
|
Точность |
80 % |
60 % |
93,3 % |
83,3 % |
83,8 % |
В результате выявлена определённая тенденция зависимости размера узла от сроков проведения АПБ после постановки первичного клинического диагноза, соответственно размеры опухоли, при которых чаще выполнялась АПБ, были 0,7 см и более в обеих группах больных – 65,7 % и 73,6 % соответственно (табл. 2).
Сопоставляя полученные данные со сроками проведения АПБ под контролем УЗИ (рис. 1), видно, что в течение 3 лет наблюдения отмечалась отрицательная динамика роста опухоли в щитовидной железе. Верификацию диагноза проводили, как правило, при узловом образовании размерами 0,7 см и более в диаметре. Такая тенденция просматривается при анализе ретроспективного материала и указывает на тот факт, что врачи стараются верифицировать диагноз при относительно больших размерах опухоли.
В то же время УЗИ позволяет обнаруживать узловые образования в щитовидной железе размерами от 0,2 см, но при столь малых размерах результаты цитологического исследования после проведения АПБ могут быть не информативными. Был проведён анализ чувствительности, специфичности и точности цитологического исследования при размерах опухолевого узла менее 0,7 см. Учитывая малые группы, специфичность рассчитывалась на всю группу больных, она составила 66,7 %. Отмечено, что результаты чувствительности и точности метода остаются высокими – 84,3 % и 83,8 % соответственно и не меняются в зависимости от размера опухоли (табл. 3).
Дана оценка совпадениям и расхождениям результатов цитологического метода исследования с гистологическим при размерах опухолевого узла менее 0,7 см (рис. 2).
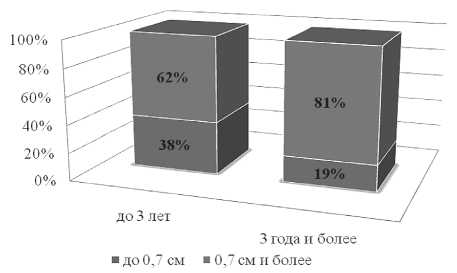
Рис. 1. Динамика роста опухоли в зависимости от длительности консервативного лечения
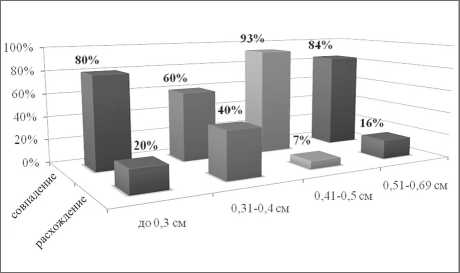
Рис. 2. Частота совпадений и расхождений результатов цитологического метода исследования с гистологическим при размерах опухолевого узла менее 0,7 см
Анализируя полученные данные, можно говорить, что верифицировать диагноз рак щитовидной железы возможно с высокой долей вероятности (83,8 %) после проведения АПБ узлового образования размерами от 0,3 мм в диаметре. Таким образом, при выявлении узлового образования в щитовидной железе размерами от 0,2 см во всех случаях следует оценивать косвенные признаки малигнизации и для подтверждения диагноза проводить АПБ.
Заключение
Анализ данных показал, что непальпируемые опухоли были обнаружены случайно при ультразвуковом исследовании. При обнаружении микроузлов в щитовидной железе, в зависимости от размера новообразования следует принимать решение о выполнении аспирационной пункционной биопсии, либо при отсутствии данных за наличие злокачественного процесса пациента оставляют под динамическим наблюдением, либо по показанием ему проводят гормонотерапию. По ультразвуковым критериям микрокарцинома характеризовалась гипоэхогенным строением и отсутствием капсулы. Специфичных признаков для той или иной морфологической структуры не выявлено. Цитологический метод диагностики является высокоинформативным, чувствительность и точность которого составляет 84,3 % и 83,8 % соответственно, и эти показатели не зависят от размера опухоли.


